если после химиотерапии болит желудок что делать
Если после химиотерапии болит желудок что делать
Токсическое действие на ЖКТ — один из наиболее частых побочных эффектов химиотерапии (XT). Мукозиты могут быть вызваны прямым воздействием на быстроделящийся эпителий слизистой оболочки. Сопутствующая гранулоцитопения приводит к повреждению слизистой оболочки, в результате чего она становится входными воротами для бактерий и грибов.
Часто мукозит появляется раньше миелосупрессии на 3—5 дней. Реакции со стороны носоглотки трудно отличить от вирусных повреждений. Нередко возникает кандидоз, который трудно отличить от стоматита, вторичного по отношению к химиотерапии (XT); для его лечения эффективны противогрибковые препараты.
У больных, получающих химиотерапию (XT), можно также наблюдать некротические энтероколиты, симптомами которого служат водянистая или кровавая диарея, абдоминальная боль, тошнота, рвота и лихорадочное состояние. У больных, как правило, отмечается болезненность и вздутие живота. При некротических энтероколитах используют антибиотики широкого спектра действия.
Причиной некротических энтероколитов служат анаэробные бактерии, такие как Clostridium difficile. Для лечения инфекции, вызванной этим микроорганизмом, применяют ванкомицин по 125 мг внутрь 4 раза в сутки в течение 10 —14 дней.

Самые распространенные побочные эффекты химиотерапии (XT) — тошнота и рвота. Хотя точные механизмы не выявлены, можно предположить, что большинство препаратов стимулирует хеморецепторную триггерную зону, расположенную в самом заднем поле (area postrema) ромбовидной ямки (на дне IV желудочка), которая секретирует нейромедиаторы, такие как дофамин, серотонин и гистамин.
Эти нейромедиаторы могут активировать рядом расположенный рвотный центр, что вызывает тошноту и рвоту. Кроме того, непосредственная стимуляция серотониновых рецепторов в ЖКТ и психогенные эффекты также играют роль. Различают несколько типов рвоты; острая (в первые 24 ч после введения химиопрепарата), отсроченная (обычно возникает через 16—24 ч после химиотерапии (ХТ) и продолжается до 72—96 ч) и рефлекторная рвота (условный рефлекс на проведенную ранее химиотерапию (ХТ)).
Наиболее распространенные схемы противорвотной терапии представлены в таблице ниже. Препарат выбирают, основываясь на знаниях об эметогенном потенциале вводимых химиопрепаратов.
К высокоэметогенным химиопрепаратам относятся цисплатин (> 50 мг/м 2 ) и высокие дозы циклофосфамида (> 1500 мг/м 2 ). Цисплатин может вызывать как острую, так и отсроченную рвоту. Премедикационный режим должен состоять из комбинации противорвотных средств, которые применяются за 30 мин до введения химиопрепарата. Самые распространенные режимы включают использование антагонистов 5-НТ3-рецептора с дексаметазоном.
Также могут применяться внутрь лоразепам и апрепитант. Химиопрепараты, обладающие умеренно высокой эметогенностью: низкие дозы цисплатина ( 2 ) и циклофосфамида (750—1500 мг/м 2 ), а также карбоплатин, доксорубицин, метотрексат (> 1000 мг/м2), ифосфамид и высокие дозы фторурацила. Премедикацией для этих препаратов могут служить антагонисты 5-НТ3-рецептора в комбинации с дексаметазоном. К химиопрепаратам с умеренной эметогенностью относятся метотрексат, паклитаксел, доцетаксел, липосомный доксорубицин, гемцитабин, блеомицин и этопозид.
В качестве премедикации для этих веществ используют монотерапию противорвотными средствами. Отсроченная рвота требует тщательного рассмотрения. Профилактика может включать использование монотерапии антагонистами 5-НТ3-рецептора или непродолжительного лечения дексаметазоном в комбинации с метоклопрамидом, антагонистом 5-НТ3-рецептора или апрепитантом, антагонистом субстанции P/NK1.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Осложнения противоопухолевой терапии на желудочно-кишечный тракт
В данной статье рассматриваются следующие осложнения противоопухолевого лечения со стороны желудочно-кишечного тракта:
Снижение массы тела (недостаточность питания)
Снижение массы тела у онкологического пациента возникает вследствие многих факторов: необходимо учитывать лечение пациента сейчас и в прошлом, состояние больного, объем операционных вмешательств и т.д.
Причины потери массы тела:
Оценка недостаточности питания
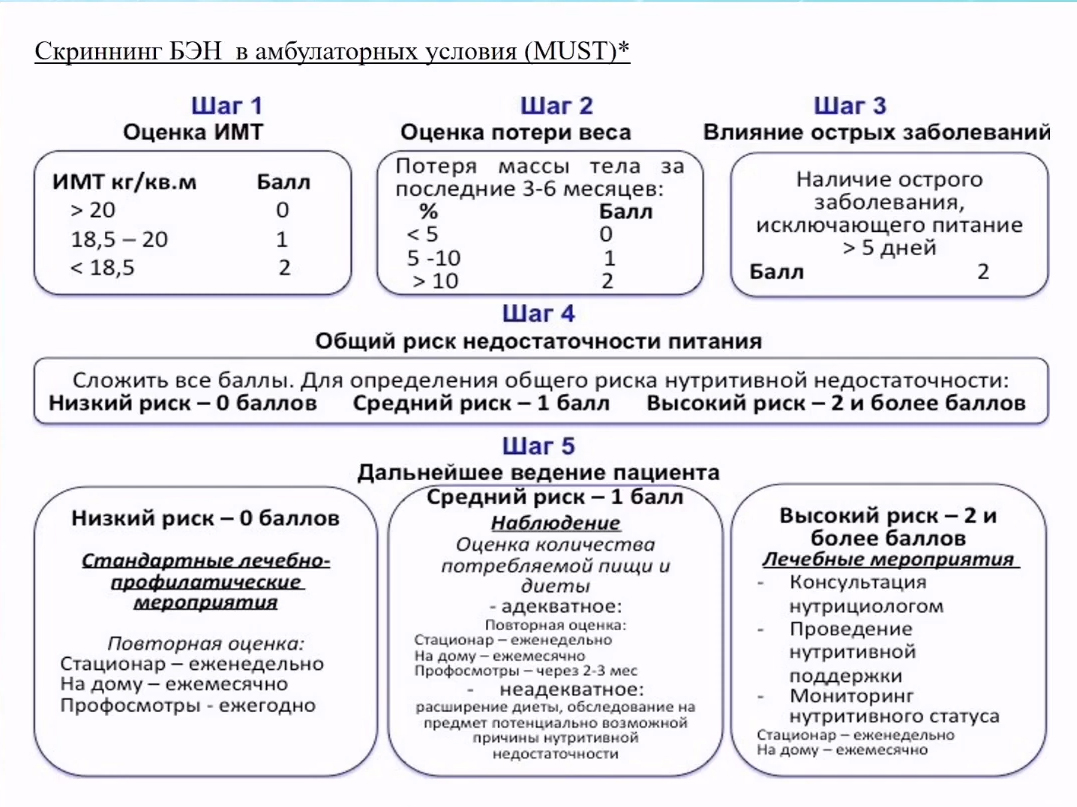
В амбулаторной практике используются различные шкалы для оценки недостаточности питания.
Оценка ситуации должна включать в себя как минимум следующие вопросы:
Алгоритм назначения нутриционной поддержки
Данный алгоритм должен разрабатываться совместно со специалистом, поскольку пациент не может самостоятельно подобрать для себя адекватную терапию, которая поспособствует улучшению самочувствия и облегчению симптоматики.
Для алгоритма назначения нутриционной поддержки необходимо ответить на следующие вопросы:
Для расчета энергетических потребностей пациента необходимо оценить имеющуюся недостаточность питания, риски прогрессирования недостаточности питания.
Осуществляется выбор оптимального пути введения лечебного питания. Возможны следующие варианты: сиппинг (лечебное питание, которое пациент может употреблять самостоятельно), зондовое питание, комбинированная нутриционовая поддержка (совмещение парентерального и энтерального питания). Отдельно стоит рассматривать ситуации, когда у пациента есть стома (гастростома, энтеростома, эзофагостома): в этом случае введение препаратов лечебного питания может осуществляться через нее.
Определяется режим кормления, режим введения препаратов лечебного питания.
Определяются сроки нутриционной поддержки пациента.
Осуществляется выбор препаратов для конкретной ситуации.
Методы оценки эффективности проводимой нутриционной поддержки
Эти методы часто используются в рутинной практике. Они позволяют оценить изменение состава тела на фоне нутриционной поддержки, оценить объем жировой массы, внеклеточной и внутриклеточной жидкости, косвенно оценить количество мышечной массы.
Эти методы редко используются в рутинной практике. Однако их достоинство в доступности – врач может осуществить оценку состояния тела прямо во время приема.
Пострезекционные синдромы
Синдромы оперированного желудка
К ним относятся – депминг-синдром, гипогликемический синдром, анемический синдром, синдром приводящей петли, рефлюкс-эзофагит, недостаточность питания, моторные нарушения культи желудка, анастомоза.
Чаще всего с этими синдромами сталкиваются пациенты, которые перенесли операции на желудке, пищеводе или поджелудочной железе. Данные симптомы могут развиваться, как в раннем, так и в более отсроченном периоде.
Демпинг-синдром. Как правило, проявляется слабостью, потливостью после приема пищи, головокружением, зачастую возникает при приеме углеводистой пищи. Развивается, как в раннем, так и в позднем послеоперационном периоде. Синдром обусловлен быстрой эвакуацией пищи из пищевода в тонкую кишку с последующим развитием гипергликемии, то есть пища быстро попадает из пищевода в тонкую кишку, что вызывает повышение уровня глюкозы (сахара) в крови.
Обычно регулируется подбором режима питания и рациона, а также медикаментозными препаратами.
Пациентам, страдающим демпинг-синдромом, необходимо вести пищевой дневник. Это поможет отследить причины синдрома (определенное время суток, определенная еда и т.д.).
Гипогликемический синдром. Проявляется недостаточным уровнем сахара в крови. Является разновидностью позднего демпинг-синдрома.
Анемия. Обусловлена дефицитом железа и витамина В-12 после удаления желудка. Данное состояние необходимо корректировать и компенсировать препаратами.
Рефлюкс-эзофагит. Это заброс пищи из тонкой кишки в пищевод. Самыми частыми проявлениями рефлюкс-эзофагита является изжога, горечь во рту, тяжесть после приема пищи, ощущение жжения по ходу пищевода. Реже симптом проявляется жжением в области языка, кислым привкусом во рту. Корректируется режимом питания, новыми жизненными привычками и назначением медикаментозной терапии.
Недостаточность питания или потеря массы тела. Данный синдром требует коррекции рациона и режима питания, а также назначения дополнительной нутриционной поддержки.
Важно знать, сколько массы пациент потерял до операции, после операции, во время химио/лучевой терапии. Исходя из этого подбираются препараты лечебного питания.
Нарушение культи желудка, анастомоза (т.е. места соединения органов). Осложнение, которое относится к моторно-эвакуаторным нарушениям. Корректируется медикаментозно.
Болевой синдром. Может быть обусловлен разными факторами. При обращении к врачу важно описать, когда возникают боли, связаны ли они с приемом пищи, через какое время и в каком месте после приема пищи возникают, проходят самостоятельно или требуют применения препаратов, сопровождаются ли тошнотой, рвотой, нарушением стула.
Астения. Состояние общей слабости и утомляемости.
Эти и другие симптомы, которые могут беспокоить пациента в послеоперационном периоде или на фоне проводимого лечения. Любые жалобы требуют обращения к врачу.
Диагностика синдромов оперированного желудка
Обследования позволяют подобрать терапию, дать точные рекомендации по образу жизни.
Как установить причину рефлюкса (заброса пищи обратно в пищевод)?
В сложных случаях для оценки характера рефлюктата и оценки того, что именно забрасывается в пищевод, используется суточная импеданс-pH-метрия. Данное исследование особенно актуально для пациентов, которые перенесли гастрэктомию (удаление желудка), резекцию пищевода.
Обследование выполняется в тех клинических ситуациях, когда пациент получает медикаментозное лечение, но улучшения не наблюдаются. Либо, когда жалобы не соответствуют характеру проведенного оперативного вмешательства.
Консервативная терапия после оперативного вмешательства на желудке
Последствия оперативного вмешательства на поджелудочной железе
Хирургические вмешательства на поджелудочной железе зачастую влекут за собой недостаточность выработки ряда ферментов и гормонов в организме. Нехватка данных веществ может привести к потере массы тела, вторичному диабету, диарее, синдрому избыточного бактериального роста. Вторичной проблемой становится боль в животе.
Чтобы оценить недостаточность ферментов проводится анализ кала на панкреатическую эластазу.
Основное лечение патологии заключается в заместительной ферментативной терапии, подбор питания.
Нарушение стула на фоне лечения (диарея/запор)
Диарея
Основные факторы, которые вызывают диарею (в зависимости от них подбирается терапия):
Любой из вышеперечисленных симптомов требует обращения к врачу для назначения терапии.
Если на фоне диареи, у пациента отмечается подъемы температуры, интоксикация, то необходимо дополнительное обследование на псевдомембранозный колит.
Диарея и недержание кала
После операций на органах, расположенных в малом тазу, у пациента может наблюдаться комбинация сразу двух синдромов – диареи и недержания кала. Чаще всего данное расстройство наблюдается у пациентов гинекологического профиля.
У больного может наблюдаться неоформленный или полуоформленный стул, а также фрагментная дефекация в течение дня, трудности с удержанием кала и газов после возникновения позывов на дефекацию. Иногда бывает ночное недержание кала.
Чтобы оценить состояние анального сфинктера специалисты назначают сфинктерометрию.
При лечении патологии применяется комбинация методов – лекарственная терапия, физиотерапия, физические упражнения.
Запор / задержка стула
Симптом может сопровождаться такими жалобами, как напряжение и/или боли в животе, натуживание, вздутие живота, твердый кал, ощущение неполного опорожнения кишечника, необходимость ручного пособия при опорожнении, отсутствие позывов на дефекацию или ложные позывы на дефекацию без опорожнения кишечника.
Причинами запора/задержки стула могут послужить:
Если пациент наблюдает у себя запор или задержку стула, необходима консультация специалиста.
Методы диагностики, которые помогут установить причину запоров:
Если на фоне лечения задержка стула длится от 4 суток, а также отмечаются повышенное газообразование, тошнота и/или рвота, боли в кишечнике, то необходима срочная консультация специалиста!
Терапия запора/задержки стула
Традиционным методом лечения является медикаментозная терапия. В случае спаечного процесса может потребоваться хирургическое лечение.
Отметим, что противоболевая терапия может усугубить ситуацию.
Лучевые поражения кишечника
Лучевые поражения кишечника проявляются в виде колитов – воспалительного заболевания слизистой оболочки кишечника. Колиты преимущественно развиваются у пациентов, получающих терапию на область малого таза (матка, цервикальный канал, простата, прямая кишка, мочевой пузырь).
Колиты могут возникнуть на любом этапе лечения: во время начала лучевой терапии и в течении 3 месяцев после окончания лечения. Существуют и позднеотстроченные лучевые колиты, которые возникают в течение первого года после проведенной лучевой терапии.
Симптомы
К основным симптомам лучевого поражения кишечника относят: нарушение стула, диарея, ложные позывы к дефекации, боли по ходу кишечника и боли в заднем проходе, в зависимости от зоны, куда пациент получает лучевую терапию. При достаточно выраженном воспалении появляются следующие симптомы — недержание кала и газов, диспепсия, метеоризм, рвота, тошнота, снижение массы тела на фоне диареи.
Если в начале лучевой терапии, во время нее, после нее у пациента отмечается выделение крови с каловыми массами – стоит немедленно обратиться к врачу! Он назначит необходимые обследования и лечение.
Диагностика лучевых поражений кишечника
Исследования, которые позволяют определить степень поражения и назначить терапию:
Терапия
При лучевых поражениях желудочно-кишечного тракта терапия зависит от локализации патологического процесса. В основном используются:
Срок лечения определяется специалистом. Стоит отметить, что лучевой колит невозможно вылечить за 2-3 недели, терапия должна быть длительной и систематической.
Авторская статья:
Захарова П.А.
Гастроэнтеролог, гепатолог НМИЦ онкологии им. Н.Н. Петрова
Восстановление работы желудка после химиотерапии
Содержание:
Онкозаболевания классифицируются по нескольким признакам: месторасположению очага, происхождению, степени тяжести поражения, распространению метастаз. Почти в каждой семье кто-то имеет или страдал от раковой опухоли. Многим из пациентов пришлось испытать на себе действие химио-и лучевой терапии, а также их последствия.
Восстановление работы желудка после химиотерапии включает не только уход и заботу близких, прием медикаментов, но и регулярный мониторинг состояния – сдачу лабораторных анализов, прохождение аппаратной и инструментальной диагностики.
Почему желудок повреждается от воздействия цитостатиков
Химиопрепараты уничтожают любые клетки, предрасположенные к быстрому делению, независимо от того, злокачественные они или нет. Это могут быть и здоровые структуры костного мозга, крови, желудочно-кишечного тракта, репродуктивных органов.
Клеточный апоптоз – регулируемый генетический процесс гибели клеток, является закономерной программой, которая сбивается под действием химии. Тем не менее, здоровая клетка сохраняет способность к регенерации, но для этого нужна своевременная и всесторонняя помощь.
Симптомы повреждения желудка
Чувствительность желудочно-кишечного тракта к химиопрепаратам индивидуальна и избирательна, поэтому у каждого человека может проявляться по-разному. Но чаще всего сопровождается токсическими реакциями и побочными действиями в виде:
При явно выраженных и длительно продолжающихся признаках необходимо обращаться к врачу-онкологу.
Назначаемое лечение для восстановления работы желудка после химиотерапии
Изначально доктор должен установить причину ухудшения состояния. Когда подтверждается, что это последствия противоопухолевого лечения, прописываются средства для устранения симптоматики:
Если при сдаче анализов выявляется инфекционная природа диареи, назначаются антибиотики.
Общие рекомендации по образу жизни
Обычно в подобных ситуациях специалисты советуют ежедневные прогулки на свежем воздухе. Если пациент плохо себя чувствует и организм ослаблен, то попросите рассказать, какие подойдут дыхательные или физические упражнения в домашних условиях.
Восстановление работы желудка после химиотерапии требует строгого соблюдения режима сна и бодрствования. Спать необходимо около 8 часов в сутки.
Диета
Прием пищи должен быть дробным, не менее 5 раз в день, а порции – небольшими. Меню состоит только из отварных, запеченных, приготовленных на пару продуктов. Для предупреждения обезвоживания выпивать не менее 2 л чистой кипяченой воды, можно минеральную негазированную. Из напитков – слабо заваренный чай, несладкие кисели, компоты. Что запрещено употреблять в период осложнения:
По мере улучшения состояния постепенно переходите на привычный режим питания.
Психологическая помощь
Люди с онкологическими заболеваниями очень уязвимы и подвержены психоэмоциональным расстройствам. Что напрямую сказывается на эффективности реабилитации. На этапах лечения после курса химиотерапии актуальна помощь специалиста. Снятие чувства страха, тревоги даст возможность быстрее вернуться к прежней активности, трудовой деятельности и улучшить качество жизни, адаптируясь в социуме. При прохождении курса лечения в нашей клинике Вы можете получить помощь онкопсихолога абсолютно бесплатно. Подробнее Вы можете ознакомиться на нашем сайте в разделе Онкопсихология.
Что еще может способствовать скорейшему восстановлению
Метод фотодинамической терапии внедрен в практику лечения онкологии в качестве основного и дополнительного средства с начала двухтысячных. Уже тогда он демонстрировал высокую эффективность в борьбе с доброкачественными и злокачественными новообразованиями. Технология не ограничивается только уничтожением опухолей, с помощью прибора становятся доступными еще несколько функций, а именно:
Уникальная методика, используемая в нашей клинике доктора Борисова, называемая Избирательная хронофототерапия (ИХФТ) в основе которой лежит фотодинамическая терапия способна активируя каскад биохимических и клеточных реакций регулировать уровень показателей иммунного статуса. В организм вводится специальное вещество – хлорофилл (натуральный фотосенсибилизатор последнего поколения), которое накапливается раковыми клетками. В место скопления направляется лазерный луч, способный синхронизироваться с ритмами больного, что позволяет уменьшить или увеличить интенсивность воздействия. Проникая на нужную глубину, он концентрируется на патологических клетках, уничтожая их, при этом не касаясь здоровых. – органосохраняющий способ, используемый вместо сложных хирургических операций при злокачественных и доброкачественных новообразованиях, а также до, после и во время вмешательств. По сравнению с химио-и лучевой терапией она не дает разрушительных побочных эффектов и осложнений.
Прибор не оказывает токсического влияния на здоровые ткани, осуществляется целенаправленное воздействие именно на очаг воспаления. Большим преимуществом является и тот факт, что у данного способа отсутствуют возрастные ограничения, противопоказания касаются только беременных и кормящих женщин, и индивидуальной непереносимости.
Сроки и цены
Мы рады будем ответить на все ваши вопросы по поводу нашего уникального метода доктора Борисова. Запись на консультацию осуществляется по указанному на сайте номеру телефона.
Осложнения после химиотерапии
На протяжении последних десятилетий химиотерапия является одним из эффективных методов лечения опухолей. Основной механизм действия химиопрепаратов – воздействие на клетки опухоли таким образом, что происходит замедление или прекращение их размножения.
К сожалению химиотерапия не обладает специфичностью: помимо клеток опухоли, повреждаются и клетки здоровых тканей и органов. В первую очередь это касается тех органов, ткани которых могут быстро расти, размножаться – волосяные фолликулы, клетки слизистой оболочки кишечника и ротовой полости, костный мозг. Наиболее часто, 80-90% осложнений после химиотерапии при раке наблюдается со стороны системы крови и пищеварительного тракта.
Осложнения делятся по степени выраженности. Всемирная организация здравоохранения выделяет 3 степени тяжести осложнений:
Осложнения со стороны пищеварительной системы
К наиболее частым осложнениям со стороны пищеварительной системы при проведении лекарственной терапии относятся:
Тошнота и рвота занимают лидирующие позиции среди жалоб пациентов. Причина возникновения тошноты и рвоты до сих пор до конца не ясна. Известно, что химиотерапия вызывает тошноту и рвоту посредством высвобождения эметогенных соединений, таких как допамин, серотонин и субстанция Р, воздействующих на рецепторы пищеварительной системы и центральной нервной системы, запуская рвотный рефлекс. Другими словами, развитие тошноты и рвоты связано с раздражением рецепторов в желудке и головном мозге.
Виды тошноты и рвоты
Вид тошноты и рвоты определяется временем его возникновения на протяжении цикла химиотерапии:
острая — в первые сутки после введения цитостатиков
отсроченная — в течение 2-5 суток после введения цитостатиков.
При последующих введениях препарата возможно появление «преждевременной рвоты» (тошнота и рвота «ожидания») — в течение нескольких часов до введения цитостатиков. Она, как правило, развивается у больных, получавших ранее высокоэметогенные режимы ПХТ и страдавших от ее осложнений. Ее могут провоцировать запахи, вкусовые ощущения, вид предметов и обстановки, напоминающих о лечении. Для профилактики такой тошноты и рвоты используются транквилизаторы, психотренинг, гипноз.
К сожалению, часто пациенты могут не сообщать о развитии у них осложнений. Данное поведение обусловлено широким распространением заблуждений относительно процесса химиотерапии, таких как:
Некоторые пациенты преуменьшают силу и значение развивающихся осложнений и не хотят лишний раз беспокоить медицинский персонал. Такое поведение сильно затрудняет конструктивное взаимодействие между пациентом и доктором и создает дополнительные риски для здоровья.
Факторы риска развития тошноты и рвоты
Существуют различные причины, предрасполагающие к появлению тошноты и рвоты. В первую очередь, это особенности используемого препарата или их комбинации.
Большое значение имеют индивидуальные особенности пациента:
Наиболее тяжело химиотерапию переносят женщины и больные моложе 30 лет.
Эффективность противорвотной терапии
Лечение таких осложнений после химиотерапии, как тошнота и рвота, может дать хороший эффект. Арсенал препаратов, которые обеспечивают профилактику и лечение тошноты и рвоты, очень большой. Комплексное их использование способно предотвратить появление этих симптомов в 90% случаев.
Полный контроль: отсутствие рвоты после введения противорвотных препаратов,
Частичный контроль: один эпизод рвоты или умеренная тошнота
Образ жизни и питание при проведении химиотерапии
Большое значение имеет образ жизни и питание при проведении химиотерапии. Рекомендуется двигательная активность, свежий воздух, дыхательная гимнастика. Двигательная активность помогает избежать осложнений.
Необходимо правильно питаться – голод усиливает тошноту. Прием пищи нужно начинать до появления голода, а есть необходимо медленно и небольшими порциями.
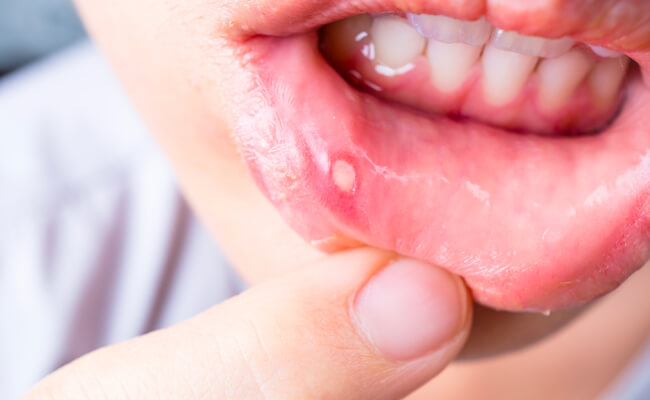
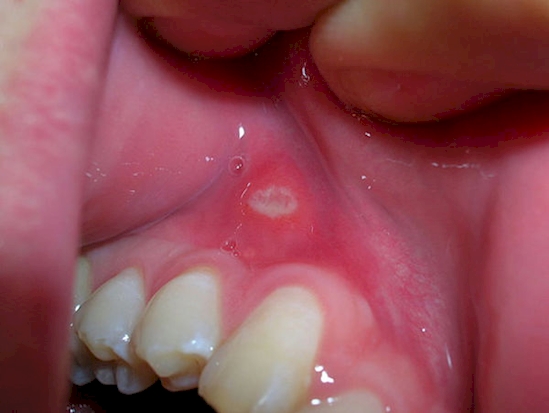
Стоматит
Стоматит — это воспаление ротовой полости, которое наблюдается примерно у трети пациентов. Воспаление чаще всего вызвано активацией бактериальной и грибковой инфекции на поврежденных цитостатиками участках слизистой оболочки. Стоматит является проявлением скрытых осложнений.
При отсутствии своевременного лечения, может развиться выраженное воспаление, обезвоживание, прием пищи станет затруднен.
Предрасполагающие факторы развития стоматита
Профилактика стоматита включает в себя максимальное санирование полости рта до начала химиотерапии. Очень часто мы до начала лечения отправляем пациентов к стоматологу чтобы избежать последующих осложнений.
Гигиенические мероприятия включают чистку зубов мягкой зубной щеткой, полоскание слабым раствором перекиси водорода, фурацилина, хлоргексидина.
Если стоматит все же развился, необходимо максимально щадить ротовую полость при питании – исключить те продукты, которые могут вызвать раздражение.
Питание при стоматите:
Сама по себе химиотерапия не накладывает ограничений на питание, но для ускорения восстановления поврежденных клеток, мы рекомендуем употреблять больше белка и вообще здоровую полноценную разнообразную пищу.
Местное лечение направлено на удаление из ротовой полости зубного налета и поддержание влажности слизистых оболочек. Обезболивание местными анестетиками (прокаин, лидокаин). При развитии эзофагита применяют антацидные препараты, обволакивающие средства, спазмолитики.
Диарея
Третья группа осложнений — диарея или жидкий стул. Также встречается довольно часто (25-30% пациентов).
Диета при диарее должна быть максимально щадящей для кишечника. В первые дни можно применить водную диету чтобы кишечник максимально успокоился. Продукты, которые максимально легко усваиваются.
Авторская публикация:
СЕМЕНОВА АННА ИГОРЕВНА
химиотерапевт, онколог, кандидат медицинских наук