кабинет интенсивной терапии что это
Реанимация. Может ли она помочь?
Время чтения: 2 мин.
Перед тяжелобольным человеком и его близкими снова и снова будет вставать вопрос о реанимации. Трудно дышать, все болит, падает давление — может быть, в реанимации будет легче?
Мы считаем, что решение о реанимации лучше принять заранее, до наступления критического состояния. В момент кризиса страх перед ситуацией мешает действовать взвешенно и обдуманно.
Реанимация необходима, когда у пациента с относительно благоприятным прогнозом жизни, возникло резкое ухудшение состояния, не связанное с его основным заболеванием. Но когда человек долго болеет (онкологическим заболеванием или другой тяжелой болезнью), все его органы истощены — состояние ухудшается системно и неотвратимо. Нельзя повернуть эти перемены вспять путем проведения реанимационных действий. Часто мы слышим, что умирающего человека отказались госпитализировать в отделение интенсивной терапии, потому что врачи жестокие, не захотели связываться, потому что это невыгодно…
На самом деле отказы в реанимации для паллиативных больных связаны с тем, что не существует таких медицинских мероприятий, которые могли бы восстановить здоровье человека, привести его в чувство. В терминальной фазе ( последние дни и часы жизни ) реанимационные мероприятия становятся уже невозможными или ненужными. В реанимации больному могут дать большую дозу седативных (снотворных) препаратов. Седация не является обезболиванием, она не может снять боль или облегчить состояние, она может только притупить реакции, то есть лишить человека возможности сигнализировать о своей боли. Сама боль никуда не уходит.
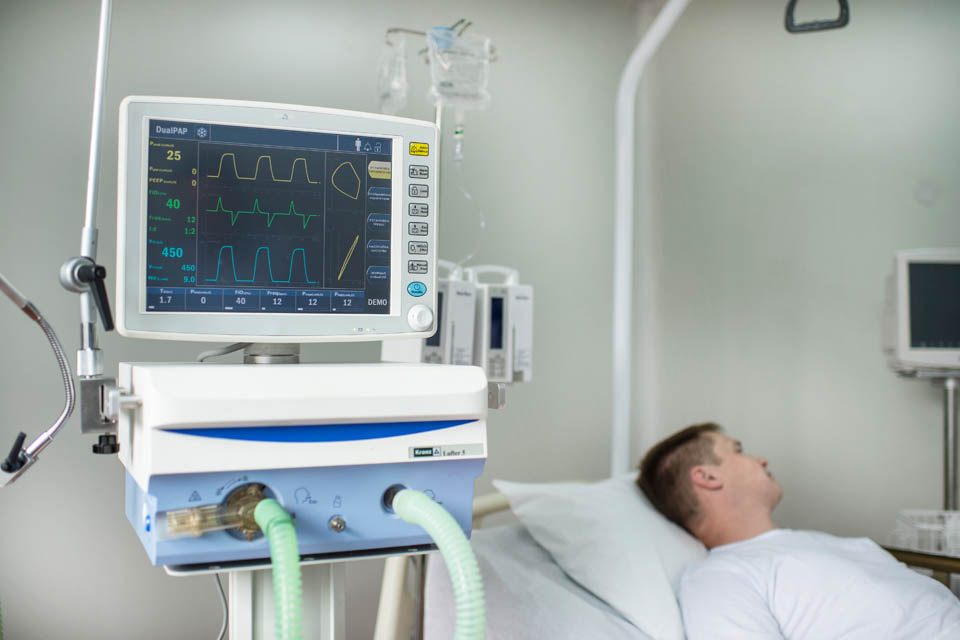
В отделении интенсивной терапии больного могут подключить к аппарату искусственной вентиляции легких ( ИВЛ ). Но в последние дни и часы жизни это не будет облегчением, потому что больной бесконечно истощен, его организм бессилен, другие органы работают с большим трудом. Искусственное дыхание становится мукой для всего организма. ИВЛ — это прикованность к койке и аппарату, это трубка в горле и привязанные руки, невозможность нормально принимать пищу и пить. На ИВЛ человек страдает уже не от одышки, а от многих других факторов.
Такие же проблемы возникают и при попытке улучшить работу сердечной деятельности. Когда сердце и организм истощены, «завести» сердечную деятельность механически можно лишь на несколько часов или дней. И это время больной проведет в очень тяжелом общем состоянии.
В какой-то момент болезнь так сильно овладевает организмом человека, что справиться с этим, даже в отделении реанимации, врачи не в силах.
Изменить количество дней, оставшихся человеку, медицина на этом этапе не в состоянии. Для пациента становится гораздо важнее не лечение, а покой и поддержка близких. В реанимации у пациентов такой возможности часто нет.
В хосписе в последние часы жизни у близких есть возможность просто побыть рядом, подержать уходящего человека за руку. Эти последние часы жизни, проведенные вместе, для пациента и его семьи важнее, чем несколько одиноких дней жизни в реанимации.
ОБРАТИТЕ ВНИМАНИЕ!
Согласно законодательству РФ, врач имеет право не проводить реанимационные действия «при состоянии клинической смерти человека (остановке жизненно важных функций организма [кровообращения и дыхания] потенциально обратимого характера на фоне отсутствия признаков смерти мозга) на фоне прогрессирования достоверно установленных неизлечимых заболеваний или неизлечимых последствий острой травмы, несовместимых с жизнью». «Достоверно установленных» значит — подтвержденных заключением консилиума врачей.
Если вы хотите проконсультироваться по поводу получения паллиативной помощи, не знаете, какое решение принять и куда обратиться в связи с состоянием близкого человека, позвоните на Горячую линию помощи неизлечимо больным людям: 8 (800) 700-84-36 (круглосуточно, бесплатно).
Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.
Использовано стоковое изображение от Depositphotos.
Кабинет интенсивной терапии что это
Проблема поражения легких при вирусной инфекции, вызванной COVID-19 является вызовом для всего медицинского сообщества, и особенно для врачей анестезиологов-реаниматологов. Связано это с тем, что больные, нуждающиеся в реанимационной помощи, по поводу развивающейся дыхательной недостаточности обладают целым рядом специфических особенностей. Больные, поступающие в ОРИТ с тяжелой дыхательной недостаточностью, как правило, старше 65 лет, страдают сопутствующей соматической патологией (диабет, ишемическая болезнь сердца, цереброваскулярная болезнь, неврологическая патология, гипертоническая болезнь, онкологические заболевания, гематологические заболевания, хронические вирусные заболевания, нарушения в системе свертывания крови). Все эти факторы говорят о том, что больные поступающие в отделение реанимации по показаниям относятся к категории тяжелых или крайне тяжелых пациентов. Фактически такие пациенты имеют ОРДС от легкой степени тяжести до тяжелой.
В терапии классического ОРДС принято использовать ступенчатый подход к выбору респираторной терапии. Простая схема выглядит следующим образом: низкопоточная кислородотерапия – высокопоточная кислородотерапия или НИМВЛ – инвазивная ИВЛ. Выбор того или иного метода респираторной терапии основан на степени тяжести ОРДС. Существует много утвержденных шкал для оценки тяжести ОРДС. На наш взгляд в клинической практике можно считать удобной и применимой «Берлинскую дефиницую ОРДС».
Общемировая практика свидетельствует о крайне большом проценте летальных исходов связанных с вирусной инфекцией вызванной COVID-19 при использовании инвазивной ИВЛ (до 85-90%). На наш взгляд данный факт связан не с самим методом искусственной вентиляции легких, а с крайне тяжелым состоянием пациентов и особенностями течения заболевания COVID-19.
Тяжесть пациентов, которым проводится инвазивная ИВЛ обусловлена большим объемом поражения легочной ткани (как правило более 75%), а также возникающей суперинфекцией при проведении длительной искусственной вентиляции.
Собственный опыт показывает, что процесс репарации легочной ткани при COVID происходит к 10-14 дню заболевания. С этим связана необходимость длительной искусственной вентиляции легких. В анестезиологии-реаниматологии одним из критериев перевода на спонтанное дыхание и экстубации служит стойкое сохранение индекса оксигенации более 200 мм рт. ст. при условии, что используются невысокие значения ПДКВ (не более 5-6 см. вод. ст.), низкие значения поддерживающего инспираторного давления (не более 15 см. вод. ст.), сохраняются стабильные показатели податливости легочной ткани (статический комплайнс более 50 мл/мбар), имеется достаточное инспираторное усилие пациента ( p 0.1 более 2.)
Достижение адекватных параметров газообмена, легочной механики и адекватного спонтанного дыхания является сложной задачей, при условии ограниченной дыхательной поверхности легких.
При этом задача поддержания адекватных параметров вентиляции усугубляется присоединением вторичной бактериальной инфекции легких, что увеличивает объем поражения легочной ткани. Известно, что при проведении инвазинвой ИВЛ более 2 суток возникает крайне высокий риск возникновения нозокомиальной пневмонии. Кроме того, у больных с COVID и «цитокиновым штормом» применяются ингибиторы интерлейкина, которые являются выраженными иммунодепрессантами, что в несколько раз увеличивает риск возникновения вторичной бактериальной пневмонии.
В условиях субтотального или тотального поражения дыхательной поверхности легких процент успеха терапии дыхательной недостаточности является крайне низким.
Собственный опыт показывает, что выживаемость пациентов на инвазивной ИВЛ составляет 15.3 % на текущий момент времени.
Алгоритм безопасности и успешности ИВЛ включает:
В связи с тем, что процент выживаемости пациентов при использовании инвазивной ИВЛ остается крайне низким возрастает интерес к использованию неинвазивной искусственной вентиляции легких. Неинвазивную ИВЛ по современным представлениям целесообразно использовать при ОРДС легкой степени тяжести. В условиях пандемии и дефицита реанимационных коек процент пациентов с тяжелой формой ОРДС преобладает над легкой формой.
Тем не менее, в нашей клинической практике у 23% пациентов ОРИТ в качестве стартовой терапии ДН и ОРДС применялась неинвазивная масочная вентиляция (НИМВЛ). К применению НИМВЛ есть ряд ограничений: больной должен быть в ясном сознании, должен сотрудничать с персоналом. Допустимо использовать легкую седацию с целью обеспечения максимального комфорта пациента.
Критериями неэффективности НИМВЛ являются сохранение индекса оксигенации ниже 100 мм рт.ст., отсутствие герметичности дыхательного контура, возбуждение и дезориентация пациента, невозможность синхронизации пациента с респиратором, травмы головы и шеи, отсутствие сознания, отсутствие собственного дыхания. ЧДД более 35/мин.
В нашей практике успешность НИМВЛ составила 11.1 %. Зав. ОАИР: к.м.н. Груздев К.А.
Профилактика внутрибольничных инфекций в условиях отделения интенсивной терапии
Известно, что отделения реанимации и интенсивной терапии характеризуются чрезвычайно высоким риском возникновения внутрибольничных инфекций (ВБИ), которые являются одной из самых актуальных проблем в современной медицине.
Основными причинами высокой заболеваемости ВБИ в отделениях реанимации являются следующие:
В нашем отделении предусмотрена возможность непрерывного наблюдения за каждым больным с поста медицинской сестры, свободного доступа к койке каждого больного со всех сторон, возможность проведения тщательной уборки и дезинфекции.
В отделениях интенсивной терапии и реанимации используется компактное, удобное в обращении и отвечающее повышенным требованиям гигиены, современное оборудование. Мебель изготовлена из материалов, легко поддающихся дезинфекции. Для стен и пола используются легко моющиеся покрытия из специальных облицовочных материалов.
Отделения реанимации, при необходимости, может быть разделено на 2 сектора — для больных с уже имеющейся инфекцией и для “чистых” больных.
Предусмотрена возможность проведения изоляционно-ограничительных мероприятий в отношении пациентов с манифестной формой ВБИ, а также пациентов — носителей эпидемически опасных штаммов, которые наиболее часто вызывают вспышки ВБИ в отделениях реанимации, а также антибиотикорезистентных штаммов любых условно-патогенных микроорганизмов.
Помимо внутрибольничных инфекций, вызванных возбудителями, которые были переданы пациентам в стационаре (экзогенные инфекции), существует большая группа так называемых эндогенных инфекций, т.е. инфекций, вызванных собственной флорой пациента (условно-патогенными микроорганизмами, вегетирующими на кожных покровах и слизистых и в пищеварительном тракте) или микроорганизмами, колонизирующими пациента. Чем тяжелее состояние больного, тем больше микроорганизмов поселяется на кожных покровах и слизистых. В связи с этим тщательный уход за тяжелыми больными реанимационных отделений имеет чрезвычайно важное значение.
Уход за кожей. Наружные покровы служат средой обитания множества микроорганизмов, которые в обычных условиях из-за мощных барьерных функций кожи редко вызывают патологию. Опасность постоянных обитателей кожи проявляется при нарушении целостности кожных покровов, а также при трофических изменениях кожи, наблюдающихся у тяжелых больных. В связи с этим, каждому тяжелому больному ежедневно проводится обтирание тела теплой водой, в которую добавляют спирт, уксус. Под больного подкладывают клеенку или специальную гигиеническую подкладную. Больным с непроизвольным мочеиспусканием и дефекацией обтирание производят после каждого загрязнения кожи. Несвоевременная смена постельного белья приводит к образованию пролежней, их инфицированию и таким образом способствует присоединению еще более серьезных госпитальных инфекций, утяжеляющих состояние больных; для профилактики возникновения опрелостей тело обрабатывается 3% камфарным спиртом или 3% уксусной кислотой.
Уход за полостью рта, промывание глаз. Эти меры являются средством профилактики стоматитов, гнойных конъюнктивитов, паротитов. Глаза промываются теплым раствором фурациллина; в порядке профилактики используют раствор альбуцида.
Факторы риска развития сепсиса, связанного с катетерами, могут быть обусловлены следующими обстоятельствами:
1. Материал, из которого изготовлен катетер: предпочтительным материалом является полиуретан.
2. Размер катетера: центральные катетеры с тремя отверстиями несут больший риск, по сравнению с одинарными.
3. Использование сосудов нижних конечностей опаснее из-за повышенного риска инфекции.
4. Техника введения катетеров: постановка катетеров должна проводиться в асептических условиях. Нарушение техники асептики при постановке катетера — неадекватная обработка рук, использование нестерильных перчаток, неправильная обработка кожи больного в месте катетеризации и др. — приводит к возникновению гнойных осложнений.
5. Длительность нахождения катетера в месте введения: чем дольше катетер находится в сосуде, тем вероятнее развитие инфузионных флебитов и других осложнений.
6. Состав вводимых жидкостей.
7. Частота смены перевязочного материала.
8. Опыт персонала, устанавливавшего катетер.
9. Подготовка кожи.
10. Индивидуальные особенности больного.
Факторы заражения внутрисосудистых устройств:
Основным средством профилактики осложнений, связанных с катетеризацией, является ограничение использования внутрисосудистых катетеров: установку катетера следует назначать только в случае необходимости.
Показаниями для катетеризации центральных вен являются:
Правила работы с подключичными катетерами.
Особое внимание уделяется инфузионным растворам, при этом стерильные растворы должны быть фабричного изготовления или изготовлены в аптеке с соблюдением правил асептики. Для вскрытия флаконов с жидкостями необходимо использовать стерильный инструментарий. Флаконы с растворами используются строго индивидуально на каждое вливание, расфасовка растворов в аптеках больниц должна соответствовать количеству переливаемого раствора. Срок стерильности растворов, завальцованных в больничных аптеках, не более 30 дней.
Реанимация и интенсивная терапия в Ильинской больнице
Федоров Сергей Александрович
Королев Василий Сергеевич
Мошкина Инна Владимировна
Бабенкова Дарья Игоревна
Савченко Алексей Валерьевич
Усачёва Виктория Александровна
Никитенко Екатерина Юрьевна
Каяндер Наталья Евгеньевна
Галушка Светлана Викторовна
Все врачи
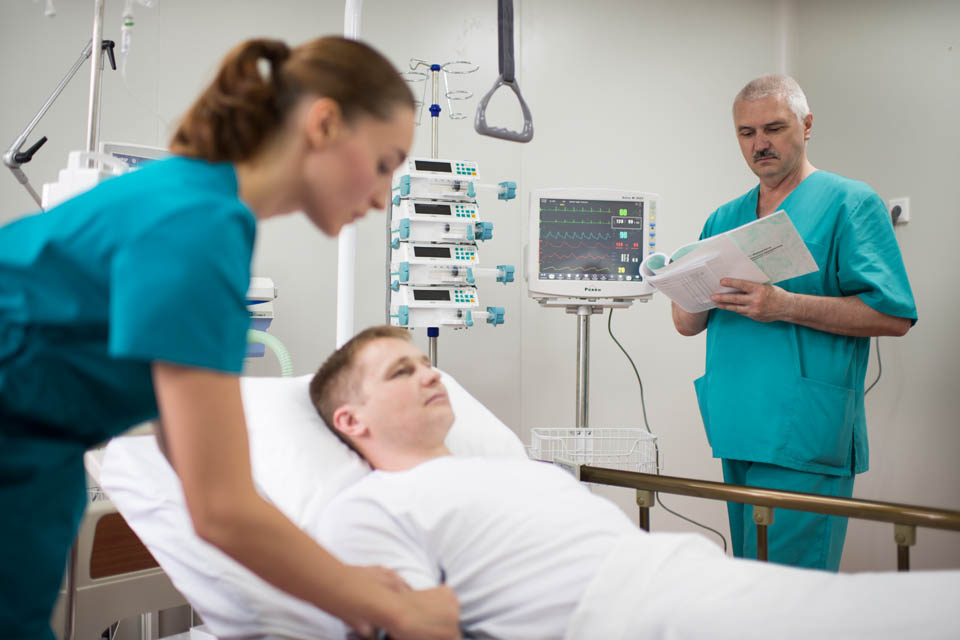
Отделения реанимации и интенсивной терапии (ОРИТ) Ильинской больницы специализируются на лечении пациентов в тяжелом и крайне тяжелом состоянии с различными терапевтическими или хирургическими заболеваниями, для восстановления пациентов после сложных оперативных вмешательств, а также для наблюдения пациентов, требующих постоянного мониторинга и врачебного контроля.
Служба реанимации и интенсивной терапии Ильинской больницы работает круглосуточно, 7 дней в неделю. Она включает в себя отделение реанимации и интенсивной терапии для пациентов преимущественно хирургического профиля на 7 коек, а также блок интенсивной терапии для пациентов преимущественно терапевтического профиля, включая кардиологических пациентов, на 6 коек, разделенный на две палаты по 3 койки. В ОРИТ круглосуточно работают врачи интенсивной терапии, анестезиологи-реаниматологи, а также средний и младший медицинский персонал, прошедший специальную подготовку.
Врачи анестезиологи-реаниматологи Ильинской больницы вовлечены в интернациональный научно-образовательный процесс и обладают самыми актуальными, постоянно обновляемыми знаниями в своей области медицины. Протоколы лечения составлены на основе современных международных и национальных рекомендаций. Лечение проводят врачи анестезиологи-реаниматологи совместно с оперировавшим хирургом, семейным врачом пациента и узкопрофильными специалистами. Руководитель ОРИТ ежедневно участвует в процессе лечения всех пациентов.
Отделения оснащены современным оборудованием, помогающим врачам проводить лечение и контролировать состояние пациентов. Это аппараты искусственной вентиляции легких, аппараты для контроля скорости внутривенных инфузий, приборы для обогрева пациентов, мониторы для контроля жизненно важных параметров и др. При некоторых критических состояниях пациентам может проводиться инвазивный мониторинг артериального давления и центральной гемодинамики – специальный катетер вводится в лучевую или бедренную артерию. Специалисты отделения реанимации и интенсивной терапии используют препараты и расходные материалы, соответствующие современным международным требованиям.
Некоторые пациенты, находящиеся в отделении реанимации и интенсивной терапии по разным причинам не могут самостоятельно принимать пищу, например, после обширных операций на органах брюшной полости. В таких случаях в первые дни после операции проводится внутривенное питание специальными сбалансированными смесями, а при первой возможности начинается постепенное введение питательных смесей в желудок или кишечник через специальный зонд. По мере восстановления функций желудочно-кишечного тракта пациенты возобновляют диетическое питание через рот.
Мы понимаем, что родные и близкие люди волнуются за наших пациентов. Отделение реанимации предоставляет полную и достоверную информацию о пациентах. Информация предоставляется только тем лицам, которые указаны в документах, подписываемых при госпитализации. Посещения возможны ежедневно. Мы допускаем родственников в отделение реанимации, обеспечивая их стерильным халатом и бахилами. Врачи-реаниматологи отвечают на все вопросы родственников о жизненных показателях пациента, динамике его состояния, прогнозе и сроках лечения.
Длительность нахождения в отделении реанимации определяется состоянием и заболеванием пациента. Перевод пациентов в стационар осуществляется с согласия лечащего врача и руководителя ОРИТ. Для перевода пациент должен находиться в стабильном состоянии и иметь допустимые показатели клинических анализов.
Кабинет интенсивной терапии что это
«Анестезиология и реаниматология» — это мультидисциплинарная отрасль медицины, являющаяся ключевым звеном пересечения всех клинических служб и занимающая важнейшее место в структуре любого лечебно-профилактического учреждения. Из всех медицинских специальностей анестезиологию и реаниматологию принято считать одной из самых ответственных и напряженных профессий, требующей от специалиста самообладания, высокой концентрации, стрессоустойчивости, глубокого знания теоретической и практической базы, а также знакомства со сложным медицинским оборудованием. Практическое внедрение в ежедневную клиническую практику новейших методик лечения и высокотехнологичных разработок ставит анестезиологию и реаниматологию в один ряд с наиболее стремительно и динамично развивающимися дисциплинами. Такое быстрое развитие и обновление информационной базы требует от анестезиологии и реаниматологии интеграции не только в хирургию, но и в неотложную кардиологию, терапию и неврологию и ставит новые задачи при обогащении отделений современными технологиями наркоза, мониторинга пациента, заместительной терапии жизненно важных органов.
Отделение анестезиологии, реаниматологии и интенсивной терапии — это сложное структурное подразделение, основными задачами которого являются проведение реанимационных мероприятий и интенсивной терапии пациентам, находящимся в критическом состоянии, круглосуточное анестезиологическое обеспечение при проведении экстренных и плановых хирургических манипуляций, наблюдение за состоянием пациентов в послеоперационном периоде.
Нормативная база, регламентирующая работу этой службы, включает в себя достаточно широкий список правовых и нормативных документов, приказов, инструктивных писем, методических указаний и разъяснений. Основным документом, содержащим исчерпывающую информацию о порядке и правилах оснащения отделения, является Приказ Министерства здравоохранения РФ от 15 ноября 2012 г. № 919н «Об утверждении Порядка оказания медицинской помощи взрослому населению по профилю «анестезиология и реаниматология». Постановление Главного государственного санитарного врача РФ от 18.05.2010 № 58 (ред. от 10.06.2016) «Об утверждении СанПиН 2.1.3.2630-10 «Санитарно-эпидемиологические требования к организациям, осуществляющим медицинскую деятельность»» дает представление о правилах архитектурно-строительного проектирования и отделки помещения, внутреннем устройстве отделения, а так же о стандартах организации водоснабжения, отопления, благоприятного микроклимата, освещения помещений.
На сегодняшний день службы анестезиологии и реаниматологии в составе лечебного учреждения могут существовать в нескольких вариантах. Отделение с палатами реанимации и интенсивной терапии может быть представлено в многопрофильных областных, краевых, городских и центральных больницах мощностью 500 и более коек, при этом не менее 70 коек относятся к хирургическому профилю. Может быть организовано отделение без коечного фонда, если в штате присутствует не менее трёх должностей анестезиологов — реаниматологов. В городах с общим числом населения более 500 тыс. человек представлены центры анестезиологии, реанимации и интенсивной терапии в составе крупных лечебных учреждений мощностью более 800 коек (400 коек для детских лечебных учреждений). Так же в составе организаций здравоохранения организуются группы анестезиологии-реанимации при наличии в штате не более 5 врачей анестезиологов-реаниматологов, осуществляющих акушерско-гинекологическую и хирургическую помощь.
Общий режим работы любого отделения анестезиологии и реанимации приближен к режиму операционного блока, поэтому считается наиболее благоприятным их расположение на одном этаже. С целью строгого соблюдения режима асептики и предупреждения распространения микробной флоры принято выделять три основные зоны: лечебная зона строгого режима (палаты, манипуляционные помещения), пограничная зона (зона общего режима), охватывающая область коридора, и зона служебных помещений (санитарная комната, ординаторская, процедурная, помещение для хранения аппаратуры, сестринская).
В палате интенсивной терапии располагается большое количество аппаратуры и устройств жизнеобеспечения. Для предотвращения сбоев в работе оборудования и защиты персонала напольное покрытие реанимационных залов и палат интенсивной терапии должно быть электростатически диссипативным, обеспечивать токоотводящие свойства. По всему периметру помещения под основу напольного покрытия укладывается медная лента, соединенная с шиной дополнительного уравнивания потенциалов. Существует большое количество разновидностей антистатического напольного покрытия. Это может быть линолеум, керамическая плитка или полимерное покрытие. Основные требования – высокая износостойкость, устойчивость к действию дезинфицирующих растворов, бесшовная укладка. Для кабинетов врачей, ординаторской, сестринской можно использовать каучуковое покрытие или поливинилхлоридную плитку.
К отделению анестезиологии реанимации и интенсивной терапии (ОРИТ) применяются повышенные требования в отношении предупреждения распространения микробного загрязнения. Для этого на входах в помещение с лестниц, из лифтов и подъемников обеспечивается поддержание избыточного давления за счёт наличия шлюзов с устройством приточно-вытяжной вентиляции. Обязательно наличие санпропускника для персонала. Поскольку экстренные реанимационные мероприятия проводятся круглосуточно, необходимо обеспечить наличие аварийной системы электроснабжения с целью поддержания бесперебойной работы анестезиологического оборудования. Для создания благоприятного микроклимата в послеоперационных палатах, палатах интенсивной терапии и реанимационных залах устанавливается температура 22°С при относительной влажности 55–60%, а в помещениях для лечения обширных ожогов — 60–70%. Допускается размещение кондиционеров и рециркуляторов. Обязательно наличие водопровода, канализации и горячего водоснабжения. Для предотвращения проникновения бактериального загрязнения влажную уборку проводят до 4–5 раз в сутки, генеральная уборка с применением асептического режима осуществляется раз в неделю, после чего помещения дезинфицируются бактерицидными лампами.
Помимо естественного освещения реанимационного зала и палаты интенсивной терапии необходимо обеспечить наличие источника искусственного освещения в виде бестеневого потолочного светильника.
На стадии проектирования необходимо предусмотреть достаточную для поворота и разворота каталки ширину коридора — не менее 2,8 м.
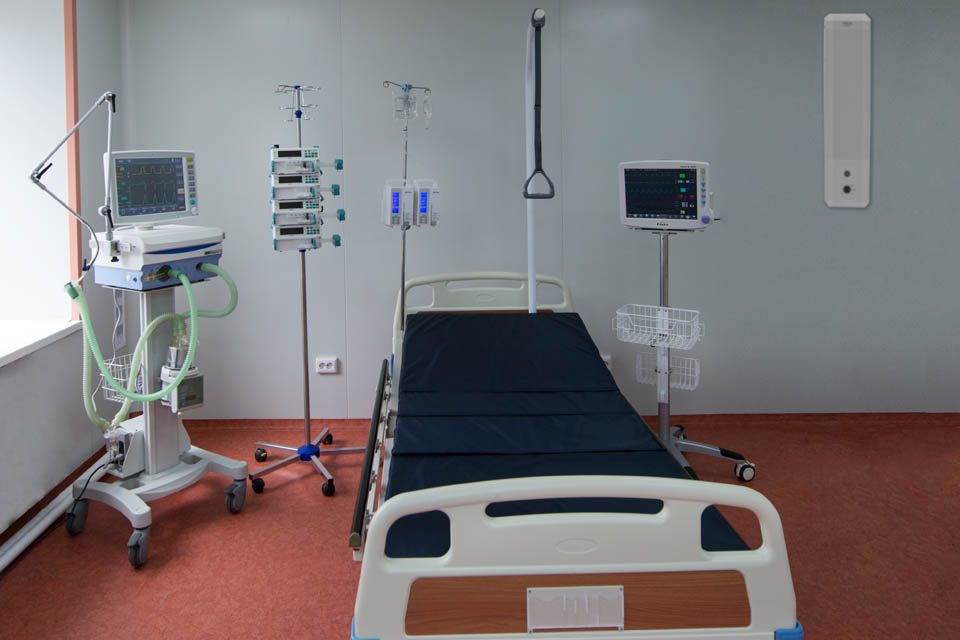
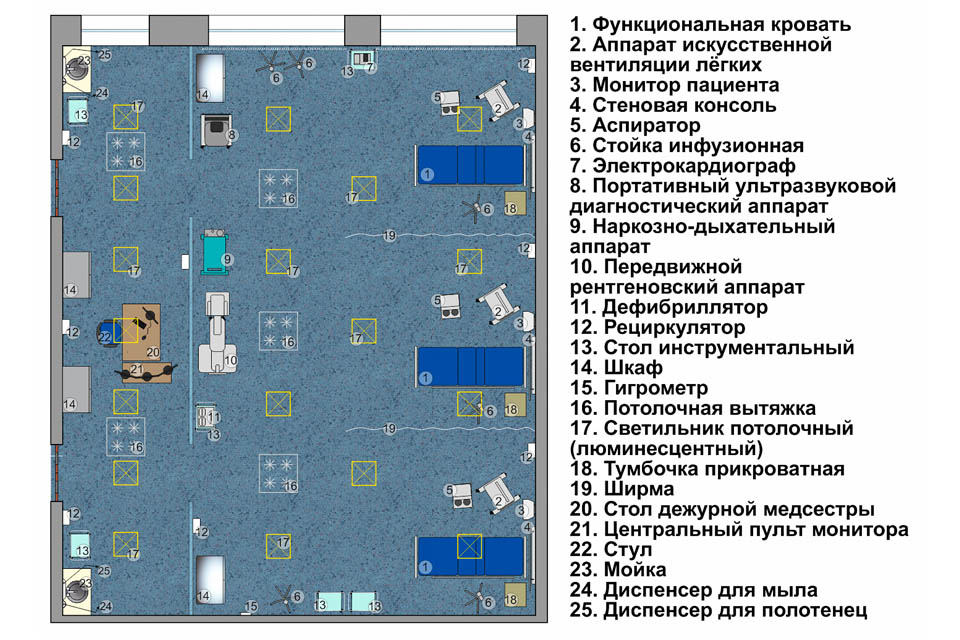
Одним из основных подразделений ОРИТ является реанимационный зал. Здесь проводятся реанимационные манипуляции пациентам в критическом состоянии: длительная искусственная вентиляция легких, круглосуточное наблюдение, катетеризация магистральных сосудов, физико-, химиогемотерапия, трахеостомия, бронхоскопия и прочие мероприятия. Реанимационный зал вмещает до 6 пациентов. Кровати пациентов отделены друг от друга подвесными или напольными ширмами.
В соответствии со стандартами оснащения ОРИТ список необходимого оборудования очень обширен и насчитывает более 85 единиц. Прежде всего, реанимационный зал оборудуется аппаратом искусственной вентиляции легких (ИВЛ) с целью принудительной подачи газовой смеси в легкие пациента. Уровень технического оснащения реанимационного зала — это залог качественного проведения неотложной помощи пациенту. Аппараты искусственной вентиляции серии Lufter оснащены эргономичной системой управления, объединяют в себе все основные режимы вентиляции, оснащены системой автономного питания и встроенным мониторингом пациента. Для проведения экстренного наркоза или обеспечения длительного послеоперационного обезболивания пациента применяются наркозно-дыхательные аппараты. Наркозно-дыхательные аппараты серии Ather, предлагаемые нашей компанией, предназначены для работы с современными ингаляционными анестетиками, в том числе в режиме низкопотоковой анестезии (low flow) и отвечают требованиям всех современных стандартов. Оптимальное расположение наркозно-дыхательного аппарата — в непосредственной близости от пациента у головного конца кровати.
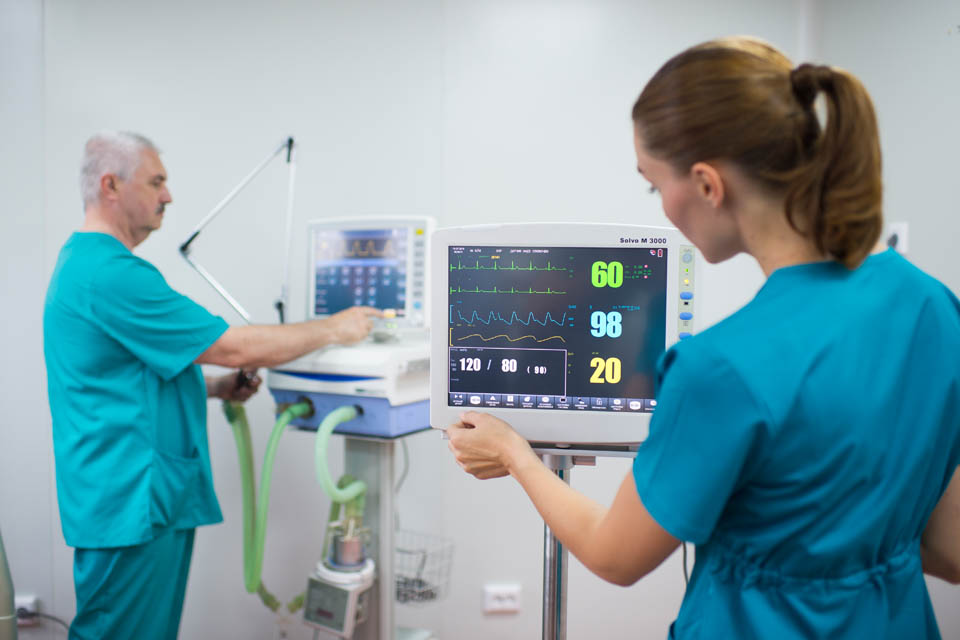
Список необходимого оборудования реанимационного зала включает прикроватные мониторы пациента, фиксирующие динамику функционирования жизненно важных систем пациента (ЧСС, ЧДД, SpO2, ЭКГ) и позволяющие отслеживать эффективность реанимационных мероприятий. Монитор должен располагаться таким образом, чтобы на экран не попадали прямые солнечные лучи, создающие помехи при зрительном распознавании изображения и снижающие его качество. Прикроватные мониторы нашей компании серии Solvo оснащены большим экраном с высокой контрастностью и цветонасыщенностью, за счёт чего обеспечивается яркость изображения и хороший обзор со всех точек реанимационного зала.
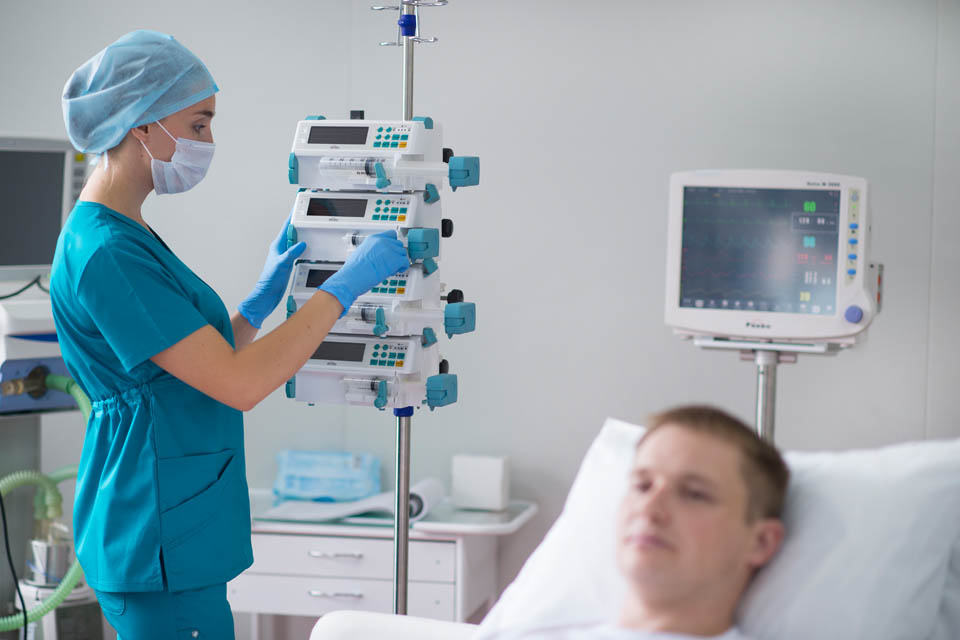
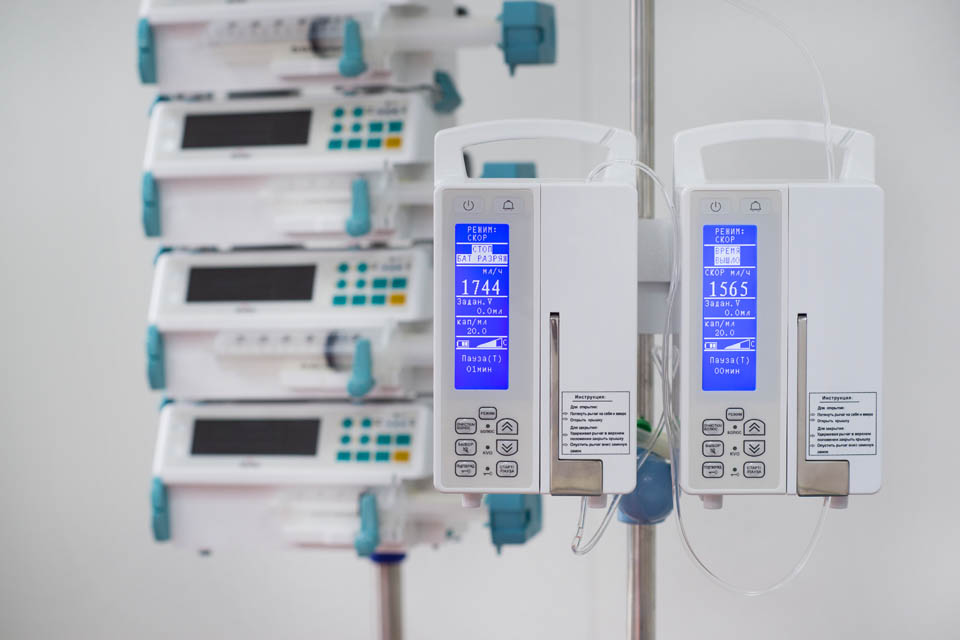
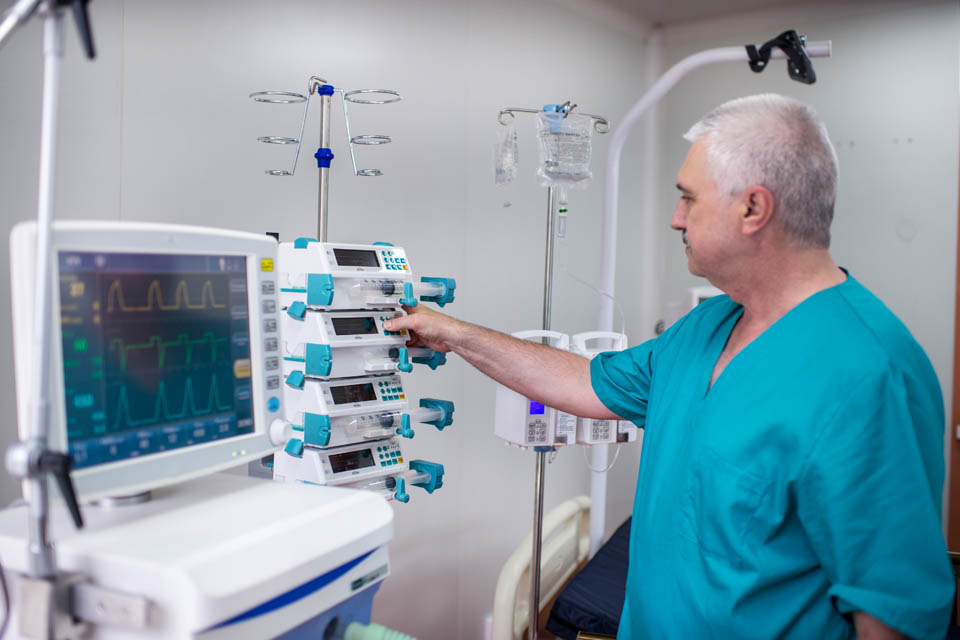
С помощью шприцевых и инфузионных насосов можно регулировать дозировку лекарства и скорость инфузии, позволяя среднему врачебному персоналу не тратить время на подготовку раствора, расчёт количества медикамента и проведение инъекции. Для объединения различных видов насосов, дозаторов и помп используется стыковочное оборудование — инфузионная станция. Интеграция до 8 приборов в единую систему централизованного контроля позволяет не только проводить длительную инфузионную терапию по расчётной схеме одновременно нескольких препаратов, но и экономно распределять рабочее пространство. В распоряжении врача должны присутствовать дефибриллятор, кардиостимулятор, аспиратор, ларингоскоп с набором прямых и изогнутых клинков разных размеров для интубации трахеи, мешок Амбу, интубационные трубки всех размеров, инструменты для зондирования ЖКТ, ларингиальные маски, дренажные системы, передвижной рентгеновский аппарат, хирургические инструменты и наборы медикаментов. Компания «Кранц» предлагает покупателям надежные современные шприцевые и инфузионные насосы Litus, аспираторы линейки Ovalis, увлажнители дыхательных смесей серии MG, а так же различные расходные материалы и комплектующие.
В реанимационных залах, а так же послеоперационных и палатах интенсивной терапии обязательно обеспечивается централизованное снабжение кислородом, закисью азота, вакуумом и сжатым воздухом. Медицинские газы подаются через реанимационную консоль, которая монтируется в стену и имеет ряд других возможностей: таймер, манометр, электроразъёмы. В зависимости от количества дополнительных модулей различают однорядную и двухрядную консоль. В палате интенсивной терапии консоль может быть оснащена кнопкой вызова персонала, розеткой, лампой дневного света и другими элементами. Все оборудование, функционирующие за счёт медицинских газов (ИВЛ, вакуумный аспиратор, ингаляционное оборудование) располагается в непосредственной близости от консоли для удобства быстрого подключения в экстренной ситуации. В случае если в реанимационном зале не предусмотрена централизованная система подачи медицинских газов, потребуется наличие автономных кислородных концентраторов и компрессоров, а так же альтернативных источников кислорода — запасных баллонов с кислородом, накопителей кислорода, необходимых на случай отключения электричества или поломки основных источников выработки кислорода. Компания «Кранц» на протяжении долгого времени осуществляет поставку качественных кислородных концентраторов Lauf, компрессоров и накопителей кислорода для отделений реанимации и интенсивной терапии, хирургических отделений и операционных.
В помещении реанимационного зала присутствует шкаф для хранения лекарственных средств, материалов и дополнительных модулей к оборудованию.
После стабилизации состояния пациент переводится в палату интенсивной терапии. По техническому оснащению палата интенсивной терапии схожа с реанимационным залом и отличается лишь меньшим объемом оборудования. В палате располагается функциональные кровати пациента с возможностью осуществления трехстороннего доступа. Основная задача функциональной кровати заключается в обеспечении пациенту удобного положения за счет подъема и опускания различных секций. Современные функциональные кровати оснащены противопролежневым матрацем и регулируются при помощи электропривода, управляемого пультом. Пациент может делать это самостоятельно. Некоторые модели кроватей обладают 100% рентгенопрозрачностью, что позволяет не перекладывать пациента для проведения рентгенологического исследования, а так же имеют возможность автоматического сбора данных пациента и передачи их на пост по внутрибольничной сети.
В палате интенсивной терапии устанавливается система вызова медицинского персонала, которой пациент может воспользоваться в случае ухудшении состояния или необходимости каких-либо действий врача или медсестры. При нажатии кнопки, рядом с палатой, из которой поступил вызов, загорается лампа, световой индикатор с указанием номера палаты в сопровождении звукового сигнала загорается на пульте медсестры. Современные беспроводные системы обладают возможностью оповещать медицинскую сестру путем передачи вызова на наручный пейджер, позволяя еще больше оптимизировать работу медицинского персонала и повысить эффективность срочного реагирования в экстренных ситуациях.
Для каждой палаты определен сестринский пост, одна медсестра занимается обслуживанием трех пациентов.
Постельное бельё должно быть хлопчатобумажным, без складок и швов, смена происходит раз в день или чаще по мере необходимости. Постельное белье для пациентов ожогового отделения стерильно. В палате предусматривается наличие стола медицинской сестры, на котором располагается инструментарий для оказания экстренной помощи (различные медикаменты, стерильные шприцы, иглы).
Весь инструментарий, контактирующий со слизистой и кожей пациента (катетеры, маски, эндотрахеальные трубки, ларингоскопы), проходит обязательную стерилизацию. Раз в два дня аппаратура подвергается обеззараживанию в специальной камере. Не используемое оборудование хранится в аппаратной комнате.
Работа в отделении анестезиологии, реанимации и интенсивной терапии сопряжена с большой нагрузкой на физиологические функции анестезиолога-реаниматолога. Для снятия усталости и психоэмоционального напряжения для врачей и медицинских сестер выделяют специальное помещение и устанавливают перерывы для осуществления приема пищи.