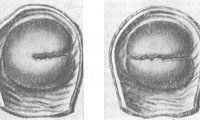
как понять что на шейке матки разошлись швы
Разрыв шейки матки
Разрыв шейки матки — травматическое нарушение целостности стенок органа во время родов или инвазивных вмешательств. Проявляется кровотечением различной интенсивности с выделением ярко-алой крови в потужном и раннем последовом периодах. Основное значение для диагностики играет ревизия стенок шейки с использованием широких зеркал. При обнаружении разрыва показано оперативное вмешательство, объем которого определяется степенью повреждения и сопутствующими осложнениями. Обычно шейка матки ушивается через влагалищный доступ. При переходе разрыва на стенки матки или выявлении гематомы в параметральной клетчатке выполняется полостная операция.
Общие сведения
У большинства первородящих возникают боковые надрывы (трещины) краев наружного маточного зева, размеры которых не превышают 1 см. Такие повреждения не являются патологическими, сопровождаются незначительным объемом кровянистых выделений и не нуждаются в ушивании. После их заживления наружный зев матки становится щелевидным, что свидетельствует о перенесенных родах. Травма шейки матки с более чем сантиметровым разрывом, по различным данным, наблюдается в 6-15% родов и является одной из распространенных акушерских травм. Обычно она возникает у женщин, рождающих впервые, намного реже – у повторнородящих. Поскольку недиагностированный разрыв служит причиной возникновения многих гинекологических заболеваний, всем родильницам показан специальный осмотр для исключения этой патологии.
Причины разрыва шейки матки
Существует несколько групп факторов, способных вызвать такую травму родовых путей. Риск повреждения шейки в процессе родов существенно повышается при ригидности или разрыхлении ее тканей, к которой могут привести:
Вероятность травмы также повышается при избыточных нагрузках на края наружного зева. К разрыву могут привести:
Патогенез
Механизм травматического повреждения шейки матки основан на несоответствии между способностью тканей к растяжению и значительными нагрузками, которые возникают в родах. Сначала эластичные волокна хорошо справляются с усилиями, создаваемыми головкой плода, инструментами для родовспоможения или рукой акушера. При перерастяжении ткань истончается, а кровеносные сосуды, которые ее питают, пережимаются. Возникает гипоксия, приводящая к развитию дистрофических процессов. В конечном итоге целостность тканей нарушается.
Разрыв обычно является радиальным продольным, реже — звездчатым. В некоторых случаях некроз бывает настолько выраженным, что сопровождается полным отторжением передней губы. Если на неподготовленную шейку матки действуют значительные нагрузки, возможен полный циркулярный отрыв ее влагалищной части. В ряде случаев при поздних самопроизвольных абортах и преждевременных родах наблюдается так называемый «центральный» разрыв с формированием ложного хода в задней стенке шейки матки диаметром 1,5-2,0 см над неповрежденным наружным зевом.
Классификация
При оценке типа и характеристик повреждения учитывают механизм его формирования, размеры и наличие осложнений. В зависимости от причин, повлекших за собой нарушение целостности шейки матки, различают разрывы:
С учетом размера разрывы бывают трех степеней:
Разрывы I и II степени считаются неосложненными. К осложненным разрывам специалисты в сфере акушерства и гинекологии относят следующие типы повреждений:
Симптомы разрыва шейки матки
В случае небольших повреждений размерами до 1 см клиническая симптоматика обычно отсутствует. Основным проявлением разрыва шейки матки является кровотечение. Иногда его признаки можно наблюдать уже в период изгнания, когда рождающиеся части плода покрыты ярко-алой кровью. Однако обычно кровотечение возникает или усиливается после рождения ребенка, несмотря на хорошую сократительную активность миометрия. При этом кровь из влагалища течет струйкой или выделяется в значительном количестве. Реже она содержит много сгустков. Если разрыв возник на фоне больших размозжений при длительном сдавливании тканей, кровотечение наблюдаются не всегда, поскольку сосуды успевают тромбироваться. В подобных случаях и при повреждении участков без крупных сосудов крови обычно выделяется мало, что повышает значимость послеродового осмотра шейки в зеркалах.
Осложнения
При повреждении шеечно-влагалищной ветви маточной артерии разрыв шейки матки может осложниться профузным кровотечением. Из-за значительной кровопотери кожа и слизистые родильницы бледнеют, женщина жалуется на слабость, головокружение, холодный пот, может потерять сознание. При несвоевременном оказании помощи у пациентки развивается геморрагический шок, представляющий угрозу для жизни. Глубокие повреждения, доходящие до влагалищного свода, могут сопровождаться разрывом матки и массивным кровоизлиянием в параметрий. При пропущенном и неушитом разрыве шейки существенно возрастает риск развития параметрита, послеродового эндометрита, а в последующем — эктропиона, хронического эндоцервицита, эрозии, неоплазий. Отдаленными последствиями являются рубцовая деформация шейки, истмико-цервикальная недостаточность с невынашиванием беременности, формирование шеечно-влагалищной фистулы.
Диагностика
Послеродовые кровотечения возникают как при разрывах шейки матки, так и при других патологических состояниях. Поэтому для правильной постановки диагноза выполняют:
При выявлении разрыва 3-й степени вручную обследуются стенки матки для исключения их повреждения. Дифференциальная диагностика проводится с разрывом варикозно расширенных вен влагалища, послеродовой гипотонией и атонией матки, задержкой в ее полости оболочек плода или долек плаценты, развитием ДВС-синдрома. При необходимости к постановке диагноза и ведению родильницы привлекают анестезиолога, терапевта, хирурга.
Лечение разрыва шейки матки
При обнаружении патологического разрыва целостность органа восстанавливают хирургически. Выбор оперативного вмешательства зависит от степени повреждений и наличия осложнений. Поврежденный участок ушивают трансвагинально рассасывающимся материалом, шов накладывают на всю толщину ткани за исключением эндоцервикса. Если обнаружен разрыв, переходящий за внутренний зев, или кровоизлияние в параметрий, рекомендована лапаротомия, в ходе которой выполняется остановка кровотечения, удаляется гематома. В послеоперационном периоде показаны противоанемические препараты. Для профилактики инфекционных осложнений обычно назначают короткий курс антибактериальной терапии.
Прогноз и профилактика
Прогноз при неосложненных разрывах благоприятный. При наличии осложнений результаты зависят от своевременности и адекватности лечения. Ключевую роль в профилактике разрывов играет правильность ведения родов и обоснованное использование методов оперативного родоразрешения при наличии соответствующих показаний. В исключительных случаях при высокой вероятности разрыва из-за ригидности, узкой конической формы шейки или необходимости срочного родоразрешения при неполном раскрытии зева превентивно может выполняться трахелотомия (операция по рассечению стенок цервикального канала).
НАРУС
Беременность без осложнений и патологий – это розовая мечта каждой женщины. Суровая реальность, к сожалению, часто преподносит неприятные сюрпризы. Одним из них может стать истмико-церквиальная недостаточность, или сокращенно ИЦН.
Что такое ИЦН и чем она опасна?
.JPG)
Она состоит из тела – мышечного полого мешка, в котором вынашивается ребенок, и шейки, закрывающей вход в матку. Совместно с перешейком шейка матки образовывает первую часть родовых путей. И шейка и перешеек состоят из двух видов тканей: соединительной и мышечной. Причем мышечная ткань сконцентрирована в верхней части шейки, у внутреннего зева матки. Мышцы образуют кольцо-сфинктер, которое не выпускает из матки плодное яйцо раньше времени.
Однако в некоторых случаях это самое мышечное кольцо оказывается неспособно выдержать увеличивающуюся нагрузку: вес плода и околоплодных вод, тонус матки. В результате под давлением плодного яйца шейка матки укорачивается и раскрывается раньше времени.
Чем же опасно ИЦН при беременности? Во-первых, раскрытая шейка матки провоцирует опускание плода, плодная оболочка попадает в канал матки. В этот период она может вскрыться буквально от любого резкого движения.
Во-вторых, влагалище женщины никогда не бывает стерильным. В нем всегда имеются различные бактерии, а часто и инфекции. В итоге происходит инфицирование плодной оболочки. В этом месте она истончается и может порваться просто под весом околоплодных вод.
Вскрытие плодного пузыря и излитие вод вызывают начало родовой деятельности. Таким образом, ИЦН становится одной из самых частых причин выкидышей на поздних сроках (до 22 недель), или преждевременных родов (с 22 до 37 недель).
Как правило, ИЦН развивается на сроке от 16 до 27 недель. В редких случаях патология может развиться раньше, даже на 11 неделе.
Виды и причины истмико-цервикальной недостаточности
В чем причины ИЦН? Они могут быть самыми разными, и в зависимости от причин, выделяют травматическую и функциональную недостаточность.
С первым видом все ясно из названия. Травматическая ИЦН развивается в том случае, если мышцы шейки матки были травмированы тем или иным образом. Из-за чего могут возникнуть травмы? Любая процедура, связанная с расширением шейки матки чревата ее травмой. Это и аборты, и выскабливания после выкидышей, и диагностические выскабливания. Кроме того, мышцы шейки матки могут быть травмированы в ходе родов, а также после ЭКО (экстракорпорального оплодотворения).
В этом случае механизм образования ИЦН при беременности крайне просто: на месте любой травмы возникает рубец из соединительной ткани. В отличие от мышечной, соединительная ткань не способна растягиваться, это и становится причиной недостаточности.
С функциональной ИЦН все несколько сложнее. Ее причины могут крыться в разных факторах. Однако чаще всего данный вид недостаточности связан с гормональными сбоями. Как правило, речь идет о недостатке прогестерона, или же об избытке мужских гормонов – андрогенов. Кстати, это вторая по частоте причина ИЦН.
.JPG)
Она вырабатывает мужские гормоны, и, если у матери их количество повышено или имеется чувствительность к ним, последствия не замедлят сказаться: мышцы в шейке матки ослабевают, и шейка раскрывается.
ИЦН может развиться и по более прозаичным причинам. Например, в том случае, если беременность многоплодная или же имеет место многоводие. В этом случае нагрузка на шейку матки больше, чем при обычной беременности, что также может привести к недостаточности. Не стоит забывать и о патологиях развития матки.
Симптомы ИЦН
К огромному сожалению, истмико-цервикальная недостаточность протекает бессимптомно. Лишь в некоторых случаях ИЦН на ранних сроках может проявлять себя примерно также как угрожающий выкидыш: мажущими кровянистыми выделениями, тянущими болями в животе, распирающие ощущения во влагалище. Обычно же симптомы у ИЦН при беременности отсутствуют.
Диагностика ИЦН
Из-за того, что ИЦН протекает практически бессимптомно, диагностировать ее очень сложно. Для этого необходимо регулярно посещать гинеколога и проводить вагинальный осмотр каждое посещение. К сожалению, многие врачи считают, что осматривать родовые пути достаточно при постановке на учет и уже в роддоме перед родами.
В итоге женщина посещает консультацию, однако врач проводит лишь измерение веса, размера живота и артериального давления. В таких условиях о диагнозе ИЦН при беременности женщина может узнать, когда уже будет поздно. Очень часто об том узнают уже после выкидыша или преждевременных родов при помощи особого исследования: гистеросальпингография – рентгеновский снимок матки и труб с использование рентгеноконстрастного вещества.
Конечно же, если у женщины ранее уже наблюдалась данная патология, за её здоровьем будут наблюдать куда более пристально. Впрочем, вы можете настоять на том, чтобы вагинальный осмотр проводился каждый раз при посещении гинеколога.
Во время осмотра врач должен обратить внимание на размягчение шейки матки, уменьшение ее длинны на начальной стадии ИЦН, и раскрытие шейки на более поздней стадии. Остается один вопрос, какая длинна шейки матки считается нормальной? Многое зависит от срока, ведь ближе к родам уменьшение длины считается нормальным:
Впрочем, в распоряжении врача только его собственные ощущения и гинекологическое зеркало. И если внешний зев матки еще не открыт, гинеколог может только предположить ИЦН, а более точно поставить диагноз при помощи ультразвукового исследования.
Исследование проводится вагинальным датчиком. Отмечаются следующие факторы, которые позволяют определить, имеет ли место истмико-цервикальная недостаточность:
Если внутренний зев уже начал открываться, а внешний еще находится в закрытом состоянии, шейка матки принимает V-вид, и это хорошо видно на УЗИ.
Лечение ИЦН
Только после того, как будет точно установлен диагноз, а также причина патологии, можно приступать к лечению ИЦН при беременности. Без знания причины, как и в любом другом случае, подобрать адекватное лечение не получится.
Прежде всего, выделяют функциональную ИЦН, возникающую на фоне гормональных сбоев. В этом случае назначается гормональная терапия, призванная восстановить нормальный уровень гормонов. Прием препаратов продолжают в течение 1-2 недель, после чего повторно осматривают пациентку. Если ситуация стабилизировалась, и шейка матки больше не раскрывается, то прием препаратов продолжают, сохраняя постоянный контроль за состоянием беременной. Если же ситуация ухудшается, отдают предпочтение другим способам лечения.
Второй способ лечения ИЦН при беременности – установка разгрузочного пессария, его еще называют кольцом Мейера. Фактически, оно представляет собой небольшую конструкцию из пластика особой формы. Его помещают во влагалище, и оно поддерживает шейку матки, перераспределяет вес плода и околоплодных вод. Консервативное лечение ИЦН позволяет сохранить беременность.

Насколько бы не был полезен пессарий, это все-таки инородное тело, которое может спровоцировать дисбиоз влагалища. Во избежание этого у женщины регулярно берут мазки, а также проводят профилактическую санацию антисептиками. В редких случаях могут быть назначены антибиотики.
Снимают кольцо после 37 недели, или же в том случае, если начинается родовая деятельность.
В случаях, когда пластикового кольца явно недостаточно, избирается следующий метод лечения ИЦН при беременности: наложение швов. Внутренний зев матки сужается и сшивается не рассасывающимися нитками. Чаще всего используются шелковые.
На каком сроке проводится операция? В данном случае все определяется индивидуально. Чаще всего, швы накладывают на ранних сроках, то есть до 17 недель. В зависимости от индивидуальных показаний операция может быть проведена и позже, но не позднее 28 недель. В этом вопросе пессарий выгодно отличается от швов, он может быть установлен и на более поздних сроках.
Повышенный тонус матки при уже наложенных швах – это серьезный риск. Поэтому часто пациенткам назначают препараты, снижающие тонус матки, такие как магнезия и гинипрал, а также спазмолитики, например, тот же папаверин.
Снять швы можно в простом кабинете гинеколога на кресле. Делают это в следующих случаях:
При прорезывании швов.
Если швы снимают не в соответствующий срок, а по причине возникающих осложнений, врачи проводят коррекцию и лечение этих осложнений. После этого принимается решение, проводить ли повторную коррекцию.
К сожалению, у этой процедуры, как и почти у всех лечебных процедур, имеется ряд противопоказаний. В том числе:
Соблюдение режима
Любая патология в течение беременности требует не только своевременного лечения, но и соблюдения того или иного режима. Истмико-цервикальная недостаточность не исключение. Женщине с этой патологией необходимо отказаться от лишних физических нагрузок, исключить половые контакты, побольше лежать. Пусть домашние дела за вас делают близкие. Не забывайте своевременно принимать все назначенные вам препараты.
.JPG)
Роды при ИЦН
Поскольку ИЦН – это, по сути, неспособность мышечного кольца оставаться в закрытом состоянии, часто роды при ИЦН проходят стремительно. Конечно, и здесь все индивидуально, и время родов может быть разным.
Своевременная терапия и соблюдение режима, как правило, помогают будущей маме доносить ребенка до положенного срока. Тогда женщину заблаговременно кладут в стационар, где она находится под постоянным наблюдением.
К счастью, истмико-цервикальная недостаточность встречается все-таки достаточно редко. А современная медицина позволяет решить и эту проблему, причем без вреда для женщины и ее малыша. Поэтому данного диагноза бояться не стоит. Главное, соблюдать все рекомендации вашего врача.
Ведение послеродового периода у женщин с травмами мягких тканей родовых путей
М.С.Селихова, М.В.Котовская
Волгоградский государственный медицинский университет
Кафедра акушерства и гинекологии
(зав. кафедрой – д.м.н., проф. Н.А.Жаркин) Резюме: В статье освещены вопросы ведения послеродового периода у женщин с травмами мягких родовых. Представлены результаты открытого сравнительного рандомизированного исследования эффективности и безопасности применения препарата Депантол в виде вагинальных суппозиториев. (хлоргексидина биглюконат 16 мг., декспантенол 100 мг.). Отмечена высокая эффективность препарата Депантол при ведении послеродового периода у женщин с травмами мягких тканей. Проведенное исследование применения Депантола при ведении родильниц с травмами мягких тканей родового канала свидетельствует о его более высокой эффективности по сравнению с традиционными методами обработки швов за счет ускоренной регенерации. Сравнительное применение разных схем назначения препарата показало, что для достижения достоверного эффекта целесообразно использовать свечи Депантол дважды в сутки. Для получения достоверного эффекта целесообразно сочетание свечей Депантол с однократной обработкой влагалища раствором Гексикон (хлоргексидин 0,05%).
Ключевые слова: травмы мягких тканей родовых путей, санация, регенерация, Депантол.
Родовой травматизм – повреждение мягких тканей родового канала и другие повреждения, произошедшие при патологическом течении родов, несвоевременном или неквалифицированном оказании акушерской помощи.
Приблизительно 20% родов осложняются травмами родовых путей (11).
Причинами повреждения вульвы и стенок влагалища во время родов являются анатомические особенности (рубцовые деформации, инфантилизм и др.) или акушерские операции (наложение акушерских щипцов, вакуум-экстракция). Разрывы могут происходить при недостаточной растяжимости стенок влагалища (возрастная первородящая), крупной головке плода, разгибательных предлежаниях плода.
Края зева матки во время прохождения головки плода сильно истончены, что способствует нарушению ее целостности. Частота встречаемости разрывов шейки матки по данным разных источников значительно варьирует. Так по данным В.Е.Радзинского (2004г.) они составляют от 3 до 60% всех родов, причем у первородящих разрыв происходит в 4 раза чаще, чем у повторнородящих. По мнению В.И.Кулакова с соавт. (2005г.) разрывы шейки матки встречаются в 6-15% родов, а по данным национального руководства по акушерству они диагностируются у 32,9 – 90% женщин (11). Неглубокие разрывы шейки матки длиной 0,5-1,0 см не вызывают кровотечения и протекают бессимптомно. Иногда значительные разрывы шейки матки не сопровождаются кровотечением и могут протекать бессимптомно в послеродовом периоде и только значительно позже проявляются эктропионом, параметритом, невынашиванием беременности.
Среди факторов, способствующих разрывам мягких тканей родовых путей, первостепенное место отводится нарушению микроэкологии женских половых органов (1, 2, 8, 12 ).
Разрывы мягких тканей родовых путей могут служить входными воротами для проникновения инфекции. По данным национального руководства по акушерству (2009 г.), несмотря на существенные успехи в лечении травм мягких родовых путей, инфекционные осложнения развиваются у 19,3% родильниц, что может привести к расхождению швов, нагноению, заживлению вторичным натяжением (11).
Необходимо отметить, что даже незначительные разрывы промежности в дальнейшем предрасполагают к формированию функциональной недостаточности мышц тазового дна, что приводит к опущению и выпадению тазовых органов. Через 2-3 года после травматичных родов могут развиться эктропион и лейкоплакия шейки матки, недержание мочи, снижение либидо, диспареуния, аноргазмия.
С другой стороны, высокий уровень инфицированности беременных способствует развитию инфекционных процессов. Исследования большинства авторов указывают, что в настоящее время среди возбудителей послеродовых инфекционных заболеваний ведущее значение приобрели микробные ассоциации, в которых наиболее часто преобладают неспорообразующие анаэробы (5, 6, 10, 13).
Необходимо подчеркнуть, что высевая микроорганизмы из очага воспаления мы получаем только «микробный пейзаж», то есть представление о существующей флоре и далеко не всегда можно определить кто же является основным возбудителем патологического процесса. Поэтому, в практической работе наиболее часто используются противовоспалительные препараты широкого спектра действия.
Анатомические особенности не позволяют накладывать стерильные повязки на швы, наложенные после разрыва на шейку матки, влагалище или промежность. Поэтому традиционно обеспечение благоприятных условий для их заживления достигается за счет обработки наружных половых органов трижды в сутки дезинфицирующими растворами (0,02-0,1% раствор калия перманганата, раствор хлоргексидина и др.), после чего проводят сухую обработку швов (5% раствор калия перманганата, 5% раствором йода).
С целью усовершенствования алгоритма ведения родильниц с травмами мягких тканей родового канала и поиска современных высокоэффективных методов профилактики инфекционных осложнений после родов нами проведено следующее исследование.
Обследованы 60 родильниц с травмами мягких тканей родовых путей. Критериями включения были родильницы в возрасте от 18 до 45 лет с возникшими в процессе родов травмами мягких родовых путей, которым произведено ушивание разрывов влагалища и/или промежности и/или шейки матки. Из исследования исключались больные с сифилисом, гонореей, хламидиозом, трихомониазом, остроконечными кондиломами и генитальным герпесом (с манифестными проявлениями). Методом случайной выборки родильницы были разделены на три группы: 20 родильниц (группа сравнения) получали общепринятую обработку швов (раствор калия перманганата) и промывания влагалища раствором хлоргексидина 0,05%, при ведении послеродового периода 40 матерей мы применили влагалищные свечи Депантол. Выбор препарата был обусловлен его комбинированным составом, включающим антисептический компонент (хлоргексидин 16 мг) и декспантенол(100 мг), который стимулирует регенерацию слизистых оболочек, нормализует клеточный метаболизм, ускоряет митоз и увеличивает прочность коллагеновых волокон. Кроме того, Депантол сохраняет активность в присутствии крови, что принципиально важно в послеродовом периоде.
20 родильницам Депантол назначался дважды в сутки (1 группа), 20 пациенток получали Депантол один раз в сутки (2-я группа). Кроме того, всем родильницам этих групп проводилась обработка влагалища раствором Гексикон (хлоргексидин 0,05%).
Оценка эффективности проводилась в два этапа: 1 этап – оценка клинической эффективности, особенностей течения послеродового периода у обследованных родильниц всех сравниваемых групп (оценка скорости заживления разрывов тканей мягких родовых путей, при осмотре и пальпации оценивались гиперемия, отек, болезненность, наличие/отсутствие характерных выделений, наличие/отсутствие инфицирования швов после ушивания разрывов мягких родовых путей).
На 2 этапе (после окончания 5-тидневной терапии) оценивались лабораторные показатели (количество лейкоцитов, наличие ключевых клеток, качественный и количественный состав влагалищной микрофлоры при микроскопическом исследовании влагалищного мазка).
Результаты исследования: Проведенные нами клинические исследования выявили, что большинство обследованных родильниц (80%) имели оптимальный (от 21 до 30 лет) возраст для родов, достоверных отличий в разных группах не было. Среди обследованных пациенток всех групп преобладали первородящие, которые составили 65% в первой группе, 60% во второй и 65% в группе сравнения.
Частота экстрагенитальной патологии у родильниц, получавших традиционные методы обработки швов, встречалась в 70% случаев. У пациенток 1 и 2 групп экстрагенитальная патология встречалась в 65% и 75% соответственно. В структуре экстрагенитальной патологии преобладали заболевания почек, сердечно-сосудистой системы, эндокринные и аллергические нарушения.
В анамнезе 45% родильниц группы сравнения имелись данные о перенесенных гинекологических заболеваниях. Частота встречаемости заболеваний половой сферы у родильниц 1 и 2 групп составила соответственно 40% и 50%. Анализ структуры перенесенных заболеваний показал, что у всех родильниц в структуре перенесенных заболеваний половой сферы преобладали воспалительные процессы.
Только у каждой третьей обследованной родильницы беременность протекала без осложнений: у 45% пациенток 1 группы, 40% 2 группы и 40% группы сравнения выявлены те или иные осложнения в течение беременности. Следует отметить, что у 20% родильниц во время беременности диагностировалось два и более осложнения. Беременность на фоне урогенитальной инфекции протекала у 65% матерей 1 группы, 65% пациенток 2 группы и 60% группы сравнения.
При анализе течения беременности у женщин включенных в исследование, обращает на себя внимание высокая частота кольпитов во время беременности, которые были диагностированы у 30% родильниц первой группы, 25% во второй группе и у 30% матерей группы сравнения. Кроме того, у каждой третьей пациентки всех обследованных групп во время беременности наблюдалось ОРЗ с подъемом температуры тела.
Продолжительность родов у обследованных пациенток разных групп достоверно не отличалась, колебалась от 3 час.15 минут до 14 час.25 минут и составила в среднем 9 часов 45 минут. Несвоевременное излитие околоплодных вод диагностировалось у 65% матерей в 1 группе, 50% во второй и в группе сравнения у 55%. Длительность безводного промежутка был от 1 часа до 23 часов, в среднем он составил в 1 группе 5 час.30 минут, во 2 группе 6 час.10 минут и в группе сравнения 6 час.30 минут. Таким образом, средняя продолжительность безводного промежутка была сопоставима во всех трех группах. Аномалии родовой деятельности диагностированы у каждой третьей обследованной пациентки без достоверных отличий в сравниваемых группах.
В соответствии с критериями отбора все обследованные родильницы имели травмы мягких тканей родового канала. Структура родового травматизма по группам представлена в таблице №1.
Таким образом, проведенное исследование свидетельствует, что по социально-биологическим характеристикам, особенностям течения беременности и родов, тяжести травм мягких тканей родового канала и степени инфекционного риска в послеродовом периоде группы обследованных родильниц однородны и сопоставимы, что подтверждает случайное распределение пациенток на группы и является признаком рандомизации проводимого исследования.
Все обследуемые пациентки в соответствии с дизайном исследования получали с первых суток послеродового периода обработку швов в соответствии с рандомизацией.
В протоколе ежедневно отмечались жалобы родильниц и результаты наружного осмотра области промежности и стенок влагалища (во время обработки раствором хлоргексидина на гинекологическом кресле).
Анализ протоколов показал, что жалобы на боли и отек в области послеродовых швов отмечали родильницы всех групп в течение 1-2 дней после родов, характер обработки швов на этот показатель не оказывал достоверного влияния.
Гиперемия в области швов не выявлялась через 1-2 суток у всех родильниц 1 группы, у 17 пациенток (85%) второй группы и 16 матерей (80%) группы сравнения.
У всех родильниц 1 группы на протяжении времени пребывания в родильном доме температура тела была нормальной, у 1 родильницы 2-ой группы и 1 родильницы 3-ей группы зафиксирован подъем температуры тела до 37,20С и 37,10С соответственно.
На 6 сутки послеродового периода оценивался характер заживления швов, при разрывах шейки матки проводился осмотр в зеркалах.
У всех родильниц, получавших дважды в день свечи Депантол в сочетании с обработкой влагалища раствором Гексикон (1-я группа), отмечено заживление швов первичным натяжением, все родильницы данной группы выписаны домой с новорожденными на 6-7 сутки послеродового периода.
У одной родильницы 2-ой группы, которым назначался Депантол 1 раз в день в сочетании с обработкой влагалища раствором Гексикон, выявлены признаки инфицирования швов с частичным расхождением, ей назначалось дополнительное лечение. Инфекция швов промежности сопровождалась подъемом температуры тела до 37,2 С и изменениями воспалительного характера (лейкоцитоз до 12, палочкоядерный сдвиг до 8) в анализах крови, было назначено дополнительно парентеральное введение антибиотиков (цефабол по 1г 2 раза внутримышечно). Анализ протокола исследования этой родильницы указывает, что беременность у нее протекала на фоне рецидивирующего кольпита, течение родов и длительность безводного промежутка были в пределах физиологических показателей, в связи с чем профилактического назначения антибиотиков с первых суток ей не проводилось. После проведенной дополнительной терапии родильница были выписаны домой на 10 сутки. Наложения вторичных швов не требовалось.
У двух родильниц группы сравнения гиперемия и отек в области швов промежности и влагалища сохранялся на протяжении всех дней осмотра, имело место частичное расхождение швов, в связи с чем проводилось дополнительное лечение (обработка раствором перекиси водорода, тампоны с гипертоническим раствором, а также антибактериальная терапия). После проведенного лечения одна пациентка была выписаны домой с новорожденным на 9 сутки послеродового периода. Одна из родильниц с частичным расхождением швов промежности и температурной реакцией была переведена в гинекологическое отделение для продолжения лечения.
Проведенные лабораторные исследования указывают, что у 13 (65%) родильниц 1-ой группы, 15 (75%) 2-ой группы и 13 (65%) группы сравнения в мазках при влагалищном исследовании до начала исследования было количество лейкоцитов более 50-60 в поле зрения, в также присутствовали другие признаки воспалительных изменений (флора кокки, мицелий грибка, ключевые клетки и др.). После проведенной обработки в течение 5 дней повторный влагалищный мазок показал, что у родильниц 1-ой группы воспалительные изменения сохранились только у трех (15%) пациенток, но степень воспалительных изменений была минимальной (количество лейкоцитов 25-35 в поле зрения). У 5 матерей (25%) 2-ой группы сохранялись воспалительные изменения в мазках, причем у одной из них реализовалась инфекция в области послеродовых швов на промежности. У 5 обследованных (25%) группы сравнения также влагалищный мазок сохранялся с признаками воспалительных изменений и у двух из них диагностированы инфицированные швы.
Заключение: проведенное рандомизированное клиническое исследование применения Депантола при ведении родильниц с травмами мягких тканей родового канала свидетельствует о его более высокой эффективности по сравнению с традиционными методами обработки швов за счет ускоренной регенерации. Сравнительное применение разных схем назначения препарата показало, что для достижения достоверного эффекта целесообразно использовать свечи Депантол дважды в сутки. Однократное назначение препарата Депантол может быть рекомендовано только родильницам низкой степени инфекционного риска при незначительных травмах мягких тканей. Свечи Депантол являются препаратом выбора при разрывах шейки матки. Для получения достоверного эффекта целесообразно сочетание свечей Депантол с однократной обработкой влагалища раствором Гексикон. Метод удобен в применении, что было отмечено как медицинскими работниками, так и родильницами.
На основании проведенного исследования мы считаем, что применение препарата Депантол является перспективным при ведении родильниц с травмами мягких тканей в послеродовых отделениях родильных стационаров. Селихова Марина Сергеевна – д.м.н., профессор кафедры акушерства и гинекологии Волгоградского государственного медицинского университета.
400151, Волгоград, площадь Павших борцов, дом 1.
Дом.адрес: 400081, г.Волгоград, ул. Ангарская 118-6, т.36-06-60, 33-45-56.
сот. 8 960 867 48 48.
Котовская Марина Валерьевна, врач акушер-гинеколог клинического родильного дома №2 г. Волгограда.
Таблица №1.
Структура родового травматизма обследованных родильниц.
| Характер травмы | 1 группа N (%) | 2 группа n (%) | 3 группа n (%) |
|---|---|---|---|
| Разрыв шейки матки | 3 (15%) | 4 (20%) | 2 (10%) |
| Разрыв стенки влагалища | 4 (20%) | 5 (25%) | 5 (25%) |
| Разрыв промежности | 10 (50%) | 9 (45%) | 11 (45%) |
| Рассечение* промежности (эпизиотомия) | 3 (15%) | 2 (10%) | 2 (10%) |
| Всего | 20 (100%) | 20 (100%) | 20 (100%) |
* рассечение промежности также было отнесено к обследуемой группе,
так как ведение родильниц после этой операции принципиально не отличается
от ведения матерей с разрывами промежности.
Список литературы: