какова вероятность что будут близнецы
Многоплодная беременность: каковы риски и как их избежать?
Многоплодная беременность: каковы риски и как их избежать?
Многоплодная беременность и роды подвержены высокому риску, и уход за такими женщинами во время беременности и родов требует соответствующих условий и многолетнего медицинского опыта. По словам гл. врача питерской клиники Диана, акушера-гинеколога с сорокалетним стажем, Н. Денежкиной, вероятность многоплодной беременности в последние десятилетия только возросла. Врач рассказывает об уходе и родах при такой беременности.
Каковы шансы пары родить близнецов, и от чего это зависит?
В прошлом у каждой 80-й европейской пары были близнецы. В настоящее время шанс родить близнецов есть у каждой 60-й пары. Частота рождения однояйцевых близнецов практически одинакова в разных странах — примерно 3-5 на 1000 рождений.
Вероятность рождения близнецов зависит от определенных факторов: страны, наследственности и даже возраста женщины и количества предыдущих родов. Увеличение случаев многоплодной беременности в последние десятилетия в основном объясняется двумя причинами:
В настоящее время только 60-70% близнецов рождаются после естественного зачатия.
Является ли многоплодная беременность более рискованной, чем ожидание одного малыша?
При многоплодной беременности у матери и плода могут быть практически все осложнения, связанные с беременностью. Ожидание двойни с большей вероятностью осложнит другие заболевания, не связанные напрямую с беременностью.
Вероятно, самая частая проблема близнецов — их неравномерный рост в утробе матери. Их снабжение питательными веществами и кислородом различается по разным причинам. Отстает рост одного из близнецов, у него ослабевает кровообращение. Без эффективных действий один из близнецов, а иногда и оба, погибают.
Поскольку однояйцевые близнецы имеют общую сосудистую оболочку, возникают только специфические для таких близнецов осложнения. Наиболее распространенным из них является синдром переливания крови близнецами. Это происходит примерно у 1 из 8 идентичных пар близнецов. Это очень серьезное осложнение, и несвоевременное оказание необходимого лечения приводит к гибели обоих плодов. Поэтому очень важно вовремя выявить этот синдром и соответственно лечить патологию. К сожалению, такое лечение пока возможно только в специализированных клиниках.
Когда диагностируется многоплодная беременность, когда и как часто нужно делать УЗИ?
УЗИ — единственный надежный способ раннего выявления многоплодной беременности. Очень важно, чтобы это состояние было диагностировано на ранних сроках беременности.
Ультразвуковое исследование беременной
Ультразвуковое исследование беременной
» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/03/Ультразвуковое-исследование-беременной.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/03/Ультразвуковое-исследование-беременной.jpg?fit=825%2C550&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/03/%D0%A3%D0%BB%D1%8C%D1%82%D1%80%D0%B0%D0%B7%D0%B2%D1%83%D0%BA%D0%BE%D0%B2%D0%BE%D0%B5-%D0%B8%D1%81%D1%81%D0%BB%D0%B5%D0%B4%D0%BE%D0%B2%D0%B0%D0%BD%D0%B8%D0%B5-%D0%B1%D0%B5%D1%80%D0%B5%D0%BC%D0%B5%D0%BD%D0%BD%D0%BE%D0%B9.jpg?resize=900%2C600&ssl=1″ alt=»Ультразвуковое исследование беременной» width=»900″ height=»600″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/03/Ультразвуковое-исследование-беременной.jpg?w=900&ssl=1 900w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/03/Ультразвуковое-исследование-беременной.jpg?resize=450%2C300&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/03/Ультразвуковое-исследование-беременной.jpg?resize=825%2C550&ssl=1 825w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/03/Ультразвуковое-исследование-беременной.jpg?resize=768%2C512&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Ультразвуковое исследование беременной
Ультразвуковое исследование беременных проводится с 11 до 14 недель беременности. В ходе этого обследования мы уточняем срок беременности, определяем количество плодов, измеряем их размер, ищем признаки хромосомных аномалий и крупных дефектов развития плода, которые могут наблюдаться уже во время скрининга. Это лучшее время, чтобы определить, какой тип близнецов ожидается.
После определения типа близнецов составляется план последующего наблюдения для ухода за беременными и проведения ультразвукового исследования. Если близнецы не идентичны, повторное ультразвуковое исследование (как в случае одного плода) обычно проводится на сроке от 18 до 20 недель беременности. При отсутствии осложнений повторное обследование близнецов проводится каждые четыре недели.
При обнаружении однояйцевых близнецов на ранних сроках беременности женщина должна явиться в перинатальный центр на консультацию и ультразвуковое исследование на 16 неделе беременности. В ходе исследований изучается, росли ли близнецы одинаково и нет первых признаков синдрома переливания крови близнецов. Даже если никаких осложнений не наблюдалось, мама двойняшек с общей сосудистой оболочкой должна каждые две недели проходить обследование у опытного ультразвукового специалиста.
Если при ультразвуковом обследовании выявляются осложнения многоплодной беременности, независимо от того, какой тип двойни ожидается, женщине следует обратиться в перинатальный центр на консультацию.
Правда ли, что близнецы чаще рождаются преждевременно, и как этого избежать?
Вероятность преждевременного рождения близнецов в шесть раз выше, чем при рождении одного плода. Рано (раньше 37 недель) рождается около 40-50% двойняшки. Если ожидается более двух плодов, избежать преждевременных родов практически невозможно. При этом преждевременные роды — наиболее частая причина церебрального паралича, нарушений психомоторного развития и смерти новорожденных.
Очень важно замечать ранние признаки надвигающегося выкидыша или преждевременных родов. Например, в определенных ситуациях методом УЗИ исследует шейку матки, чтобы увидеть, укорочена она или открыта. При выявлении потенциальной угрозы должны быть приняты соответствующие меры.
Нужно отметить, что лежание в постели, прием добавок магния и различных лекарственных трав не помогут предотвратить преждевременные роды или выкидыш.
В чем разница между родами при ожидании одного плода и при ожидании двух?
Рождение близнецов — непростая задача. Когда вызывать роды, если они не начались сами по себе, зависит от многих обстоятельств.
Однояйцевые близнецы имеют общую плаценту с сосудистыми соединениями, поэтому длительное пребывание в утробе матери может быть опасным. Рожать в 37 недель уже безопасно, а у новорожденных почти нет проблем со здоровьем.
Шов после кесарева сечения
Шов после кесарева сечения
» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/03/Шов-после-кесарева-сечения.jpg?fit=400%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/03/Шов-после-кесарева-сечения.jpg?fit=733%2C550&ssl=1″ loading=»lazy» src=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/03/%D0%A8%D0%BE%D0%B2-%D0%BF%D0%BE%D1%81%D0%BB%D0%B5-%D0%BA%D0%B5%D1%81%D0%B0%D1%80%D0%B5%D0%B2%D0%B0-%D1%81%D0%B5%D1%87%D0%B5%D0%BD%D0%B8%D1%8F.jpg?resize=900%2C675&ssl=1″ alt=»Шов после кесарева сечения» width=»900″ height=»675″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/03/Шов-после-кесарева-сечения.jpg?w=900&ssl=1 900w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/03/Шов-после-кесарева-сечения.jpg?resize=400%2C300&ssl=1 400w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/03/Шов-после-кесарева-сечения.jpg?resize=733%2C550&ssl=1 733w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/03/Шов-после-кесарева-сечения.jpg?resize=768%2C576&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Шов после кесарева сечения
При планировании родов необходимо учитывать множество факторов и обстоятельств. Чтобы близнецы родились максимально безопасно, врачи должны быть готовы оказать немедленную и эффективную помощь как матери, так и новорожденному.
У женщин, родивших двойню, кровотечение бывает чаще, чем у женщин, родивших одного новорожденного. Поэтому врачи должны иметь достаточные запасы лекарств и материалов и, при необходимости, переливать донорскую кровь или компоненты крови.
При многоплодной беременности существует ряд проблем, но если женщина внимательно следит за своим состоянием, проявляет интерес и получает соответствующую помощь во время беременности и родов, даже если она находится в группе риска, все обычно заканчивается благополучно.
Родиться с другом: гинеколог о том, в какие мифы не стоит верить будущим родителям близнецов
Появление на свет сразу двоих детей — с одной стороны, двойная радость, с другой — двойная нагрузка. Многие беременные двойней волнуются чрезмерно сильно и до сих пор верят во всевозможные мифы. О том, что правда, а что нет и почему не все двойни рождаются недоношенными, — в интервью с врачом акушером-гинекологом Ириной Гологутской.
Чаще всего двойни рождаются после экстракорпорального оплодотворения
— Да, это действительно так. Чаще всего двойни появляются на свет после ЭКО. Женщины знают, что им подсаживают несколько эмбрионов и есть вероятность рождения не одного малыша. Естественная многоплодная беременность была всегда, двойни после ЭКО начали рождаться сравнительно недавно. На 10 двоен — 2 естественные, остальные появляются на свет после экстракорпорального оплодотворения.
По словам врача, сейчас даже при процедуре ЭКО предпочтение отдается подсадке только одного эмбриона в полость матки, т.к. вынашивать и рожать сразу двоих детей сложно для любого женского организма.
Близнецы всегда появляются на свет недоношенными и маловесными
— Нет, не всегда. Однако существует высокий риск преждевременных родов, а также других осложнений, которые могут быть как во время, так и после беременности (опущение половых органов, гестозы, кровотечения). Это объясняется тем, что организм женщины подвергается двойной нагрузке.
Есть будущие матери, которые вынашивают и рожают двойню без проблем. Однако, к сожалению, таких меньшинство. В основном, это те, у кого беременность наступила после естественного оплодотворения и чаще при повторных родах.
Врач рассказывает, женщины, вынашивающие двойню, требуют повышенного внимания со стороны медиков.
Это объясняется тем, что при беременности двумя плодами матка растягивается больше. Это может приводить к преждевременному раскрытию ее шейки и угрозе преждевременных родов.
Если малыши появляются на свет раньше срока, то они незрелые и неадаптированные. Вот почему недоношенные младенцы находятся в стационарах и требуют наблюдения медиков в течение 1-2 месяцев. Только после этого их вместе с мамами выписывают домой.
Обычно двойня рождается через поколение
— Наследственность влияет, но не всегда. Здесь все зависит от генетики каждого в паре и от совместимости партнеров.
Близнецы рождаются только путем кесарева сечения
— Нет. Кесарево сечение как при одноплодной, так и при многоплодной беременности имеет свои показания и противопоказания. Если два плода лежат в головном предлежании — это показание к самостоятельным родам. Так как двойни чаще всего рождаются после экстракорпорального оплодотворения, то будущая мать — женщина с отягощенным гинекологическим анамнезом. Вот почему с целью охраны плода, таким будущим матерям рекомендуется кесарево сечение.
— Противопоказанием к родам через естественные родовые пути считается случай, когда один плод располагается в тазовом предлежании, второй — в головном. Тогда назначается кесарево сечение. «Заказать» эту процедуру просто по желанию нельзя.
Беременным двойней постоянно хочется есть
— Нет, это самообман. При беременности нужно есть обычно, а не за двоих или за троих. За всю беременность женщина не должна набрать более 10-12 килограммов. При патологической прибавке в весе повышается вероятность различных осложнений. Среди них и косметические — появления растяжек. Поэтому я своих беременных «ругаю», если они «переедают».
Токсикоз у женщин с многоплодной беременностью более продолжительный
— Нет, это неправда. Наличие или отсутствие токсикоза зависит от организма женщины, а не от наличия многоплодной или одноплодной беременности. Есть будущие матери, у которых каждая беременность сопровождается выраженным токсикозом. Есть те, у которых токсикоза вообще никогда не бывает.
Первым на свет появляется более сильный малыш
— Нет, не обязательно. Вначале рождается тот плод, кто лежит первым. Как ни парадоксально, первым чаще лежит более мелкий будущий малыш.
Кормить двойню грудью сложно, поэтому большинство кормят смесями
— Да, кормить двоих малышей сразу действительно тяжело — молока нужно в 2 раза больше. Справляются с этой непростой задачей не все, но справляются. Не многие знают, что количество молока не зависит от размера груди. Часто наблюдается такая ситуация,что у женщин с большой грудью меньше молока, чем у женщин с маленькой грудью.
С двойней сложнее прийти в дородовую форму
— Да, это действительно так. Чтобы избежать большого количества растяжек желательно еще во время беременности использовать любые питательные кремы.
Появление растяжек также зависит от особенностей строения кожи. Есть те, кто предрасположен к ним больше (обладательницы более плотной кожи), и те — кто меньше.
— Не помешает ношение бандажа. В этом случае снижается нагрузка на позвоночник, меньше растягивается передняя брюшная стенка.
У близнецов есть сильная психоэмоциональная связь. Если плачет один, то и другой тут же поддержит его плачем
— Да, это действительно правда. Если плачет один, то будет плакать и второй. Если один хочет есть, то и второй — также Это достаточно тяжело, однако многие родители двойни говорят, что нелегко только в первый год жизни детей.
Зато потом малыши могут играть друг с другом. Став взрослыми — доверять самые сокровенные тайны и жить с мыслью о том, что изначально родились вместе.
Роды двойни
Содержание:
Репродуктивная система человека весьма экономна, и обычно женщина становится мамой одного малыша. Тем не менее, изредка нам попадаются родители, гуляющие с двойной коляской или пытающиеся усадить в автомобиль двух совершенно одинаковых карапузов. Почему так происходит? Какова вероятность стать мамой близнецов? Что ждет женщину, когда придет время двойни появиться на свет — кесарево сечение или естественные роды? Отвечаем на ваши вопросы.
Почему случается многоплодная беременность и роды двойни?
Иногда в утробе будущей мамы начинают расти сразу два или даже больше малышей. Если не рассматривать уникальные и очень редкие случаи, то близнецы могут быть гомозиготными (однояйцевыми, появившимися из одной яйцеклетки) и гетерозиготными (разнояйцевыми, выросшими из разных яйцеклеток).
Разнояйцевые близнецы
Гетерозиготные близнецы появляются, если у женщины одновременно созревает несколько яйцеклеток. Малыши всегда обособлены — у каждого из них индивидуальная плацента и плодный (амниотический) пузырь. У них может быть разный пол, и, вообще, обычно они похожи друг на друга не больше, чем дети этой пары, рожденные с промежутком в несколько лет от разных беременностей. При этом яйцеклетки могут быть оплодотворены как в результате одного полового акта, так и разных — с промежутком в несколько часов или дней.
Однояйцевые близнецы
С монозиготными близнецами другая история. Сначала все происходит как обычно: из фолликула во время овуляции выходит одна яйцеклетка, она оплодотворяется одним сперматозоидом, становится одной зиготой (клеткой с объединенным генетическим материалом родителей), из которой должен развиться один эмбрион. Но через некоторое время она неожиданно разделяется на две идентичные копии. Одна из них может разделиться повторно, и тогда вместо родов двойни маму ожидают роды тройняшек, если это сделают обе зиготы — близнецов станет уже четверо.
Особенности беременности однояйцевыми близнецами в зависимости от времени разделения зиготы.
День разделения зиготы
У каждого малыша своя плацента и амниотический пузырь, прямо как у разнояйцевых.
У близнецов общая плацента, но плодные пузыри разделены.
Близнецы делят один амниотический пузырь на двоих и питаются от общей плаценты.
На поздних сроках разделения появляются сиамские близнецы. Вопреки общему заблуждению, они не срастаются, а, вовсе наоборот, не успевают разделиться.
В первых родах у женщины может появиться двойня?
Разнояйцевые близнецы появляются по другой причине — из-за гиперовуляции, т. е. созревания в одном цикле двух и более яйцеклеток. На это влияют следующие факторы 4 :
Использование препаратов от бесплодия.
Недавняя отмена гормональных контрацептивов или нерегулярный прием противозачаточных средств.
Ожирение, т. е. индекс массы тела выше 305.
Рост. Женщины высокого роста чаще становятся мамами разнояйцевых близнецов.
Как часто происходят роды двойни?
1 из более 700 тысяч родов
В целом же статистика родов двойни в нашей стране выглядит так:
Сколько длятся роды двойни?
Врачи выделяют в родах три этапа — период раскрытия, период изгнания и последовый период. Первый период начинается схватками и заканчивается полным раскрытием шейки матки, третий стартует после рождения малыша и заканчивается появлением последа — плаценты и остатков плодных оболочек. Продолжительность этих периодов больше зависит от индивидуальных особенностей организма, чем от того, сколько малышей вынашивала женщина.
Наибольший интерес представляет период изгнания — тот самый, когда малыши из уютной материнской утробы «изгоняются» в наш непростой мир. Они выходят последовательно, значит, можно считать, что роды двойни дольше именно на этот промежуток между появлением первого и второго ребенка. Так столько он составляет?
Интервал между рождением близнецов, минут
Изредка в акушерской практике отмечаются удивительные случаи, когда между рождением близнецов проходит гораздо более значительное время. Судя по всему, первую позицию среди рекордсменов по продолжительности родов двойни занимает жительница германского города Кельна по имени Оксана (не будем утверждать, но имя подсказывает, что она может быть нашей бывшей соотечественницей).
Когда наступает срок родов при многоплодной беременности?
У женщины, вынашивающей несколько детей, вероятность стать мамой раньше положенного срока значительно возрастает. Врачи постараются сделать все, чтобы максимально продлить беременность, но и самой женщине тоже не стоит рисковать будущим своих малышей. По крайней мере, ей нужно следить за своим питанием и здоровьем, дышать свежим воздухом, избегать психологических стрессов и излишних физических нагрузок.
Что лучше при двойне — кесарево сечение или естественные роды?
Как зачать близнецов: 6 факторов, которые увеличат шансы
Многие пары мечтают о рождении близнецов, но уверены, что на это влияет только генетика. Рассказываем, какие у вас шансы, можно ли повлиять на процесс и как спланировать его правильно.
Что говорит статистика
Мечта родить близнецов не такая призрачная, в современном мире это вполне реально, что подтверждают данные исследований и статистика. С 1980 года рождение близнецов увеличилось примерно на 78%. Сегодня в России на каждую 1000 новорожденных приходится до 30-32 близнецов.
По оценкам экспертов, в одной из каждых 250 беременностей возникает шанс на зачатие двойни, тройни рождаются в сто с лишним раз реже.
Однояйцовые близнецы
Рождаются в результате оплодотворения одной яйцеклетки одним сперматозоидом. Сначала развивается один зародыш, но где-то в начале пути, оплодотворенная яйцеклетка делится на две части, в результате появляются идентичные близнецы.
Двойняшки (разнояйцовые близнецы)
Эти близняшки – по сути братья и сестры, рожденные в один день. Они появляются на свет, когда две отдельных яйцеклетки оплодотворены двумя отдельными клетками спермы. Оба оплодотворенных яйца внедряются в матку, и через девять месяцев рождаются два ребенка.
Разнояйцовые близнецы могут быть двумя мальчиками, двумя девочками или мальчиком и девочкой. Они могут быть очень похожи, но не идентичны, как обычные дети, рожденные в разные сроки (у них ДНК разное).
6 факторов, которые увеличат шансы при зачатии естественным путем
Генетика, наследственная предрасположенность
Близнецы чаще рождаются в семьях, где уже есть двойняшки. Это частично правда. Шансы иметь разнояйцовых близнецов могут быть выше, если вы сами из двойни или если такие близнецы есть в семейной линии вашей мамы.
Возраст
У женщин с избыточным весом также больше шансов родить близнецов естественным путем. В частности, шансы самые высокие, если индекс массы тела (ИМТ) выше 30.
С другой стороны, ИМТ ниже 18,5, уменьшает шансы. Идея этой теории восходит к инсулиноподобному фактору роста и его влиянию на зачатие.
Но не пытайтесь специально набрать вес: ИМТ более 30 может также отнести вас в категорию беременных с высоким риском.
Рацион питания
Одно раннее исследование указывало, что продукты, которые вы едите, могут повысить вероятность зачатия близнецов в 5 раз и более. Женщины, которые потребляют продукты животного происхождения, особенно молочные, могут получать дополнительный фактор роста из мяса. Коровы выделяют этот гормон в свое молоко и при потреблении животной пищи могут влиять на репродукцию человека.
Другое исследование показывает, что употребление в пищу большого количества мяса также может увеличить вероятность появления близнецов. Питательные вещества могут поддерживать гормоны, которые помогают организму выделять больше чем одну яйцеклетку за один раз.
Предыдущие беременности
У вас уже есть ребенок, который хочет стать старшим братом или сестрой? Он может быть причиной того, что у вас появятся близнецы. Несколько предыдущих беременностей и родов могут увеличить шансы.
Почему так происходит не совсем ясно – один из вариантов, что с каждой беременностью вы становитесь старше. Если у вас уже есть близнецы, у вас в пять раз больше шансов на повторные многоплодные роды.
Рождение близнецов при лечении бесплодия
Внутриматочная инсеминация (ВМИ)
Процедура не увеличивает шансы на зачатие близнецов, но некоторые лекарства могут стимулировать овуляцию сразу в обоих яичниках. Их часто вводят в циклах ВМИ – они могут помочь организму производить несколько яйцеклеток, которые могут выделяться одновременно. Если две (или более) оплодотворены и имплантированы, у вас родятся близнецы.
В одном исследовании показатель рождения близнецов с повышается на 4-7%. Эти цифры могут показаться не высокими, но все же они немного выше, чем вероятность зачатия близнецов естественным путем.
Гонадотропины, как и фолликулостимулирующий гормон (ФСГ), стимулируют рост фолликулов яйцеклеток. Эти инъекционные препараты также часто используются при ВМИ и других методах лечения бесплодия, и доля близнецов при использовании этих препаратов составляет колоссальные 30%.
Экстракорпоральное оплодотворение
Некоторые пары предпочитают переводить только одного зародыша или 2-3. Один эмбрион тоже может разделиться и превратиться в идентичных близнецов, но это маловероятно.
Риски беременности близнецами
Как увеличить шансы
Учтите, что вы не можете контролировать все факторы, которые увеличат шансы: вы можете есть больше молочных продуктов и ямса, но не в силах изменить свой рост или семейную историю многоплодных родов.
Если рассчитываете, что в после 40 лет у вас появятся дети, планируете беременность на этот возраст, чтобы увеличить вероятность рождения близнецов, следует понимать, что с возрастом снижается фертильность и повышается вероятность хромосомных нарушений.
Препараты, улучшающие овуляцию, используемые по отдельности или с ВМИ, требуют назначения по рецепту и могут нести серьезные риски, такие как повышенная вероятность гиперстимуляции яичников или внематочной беременности.
Препараты и процедуры при ЭКО еще дорогостоящие и обычно предназначены для пар, у которых диагностировано бесплодие. Для женщин моложе 35 лет бесплодие означает, что они не могут забеременеть в течение двух лет. Для женщин старше 35 лет этот срок сокращается до 6-12 месяцев.
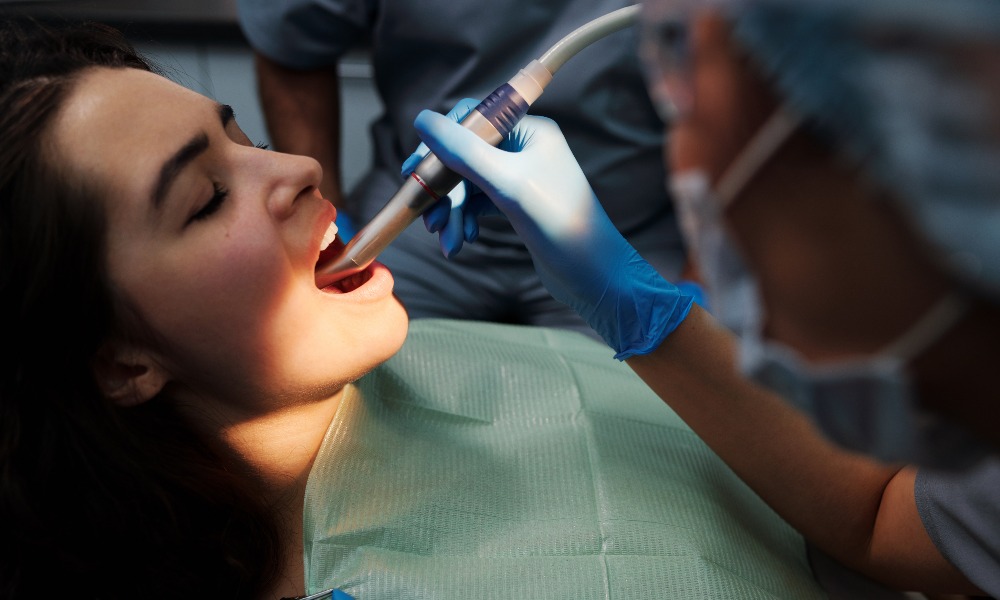
Лечение зубов во время беременности: что нужно знать будущей маме
Перед планированием беременности очень важно позаботиться о своем здоровье, ведь оно будет напрямую влиять на формирование детских зубов. Но что делать, если вы оказались в интересном положении, а залечить кариес или удалить зубы вовремя не успели?
Юлия Селютина, стоматолог, основатель
Центра Стоматологии, @stomatolog_selyutina
Формирование зачатков молочных зубов происходит на 5-7 неделях внутриутробного развития плода. Здоровье мамы при этом крайне важно и напрямую влияет на состояние будущих зубов малыша. Самый большой риск несут вирусы и половые инфекции.
Эмаль формируется первой и становится главной мишенью для инфекций. Недоразвитие эмали называется гипоплазией — зубы у малыша сразу прорезываются с темными или белыми пятнами и очень уязвимы. При затяжных инфекционных заболеваниях зачатки некоторых зубов могут вовсе не заложиться. Поэтому крайне важно следить за здоровьем в целом и, в том числе, за здоровьем зубов.
Если вы не успели залечить зубы до беременности, то расстраиваться не стоит. Делать это во время вынашивания малыша и период грудного вскармливания можно. Если для лечения нужна анестезия, можно смело использовать ее, начиная с 16 недели беременности. В этот момент уже сформируется плацентарный барьер, через который не проходит анестетик, используемый в стоматологии.
Если пациентка на ранних сроках и с острой болью, то подбирается анестетик, не проникающий через гемоплацентарный барьер в статистически важных дозах.
Зубы в период беременности становятся очень уязвимы. Основа костной ткани — это кальций. В этот период его запасы стремительно сокращаются, ведь растущему организму требуется строительный материал для скелета и других тканей, и он берет их из материнских запасов. Из-за изменения гормонального фона в слюне снижается концентрация кальция и фосфора. Зубная эмаль становится более уязвимой и доступной для кариесогенных бактерий.
К тому же, повышенный уровень эстрогена и прогестерона способствует угнетению иммунитета. Слизистая легче повреждается, а количество агрессивной микрофлоры увеличивается и может приводить к воспалению ранок. Поэтому очень важно посещать врача, чтобы делать профессиональный осмотр и проводить профессиональную гигиену зубов раз в три месяца.
Внимательно следите за своим состоянием и вовремя обращайтесь к специалисту. Любые лекарственные препараты принимайте только после консультации с акушером-гинекологом. Плановые удаления зубов мудрости и имплантацию лучше отложить до того момента, как перестанете кормить ребенка грудью, так как часто после таких процедур нужно принимать антибиотики.
Когда анализы в норме: 5 причин психосоматического бесплодия
Бездетных пар в мире все больше: одни не хотят детей, потому что строят карьеру, другие сначала желают обзавестись квартирой и машиной. Но гораздо больше таких, которые мечтают о детях, а заветные две полоски не появляются. Рассказываем, почему такое может происходить.
Евгения Август, перинатальный психолог, @evgenia_august___
На вероятность зачатия ребенка оказывает влияние множество факторов — от проблем со здоровьем до эмоционального состояния женщины и мужчины. Если все обследования говорят, что пара готова, но беременности нет, следует обратить внимание на психологические причины.
Если пара, которая приняла решение зачать ребенка, в течение 12 (и более) месяцев регулярных половых отношений без контрацептивов не может забеременеть, то она получает диагноз «бесплодие». Важно выяснить, что является причиной.
Бесплодие может быть врожденным, когда нарушены функции или строение полового аппарата (например, гипоплазия матки, отсутствие яичников, удалены маточные трубы и прочие изменения) или генетическим, когда нарушено число или структура хромосом.
А может быть приобретенным. Это связано с наличием патологических процессов в организме женщины или мужчины: инфекции, эндокринные заболевания, воздействия вредных факторов окружающей среды и психогенные расстройства. Именно в этом виде половина всех заболеваний лежит в основе психосоматического бесплодия.
5 основных психологических причин, которые мешают женщине забеременеть
Установка на негативное развитие семейных отношений после рождения ребенка
Боязнь физиологических изменений
Страх, что я больше не буду себе принадлежать
Постановка критериев «только»
Отсутствие сепарации от матери
Беременность и ЭКО после 40 лет: важные вопросы акушеру-гинекологу
Возраст женщины — ключевой фактор, влияющий на успешное зачатие и течение беременности. Мы задали вопросы эксперту, который рассказал, почему после 40 лет сложнее зачать ребенка и что делать парам, которые хотят стать родителями.
Саргсян Елена, зав. отделением ВРТ, врач акушер-гинеколог,
репродуктолог, врач ультразвуковой диагностики
По последним данным, согласно ежегодной статистике Российской Ассоциации репродукции человека (РАРЧ), процент успешных «свежих» протоколов, то есть тех, в циклах которых проводилась трансвагинальная пункция фолликулов с последующим переносом эмбрионов и закончившиеся наступлением беременности после 40 лет, составило 14%, а рождение здорового ребенка только в 7% случаях.
Почему это происходит?
Чем женщина старше, тем меньшее количество антральных фолликулов мы регистрируем по данным УЗИ. И если в анамнезе присутствуют такие заболевания как эндометриоз, аутоиммунные заболевания, а также предшествовавшие операции на органах малого таза, тем быстрее идет снижение овариального резерва. К тому же, с возрастом увеличивается процент хромосомных нарушений в самой яйцеклетке, что влияет на развитие эмбриона.
Таким образом, шансы забеременеть самостоятельным путем или даже с помощью ЭКО с возрастом заметно снижаются. Но есть одно но. В программах ЭКО можно провести преимплантационное генетическое тестирование (ПГТ) эмбриона, которое позволяет выявлять анеуплоидии до его переноса, что повышает шансы на успешное зачатие.
Так какой же возраст считается пограничным для планирования беременности?
После 40 лет снижаются шансы на наступление здоровой беременности при естественном зачатии до 5%.
Как правильно подготовиться к беременности и проведению ЭКО у данной группы пациентов?
Влияет ли стимуляция суперовуляции в программах ЭКО на здоровье женщины в последующем?
По последним данным и моим наблюдениям, гормональная терапия не оказывает негативного влияния на состояние здоровья женщины. В большей степени неудача протокола ЭКО сказывается негативно на психологическом состоянии женщины и даже пары в целом, снижается вера в положительный результат.
Очень важно поддержать женщину/супружескую пару при отрицательном результате, пытаться найти причину неудачи и прийти все же вместе к конечному положительному результату. Для этого существуют разные способы преодоления бесплодия. Ведь основная цель репродуктолога — достижение здоровой беременности у здоровой мамы!
Осложненные роды: ликбез для будущих мам
Среди акушеров-гинекологов есть такой афоризм: «Процесс появления на свет – самое короткое и самое опасное путешествие в жизни каждого человека». Во время родов организмы матери и ребенка испытывают колоссальные нагрузки, огромный стресс.
Беременность тоже сопровождается значительными изменениями в работе внутренних органов будущей мамы, ее гормональном фоне, обмене веществ. Не случайно процесс вынашивания потомства часто называют «великим провокатором»: он обнажает все «слабые места» в организме, «проверяет» его на прочность и усугубляет проблемы со здоровьем, которые были ранее.
К сожалению, в родильном зале не всегда всё проходит идеально. Ко многим возможным проблемам врачи готовы, занимаются их профилактикой. Некоторые осложнения предвидеть нельзя, и с ними приходится бороться уже по факту возникновения. Однако, это не значит, что будущей маме стоит панически бояться «дня X». Возможности современной медицины позволяют оказать в женских консультациях и родильных домах всю необходимую помощь и предотвратить более тяжелые последствия.
Какие осложнения чаще всего возникают?
«Осложненные роды» – вполне конкретный медицинский и юридический термин. Все возможные ситуации, в которых его можно употреблять, прописаны в специальном документе – Инструкции Минздрава РФ от 23.04.1997 № 01-97.
Слово «осложненные» не всегда означает, что в процессе появления ребенка на свет обязательно случится что-то страшное. Например, этот термин применяют при многоплодной беременности. Если женщина носит в своем животике двойню, то ее организм испытывает более высокие нагрузки, выше вероятность, что что-то пойдет не так. Естественно, врачи женской консультации уделяют таким будущим мамам больше внимания, принимаются все необходимые меры в родильном зале. Преждевременное появление малыша на свет – это тоже фактически осложнение.
В документе Минздрава № 01-97 перечислены следующие ситуации и осложнения:
Хронические заболевания и различны патологии у будущей мамы: преэклампсия и эклампсия, серьезное поражение почек, патологии сердечно-сосудистой системы, легких, повышенное артериальное давление, аритмии, осложнения, связанные с образованием тромбов, онкологические заболевания, поражение печени и пр.
Необходимость в кесаревом сечении и других акушерских операциях.
Значительная потеря крови при родовой деятельности и послеродовая анемия.
Тяжелые разрывы шейки матки, промежности, лонного сочленения (сочленения между лобковыми костями, которое находится в низу живота). Наиболее тяжелое осложнение – разрыв матки. Во время него возникает очень сильное кровотечение, поэтому врачи назначают кесарево сечение всем будущим мамам, у которых высок такой риск.
Послеродовые заболевания: тромбофлебит, эндометрит (воспаление в матке), гнойный мастит (воспаление молочной железы), сепсис («заражение крови»), воспаление брюшины и клетчатки в области таза.
Преждевременное появление малыша на свет, его незрелость.
Экстракорпоральное оплодотворение (ЭКО), когда яйцеклетку оплодотворяют сперматозоидом искусственно в лаборатории, культивируют эмбрион «в пробирке», а затем переносят в полость матки.
Чем это грозит новорожденному?
Когда родовой процесс протекает тяжело, это, конечно же, отражается не только на организме матери, но и ребенка. При серьезных осложнениях современные акушеры-гинекологи используют термин «неутешительный статус плода», рекомендованный Американским колледжем акушеров и гинекологов (ACOG). Он включает такие симптомы, как нерегулярное сердцебиение, слабая двигательная активность и мышечный тонус, малое количество околоплодных вод. Наиболее распространенные причины «неутешительного статуса плода»:
гипоксия – низкий уровень кислорода;
артериальная гипертония у матери;
задержка внутриутробного развития плода;
меконий (первичный стул) в околоплодных водах (риск этого осложнения наиболее высок, когда будущая мама вынашивает малыша больше 42 недель).
Другое серьезное осложнение – перинатальная асфиксия, состояние, при котором в крови новорожденного низкий уровень кислорода и высокий уровень углекислого газа. Из-за этого возникает ацидоз – «закисление крови», нарушается работа сердечно-сосудистой системы, внутренних органов. Малыш получает низкую оценку по шкале Апгар, и она сохраняется более 5 минут, у него бледный, синюшный цвет кожи, редкий пульс, сниженный мышечный тонус, ослабленное дыхание.
Тяжелыми осложнениями грозит неправильное предлежание, когда плоду, из-за его не совсем физиологичного положения в матке, намного сложнее выйти наружу. В норме к выходу из матки должны примыкать ягодицы, но в некоторых случаях это могут быть ножки, лицо, лоб, темечко. Иногда ребенок находится в матке в поперечном положении, и в таком случае появление на свет естественным путем вовсе невозможно. В зависимости от типа предлежания, эту проблему решают по-разному. В ряде случаев удается исправить предлежание с помощью правильного положения тела мамы и «подталкивая» плода руками через стенку живота. Иногда приходится прибегать к помощи акушерских щипцов или проводить эпизиотомию – рассекать стенку влагалища и промежность. В некоторых случаях показано кесарево сечение.
При одной из 200 беременностей обнаруживают предлежание плаценты – когда «детское место» частично или полностью прилегает к выходу из матки. Это состояние грозит сильным кровотечением и является показанием к кесареву сечению. Риски повышены при большом количестве предыдущих беременностей, особенно если они тоже сопровождались предлежанием плаценты, двойне и тройне, миомах матки, возрасте женщины старше 35 лет, курении.
травма плечевого сплетения и нарушение иннервации руки, кисти;
перелом плечевой кости или ключицы – у новорожденных они заживают очень быстро;
поражение головного мозга из-за недостаточного поступления кислорода – наиболее тяжелое осложнение.
В норме родовой процесс продолжается от 6 до 18 часов. Но иногда он происходит слишком быстро – за 3–5 часов. Это грозит для ребенка травмами, аспирацией (попаданием в дыхательные пути) околоплодных вод, риском инфицирования, если мать находится в нестерильных условиях, например, рожает дома или в машине «скорой помощи».
Как подготовиться к рождению малыша, если врачи прогнозируют возможные осложнения?
Большинство осложнений, описанных выше, можно предотвратить, или справиться с ними уже в родильном зале, без долгосрочных последствий для здоровья матери и ее малыша. Если осложнения или их повышенный риск выявлены заранее, врач женской консультации должен более тщательно наблюдать за женщиной, чаще назначать приемы. Могут потребоваться консультации других врачей: кардиолога, эндокринолога, генетика и др. При необходимости назначают медикаментозную терапию, госпитализацию в стационар «на сохранение». Если становится понятно, что будущей маме противопоказано рожать самостоятельно, то ее готовят на кесарево сечение. Иногда эту операцию приходится выполнять в экстренном порядке.
В свою очередь, будущая мама должна сама ответственно относиться к своему здоровью и соблюдать рекомендации врачей:
уделять достаточное время отдыху, сну и физической активности;
придерживаться здорового, полноценного рациона;
отказаться от курения, не употреблять алкоголь;
принимать рекомендованные витаминно-минеральные комплексы;
своевременно посещать врача в женской консультации и сдавать все необходимые анализы.
Как это влияет на продолжительность декрета?
Если все протекало хорошо, и не было осложнений, мама получает отпуск продолжительностью в 140 дней: 70 в дородовом периоде и столько же после рождения малыша. В случае с осложнениями или многоплодной беременностью сроки увеличиваются.
Эти сроки устанавливает врач женской консультации и делает отметку в обменной карте. Затем женщина получает лист нетрудоспособности и должна предъявить его в бухгалтерии по месту работы. Вслед за этим происходит предоставление отпуска и начисление пособия. Важно понимать: сроки декрета, связанного с осложнениями, и с рождением двойни, тройни, не суммируются. Поэтому, если мама двойни уже ушла в декрет на 194 дня, больше ей не добавят, даже если были осложнения. Два декрета в послеродовом периоде тоже получить нельзя.
Массаж для беременных: кому можно, как делать и в чем отличие от обычного
Во время беременности многие косметологические процедуры под запретом. Но это не касается массажа — многие его виды полезны для будущей мамы и малыша. О том, что можно и нельзя делать во время беременности, рассказывает массажист.
Владимир Яременко, массажист
Массаж — одно из лучших средств для профилактики целлюлита и появления растяжек, так как он помогает поддерживать кожу в тонусе и подготовить ее к восстановлению после родов. Выполняется он либо на боку, либо сидя — будущей маме ни в коем случае нельзя лежать на спине и тем более на животе во время сеанса.
Массаж полезно делать и на ранних (после 12 недели) и на поздних сроках беременности, так как он помогает от отеков и усталости в ногах, избавляет от болей в пояснице. Кроме того, специалисты в один голос утверждают, что массаж снимает физическое и моральное напряжение, улучшает настроение.
Выполнять массаж должен исключительно специалист. Если говорить о самомассаже, допускаются нежные поглаживания и легкие похлопывания. И, естественно, область живота подвергаться массажу не должна.
Массаж во время беременности — процедура, в первую очередь, лечебно-профилактическая, поэтому косметологические виды массажа в таком случае не рекомендуются. Например, популярный тайский массаж беременным женщинам противопоказан. Также стоит избегать массажа лодыжек, крестца, копчика и запястий. Считается, что все эти зоны могут быть потенциально опасными для будущих мам и стать причиной серьезных проблем.
Но нужно помнить, что массаж живота и груди во время беременности при драйбрашинге и использовании массажных рукавиц полностью исключен. Можно массировать область бедер (с внешней стороны) и ягодицы для профилактики целлюлита. Что же касается колючих мячиков, то лучше выбирать более мягкие варианты, чтобы массаж был максимально комфортным и в то же время полезным для здоровья. Вообще, комфортность и мягкость процедуры — это основной критерий массажа в период беременности. Движения должны быть не резкими, плавными.
Не стоит также забывать, что массаж является одной из первых восстановительных процедур, которую может себе позволить женщина в период лактации.