кальцинат паренхимы правой почки что это такое
Узи почек: норма и расшифровка результатов
Ультразвуковое исследование почек в большинстве случаев является полноценным и достаточно информативным методом диагностики с целью определения заболевания и назначения адекватного лечения, а так же исключения патологии при скрининговых обследованиях.
Что показывает УЗИ почек?
При ультразвуковом исследовании почек УЗИ-аппарат позволяет определить следующие основные параметры:
Количество
В норме почки являются парным органом, но встречаются аномалии.
Возможно врожденное отсутствие почки – односторонняя аплазия (агенезия), либо утрата парности в результате хирургического удаления. Встречается врожденное удвоение почки, чаще одностороннее.
Аплазия левой почки
Удвоенная почка без признаков обструкции
Расположение
В норме почки расположены на разных уровнях относительно друг друга: правая (D) почка находится на уровне позвонков 12 грудного и 2 поясничного, левая (L) почка – на уровне позвонков 11 грудного и 1 поясничного.
На УЗИ можно выявить опущение почки (нефроптоз) или нетипичную локализацию органа (дистопия), вплоть до расположения в малом тазу.
В норме почка имеет бобовидную форму и ровный наружный контур с четкой визуализацией фиброзной капсулы в виде гиперэхогенной линии.
Размеры
Физиологической норме у взрослого человека соответствуют размеры почек:
Толщина слоя паренхимы – еще один очень важный параметр, в норме составляет 18-25 мм. Этот показатель зависит от возраста пациента: у пожилых людей он может уменьшаться до 11 мм в результате склеротических изменений. Паренхима является функциональной частью почки, в ней расположены структурно-функциональные единицы – нефроны. Увеличение показателя может быть признаком отека или воспаления почки, уменьшение свидетельствует о дистрофии органа.
У детей размеры почек зависят от возраста и роста ребенка. При росте до 80 см измеряются только два параметра – длина и ширина органа. У детей ростом 100 см и выше измеряется и толщина паренхимы.
В норме должна четко выявляться граница почечных пирамидок в паренхиматозном слое: эхогенность пирамидок ниже, чем паренхимы. При гидронефрозе дифференциация между ними отсутствует.
Увеличение размеров почки характерно для острого пиело- или гломерулонефрита, а так же если почка утратила парность и испытывает повышенную функциональную нагрузку.
Эхогенность паренхимы
Этот показатель определяет состояние почечной паренхимы, ее структуру. В норме она однородна.
Эхогенность – это степень интенсивности отражения звуковой волны от тканей: чем плотнее ткань, тем интенсивнее отражение и светлее изображение на мониторе. Ткани с низкой плотностью имеют слабую эхогенность и визуализируются темными участками. Жидкости и воздух анэхогенны.
К примеру, полостную кисту, содержащую жидкость, специалист описывает как анэхогенное образование. Гиперэхогенность характерна для склеротических процессов в почке (гломерулонефрит, диабетическая нефропатия, опухоли, амилоидоз).
Состояние полостной системы почек
Полостная система почек или чашечно-лоханочная система (ЧСЛ) выполняет функцию сбора мочи. На УЗИ могут диагностироваться следующие изменения:
Ультразвуковое изображение расширения полостных систем обеих почек у плода
В норме ЧЛС анэхогенна и не визуализируется. Камни размером 4-5 мм и более в УЗИ-заключении описываются как эхотень, гиперэхогенное включение, эхогенное образование. Наличие песка обозначается как микрокалькулез почек.
Состояние почечного кровотока
Для визуализации почечных кровеносных сосудов используют дуплексное сканирование (или допплерографию), при котором УЗИ-сканер выдает информацию в виде цветного изображения или спектрального графика. Методика является неинвазивной и безболезненной.
Исследование позволяет определить состояние сосудистой стенки, наличие внутрисосудистых обструкций и стенозов, определить скорость кровотока. В норме скорость может колебаться от 50 до 150 см/сек.
На цветовой схеме нормальными считаются темные тона. Яркий цвет фиксирует ускоренный кровоток и свидетельствует о наличии стеноза, основным признаком которого считается усиление кровотока в почечной артерии больше 200 см/сек.
Определяется индекс сопротивления кровотока или индекс резистентности, который напрямую зависит от возраста пациента: чем старше, тем выше скорость кровотока и выше индекс. В норме индекс сопротивления для почечной артерии – 0,7, для междолевых артерий – 0,34-0,74.
Кто проводит расшифровку результатов?
Расшифровку ультразвукового исследования почек должен проводить врач-уролог. К словесному заключению обычно прилагается фото УЗИ или сонограмма, где стрелками отмечается место выявленных патологических изменений.
При обнаружении опухолей или сосудистых изменений неплохо, если будет прилагаться видео УЗИ.
Какие заболевания выявляет УЗИ почек?
Ультразвуковая диагностика наиболее информативна относительно следующих почечных заболеваний и синдромов:
Если в заключении УЗИ почек значится «выраженный пневматоз кишечника», это означает неинформативность обследования по причине метеоризма и в этом случае УЗИ придется повторить после подготовки (употребление ветрогонных препаратов).
Видео:
УЗ анатомия почек
Порядок выполнения: ультразвуковое исследование почек
Подготовка к УЗИ почек
Нефрокальциноз
Нефрокальциноз – заболевание, которое относят к группе кальцинозов. Кальцинозы, известные также как известковая дистрофия, это форма патологии обмена кальция в организме: из жидкостей выпадают соли кальция (в жидкостях они пребывали растворенными) в осадок, откладываясь в межуточной ткани и в клетках.
Нефрокальциноз представляет собой вариант метастатического обызвествления, при котором диффузно откладываются соли кальция в ткани почек, что вызывает их воспалительно-склеротические изменения и почечную недостаточность.
Виды нефрокальциноза по клиническим проявлениям:
При первичном изменений в почках не наблюдается, а при вторичном происходит патология почек вместе с процессами выпадения солей кальция в осадок. Нефрокальциноз может возникнуть, например, при щелочно-молочном синдроме или синдроме Бернетта. Он вероятен у детей, которых переводят с натурального вскармливания на коровье молоко с растительными добавками. Подробнее о причинах читайте ниже.
Что провоцирует / Причины Нефрокальциноза:
Среди причин, вызывающих первичный нефрокальциноз, называют:
Вторичный нефрокальциноз: причины
Среди наиболее вероятных причин называют:
Нефрокальциноз может быть вызван почечными и внепочечными нарушениями кислотнощелочного баланса. В основном это метаболический и респираторный ацидоз, в редких случаях это метаболический алкалоз. При этих заболеваниях повышается уровень кальция в крови, повышается его экскреция с мочой. Степень кальциурии может быть максимум 400—600 миллиграмм за 24 часа.
Патогенез (что происходит?) во время Нефрокальциноза:
Патогенез кальцинозов
Матрица для солей кальция внутри клеток – лизосомы и митохондрии. Вне клеток это — коллагеновые и эластические волокна плюс гликозаминогликаны основного вещества межуточной ткани. Соли кальция могут откладываться в форме зерен, очагов извести, которые распространены более или менее в разных случаях. В участках с известью может формироваться костная ткань, а вокруг нее будет воспаление и фиброзная капсула.
В патогенезе кальцинозов играют роль местные и общие факторы. Потому формы кальциноза, помимо критерия места нахождения обызвествлений, выделяют по патогенетическим факторам. Обызвествление может быть метастатическим, метаболическим и дистрофическим, которое известно также как (петрификация).
Патогенез нефрокальциноза
К почкам происходит ненормально большой приток кальция, он накапливается в клетках эпителия почек человека. Когда внутриклеточного кальция собирается слишком много, возникают явления дистрофии клеток. Отложившийся кальций попадает в интерстициальное пространство или в просвет канальцев. При этом процессе формируются цилиндры, которые перекрывают канальцы, потому происходит их дилатация и атрофия. Солевые депозиты в интерстиции вызывают лимфопролиферативную реакцию, далее возникает нефросклероз.
При нефрокальцинозе происходит инфицирование и образование камней, потому эта болезнь становится истоком пиелонефрита и/или гидронефроза. Патогенез первичного нефрокальциноза у детей и взрослых характеризуется тем, что сначала происходит поражение проксимального отдела нефрона, а клубочек и дистальный отдел поражаются позже. Если нефрокальциноз вторичный, то кальций откладывается одновременно и в дистальном отделе нефрона.
Симптомы Нефрокальциноза:
При нефрокальцинозе обычно есть основное заболевание. Потому проявляются сразу две группы симптомов, а также сопутствующая гиперкальциемия. Интоксикация кальцием вызывает такие симптомы:
При поражении почек, когда нарушается транспорт веществ в канальцах и теряется их чувствительность к антидиуретическому гормону, возникают:
Часто наблюдаются стойкие изменения в мочевом осадке, в нем большое количество бактерий, лейкоцитов, солевых цилиндров и эритроцитов. Позднее фиксируют отеки, протеинурию, артериальную гипертензию. В этом периоде уже, как правило, проявляются симптоматические и лабораторные признаки недостаточности почек.
Осложнения:
Диагностика Нефрокальциноза:
Диагностика нефрокальциноза на этапе его появления базируется на информации, полученной с помощью основании пункционной биопсии почки. Такой метод как обзорная рентгенография актуален только в тяжелых случаях, когда значительно выражено обызвествление почечных пирамид.
Чтобы приблизительно определить степень кальциурии, диагносты иногда применяют пробу Сульковича. Чтобы провести уточнение причины болезни, исследуют мочу и кровь больного на содержание кальция и фосфора, определяют активность паратгормона в крови, щелочной фосфатазы. Нужно выявить выделения оксипролина с мочой, кислотно-щелочное равновесие, клиренс креатинина и фосфата.
Нефрокальциноз при диагностике отличают от губчатой почки, у которой кистозные пространства заполнены конденсатом кальциевых солей.
Лечение Нефрокальциноза:
Нужно как можно раньше ликвидировать причину нарушения обмена кальция в организме. При дегидратации яжелой степени делают вливания вливание раствора гидрокарбоната или цитрата натрия, цитрата и аспарагината калия при ацидозе, а при алкалозе делают вливания хлорида натрия и аммония.
Если гиперкальциемия умеренно выражена, больному советуют придерживаться схемы питания продуктами, в которых малое количество кальция или вовсе его нет. Приписывают витамин В6 и вливание раствора сульфата магния. Лечения острой гиперкальциемии заключается во вливании раствора сульфата магния, фосфата натрия, ЭДТА-натрия. Врачи могут назначить введение тирокальцитонина или преднизолона.
Лечение прогрессирующей почечной недостаточности проводится обязательно с гемодиализом. Важно адекватно лечить пиелонефрит, который вызывает прогресс недостаточности почек. При вторичном нефрокальцинозе важно выявить и вылечить основную болезнь, которая выступает этиологическим фактором.
Прогноз при эффективном лечении в начале болезни хороший. Неблагоприятный прогноз у больных с прогрессирующим нефрокальцинозом, потому что в запущенных случаях возникает уремия, угрожающая здоровью и жизни больного.
Профилактика Нефрокальциноза:
К каким докторам следует обращаться если у Вас Нефрокальциноз:
Как помочь выйти камню из почки
Образование конкрементов в почках может происходить по самым разным причинам. На сегодняшний день это одно из самых распространенных урологических заболеваний. Коварство МКБ в том, что достаточно долго она может протекать бессимптомно и внезапно дать о себе знать острой болью. Рекомендации, разработанные врачами Государственной клиники урологии, помогут справиться с почечной коликой, предупредить ее рецидивы и полностью избавиться от камней.
Как выходят конкременты
Пациенты часто спрашивают: могут ли камни в почках раствориться? Однозначно ответить на него нельзя, поскольку образования различаются по своему химическому составу. Так, бывают уратные, оксалатные, фосфатные, цистиновые и смешанные конкременты. Значение имеет и размер камня, который может варьироваться от 1 мм до 10 см в диаметре. Именно эти характеристики во многом определяют терапию состояния и ряд мер по извлечению камня.
При небольших размерах образования показано консервативное лечение. Оно включает в себя употребление лекарств и соблюдение диеты. Медикаментозное воздействие ориентировано на растворение камней и сокращение их параметров. Прием препаратов осуществляется под постоянным наблюдением уролога.
Отвечая на вопрос, как помочь выйти камню из почки, врачи рекомендуют мочегонные средства и отвары трав, соблюдение питьевого режима. При прохождении конкремента по мочевым путям возможно их повреждение и развитие бактериального процесса. Чтобы его предупредить, назначают антибактериальную терапию.
Сколько выходит конкремент
Как долго выходят камни из почки – острый вопрос для всех пациентов. Состояние, известное как почечная колика, сопровождается интенсивной болью, спазмами. На сегодняшний день существует много народных методов, а также эффективных медицинских протоколов лечения для удаления камней из почек без операции.
Образования небольших размеров при достаточном количестве жидкости и употреблении мочегонных препаратов могут самостоятельно покинуть организм в течении 48 часов. Для облегчения симптоматики врач назначает спазмолитические препараты. По медицинской статистике, камни размером до 4 мм выходят самостоятельно с вероятностью 80%, для конкрементов диаметром 5-8 мм вероятность снижается до 20%. Образования диаметром свыше 9 мм требуют дробления и/или хирургического вмешательства.
Как избежать операции
боли ноющего характера в области поясницы;
тупые боли внизу живота;
болевые ощущения после активного движения (тряски, езды, физических нагрузок);
дискомфорт в пояснице после мочеиспускания;
Все это является сигналом для планового УЗИ и консультации специалиста. Доктора Государственного института урологии успешно выявляют МКБ на ранних стадиях и справляются с недугом консервативными методами.
Когда срочно нужна помощь врача
Лечащий уролог знает, сколько могут выходить камни из почек, и держит происходящее под контролем. Процесс может как самостоятельно успешно завершиться, так и вызвать целый ряд осложнений, требующих медицинской помощи. Это зависит от характера камня, его размера, формы, особенности строения мочевыводящих путей. Поскольку застревание конкремента может привести к закупорке мочеточника и повреждению тканей, важно знать признаки, при которых врачебная помощь нужна срочно.
Интенсивная боль, при которой невозможно сидеть или лежать.
Тошнота и рвота на фоне боли.
Повышение температуры тела.
Если вы наблюдаете эти симптомы, необходимо как можно скорее обратиться за помощью к профессиональному урологу. Удаление конкремента может быть выполнено с помощью литотрипсии или малоинвазивного оперативного вмешательства. Государственный институт урологии располагает необходимым оборудованием для выполнения сложных операций и комплексной диагностики. У нас работают лучшие специалисты столицы с большим практическим опытом, которые всегда готовы прийти на помощь.
Кальцинат паренхимы правой почки что это такое
а) Терминология:
1. Аббревиатура:
• Нефрокальциноз (НК)
2. Синонимы:
• Медуллярный нефрокальциноз, кортикальный нефрокальциноз
3. Определение:
• Кальцификация паренхимы почки
1. Общая характеристика:
• Важнейшие диагностические критерии:
о Наличие кальцификатов в паренхиме почки
• Локализация:
о Медуллярный НК (95%): кальцификация почечных пирамид
о Кортикальный НК (5%): кальцификаты в корковом веществе и по ходу центральных бертиниевых перегородок (колонн)
о Как корковая, так и медуллярная: встречается редко
• Размер:
о Почки часто имеют нормальные размеры и контуры
2. УЗИ при нефрокальцинозе:
• Серошкальное ультразвуковое исследование:
о Медуллярный нефрокальциноз:
— Диффузно повышенная эхогенность почечных пирамид ± акустическое затенение
— Нарушение нормальной кортико-медуллярной дифференциации
— Медуллярные кольца: гиперэхогенный ободок, окаймляющий почечные пирамиды.
— Медуллярная губчатая почка: гиперэхогенность почечных пирамид вне зависимости от наличия медуллярного неф-рокальциноза
— Некротический папиллит — отторгающиеся сосочки, визуализируемые в виде гиперэхогенных структур без акустического затенения в области пирамид:
Кальцифицированные отторгающиеся сосочки с дистальным акустическим затенением
Сближение прилежащих чашечек
Кистозные полости в почечных пирамидах
о Кортикальный нефрокальциноз:
— Гиперэхогенное корковое вещество ± акустическое затенение
о При сравнении УЗИ и КТ при индуцированном нефрокальцинозе у кроликов, УЗИ показало более высокую чувствительность (96% против 64%), а КТ-большую специфичность (96% против 85%)
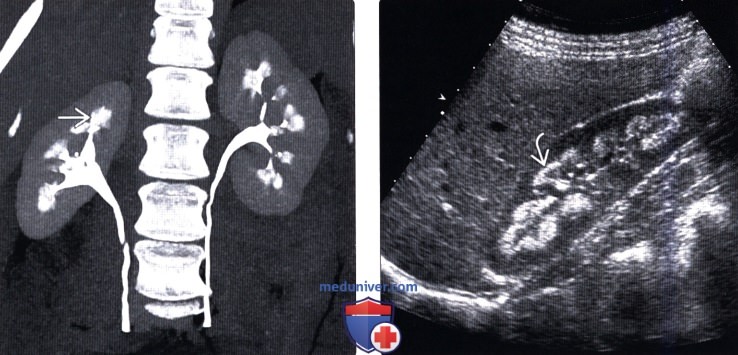
(Правый) На продольном УЗ срезе правой почки визуализируются гиперэхогенные пирамиды с нарушением нормальной кортико-медуллярной дифференциации. Обратите внимание на гиперэхогенный ободок, окаймляющий пирамиды.
3. Рентгенологические данные при нефрокальцинозе:
• Рентгенография:
о Медуллярный НК: точечная, крупнозернистая или сливная кальцификация пирамид
о Кортикальный НК:
— Диффузные затенения в почечной паренхиме
— Тонкий периферический кальцифицированный ободок, часто переходящий на перегородочное корковое вещество
— 2 тонкие, параллельные кальцифицированные линии (трамвайные пути)
— Точечная кальцификация, представляющая собой некротизированные канальцы коркового вещества (встречается наиболее редко)
• ЭУГ:
о Медуллярная губчатая почка (МГП):
— Легкая степень — внешний вид линейных «штрихов кистью» в почечных пирамидах вследствие попадания контраста в расширенные канальцы
— Средняя или тяжелая степень → при затекании контраста в кистозные расширения собирательных трубочек, они приобретают вид «букета цветов» и «гроздьев винограда»
— Плюсы: высокочувствительный метод визуализации расширенных собирательных трубочек
— Минусы: воздействие контраста и ионизирующего излучения; низкая чувствительность визуализации мелких конкрементов и нефрокальциноза; не используется в рутинной практике
4. КТ при нефрокальцинозе:
• КТ без контрастирования:
о Медуллярный НК: точечная, крупнозернистая или сливная кальцификация пирамид:
— Гиперпаратиреоз и почечный канальцевый ацидоз (ПКА) 1 типа — обычно диффузная, равномерная кальцификация:
Интенсивная сливная кальцификация мозгового вещества: часто встречается при почечном канальцевом ацидозе
— Медуллярная губчатая почка — часто асимметричная, сегментарная или односторонняя кальцификация:
Характерно наличие скоплений кальцификатов в сосочках
Высокая чувствительность для конкрементов, но низкая чувствительность для эктазии канальцев
Часто сочетается с медуллярным НК, который, однако, не является обязательным критерием диагностики МГП
— Некротический папиллит → грубо кальцинированные некротизированные сосочки (обычно при анальгетической нефропатии)
о Кортикальный НК: тонкая полоска или «трамвайные пути» кальцификатов коркового вещества с небольшими перпендикулярными расширениями в бертиниевы колонны
• КТ с контрастированием:
о МГП при КТ-экскреторной урографии (КТ-ЭУГ) = внешний вид «штрихов кистью» при легкой степени; появление симптома «букета цветов» или «гроздей винограда» в более тяжелых случаях:
— КТ-ЭУГ: высокочувствительный метод выявления конкрементов, медуллярных кист и дилатации собирательных канальцев; воздействие контраста и ионизирующего излучения
— Прогрессирующее поражение — деформация сосочков и чашечек
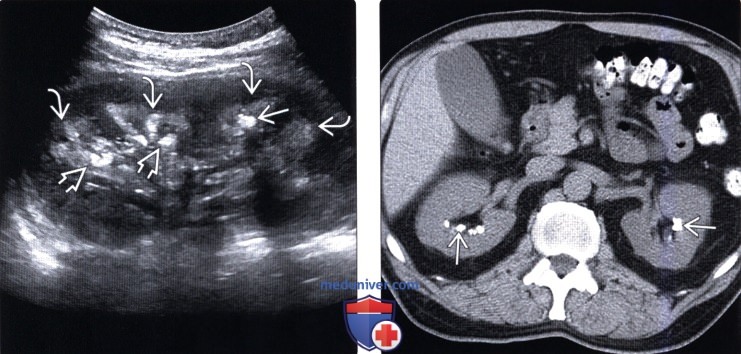
(Правый) Аксиальный КТ срез почек без контрастирования, визуализируются множественные конкременты в верхушках почечных пирамид с обеих сторон. Более крупные отложения кальция в почечных сосочках и неравномерная, асимметричная их локализация служат признаком медуллярной губчатой почки — одной из причин медуллярного нефрокальциноза.
в) Дифференциальная диагностика нефрокальциноза:
1. Конкремент почки:
• Однородный гиперэхогенный очаге выраженным задним акустическим затенением
2. Эмфизематозный пиелонефрит:
• Скопление газа в паренхиме почки в сочетании с «грязным затенением»
3. Гиперэхогенное мозговое вещество другой этиологии:
• Аутосомно-рецессивная поликистозная болезнь почек
• Гиперурикемия: подагра, синдром Леша-Нихена, гликогенозы (гиперэхогенное мозговое и корковое вещество)
• Гипокалиемия: первичный альдостеронизм, синдром псевдо-Бартерра
• Медуллярный нефросклероз
• Амилоидоз
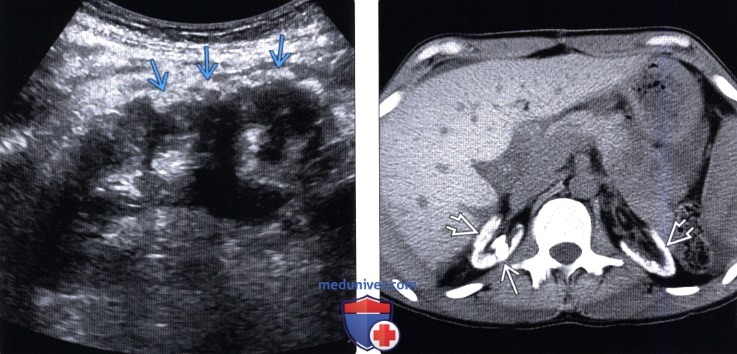
(Правый) Аксиальный КТ срез через почки без контрастирования, визуализируются атрофированные, повышенной плотности почки в результате оксалоза. Визуализируются также крупные, повышенной плотности конкременты в правой почке.
2. Микроскопия:
• Отложение кальция в интерстиции, эпителии канальцев, по ходу базальных мембран
• Отложение кальция в просвете канальцев
д) Клинические особенности:
1. Проявления:
• Наиболее распространенные симптомы:
о Обычно бессимптомное течение
о МГП может осложняться ИМПТ, гематурией, уролитиазом
2. Демография:
• Возраст:
о Любой
• Пол:
о М>Ж
3. Эпидемиология:
о Заболеваемость: 0,1-6%
о МГП: 0,5-1% в общей популяции:
— Причина МКБ приблизительно у 18% женщин и 12% мужчин
ж) Список использованной литературы:
1. Koraishy FM et al: СТ urography for the diagnosis of medullary sponge kidney. Am J Nephrol. 39(2): 165-70, 2014
2. Lee H: Nephrocalcinosis. In Kim S: Radiology Illustrated: Uroradiology. 2nd ed. Berlin: Springer. 528-49, 2012
3. Aziz S et al: Rapidly developing nephrocalcinosis in a patient with end-stage liver disease who received a domino liver transplant from a patient with known congenital oxalosis. J Ultrasound Med. 24(10): 1449-52, 2005
4. Kim YG et al: Medullary nephrocalcinosis associated with long-term furosemide abuse in adults. Nephrol Dial Transplant. 16(12):2303-9, 2001
5. Schepens D et al: Images in nephrology. Renal cortical nephrocalcinosis. Nephrol Dial Transplant. 15(7)4080-2, 2000
6. Dyer RB et al: Abnormal calcifications in the urinary tract. Radiographics. 18(6):1405-24, 1998
7. Toyoda K et al: Hyperechoic medulla of the kidneys. Radiology 173(2):431-4, 1989
Редактор: Искандер Милевски. Дата публикации: 14.11.2019