кальцинаты во внутригрудных лимфатических узлах указывают на то что
Кальцинаты во внутригрудных лимфатических узлах указывают на то что
а) Лучевые признаки:
1. Основные особенности метастазов во внутригрудные лимфатические узлы:
• Оптимальный диагностический ориентир:
о Внутригрудные лимфатические узлы размером >10 мм в поперечнике, измеренные при КТ
о Визуализация накопления ФДГ лимфатическими узлами при ПЭТ/КТ
• Локализация:
о Обычно поражаются лимфатические узлы средостения
• Морфологические особенности:
о Пониженная плотность, накопление контрастного вещества, кальцификация
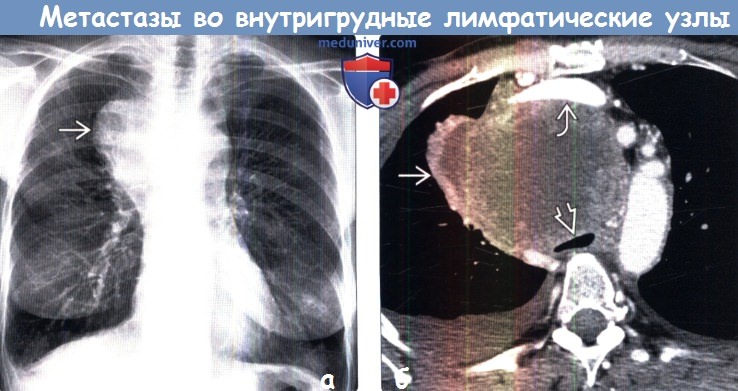
(б) У этого же пациента при КТ с контрастным усилением в претрахеальном отделе средостения визуализируется крупное мягкотканное объемное образование гетерогенной структуры. Образование сдавливает трахею, смещает и сдавливает прилежащие сосуды средостения. Картина соответствует конгломерату метастатически измененных лимфатических узлов средостения.
2. Рентгенография метастазов во внутригрудные лимфатические узлы:
о Увеличение лимфатических узлов может обусловливать патологический контур средостения:
— Основные особенности:
Изменение контуров средостения или органов грудной клетки
Утолщение медиастинальных полос и линий
— Правые паратрахеальные лимфатические узлы:
Утолщение правой паратрахеальной полосы
Выпуклый контур верхней полой вены
— Левые паратрахеальные лимфатические узлы:
Утолщение левой паратрахеальной полосы
Выпуклый контур левой подключичной артерии
— Преваскулярные лимфатические узлы:
Объемное образование в переднем средостении
Утолщение передней соединительной линии
— Бифуркационные лимфатические узлы:
Выпуклый контур верхних отделов азигоэзофагеального кармана
— Лимфатические узлы корней легких:
Увеличение корней легких, формирование дольчатого контура
— Лимфатические узлы аортопульмонального окна:
Выпуклый контур аортопульмонального окна
— Юкстадиафрагмальные лимфатические узлы:
Выпуклый контур кардиодиафрагмального угла
4. Рак легких, яичников, щитовидной железы и желудка, семинома:
о Накопление контрастного вещества:
— Рак легких, почек, щитовидной железы, меланома, саркома
о Кальцификация:
— Муцинозная аденокарцинома толстой кишки и яичников, рак щитовидной железы, остеосаркома
• Внутригрудные и внегрудные злокачественные опухоли могут распространяться по специфическим путям оттока лимфы
3. Методы медицинской радиологии. ПЭТ/КТ:
о Поглощение ФДГ лимфатическими узлами:
— Повышает выявляемость метастазов в лимфатических узлах и точность стадирования
4. МРТ метастазов во внутригрудные лимфатические узлы:
• Точность сопоставима с КТ
• Точность стадирования повышается при введении контрастного вещества на основе гадолиния
5. Рекомендации к проведению лучевых исследований:
• Оптимальный метод лучевой диагностики:
о КТ для выявления лимфаденопатии:
— Размер лимфатического узла не всегда является достоверным признаком наличия метастаза
о ФДГ-ПЭТ/КТ позволяет повысить точность диагностики
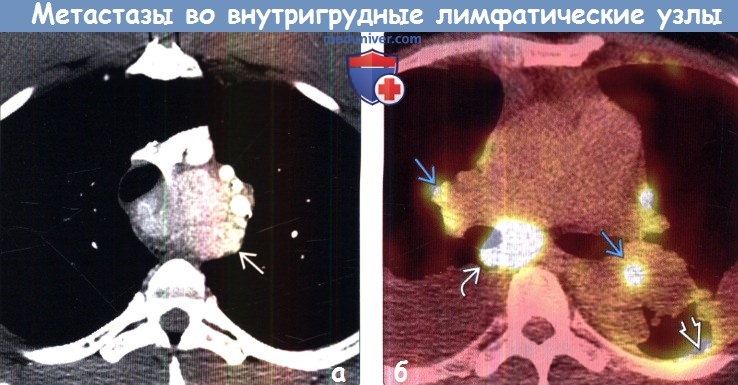
(б) Пациент со злокачественной мезотелиомой плевры. При ФДГ-ПЭТ/КТ в плевре слева визуализируется очаг накопления ФДГ. Интенсивный уровень поглощения ФДГ также выявляется в лимфатических узлах корней легких и средостения. Следует отметить, что метастазы обнаруживаются и в лимфатических узлах на противоположной стороне. 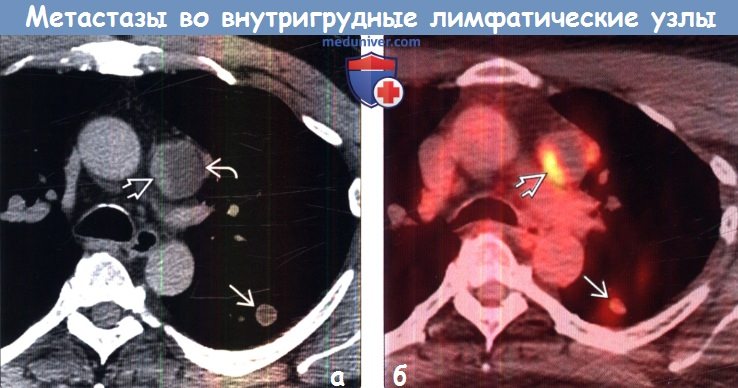
(б) У этого же пациента при ПЭТ/КТ метастаз в левом легком характеризуется умеренным накоплением ФДГ. Периферические отделы метастаза в лимфатическом узле средостения поглощают ФДГ интенсивной. Злокачественные опухоли с очагами пониженной плотности вследствие некроза могут характеризоваться слабым уровнем накопления ФДГ или его отсутствием. 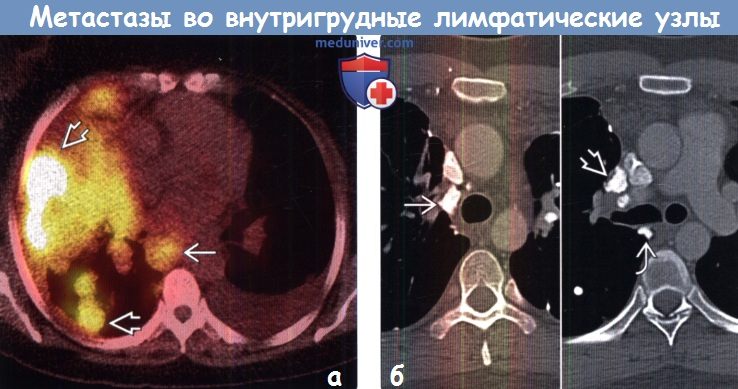
(б) Пациент с метастазами остеосаркомы. На совмещенных изображениях при КТ с контрастным усилением визуализируются кальцифицированные метастазы в паратрахеальных, бифуркационных лимфатических узлах и лимфатических узлах корня правого легкого.
б) Дифференциальная диагностика:
1. Лимфома:
• Увеличенные лимфатические узлы; могут накапливать контрастное вещество
• После проведенного лечения лимфома может обызвествляться
• Лимфома Ходжкина в органах грудной клетки встречается чаще, чем неходжкинская
2. Саркоидоз:
• Мультисистемное хроническое воспалительное заболевание, характеризующееся образованием неказеозных гранулем
• Симметричное увеличение лимфатических узлов корней легких и правых паратрахеальных лимфатических узлов
• Могут выявляться кальцифицированные лимфатические узлы
в) Патоморфология метастазов во внутригрудные лимфатические узлы. Основные особенности:
• Этиология:
о Внутригрудные злокачественные новообразования метастазируют в лимфатические узлы грудной клетки чаще, чем внегрудные:
— Внутригрудные: рак легких и пищевода, злокачественная мезотелиома плевры
— Внегрудные: карциномы головы и шеи, органов мочеполовой системы и молочных желез, меланома
г) Клинические аспекты метастазов во внутригрудные лимфатические узлы. Лечение:
• Тактика лечения зависит от типа злокачественной опухоли и протяженности поражения лимфатических узлов
• Вовлечение в опухолевый процесс большого количества лимфатических узлов может явиться противопоказанием для выполнения резекции, а также показанием для проведения предоперационной химиотерапии
д) Диагностические пункты. Следует учитывать:
• При обнаружении у пациентов со злокачественной опухолью внутригрудной лимфаденопатии следует заподозрить наличие метастатического поражения
е) Список литературы:
1. Li X et al: Mediastinal lymph nodes staging by 18F-FDG PET/CT for early stage non-small cell lung cancer: a multicenter study, Radiother Oncol. 102(2):246-50, 2012
2. Okada M et al: Integrated FDG-PET/CT compared with intravenous contrastenhanced CT for evaluation of metastatic regional lymph nodes in patients with resectable early stage esophageal cancer. Ann Nucl Med. 23(1):73-80, 2009
Редактор: Искандер Милевски. Дата публикации: 19.2.2019
Обызвествление лимфоузлов средостения
Обызвествление лимфоузлов средостения — патологический процесс отложения солей кальция (извести) в лимфоузлах. Основная функция лимфоузлов — фильтрация потока лимфы и защита организма от токсинов, опухолевых клеток и других патогенов. Обызвествление лимфоузлов средостения чаще всего является следствием перенесенного туберкулеза, саркоидоза легких,* а также может быть вторичным признаком новообразования (кисты, аневризмы, опухоли).
В области средостения расположены около 28 лимфоузлов, которые различают по локализации: паратрахеальные узлы (2L, 2R, 4L, 4R), подкаринальные узлы, лимфатические узлы корня легкого и др. На сканах компьютерной томографии визуализируются в виде участков ткани повышенной плотности или конгломератами (группы кальцификатов, расположенных в лимфоузлах или рядом).
Обызвествление лимфоузлов по типу «яичной скорлупы» — кальцификация лимфоузлов по их контуру (на томограммах уплотнение замкнуто в кольцо), известковая оболочка обладает внешним сходством со сколом яичной скорлупы. Толщина кальцификации — до 2 мм.
Обызвествление лимфоузлов средостения возникает как следствие первичных заболеваний:
Процесс обезыствления лимфоузлов средостения приводит к травмированию и повреждению соседних органов, например, бронхов. Из-за кальцинированных л/узлов они нередко сдавлены, сужены и деформированы. На фоне повреждения бронхов и закупорки их просвета пациентов беспокоят абсцессы, рецидивирующие пневмонии, ателектаз, при котором происходит спадение воздушной ткани легких, а функциональные свойства теряют целые доли и сегменты дыхательного органа.
К вторичным заболеваниям, на которые чаще всего указывает обезыствление лимфоузлов средостения, относятся: киста тимуса, аневризма, опухоль щитовидной и паращитовидной железы.
*«The pattern and distribution of calcified mediastinal lymph nodes in sarcoidosis and tuberculosis: a CT study».
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Если вы оставили заявку после 22:00, мы перезвоним вам после 8:00.
АКТИВНОСТЬ ТУБЕРКУЛЕЗНОГО ПРОЦЕССА ПРИ ВЫЯВЛЕНИИ КАЛЬЦИНАТОВ ВО ВНУТРИГРУДНЫХ ЛИМФАТИЧЕСКИХ УЗЛАХ И ЛЕГКИХ У ДЕТЕЙ
Полный текст:
Аннотация
Внедрение новых методов обследования детей во фтизиатрии привело к увеличению IIIА группы диспансерного учета.
Ключевые слова
Об авторах
620039, г. Екатеринбург, ул. 22-го партсъезда, д. 50
доктор медицинских наук, ведущий научный сотрудник,
620039, г. Екатеринбург, ул. 22-го партсъезда, д. 50
доктор медицинских наук, профессор кафедры фтизиопульмонологии с курсом торакальной хирургии,
620028, г. Екатеринбург, ул. Репина, д. 3
кандидат медицинских наук, доцент, профессор кафедры фтизиопульмонологии с курсом торакальной хирургии,
620028, г. Екатеринбург, ул. Репина, д. 3
620010, г. Екатеринбург, ул. Славянская, д. 45
Список литературы
Для цитирования:
Мезенцева А.В., Тюлькова Т.Е., Чугаев Ю.П., Камаева Н.Г., Долматова И.А. АКТИВНОСТЬ ТУБЕРКУЛЕЗНОГО ПРОЦЕССА ПРИ ВЫЯВЛЕНИИ КАЛЬЦИНАТОВ ВО ВНУТРИГРУДНЫХ ЛИМФАТИЧЕСКИХ УЗЛАХ И ЛЕГКИХ У ДЕТЕЙ. Туберкулез и болезни легких. 2017;95(1):11-17. https://doi.org/10.21292/2075-1230-2017-95-1-11-17
For citation:
Mezentseva A.V., Tyulkova T.E., Chugaev Yu.P., Kamaeva N.G., Dolmatova I.A. ACTIVITY OF TUBERCULOSIS WHEN CALCIFICATION IS DETECTED IN THE CHEST LYMPH NODES AND LUNGS OF CHILDREN. Tuberculosis and Lung Diseases. 2017;95(1):11-17. (In Russ.) https://doi.org/10.21292/2075-1230-2017-95-1-11-17
Лучевые методы исследования в диагностике лимфом грудной полости
В группе онкологических болезней особую категорию составляют болезни лимфоретикулярного ряда, именуемые лимфомами, своеобразие которых заключается в том, что они занимают промежуточное положение между раком и системными болезнями крови и, соответственно, требуют особого подхода к их лечению. Клиническая медицина в последние годы добилась выдающихся успехов в области лечения больных с подобными заболеваниями, однако результаты лечения в значительной мере зависят от ранней диагностики.
Абсолютное число больных с впервые установленным диагнозом лимфогранулематоза в Российской Федерации в 2001 г. составило 1607 мужчин и 1603 женщины. В США лимфомы составляют около 4% среди всех впервые выявляемых злокачественных опухолей. По данным V.Adegboye с соавт., в Нигерии лимфомы занимают первое место среди всех опухолей средостения.
В 90% случаев в процесс вовлекается средостение. Изолированное поражение средостения наблюдается у 25% больных лимфомой Ходжкина. Поражение лимфатического аппарата занимает первое место среди всех опухолей средостения.
Поражение внутригрудных лимфатических узлов встречается примерно с одинаковой частотой как при болезни Ходжкина, так и при неходжкинской лимфоме.
Выбор рациональной лечебной тактики, результаты лечения и прогноз заболевания в значительной мере определяются особенностями морфологического строения опухолей, гистологическими вариантами, которые отличаются широким полиморфизмом и распространенностью процесса. Специалисты придают большое значение дифференцированному подходу к лечению лимфом с учетом названных факторов. Учитывая практическую значимость проблемы, позволим себе более подробно остановиться на классифицировании лимфом.
Среди множества предложенных классификаций наибольшее признание получила представленная ниже классификация лимфоидных неоплазий, предложенная экспертами Всемирной организации здравоохранения.
лимфома из клеток мантийной зоны;
лимфома Беркитта / лейкемия из клеток Беркитта.
Т- и НК-клеточные опухоли
Согласно классификации ВОЗ лимфоидных неоплазий существует четыре классических варианта лимфомы Ходжкина: нодулярный склероз (типы 1 и 2); классический вариант болезни Ходжкина, богатый лимфоцитами; смешанноклеточный вариант и лимфоидное истощение.
Для стадирования лимфомы Ходжкина чаще всего пользуются классификацией, принятой на конгрессе в Аnn Arbor (США) в 1971 г. Эта классификация отражает количество вовлеченных органов и тканей, а также распространенность процесса выше и ниже диафрагмы.
Классификация лимфомы Ходжкина (Ann Arbor)
Национальным институтом рака (США) принята представленная ниже модифицированная схема стадирования латентных и агрессивных лимфом.
Лучевые методы исследования играют ведущую роль в диагностике злокачественных лимфом. Они позволяют не только заподозрить и установить правильный диагноз, но также оценить глубину и степень распространения процесса, а, следовательно, максимально приблизиться к нозологическому диагнозу и более точно установить стадию заболевания.
При обычном рентгенологическом исследовании больных лимфогранулематозом, когда медиастинальные узлы достигают значительной величины, наблюдается расширение срединной тени. Поражение обычно носит двусторонний асимметричный характер: средостение расширяется поначалу в одну сторону, и лишь позднее происходит общее расширение срединной тени. Дуги сердечно-сосудистого силуэта сглаживаются, сосудистый пучок расширяется, контуры его становятся полицикличными, появляется симптом «кулис».
На обычных рентгенограммах плохо выявляется увеличение лимфатических узлов переднего средостения, субкаринальных и внутренних маммарных узлов. Эти группы лимфатических узлов хорошо определяются при КТ.
Компьютерная томография является методом выбора для оценки состояния внутригрудных лимфатических узлов у больных лимфомами. При наличии на рентгенограммах изменений на КТ во многих случаях обнаруживаются множественные дополнительные группы увеличенных лимфатических узлов. КТ наиболее информативна в диагностике увеличенных бифуркационных и внутренних маммарных лимфатических узлов, а также лимфатических узлов аорто-легочного окна, которые не видны на обычных рентгенограммах. КТ особенно полезна в выявлении увеличенных бронхопульмональных узлов, когда они на рентгенограммах в прямой проекции перекрыты опухолевым массивом расширенного средостения. Для выявления бифуркационных лимфатических узлов и узлов аорто-пульмонального окна предпочтительно использование мультипланарных реформаций изображения при спиральной КТ, которые являются более информативными, чем обычные аксиальные срезы.
Исследования показали, что наибольшие размеры имеют бифуркационные и правые паратрахеальные узлы. Причем размеры верхних паратрахеальных лимфоузлов больше нижних паратрахеальных и трахеобронхиальных. Верхним порогом размера нормальных лимфатических узлов cчитается 1 см.
После проведения КТ у значительного числа больных меняется лечебная тактика.
В эхографическом изображении злокачественные лимфомы (лимфогранулематоз и лимфосаркома) чаще всего имеют вид конгломерата увеличенных лимфоузлов пониженной эхогенности с четкими контурами. При крупных пакетах лимфоузлов лимфогранулематозного характера передний и наружные контуры конгломерата полицикличные, нечеткие, постоянно наблюдается эффект дистального ослабления, вследствие чего задний контур опухолевого конгломерата не выявляется.
Болезнь Ходжкина (лимфогранулематоз). Заболевание протекает с опухолевидными разрастаниями лимфатических узлов, характеризуется волнообразным течением, интоксикацией, повышением температуры, потливостью, зудом кожи и постепенно нарастающей кахексией. У 65-70% первично выявленных больных лимфомой Ходжкина имеются признаки поражения органов грудной клетки.
В дифференциальной диагностике внутригрудных объемных образований большое значение имеет локализация процесса в пределах средостения. Наиболее часто при лимфомах поражаются преваскулярные и правые паратрахеальные лимфатические узлы.
При компьютерной томографии обычно выявляется увеличение лимфоузлов переднего средостения, а также паратрахеальных, трахеобронхиальных, аорто-легочного окна, субкаринальных и внутренних маммарных. Передние медиастинальные и паратрахеальные лимфатические узлы вовлекаются почти во всех случаях внутригрудного лимфогранулематоза.
Вовлечение корневых лимфатических узлов происходит не более чем у 24-28% пациентов с медиастинальными аденопатиями. Вовлечение бронхопульмональных лимфоузлов при лимфогранулематозе, в отличие от саркоидоза, носит вторичный характер, ведущим является увеличение медиастинальных групп лимфоузлов. Изолированное поражение корневых лимоузлов встречается редко.
При компьютерной томографии в средостении часто выявляется массив опухоли, который во многих случаях практически ничем не отличается от других злокачественных опухолей. Увеличенные лимфатические узлы при лимфоме Ходжкина выглядят по-разному. В большинстве случаев они представляют собой гомогенные мягкотканые образования. Множественные увеличенные лимфатические узлы могут быть как хорошо определяемыми и дискретными, так и сливающимися между собой вследствие диффузной инфильтрации.
На ранних стадиях развития лимфогранулематоза структура опухолевого массива однородна. Показатель ослабления первично злокачественных лимфом колеблется от +30 до +50 HU. Примерно в 20% случаев в массиве опухоли выявляются кистоподобные участки пониженной плотности, приближающиеся по коэффициенту абсорбции к плотности воды, обусловленные, как полагают, участками некроза, однако они не определяют особенностей клинического течения заболевания.
После контрастного усиления кистозные или некротически измененные лимфатические узлы выявляются в 10-21% случаев. После лучевой терапии часто выявляются очаги кальцинации в зоне облучения. Участки высокой плотности или кальцинаты редко встречаются у нелеченных больных.
При лимфомах наряду с увеличением медиастинальных лимфатических узлов имеется тенденция к вовлечению в процесс вилочковой железы. У всех подобных больных имеет место увеличение лимфатических узлов средостения. Высказывается мнение, что увеличение вилочковой железы после лечения имеет характер реактивной гиперплазии.
Изолированное органное поражение вилочковой железы при злокачественных лимфомах встречается редко, чаще имеет место сочетанное поражение лимфатических узлов и поражение вилочковой железы. Увеличение вилочковой железы при медиастинальной форме лимфогранулематоза наблюдается примерно в 30% случаев. В вилочковой железе чаще всего наблюдается лимфогранулематоз смешанно-клеточного или нодулярно-склеротического типа, лимфобластная или крупноклеточная лимфосаркома.
Для лимфомы Ходжкина характерно унифокальное возникновение заболевания с дальнейшим распространением процесса по смежным лимфатическим узлам. Перескакивание процесса через прилежащие группы лимфатических узлов для болезни Ходжкина нехарактерно. Например, если при поражении лимфатических узлов средостения не выявлено увеличения в прилежащих нижних шейных лимфатических узлах либо лимфатических узлах верхнего этажа брюшной полости, то при этом нет необходимости сканировать более удаленные области, такие как таз. В связи с этим болезнь Ходжкина более предсказуема, чем неходжкинская лимфома. Внутрибрюшная периаортальная лимфаденопатия выявляется у четвертой части нелеченных больных лимфомой Ходжкина, селезенка поражается у трети больных. Поражение печени имеет место не более чем у 10% больных.
Вместе с тем увеличение печени и селезенки при лимфоме не является доказательством специфического поражения этих органов. По данным некоторых авторов, лишь у 30% больных лимфогранулематозом с гепатомегалией на секции было обнаружено лимфомное поражение печени и селезенки. Размер селезенки также непатогномоничен для лимфоидного поражения. В пользу лимфомного поражения чаще всего свидетельствуют солитарные или множественные очаговые поражения селезенки, выявляемые при КТ и МРТ. Тем не менее у больных с медиастинальной формой болезни Ходжкина сканирование верхнего этажа брюшной полости должно быть обязательно проведено.
Неходжкинские лимфомы (лимфосаркома, ретикулосаркома и пр.) встречаются в средостении примерно в 10 раз реже, чем лимфогранулематоз. Тем не менее общая частота поражения средостения при неходжкинской лимфоме достигает 50%. При неходжкинской лимфоме преимущественно поражаются верхние медиастинальные лимфатические узлы (преваскулярные) и паратрахеальные. Другой наиболее типичной локализацией являются бифуркационные узлы. Поражение корневых узлов наблюдается не более чем у 10% больных, примерно с такой же частотой отмечается поражение лимфатических узлов заднего средостения.
Опухолевый процесс при злокачественных лимфомах из лимфатических узлов часто распространяется на легкое. При этом формируется картина, сходная с первичным раком.
Изолированные поражения легких при лимфогранулематозе встречаются очень редко. Различают узловую, бронхо-сосудисто-лимфангитическую и альвеолярно-пневмоническую формы. Среди больных с первично выявленной лимфомой Ходжкина поражение легких неизменно сочетается с медиастинальной лимфаденопатией, причем часто она обнаруживается в далеко зашедшей стадии заболевания. Прямое распространение лимфомы из средостения в легкие или грудную стенку происходит обычно при больших увеличенных лимфатических узлах. Обе лимфомы (ходжкинская и неходжкинская) имеют два главных пути распространения процесса из средостения. Процесс может распространяться из средостения по лимфатическим путям по ходу бронхов. Опухоль может прорастать из переднего и заднего средостения на экстраплевральные мягкие ткани грудной стенки и перикард.
Поражение легких при лимфоме Ходжкина, по данным разных авторов, наблюдается примерно у 10-11% первичных больных. Чаще всего лимфомный процесс в легких выявляется во время рецидивов болезни. По классификации Ann Arbor различают две формы поражения легких: распространение из ворот на одну долю легкого (обозначается буквой Е) и гематогенное распространение в легкие (стадия IV). Изменения в легких у больных лимфомой Ходжкина без медиастинальной и бронхопульмональной лимфаденопатии должны расцениваться как нелимфоматозные.
В отличие от лимфогранулематоза при неходжкинской лимфоме поражение легких может наблюдаться при неувеличенных корневых и медиастинальных лимфатических узлах.
Примерно у 10% больных злокачественными лимфомами наблюдается плевральный выпот. Выпот может быть экссудативным или хилезным. Выпот, вероятнее всего, развивается вследствие затруднения лимфатического или венозного оттока, но его причиной может быть непосредственное распространение опухоли на плевру. Во всяком случае, выпот часто полностью рассасывается после успешного лечения основного заболевания. Хилоторакс более характерен для неходжкинских лимфом.
Выбор рациональной лечебной тактики определяется стадией заболевания. При локальном процессе, соответствующем I и II стадиям, проводится местная лучевая терапия. У больных со II стадией выбор между лучевым лечением, химиотерапией или их сочетанием бывает сложным. При диссеминированном заболевании возможна различная терапевтическая тактика, предпринимаются попытки выбрать наиболее адекватный метод лечения. Больным с III и IV стадией проводится только химиотерапевтическое лечение. Выживаемость больных при лимфоме Ходжкина прямо связана с ранним и адекватным лечением.
После проведенной лучевой и химиотерапии, когда развивается выраженный фиброз органов и тканей средостения, плевры, перикарда и легочной ткани, возрастают трудности в трактовке рентгенологической картины. Особую трудность для оценки эффективности проведенного лечения составляет остаточный массив тканей, возникающий в зоне облучения. Остаточный массив после лечения ходжкинской и неходжкинской лимфом, по данным разных авторов, наблюдается в 20-50% случаев.
Продолжительное наблюдение за больными, подвергавшимися лучевой терапии, показало постепенную заметную или незначительную регрессию остаточной массы. На поздних стадиях у части больных отмечено обызвествление остаточной массы. Полагают, что сцинтиграфия с помощью галлия и позитронная эмиссионная томография позволяют правильно оценить образовавшуюся псевдоопухоль, однако в ряде случаев требуется торакоскопическая биопсия.
Многие авторы в диагностике и прогнозировании течения лимфом придают большое значение магнитно-резонансной томографии. МРТ полезна для оценки медиастинальной лимфомы как до, так и после проведенного лечения. Ряд исследований показал, что интенсивность сигнала времени релаксации Т1 и Т2 при лимфоме такая же, как и при других злокачественных процессах, но она отличается от таковых при непораженных лимфатических узлах. Исследования показали, что интенсивность сигнала у лимфомы ниже, чем у жира, на Т1- и Т2-взвешенных изображениях, но иногда дает высокую интенсивность сигнала на Т2-взвешенных изображениях. По-видимому, сатурация жира позволяет лучше оценить протяженность лимфаденопатии и экстранодальное распространение лимфоидного процесса из средостения экстраплеврально в грудную стенку. Лимфомы дают гетерогенный сигнал на Т2-взвешенных изображениях МРТ.
Средние значения сигнала Т2 МРТ с использованием гадолиния значительно ниже в остаточных массивах тканей после лечения по сравнению таковыми до лечения. Однако высота сигнала снова повышается при рецидивах.
Относительно роли МРТ в оценке степени злокачественности лимфом пока нет единодушия. По мнению одних авторов, высокозлокачественная неходжкинская лимфома имеет неоднородные зоны высокой и низкой интенсивности сигнала, отражающие участки фиброза и некроза. Неходжкинские лимфомы высокой степени злокачественности чаще имеют неоднородную структуру, в то время как лимфомы низкой степени злокачественности почти во всех случаях дают однородный интенсивный сигнал. В то же время другие авторы не нашли различия на МР-изображениях в лимфомах высокой и низкой степени злокачественности. В среднем лимфомы по сравнению с жиром дают более низкий сигнал и несколько повышенный по сравнению с мышцами на Т1-взвешенном изображении, но изоинтенсивным к жиру и гипоинтенсивным по отношению к мышцам в Т2-взвешенном изображении. Неходжкинские лимфомы разной степени злокачественности имеют одинаковые характеристики.
После лечения лимфом всегда отмечается снижение интенсивности сигнала на Т2-взвешенных изображениях. Последующая химиотерапия или лучевая терапия приводит к стабилизации размеров масс от двух до трех месяцев. Увеличение размеров остаточного массива может быть подозрительно на рецидив заболевания. Полагают, что после проведенного лечения устойчивый высокий сигнал или повышение интенсивности сигнала на Т2-взвешенных изображениях может свидетельствовать о рецидиве заболевания.
Серьезную проблему клинической онкологии составляет диагностика рецидивов злокачественных опухолей. Рецидивная внутригрудная лимфома Ходжкина не всегда возникает в первоначальных областях. По мнению некоторых исследователей, только в 5-20% случаев рецидив лимфомы обнаруживается в исходных местах. В связи с этим при динамическом наблюдении больных с лимфомой Ходжкина после проведенного лечения постоянно возникает проблема оценки степени инволюции и рецидивирования конгломератов увеличенных лимфатических узлов средостения. Как было указано выше, остаточные массы определяются у 20-50% пролеченных больных. Большинство этих конгломератов не содержит злокачественные клетки. Тем не менее у больных с остаточными массами возможность рецидива в два раза выше, нежели у больных с отсутствием таковых.
Несмотря на большие возможности современных лучевых методов в диагностике злокачественных лимфом, все же окончательное суждение относительно выбора рационального метода лечения должно основываться на данных морфологического исследования. В связи с этим при подозрении на злокачественную лимфому средостения необходима морфологическая верификация диагноза.
Кафедра лучевой диагностики Института повышения квалификации Федерального
управления МБиЭП при МЗ РФ.
кандидат медицинских наук.
Городская клиническая больница им. С.П.Боткина Москвы.
