кальций повышен а витамин д снижен что это
Повышенный кальций и низкий витамин Д
Задайте вопрос и получите качественную консультацию врачей. Для вашего удобства консультации доступны и в мобильном приложении. Не забывайте благодарить врачей, которые вам помогли! На портале действует акция «Поблагодарить – это просто»!
Вы врач и хотите консультировать на портале? Ознакомьтесь с инструкцией «Как стать консультантом».
Уважаемые консультанты, обратите внимание, что давать назначения или прямые указания по применению препаратов задающим вопросы – запрещено! Пожалуйста, ознакомьтесь с правилами работы консультантов на нашем портале.
Для вас всегда работает специальный раздел для нашего совместного общения и публикации новостей о работе раздела консультаций. Уделите ему внимание и посещайте время от времени. Там будут публиковаться все новости о доработках раздела и его формате работы – где вы можете задать любые интересующие вас вопросы.
Для экстренной связи с администрацией портала используйте нашу почту: mlab@medihost.ru
Спасибо за то, что вы с нами!
—> Мы открыли специальный раздел для нашего совместного общения и публикации новостей о работе раздела консультаций.Уделите ему внимание и посещайте время от времени. Там будут публиковаться все новости о доработках раздела и его формате работы.
—> В ближайшее время мы планируем большое обновление функционала выплаты бонусов для консультантов портала. Информация по этому обновлению так же будет опубликована на форуме в соотвествующем разделе. Ждите новостей!
—> Мы так же призываем использовать этот раздел форума для общения с нами по любым вопросам.
—> Уважаемые консультанты, обратите внимание, что давать назначения или прямые указания по применению препаратов задающим вопросы – запрещено! Пожалуйста, ознакомьтесь с правилами работы консультантов на нашем портале.
—> Для вас всегда работает специальный раздел для нашего совместного общения и публикации новостей о работе раздела консультаций. Уделите ему внимание и посещайте время от времени. Там будут публиковаться все новости о доработках раздела и его формате работы – где вы можете задать любые интересующие вас вопросы.
—> Для экстренной связи с администрацией портала используйте нашу почту: mlab@medihost.ru
—> Спасибо за то, что вы с нами!
—> Не занимайтесь самолечением. Только ответственный подход и консультация с медицинским специалистом поможет избежать негативных последствий самолечения. Вся информация, размещенная на портале Medihost, носит ознакомительный характер и не может заменить собой посещение врача. В случае возникновения каких-либо симптомов заболевания или недомогания следует обратиться к врачу в медицинское учреждение.
—> Подбор и назначение лекарственных препаратов может только медицинский работник. Показания к применению и дозировку лекарственных веществ необходимо согласовывать с лечащим врачом.
—> Медицинский портал Medihost является информационным ресурсом и содержит исключительно справочную информацию. Материалы о различных заболеваниях и способах лечения не могут использоваться пациентами для самовольного изменения плана лечения и назначений врача.
—> Администрация портала не берет на себя ответственности за материальный ущерб, а также ущерб здоровью нанесенный в результате использования информации, размещенной на сайте Medihost.
Кальций и витамин D3 — базисная фармакотерапия соматической полиморбидности
Определена роль кальция и витамина D в генезе соматической полиморбидности. Низкий уровень потребления витамина D и кальция повышает вероятность развития заболеваний. Рассмотрен выбор методов коррекции и доз кальция и витамина D в базисной стратегии веден
The meaning of calcium and D3 vitamin in genesis of somatic polymorbidity was defined. Low level of D vitamin and calcium consumption increases probability of diseases development. Selection of correction methods and calcium and vitamin D dosage in basic strategy of supervision the patients with polymorbidity was considered.
Хорошо известно, что недостаточное поступление в организм витамина D и кальция в любом возрасте оказывает отрицательное влияние на костную ткань, поскольку приводит к развитию рахита у детей младшего возраста, замедляет набор костной массы при формировании скелета у подростков, а также служит причиной ускоренной потери костной массы у взрослых лиц обоих полов, что сопровождается развитием остеопороза.
Важно заметить, что в эпидемиологических и клинических интервенционных исследованиях, а также в моделях заболеваний человека на животных были получены доказательства того, что низкий уровень витамина D и недостаточное потребление кальция с пищей повышают вероятность развития множества других заболеваний, включая различные типы злокачественных опухолей, хронические инфекции, воспалительные и аутоиммунные заболевания, метаболические нарушения, а также артериальную гипертензию и сердечно-сосудистые заболевания.
Данные обстоятельства требуют пересмотра и понимания роли кальция и витамина D в терапии больных с соматической полиморбидностью. В качестве доказательства взаимосвязи дефицита кальция и витамина D с соматической полиморбидностью прежде всего стоит привести известные факты в соответствии с уровнем доказательности, что было сделано в работе М. Peterlik и соавт. [1] (табл.).
Патогенетическое понимание роли кальция и витамина D в генезе соматической полиморбидности
Многие типы клеток экспрессируют кальций-чувствительные рецепторы (CaR), которые способны реагировать на изменения концентрации кальция продолжительностью несколько минут; вследствие этого ионы кальция служат «первичным посредником» для различных клеточных реакций [2].
Усиление сигналов от внеклеточного кальция, в свою очередь, посредством связи рецепторов с активирующими либо тормозящими G-белками передается через различные внутриклеточные сигнальные пути. Экспрессия функционирующих CaR обеспечивает специфичные для разных клеток реакции на физиологические изменения концентрации кальция в крови.
Рецепторы CaR не только регулируют секрецию паратиреоидного гормона в паращитовидных железах, но также играют ключевую роль в формировании нормальной хрящевой и костной ткани, а также ограничивают рост нормальных и опухолевых клеток.
С другой стороны, низкое потребление кальция с пищей сопровождается развитием гиперпаратиреоза вследствие снижения активности CaR; этот механизм может приводить к развитию не только остеопороза и различных злокачественных опухолей, но и других хронических заболеваний.
У человека витамин D поступает из двух источников: он может синтезироваться в форме витамина D3 (холекальциферол) в эпидермисе под воздействием солнечного ультрафиолетового излучения, а также усваиваться из продуктов питания и пищевых добавок, которые в некоторых странах могут содержать витамин D2 (эргокальциферол). Обе эти формы витамина D поступают в печень, где превращаются в 25-гидроксивитамин D, или 25(OH)D (возможно лабораторно исследовать концентрацию у больного). Термин 25(OH)D используется для обозначения суммы 25(OH)D3 и 25(OH)D2. Таким образом, плазменная концентрация данного метаболита отражает суммарное количество синтезированного в организме и поступившего с пищей витамина D, являясь надежным индикатором уровня витамина D у конкретного человека.
Превращение 25(OH)D3 в наиболее активный метаболит, 1,25-дигидроксивитамин D3(1,25(OH)2D3), катализируется ферментом 25(OH)D-1-альфа-гидроксилазой, который кодируется геном CYP27B1 и содержится преимущественно в почках, но также и во многих других органах и тканях [3], включая нормальные и опухолевые клетки эпителия кожи, желудочно-кишечного тракта, мужских и женских половых органов, а также остеобласты и остеокласты, клетки сосудистой, центральной нервной и иммунной систем.
Наиболее активный метаболит витамина D(1,25(OH)2D3) связывается с высокоаффинным ядерным рецептором к витамину D (VDR), который регулирует экспрессию генов.
Интенсивность внутриклеточного синтеза этого метаболита в клетках зависит преимущественно от уровня 25(OH)D3 в окружающих тканях и не связана с концентрацией 1,25(OH)2D3 в системном кровотоке [4].
Следовательно, при низкой сывороточной концентрации 25(OH)D активность 25(OH)D-1-альфа-гидроксилазы может быть недостаточной для поддержания тканевого уровня 1,25(OH)2D3, достаточного для эффективной регуляции аутокринных и паракринных функций, а также для роста и функционирования клеток. Это объясняет наличие отрицательной связи с сывороточной концентрацией 25(OH)D у множества хронических заболеваний [5]. Было также продемонстрировано, что низкая сывороточная концентрация 25(OH)D является важным прогностическим фактором смертности от всех причин [6].
В понимании того, как уровень витамина D и кальция влияет на патогенез хронических заболеваний, важную роль играет тот факт, что большинство типов клеток синтезируют 25(OH)D-1-альфа-гидроксилазу и клеточные CaR.
Следовательно, при недостаточности витамина D и кальция нарушаются специфичные для отдельных клеток сигнальные пути, опосредованные 1,25(OH)2D3/VDR и CaR, которые необходимы для нормального функционирования клеток.
В частности, данный механизм был продемонстрирован для остеопороза и многих злокачественных опухолей, таких как колоректальный рак и рак молочной железы.
Низкая сывороточная концентрация 25(OH)D и недостаточное потребление кальция были описаны в качестве факторов риска таких заболеваний, как артериальная гипертензия, ожирение, метаболический синдром и сахарный диабет 2-го типа.
Кроме того, была установлена корреляция недостаточности витамина D и кальция с развитием сердечно-сосудистых симптомов, таких как стенокардия, коронарная недостаточность, инфаркт миокарда, транзиторная ишемическая атака и инсульт, а также с повышением смертности от хронических сердечно-сосудистых заболеваний [7–17].
По данным многих исследований, дефицит витамина D и его метаболитов играет ключевую роль в патогенезе широкого спектра клинически важных внескелетных дисфункций или заболеваний, особенно это относится к мышечной, сердечно-сосудистой, аутоиммунной патологии и некоторым злокачественным новообразованиям.
Интересно то, что при метаанализе 18 рандомизированных клинических исследований, включающих 57 311 пациентов, было сделано заключение, что дополнительный прием витамина D снижает общую смертность (отношение рисков (ОР) 0,93; 95% доверительный интервал (ДИ) 0,77–0,96, по сравнению с контрольной группой). Это может быть вызвано влиянием витамина D на костно-мышечную систему или на различные внескелетные нарушения [18].
Группы лиц, требующих обязательного обследования уровня кальция и витамина D
В соответствии с рекомендациями M. Peterlik и соавт. (2009 г.) [1], особое диагностическое внимание дефициту кальция и витамина D следует уделить следующим категориям пациентов [19]:
Кальций снижает риск развития сердечно-сосудистых осложнений
Наблюдательные исследования свидетельствуют о наличии обратной связи между приемом кальция и развитием сосудистых заболеваний.
А. В. Наумов, доктор медицинских наук, профессор
А. Л. Вёрткин, доктор медицинских наук, профессор
ГБОУ ВПО МГМСУ им. А. И. Евдокимова МЗ РФ, Москва
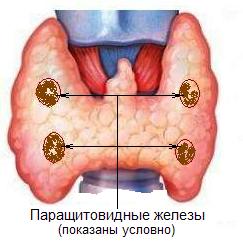
Гиперпаратиреоз. Заболевание (пара)щитовидных желез.
Эта тема стала вызывать живой интерес среди врачей разных специальностей. Прежде всего потому, что гиперпаратиреоз может быть в основе таких распространённых патологий, как мочекаменная болезнь, желчнокаменная болезнь, гипертоническая болезнь, язвенная болезнь желудка. Особенно, если эти 4 патологии присутствуют одновременно. Есть еще 5 патология, часто сопровождающая этот квартет – остеопороз, но он может быть не виден, пока не будет поведено исследование костей методом рентгена или рентгеновской денситометрии.
Гиперпаратиреоз (ГПТ) – синдром, обусловленный повышенной/патологической продукцией паратгормона – основного гормона, регулирующего кальций-фосфорный обмен в организме и обмен витамина Д.
ГПТ занимает 3 место по распространённости среди эндокринных заболеваний после сахарного диабета 1 и 2 типа, диффузно-токсического зоба. Чаще встречается у женщин. Сейчас ГПТ стал лучше диагностироваться (во-первых, про него знают, во-вторых, усовершенствовались методики его диагностики).
Ещё раз повторюсь, основные появления ГПТ:
или сочетание трех из данных патологий, особенно с началом в молодом возрасте, может являться поводом для диагностики ГПТ.
Коралловидные камни почек – самостоятельная причина для диагностики ГТП.
По статистике 27% пациентов с АГ имеют бессимптомное течение гиперпаратиреоза.
Кроме того, рак молочной железы и простаты, могут провоцироваться гиперпаратиреозом.
Другие проявления гиперпаратиреоза встречаются в различной степени выраженности у разных пациентов:
NB!Сейчас участились случаи сочетания гиперпаратиреоза и диффузно-узлового зоба, поэтому все! больные с узловыми образованиями должны быть обследованы на уровень паратгормона в крови, кальций общий, ионизированный, фосфор.
Синдром других заболеваний – вторичный гиперпаратиреоз,
Третичный гиперпаратиреоз (чаще вследствие почечной недостаточности уже на гемодиализе!). Это формирование аденомы паращитовидных желез при длительно существующем вторичном гиперпаратиреозе.
Из лабораторных анализов обращает на себя внимание различие в концентрации кальция/фосфора при разных формах ГПТ.
При гиперпаратиреозе может наблюдаться дислипидемия, то есть атеросклероз! (повышение ЛПОНП-липопротеидов очень низкой плотности – «плохих жиров», повышен коэффициент атерогенности), что устраняется после оперативного вмешательства.
Итак, диагностика ГПТ включает:
Медикаментозные тесты диагностики.
Показания к оперативному вмешательству:
Противопоказания к операции – ХПН (хроническая почечная недостаточность).
Мимпара используется только при вторичном и третичной ГПТ!
Данных для использования при первичном гиперпаратиреозе нет.
При первичном гиперпаратиреозе (до операции), под контролем уровня кальция крови;
дополнительная жидкость( 2-2.5-3 л/сут)+лечение бисфосфонатами.
Гиперпаратироез, если он вызван нехваткой витамина Д и кальция, может быть пролечен медикаментозно, и понятно какими препаратами – витамина Д и кальция. Витамин Д используется в больших дозах – 40000 единиц еженедельно первые 8 недель, потом по 20000 в неделю под контролем биохимии крови.
Если кальций в крови повышен.
Повышенный кальций – внимание, опасность!
Повышенный кальций крови – симптом, который всегда должен являться причиной углубленного обследования, поскольку лежащие за нем расстройства могут быть по-настоящему опасны для пациента. Если вы сделали анализ, и Ваш кальций крови повышен – необходимо в обязательном порядке пройти консультацию врача-эндокринолога, который проведет обследование по установленным в настоящее время стандартам.
Кальций в крови повышен – что это может быть?
Теоретически, существует три наиболее вероятные клинические проблемы, которые могут вызывать повышенное содержание кальция в крови. Все возможные причины того, что в крови кальций находится выше нормы, достаточно серьезны.
Первая причина высокого кальция крови – это первичный гиперпаратиреоз, заболевание, сопровождающееся появлением опухоли в одной или нескольких паращитовидных железах (правильнее говорить «околощитовидных железах», но термин «паращитовидные железы» очень широко распространен). Основной задачей паращитовидных желез в организме является поддержание нормального уровня кальция крови. Клетки паращитовидных желез «умеют» ощущать концентрацию кальция в плазме крови и в соответствии от уровня кальция вырабатывать паратгормон. Основное действие паратгормона заключается в повышении уровня кальция в крови (путем разрушения костной ткани и выброса кальция из нее в кровь, а также путем усиления всасывания кальция из первичной мочи в почках и усилении всасывания его из кишечника). При возникновении опухоли в паращитовидной железе ее клетки перестают ощущать концентрацию кальция в крови – им «кажется», что кальция в крови нет, либо он низкий. Клетки опухоли начинают бесконтрольно вырабатывать паратгормон, который резко усиливает распад костной ткани и выделение из нее кальция в кровь. В итоге лабораторно мы определяем повышенный кальций крови и одновременно высокий уровень паратгормона. Чаще всего подобные изменения сопровождаются также снижением уровня фосфора крови и повышением уровня кальция в моче. Опасность заболевания заключается в снижении плотности костной ткани с возникновением склонности к переломам, к деформации костей, снижению роста. Повышенный уровень кальция в крови приводит к отложению солей кальция в стенках сосудов и клапанах сердца, что снижает их эластичность и повышает склонность к тромбозам, а значит – опасность возникновения инсультов и инфаркта миокарда.
Вторая возможная причина повышенного кальция – это распад костной ткани вследствие возникновения в ней метастазов какой-либо злокачественной опухоли. Метастазы оказывают так называемое литическое действие, т.е. разрушают костную ткань и высвобождают из нее соли кальция, которые попадают в кровь и приводят к повышенному содержанию кальция в крови. В этом случае кальций в крови повышен, но одновременно уровень паратгормона находится в пределах нормы или у нижней границы нормы.
Третья возможная причина повышенного содержания кальция в крови – развитие нейроэндокринных опухолей, вырабатывающих так называемые ПТГ-подобные пептиды. Эти опухоли чаще всего локализуются в легких, хотя их расположение может быть очень разнообразным. Размеры таких опухолей обычно невелики – от 4-5 мм до 1-2 см. Они «умеют» вырабатывать цепочки аминокислот, последовательность которых совпадает с активным концом паратгормона. Подобные пептиды (их называют ПТГ-подобными, поскольку они очень похожи по действию на паратгормон) вызывают ситуацию, когда кальций в крови повышен, однако лабораторные анализаторы не показывают в данном случае повышения уровня паратгормона, поскольку ПТГ-подобные пептиды копируют молекулу паратгормона не полностью.
Анализ крови на кальций – какой лучше сдавать?
Существует два основных вида анализов на кальций – анализ крови на ионизированный кальций и анализ крови на общий кальций. Общий кальций включает в себя «свободный», не связанный с белками ионизированный кальций + кальций, связанный с белками крови (прежде всего, с альбумином). Концентрация общего кальция крови может изменяться в том числе и из-за изменения содержания белка в крови. Вместе с тем, биологическое действие оказывает не общий кальций, а только та его часть, которая с белками не связана – эту часть называют ионизированным кальцием. Анализ крови на ионизированный кальций является более точным, чем анализ на общий кальций, но одновременно и более сложным – не все лаборатории способны выполнить этот анализ, а если они его выполняют – не все делают это точно. Существует почти анекдотическая ситуация, когда одна из крупнейших лабораторных сетей Санкт-Петербурга «хронически», годами, выявляет пониженный ионизированный кальций крови почти у всех пациентов – и эту явную лабораторную ошибку годами в лаборатории исправлять не хотят. А ведь следствием подобной ошибки являются десятки тысяч ненужных дополнительных исследований, проводимых тем пациентам, кому «повезло» получить такой неверный анализ.
Существуют ситуации, когда кальций ионизированный повышен, а общий кальций находится в норме – в этом случае больше «доверять» следует именно анализу на ионизированный кальций. Вместе с тем, в большинстве случаев повышенный кальций крови проявляется сразу в обоих анализах – повышен ионизированный кальций и одновременно повышен общий кальций.
Учитывая важность обеспечения максимальной точности анализа крови на кальций и высокой «цены» его неправильного определения, Северо-Западный центр эндокринологии проводит анализ крови на кальций с использованием оборудования российского представительства немецкой лабораторной сети LADR. Для проведения анализа на кальций используется автоматический биохимический анализатор Olympus AU-680 (Япония), обеспечивающий максимальную точность исследования и способный выполнять до 680 тестов в час. Ежедневные проверки анализатора, стабильно высокое качество его работы и соблюдение всеми сотрудниками центра стандартов взятия крови на кальций позволяют врачам Северо-Западного центра эндокринологии быть уверенными в качестве анализа крови на кальций, выполняемого лабораторией центра. Именно если в анализе крови, выполненном нашим центром, кальций высокий – значит, кальций действительно повышен.
.gif)