кальций в моче повышен что это значит
Кальций в моче повышен что это значит
Кальций – один из основных внутриклеточных катионов, содержащийся в основном в костной ткани. Физиологически он активен только в ионизированном виде, в котором в большом количестве присутствует в плазме крови.
Колориметрический фотометрический метод.
Ммоль/сут. (миллимоль в сутки).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Каждый день мы теряем часть кальция после его фильтрации почками и выделения с мочой. Данный анализ позволяет определить такие суточные потери кальция через почки.
Кальций – это катион, который всасывается в общий кровоток из пищи. Он участвует в формировании костей, в передаче нервного импульса, сокращении мышц и свертывании крови. Кальций находится в костях, циркулирует в крови, фильтруется почками и в большинстве своем всасывается обратно – при нормальном уровне в крови. При повышении концентрации сывороточного кальция почки замедляют процессы обратной реабсорбции, за счет этого уровень кальция в моче возрастает.
Баланс выделения и всасывания кальция тесно связан с фосфатом (фосфаты – соли фосфорной кислоты). При повышении концентрации кальция в крови уровень фосфата снижается, когда же содержание фосфата повышается – доля кальция снижается.
Механизмы фосфорно-кальциевого обмена:
Анализ на кальций в моче нужен для оценки поступления кальция и/или баланса между всасыванием кальция, костной резорбцией и выделением кальция через почки.
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Возраст
Референсные значения
Причины повышенного уровня кальция в суточной моче:
Причины пониженного уровня кальция в суточной моче:
Что может влиять на результат?
Кто назначает исследование?
Терапевт, нефролог, эндокринолог, гастроэнтеролог, диетолог, травматолог.
Кальций в моче
Са из организма удаляется преимущественно с мочой. Количество выводимого с мочой Са определяется эффективностью всасывание его в кишечнике, активностью процессов выведения из костной ткани, и, конечно, интенсивностью почечной фильтрации (в норме фильтруется примерно 60% Са сыворотки крови) и реабсорбции (реабсорбируется примерно 87–98% профильтрованного Са). На экскрецию Са с мочой влияет экскреция других электролитов: содержание Са в моче обычно пропорционально содержанию в ней Na, ионы сульфата увеличивают экскрецию Ca.
Гиперкальциурия может наблюдаться как при нормальном, так и при повышенном уровне ионов Са в крови. Наиболее частые причины нормокальциемической гиперкальциурии – идиопатическая гиперкальциурия, известны две ее формы. Абсорбтивная гиперкальциурия вызывается повышенным синтезом активной формы витамина D-1,25-гидроксикальциферола или интенсивной абсорбцией кальция из тонкой кишки. Ренальная гиперкальциурия обусловлена снижением тубулярной реабсорбции Ca и сопровождается компенсаторным повышением абсорбции Ca из ЖКТ. На ренальную гиперкальциурию не влияет уменьшение количества Са в пище. При злокачественных новообразованиях гиперкальциурия может протекать как на фоне гиперкальциемии, так и при нормальном содержании Са в крови.
Гипокальциурия – снижение концентрации Са в моче — возникает при нефритах, выраженном гипопаратиреозе, гиповитаминозе D, гипотиреозе.
Показания к исследованию
Особенности взятия и хранения образца. Моча суточная, после сбора подкислить 6M HCl до рН
Кальций в суточной моче
Кальций – один из основных внутриклеточных катионов, содержащийся в основном в костной ткани. Физиологически он активен только в ионизированном виде, в котором в большом количестве присутствует в плазме крови.
Колориметрический фотометрический метод.
Ммоль/сут. (миллимоль в сутки).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Каждый день мы теряем часть кальция после его фильтрации почками и выделения с мочой. Данный анализ позволяет определить такие суточные потери кальция через почки.
Кальций – это катион, который всасывается в общий кровоток из пищи. Он участвует в формировании костей, в передаче нервного импульса, сокращении мышц и свертывании крови. Кальций находится в костях, циркулирует в крови, фильтруется почками и в большинстве своём всасывается обратно – при нормальном уровне в крови. При повышении концентрации сывороточного кальция почки замедляют процессы обратной реабсорбции, за счёт этого уровень кальция в моче возрастает.
Баланс выделения и всасывания кальция тесно связан с фосфатом (фосфаты – соли фосфорной кислоты). При повышении концентрации кальция в крови уровень фосфата снижается, когда же содержание фосфата повышается – доля кальция снижается.
Механизмы фосфорно-кальциевого обмена:
Анализ на кальций в моче нужен для оценки поступления кальция и/или баланса между всасыванием кальция, костной резорбцией и выделением кальция через почки.
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Возраст
Референсные значения
Причины повышенного уровня кальция в суточной моче:
Причины пониженного уровня кальция в суточной моче:
Что может влиять на результат?
Кто назначает исследование?
Терапевт, нефролог, эндокринолог, гастроэнтеролог, диетолог, травматолог.
Причины повышения и понижения кальция в моче
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Повышенное выделение кальция с мочой наблюдают при гиперкальциемии, связанной со злокачественными новообразованиями, остеопорозе, дисфункции проксимальных канальцев, применении диуретиков (фуросемид, этакриновая кислота).
Наиболее часто при почечнокаменной болезни выявляют идиопатическую гиперкальциурию. Это гетерогенное нарушение, связанное с повышенным выделением кальция с мочой при кишечной гиперабсорбции (абсорбтивная гиперкальциурия) или сниженной реабсорбцией кальция в почечных канальцах (потеря через почки). Абсорбтивная гиперкальциурия возможна при первичной кишечной аномалии с гиперабсорбцией из-за повышенной реактивности кишки на кальцитриол (тип I) или повышенного содержания кальцитриола в крови (тип II). Повышение концентрации кальцитриола может быть причиной потери фосфатов через почки, что в последующем вызовет уменьшение содержания неорганического фосфора в сыворотке крови, повышенную продукцию кальцитриола, усиление кишечной абсорбции кальция, повышенную концентрацию кальция в сыворотке и гиперкальциурию (тип III). Первичная потеря кальция через почки нарушает его реабсорбцию в канальцах и также может вызвать гиперкальциурию (почечная гиперкальциурия). Идиопатическая гиперкальциурия может быть наследственной.
Концентрация неорганического фосфора в сыворотке понижена при абсорбтивной гиперкальциурии III типа в связи с первичной потерей фосфатов через почки. Концентрация ПТГ при почечной гиперкальциурии повышается, потому что первичное нарушение состоит в снижении реабсорбции кальция, которое вызывает относительную гипокальциемию и стимулирует выход ПТГ по принципу обратной отрицательной связи. При абсорбтивной гиперкальциурии II типа содержание кальция в суточной моче нормальное, как и у больных, находящихся на диете с ограничением кальция (400 мг в день), потому что абсорбционный избыток не столь значительный. Тем не менее количество кальция в суточной моче при ограничении потребления кальция при абсорбтивной гиперкальциурии I и III типа, почечной гиперкальциурии остаётся высоким. Нормальная суточная экскреция кальция с мочой при ограничении кальция в пище до 400 мг в день составляет менее 200 мг/сут. Концентрация кальция в моче натощак в норме менее 0,11 мг/100 мл СКФ. Нормальное соотношение кальция и креатинина в моче меньше 0,2 после приёма 1 г кальция в качестве нагрузки.
Установление типа идиопатической гиперкальциурии имеет важное значение для подбора адекватной медикаментозной терапии почечнокаменной болезни.
Исследование кальция в моче имеет важнейшее значение для диагностики семейной гиперкальциемии-гипокальциурии, при которой выведение кальция с мочой меньше 5 ммоль/сут при наличии гиперкальциемии.
Гиперкальциурия: принципы дифференциальной диагностики
С.А. Голованов, А.В. Сивков, Н.В. Анохин
НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина – филиал ФГБУ «НМИРЦ» Минздрава России
Мочекаменная болезнь (МКБ) является общемировой проблемой. За последние 20 лет зарегистрирован неуклонный рост заболеваемости МКБ [1]. В Российской Федерации отмечен прирост числа пациентов за период с 2003 по 2013 годы на 26,6%: в 2013 г. зарегистрировано 805 212 человек с мочекаменной болезнью, тогда как в 2003 году таких пациентов было 635 812. В среднем по Российской Федерации в 2013 г. показатель числа пациентов с мочекаменной болезнью на 100 тыс. всего населения составил 561,7, тогда как в 2003 г. он равнялся 443 [2]. В ближайшем будущем ожидается увеличение частоты случаев МКБ вследствие изменения образа жизни людей, экологии, качества потребляемой пищи и увеличения числа лиц, страдающих ожирением [3,4].
Наиболее распространенными формами МКБ являются кальцийоксалатный и кальций-фосфатный уролитиаз. Согласно данным эпидемиологических исследований, проведенных в различных странах, кальций-оксалатный уролитиаз встречается у 37-82,5% пациентов, а кальций-фосфатный – у 33% больных [5-7,8]. При анализе конкрементов пациентов из Московского региона за периоды 1990-2000 гг. и 2005-2009 гг. установлено, что частота выявления кальций-оксалатного уролитиза имела тенденцию к росту: 63,4% и 64,8% соответственно [9]. Прогрессивный рост случаев кальций-оксалатного уролитиаза в последние годы наблюдают и среди населения многих индустриально развитых стран [10,11].
Важной характеристикой МКБ является тенденция к рецидивному камнеобразованию, которое по данным разных авторов наблюдают, приблизительно, в 50% случаев в течение 5 лет после первого эпизода заболевания [12,13]. Приведенные данные свидетельствуют о необходимости разработки действенных мер, направленных на снижение заболеваемости МКБ. В этом плане особую роль приобретают методы противорецидивного лечения (метафилактики) МКБ.
МЕТАФИЛАКТИКА МКБ: НЕРЕШЕННАЯ ПРОБЛЕМА
Пациенту, страдающему МКБ, традиционно, осуществляют комплекс инструментальных и лабораторных исследований, необходимых для определения тактики лечения пациента, в зависимости от числа, размеров и локализации уже существующих конкрементов. Однако, как правило, после оперативного или малоинвазивного лечения МКБ, должная профилактика повторного камнеобразования пациентам не проводится. В результате – большинство больных, рано или поздно, снова попадают в стационар (часто по экстренным показаниям) с рецидивом камнеобразования. Многие практикующие урологи при МКБ формально подходят к проведению противорецидивного лечения, ограничиваются лишь общими рекомендациями. Недостаточна подготовка большинства урологов (в первую очередь поликлинических) по проблеме метафилактики МКБ. Не работает система динамического наблюдения за пациентами с рецидивным камнеобразованием.
Помимо анамнестических, физикальных, инструментальных, клинико-лабораторных данных, особое внимание необходимо уделять результатам биохимического исследования суточной мочи, крови, химическому составу мочевого камня. В этой связи серьезную проблему составляет тот факт, что лабораторные службы многих учреждений не готовы осуществлять сложную дифференциальную диагностику многообразия видов метаболических литогенных нарушений, приводящих к камнеобразованию. В большинстве медучреждений отсутствует оборудование для определения состава мочевых камней.
Необходимыми условиями успешной метафилактики МКБ являются:
МЕТОДИКА ОБСЛЕДОВАНИЯ
Для проведения метафилактики МКБ врачу урологу необходимо назначить пациенту следующие обследования:
Биохимический анализ крови и мочи целесообразно выполнять через 30 дней после удаления (отхождения) камня, по возможности, анализировать 2 последовательных сбора суточной мочи с интервалом 7-10 дней.
В определенных случаях, по показаниям, необходимо проводить специальные пробы для дифференциальной диагностики нарушения: исследование экскреции кальция после низкокальциевой диеты; проба с применением пшеничных отрубей; тиазидная провокация (табл. 1). На основании имеющихся клинических данных уролог выбирает соответствующую тактику противорецидивного лечения.
Таблица 1. Низкокальциевая диета, проба с отрубями, тиазидная провокация
| А | Низкокальциевая диета |
|---|---|
| После соблюдения 3-х дневной диеты (исключить молоко, кефир, йогурты, сыры, брынзу, творог, сметану, миндаль, фисташки, горчицу, фасоль, грецкие орехи, овсянку) выполняют сбор суточной мочи для определения экскреции кальция: при кальциурии менее 6,25 мМ/сут., диагностируют абсорбтивную гиперкальциурию II типа. | |
| В | Проба с применением пшеничных отрубей |
| Выполняют для дифференциальной диагностики гиперкальциурии I и II типов. На фоне низкокальциевой диеты к рациону добавляют пшеничные отруби по 2 ст. ложки 3 раза в день во время еды в течение последующих 3-х дней, после чего проводят сбор суточной мочи с определением уровня кальция в моче. При выявлении кальциурии менее 6,25 мМ/сут, диагностируют абсорбтивную гиперкальциурию I типа. | |
| С | Тиазидная провокация |
| Если после назначения тиазидных диуретиков, у пациента отмечена выраженная гиперкальциемия, то это свидетельствует в пользу резорбтивной гиперкальциурия. |
Важными задачами метафилактики МКБ являются: снижение концентрации в моче камнеобразующих веществ, увеличение содержания в моче ингибиторов камнеобразования и, если это необходимо, оптимизация уровня рН мочи [14]. В то же время следует отметить, что даже правильно проведенная метафилактика МКБ не гарантирует отсутствия рецидива камнеобразования.
ГИПЕРКАЛЬЦИУРИЯ И ЕЕ ВИДЫ
Под гиперкальциурией понимают превышение суточной экскреции кальция с мочой для женщин более 6,2 мМ/сут, а для мужчин – более 7,5 мМ/сут [15].
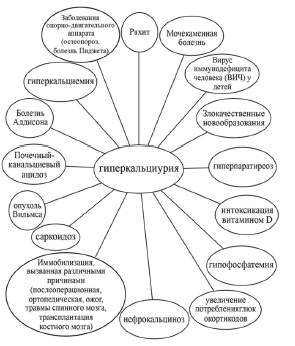
Важно понимать, что гиперкальциурия не представляет собой самостоятельное заболевание, а является метаболическим симптомом или лабораторным признаком, характерным для большого числа различных патологических состояний и заболеваний, каждое из которых требует индивидуального подхода (рис. 1).
Рис. 1. Причины гиперкальциурии
У большинства пациентов, страдающих МКБ, формируются кальцийсодержащие камни: оксалатные или фосфатные [5-7, 12]. Нередко им сопутствует гиперкальциурия – основное литогенное нарушение обмена веществ при кальциевом уролитиазе. Гиперкальциурию выявляют у большинства пациентов, страдающих МКБ: 35-65% [16].
В настоящих рекомендациях рассмотрены диагностические подходы к выявлению основных типов гиперкальциурии, представлен практический алгоритм дифференциальной диагностики типов гиперкальциурии, что необходимо для выбора правильной тактики противорецидивной терапии.
Высокая концентрация кальция в моче ведет к увеличению насыщения мочи его солями и снижает ингибирующую активность мочи путем комплексообразования с отрицательно заряженными ингибиторами, такими как цитрат и хондроитина сульфат [16], в конечном счете, может инициировать кристаллои камнеобразование. Гиперкальциурии свойственно большое многообразие видов, поскольку в основе их формирования лежат различные патогенетические механизмы.
Для успеха противорецидивного лечения важен выбор адекватной патогенетической коррекции того или иного вида гиперкальциурии. С этой целью необходимо дифференцировать несколько типов гиперкальциурии:
Особенности патогенеза основных видов гиперкальциурии и их характерные лабораторные признаки приведены в табл. 2.
Таблица 2. Виды гиперкальциурии
| Вид гиперкальциурии | Тип | Патогенез | Лабораторные проявления |
|---|---|---|---|
| Абсорбтивная | I тип | Значительно увеличена абсорбции кальция из желудочно-кишечного тракта | Гиперкальциурия сохраняется на фоне низкокальциевой диеты |
| II тип | Умеренно повышена абсорбции кальция из желудочно-кишечного тракта | Гиперкальциурия исчезает на фоне низкокальциевой диеты. | |
| III тип | Потеря фосфора с мочой Активация витамина D | Гипофосфатемия, гиперфосфатурия. Сопутствующие гиперкальциемия и гиперкальциурия. | |
| IV тип | Идиопатическая гиперпродукция витамина D-3 | Высокая концентрация вит. D крови. Гиперкальциемия, гиперкальциурия.Низкий уровень паратгормона. | |
| Ренальная | Нарушение реабсорбции кальция в почечных канальцах. Повышение уровня кальция в моче. Вторичный гиперпаратиреоз. Повышено всасывание кальция в кишечнике. | Нормокальциемия. Высокий уровень паратгормона. Высокая гиперкальциурия натощак. | |
| Резорбтивная | Первичный гиперпаратиреоз. Резорбция костной ткани. Повышение синтеза витамина D. | Повышение уровня паратгормона сыворотки крови. Гиперкальциемия. | |
| Почечный канальцевый ацидоз | I тип | Уменьшение реабсорбции кальция в почечных канальцах в следствие хронического ацидоза | Гиперхлоремия, Гиперкальциурия, гиперфосфатурия. |
Абсорбтивная гиперкальциурия – наиболее часто встречающаяся причина повышения экскреции кальция с мочой, которую в той или иной форме выявляют приблизительно у 50% пациентов с кальциевыми камнями [17]. В ее основе лежит увеличение абсорбции кальция из желудочно-кишечного тракта вследствие высокой концентрации витамина D или избыточного потребления кальций содержащих продуктов. Всасывание кальция происходит только в двенадцатиперстной кишке и в норме не должно превышать 20% от его потребления с пищей. Повышенное всасывание кальция в кишечнике, соответственно, увеличивает его концентрацию в плазме крови. При этом обычно уровень паратгормона в крови снижен или находится на нижней границе нормы.
Выделяют 4 типа абсорбтивной гиперкальциурии:
I тип встречается относительно редко (15% всех случаев гиперкальциурии) и считается самым тяжелым. Этот тип гиперкальциурии практически не корригируется низкокальциевой диетой, даже при серьезном ограничении потребления кальций содержащих продуктов. Важным характерным признаком абсорбтивной гиперкальциурии I типа является нормализация отношения кальций/креатинин при определении экскреции кальция и креатинина натощак.
II тип (основной) достигает 75% всех случаев гиперкальциурии. При этом варианте, после ограничения продуктов содержащих кальций, например, в виде 3-х дневной низкокальциевой диеты, отмечается снижение экскреции кальция с мочой и исчезновение гиперкальциурии. Соответственно, основным методом коррекции гиперкальциурии II типа, является изменение характера питания. При этом следует обратить внимание на то, что дневное потребление кальция с пищей не должно быть ниже физиологической нормы в 800 – 1200 мг в сутки.
III тип, сравнительно редкий тип гиперкальциурии (8% всех случаев). Основное звено патогенеза этого нарушения – потеря фосфатов в почках в результате ферментного дефекта, проявляющегося чрезмерной экскрецией фосфатов с мочой. Это ведет к понижению концентрации фосфора в плазме крови – гипофосфатемии. Низкий уровень фосфора крови активирует витамин D-3, который, в свою очередь, повышает всасывание в кишечнике, как фосфора, так и кальция. Вследствие высокой концентрации кальция в плазме крови и возникает гиперкальциурия. Таким образом, этот ее тип является абсорбтивным, из-за потери фосфора с мочой и гиперпродукции витамина D-3.
Недавно обнаружена сложносоставная гетерои гомозиготная мутация гена SLC34A3/NPT2с, которая сопровождается абсорбтивной гиперкальциурией III типа (некоторые авторы называют ее идиопатической). Этот ген кодирует информацию о структуре натрий-зависимого котранспортера фосфора. Мутация гена SLC34A3/NPT2с вызывает наследственный гипофосфатемический рахит с гиперкальциурией. Заболевание проявляется повышенной экскрецией фосфора в почках, гипофосфатемией и повышением уровня витамина D-3. Пациенты с мутацией, затрагивающей обе аллели гена SLC34A3/NPT2с, подвержены значительному риску камнеобразования [18, 19]. Основной метод коррекции нарушения – применение ортофосфатов.
IV тип связан с идиопатической гиперпродукцией витамина D-3, которая, в свою очередь, усиливает всасывание кальция из кишечника и стимулирует гиперкальциурию. Недавние генетические исследования обнаружили мутацию гена CYP24A1, кодирующего информацию о структуре фермента 1,25(OH)2D-24-гидроксилаза. Мутация приводит к снижению активности фермента, стимулирующего превращение активных форм витамина D 25(OH)D3 и 1,25(OH)2D3 в неактивную форму витамина 24,25(OH)2D3. Фермент превращает большинство активных форм витамина D в неактивные метаболиты. Таким образом, у пациентов отмечается высокий уровень активного витамина D (1,25(OH)2D3) и низкий уровень неактивного витамина D (24,25(OH)2D3). Клинические проявления мутации указанного гена наблюдаются, в основном, в раннем детстве [20]. Однако у некоторых пациентов эти клинические проявления выявляются и во взрослом возрасте [21].
Ренальная гиперкальциурия характеризуется нарушением реабсорбции кальция в почечных канальцах, что приводит к повышению уровня кальция в моче и развитию вторичного гиперпаратиреоза. Уровень кальция в крови остается нормальным, так как его потеря в почках компенсируется повышением всасывания кальция в кишечнике и резорбцией костей. Основной метаболический признак ренальной гиперкальциурии – высокий уровень кальция в моче натощак при нормальном уровне кальция в крови. Повышенная экскреция кальция с мочой натощак и высокий уровень паратгормона отличают ренальную гиперкальциурию от абсорбтивной гиперкальциурии I и II типов [22]. Основной метод коррекции ренальной гиперкальциурии – назначение тиазидных диуретиков.
Резорбтивная гиперкальциурия – литогенный синдром, вызванный потерей кальция вследствие резорбции костной ткани. Наиболее часто встречается в сочетании с первичным гиперпаратиреозом. Первичный гиперпаратиреоз является причиной нефролитиаза приблизительно в 5% случаев [17]. Повышенная секреция паратгормона при аденоме паращитовидных желез приводит к усилению резорбции костей и повышению синтеза активной формы витамина D, что, в свою очередь, повышает всасывание кальция в кишечнике [23]. У большинства пациентов с первичным гиперпаратиреозом выявляют и гиперкальциемию, и гиперкальциурию. Нормальный уровень кальция в крови при высокой концентрации паратгормона в крови может иметь место, что делает диагностику более сложной. Назначение тиазидных диуретиков («тиазидная провокация») усиливает реабсорбцию кальция в почках и обостряет гиперкальциемию, тем самым облегчая постановку диагноза. Дополнительными редкими причинами резорбтивной гиперкальциурии могут быть злокачественные новообразования, саркоидоз, тиреотоксикоз. Основной метод коррекции резорбтивной гиперкальциурии – резекция паращитовидных желез [17]. В качестве альтернативного лечения применяют аналоги витамина D и кальцимиметики.
Почечный канальцевый ацидоз. Гиперкальциурия может также встречаться и при почечном канальцевом ацидозе – клиническом синдроме, связанном с метаболическим окислением в результате нарушения секреции ионов водорода в почечных канальцах и подкислением мочи. Существует несколько его типов: 1, 2 и 4 типы [16].
Почечный канальцевый ацидоз 1 типа (дистальный) имеет особое значение для клинической урологии, не только потому, что это наиболее частая его форма, но и потому, что это метаболическое нарушение, по некоторым данным, наиболее часто встречается у пациентов с МКБ [16].
Кислотно-щелочной баланс поддерживается почками при помощи нескольких механизмов, включающих в себя как проксимальные, так и дистальные нефроны. Так как бикарбонат свободно фильтруется клубочками, почкам необходимо реабсорбировать почти весь фильтруемый бикарбонат (приблизительно 4500 ммоль), для того, чтобы поддерживать буферную емкость [24]. Более того, почки должны экскретировать избыток кислоты, которая образуется после распада углеводов, жиров и белков. Клетки почечных канальцев теряют способность как реабсорбировать бикарбонаты из ламинарного просвета, так и экскретировать в мочу ионы H+, что ведет к метаболическому ацидозу. Реабсорбция кальция в канальцах уменьшается, что приводит к развитию гиперкальциурии, а также к повышению щелочности мочи и снижению концентрации цитрата. Основным методом коррекции почечного канальцевого ацидоза является применение тиазидных диуретиков и цитратных смесей.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ГИПЕРКАЛЬЦИУРИИ
В клинической практике важно четко дифференцировать типы гиперкальциурии, поскольку от этого зависит выбор адекватного противорецидивного лечения. Для дифференциальной диагностики вида гиперкальциурии применяются описанные выше специальные тесты (табл. 1). Характерные изменения лабораторных показателей, позволяющие диагностировать основные типы гиперкальциурии, приведены в табл. 2 и 3. [17].
Таблица 3. Дифференциальная диагностика гиперкальциурии
| Моча (сбор в течение 24 час) | |||
|---|---|---|---|
| Экскреция кальция после низкокальциевой диеты | Кальций (мг) / креатинин (г) отношение натощак (норма = 6,2 мМ/сут – жен. >7,5 мМ/сут – муж. | = 6,2 мМ/сут – жен. >7,5 мМ/сут – муж | >0,11 |
| Ренальная гиперкальциурия | >6,2 мМ/сут – жен. >7,5 мМ/сут – муж. | >0,11 | |
| Резорбтивная гиперкальциурия | >6,2 мМ/сут – жен. >7,5 мМ/сут – муж. | >0,11 | |
Экскреция кальция натощак будет одинаково высокой, как у пациентов с I, так и со II типом абсорбтивной гиперкальциурии. Основным отличием является то, что у пациентов с нарушением I типа будет сохраняться повышенная экскреция кальция с мочой даже после назначения низкокальциевой диеты. Если на фоне соблюдения низкокальциевой диеты отмечена нормализация уровня кальция в моче, то это является характерным признаком наличия у пациента абсорбтивной гиперкальциурии II типа и дальнейшие диагностические тесты не требуются [17].
Стоит обратить внимание и на отношение экскреции кальция к экскреции креатинина. При абсорбтивной гиперкальциурии I и II типов натощак отношение кальций (мг)/ креатинин (г) будет нормальным (