кальций в суточной моче понижен что это значит
Кальций в суточной моче понижен что это значит
Кальций – один из основных внутриклеточных катионов, содержащийся в основном в костной ткани. Физиологически он активен только в ионизированном виде, в котором в большом количестве присутствует в плазме крови.
Колориметрический фотометрический метод.
Ммоль/сут. (миллимоль в сутки).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Каждый день мы теряем часть кальция после его фильтрации почками и выделения с мочой. Данный анализ позволяет определить такие суточные потери кальция через почки.
Кальций – это катион, который всасывается в общий кровоток из пищи. Он участвует в формировании костей, в передаче нервного импульса, сокращении мышц и свертывании крови. Кальций находится в костях, циркулирует в крови, фильтруется почками и в большинстве своем всасывается обратно – при нормальном уровне в крови. При повышении концентрации сывороточного кальция почки замедляют процессы обратной реабсорбции, за счет этого уровень кальция в моче возрастает.
Баланс выделения и всасывания кальция тесно связан с фосфатом (фосфаты – соли фосфорной кислоты). При повышении концентрации кальция в крови уровень фосфата снижается, когда же содержание фосфата повышается – доля кальция снижается.
Механизмы фосфорно-кальциевого обмена:
Анализ на кальций в моче нужен для оценки поступления кальция и/или баланса между всасыванием кальция, костной резорбцией и выделением кальция через почки.
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Возраст
Референсные значения
Причины повышенного уровня кальция в суточной моче:
Причины пониженного уровня кальция в суточной моче:
Что может влиять на результат?
Кто назначает исследование?
Терапевт, нефролог, эндокринолог, гастроэнтеролог, диетолог, травматолог.
Кальций в суточной моче
Кальций – один из основных внутриклеточных катионов, содержащийся в основном в костной ткани. Физиологически он активен только в ионизированном виде, в котором в большом количестве присутствует в плазме крови.
Колориметрический фотометрический метод.
Ммоль/сут. (миллимоль в сутки).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Каждый день мы теряем часть кальция после его фильтрации почками и выделения с мочой. Данный анализ позволяет определить такие суточные потери кальция через почки.
Кальций – это катион, который всасывается в общий кровоток из пищи. Он участвует в формировании костей, в передаче нервного импульса, сокращении мышц и свертывании крови. Кальций находится в костях, циркулирует в крови, фильтруется почками и в большинстве своём всасывается обратно – при нормальном уровне в крови. При повышении концентрации сывороточного кальция почки замедляют процессы обратной реабсорбции, за счёт этого уровень кальция в моче возрастает.
Баланс выделения и всасывания кальция тесно связан с фосфатом (фосфаты – соли фосфорной кислоты). При повышении концентрации кальция в крови уровень фосфата снижается, когда же содержание фосфата повышается – доля кальция снижается.
Механизмы фосфорно-кальциевого обмена:
Анализ на кальций в моче нужен для оценки поступления кальция и/или баланса между всасыванием кальция, костной резорбцией и выделением кальция через почки.
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Возраст
Референсные значения
Причины повышенного уровня кальция в суточной моче:
Причины пониженного уровня кальция в суточной моче:
Что может влиять на результат?
Кто назначает исследование?
Терапевт, нефролог, эндокринолог, гастроэнтеролог, диетолог, травматолог.
Причины повышения и понижения кальция в моче
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Повышенное выделение кальция с мочой наблюдают при гиперкальциемии, связанной со злокачественными новообразованиями, остеопорозе, дисфункции проксимальных канальцев, применении диуретиков (фуросемид, этакриновая кислота).
Наиболее часто при почечнокаменной болезни выявляют идиопатическую гиперкальциурию. Это гетерогенное нарушение, связанное с повышенным выделением кальция с мочой при кишечной гиперабсорбции (абсорбтивная гиперкальциурия) или сниженной реабсорбцией кальция в почечных канальцах (потеря через почки). Абсорбтивная гиперкальциурия возможна при первичной кишечной аномалии с гиперабсорбцией из-за повышенной реактивности кишки на кальцитриол (тип I) или повышенного содержания кальцитриола в крови (тип II). Повышение концентрации кальцитриола может быть причиной потери фосфатов через почки, что в последующем вызовет уменьшение содержания неорганического фосфора в сыворотке крови, повышенную продукцию кальцитриола, усиление кишечной абсорбции кальция, повышенную концентрацию кальция в сыворотке и гиперкальциурию (тип III). Первичная потеря кальция через почки нарушает его реабсорбцию в канальцах и также может вызвать гиперкальциурию (почечная гиперкальциурия). Идиопатическая гиперкальциурия может быть наследственной.
Концентрация неорганического фосфора в сыворотке понижена при абсорбтивной гиперкальциурии III типа в связи с первичной потерей фосфатов через почки. Концентрация ПТГ при почечной гиперкальциурии повышается, потому что первичное нарушение состоит в снижении реабсорбции кальция, которое вызывает относительную гипокальциемию и стимулирует выход ПТГ по принципу обратной отрицательной связи. При абсорбтивной гиперкальциурии II типа содержание кальция в суточной моче нормальное, как и у больных, находящихся на диете с ограничением кальция (400 мг в день), потому что абсорбционный избыток не столь значительный. Тем не менее количество кальция в суточной моче при ограничении потребления кальция при абсорбтивной гиперкальциурии I и III типа, почечной гиперкальциурии остаётся высоким. Нормальная суточная экскреция кальция с мочой при ограничении кальция в пище до 400 мг в день составляет менее 200 мг/сут. Концентрация кальция в моче натощак в норме менее 0,11 мг/100 мл СКФ. Нормальное соотношение кальция и креатинина в моче меньше 0,2 после приёма 1 г кальция в качестве нагрузки.
Установление типа идиопатической гиперкальциурии имеет важное значение для подбора адекватной медикаментозной терапии почечнокаменной болезни.
Исследование кальция в моче имеет важнейшее значение для диагностики семейной гиперкальциемии-гипокальциурии, при которой выведение кальция с мочой меньше 5 ммоль/сут при наличии гиперкальциемии.
Кальций в организме: нормы, дефициты и избыток
В онлайн-лаборатории Lab4U мы хотим, чтобы каждый из вас мог управлять своим здоровьем. Для этого мы просто и понятно рассказываем вам про процессы в организме!
Зачем нужен кальций?
В организме кальций содержится не только в костях и зубах (около 1 кг), но и в крови (примерно 0,0013 кг). Кальций в костях в основном нужен для того, чтобы ваш скелет был крепким и мог вас поддерживать.
В крови у него больше обязанностей. Он помогает:
Необычное свойство кальция
В Африке кальцием лечат….укусы пауков. Он уменьшает мышечные спазмы.
Что произойдет, если я не получу достаточного количества кальция?
Очень долго вы не будете замечать нехватку кальция в организме. Кальций покидает кости почти незаметно для вас.
Заподозрить у себя дефицит кальция можно, если у вас:
Также на особом контроле необходимо держать уровень кальция, если вы:
Кальций причина такого заболевания.
Оказывается, довольно распространенной причиной мужского бесплодия является нехватка кальция в организме.
Если кальций у вас не усваивается или попадает в организм в недостаточном количестве сейчас, то через 15 лет к вам скорее всего «постучится» остеопороз вместе с переломами костей.
Остеопороз
Почему это заболевание опасно?
Его редко диагностируют в начальной стадии, и еще реже лечат, из-за отсутствия симптомов. Многие считают, раз не болит, то и заболевания нет.
Согласно российским рекомендациям, оценка риска остеопороза и переломов должна проводиться у всех женщин и мужчин старше 50 лет. Однако, если есть риск развития остеопороза, врачи советуют проверяться и всем, кто моложе этого возраста, не реже раза в год.
Вас можно отнести в группу риска развития остеопороза, если:Вас можно отнести в группу риска развития остеопороза, если:
Если хотя бы один из пунктов про вас, советуем вам пройти обследование и сдать анализ, который оценит ваш минеральный обмен. Он позволит оценить процессы всасывания, переноса и выброса кальция, фосфора, магния в костях и крови. Не забудьте добавить к нему анализ на витамин Д. Сдайте анализы и отнесите врачу (терапевту или остеопату). В зависимости от результатов, он назначит вам правильное лечение или подкорректирует его.
Чем опасен избыток кальция?
Бытует мнение, что много кальция – это хорошо, а мало – плохо. Это не правда. Иногда длительное повышение уровня кальция никак не ощущается, но значительно повышает риск:
Иногда человек ощущает симптомы, но они настолько неспецифические, что по ним заподозрить диагноз весьма сложно. Симптомы могут быть такими:
Добавки кальция
К сожалению, распространенная «традиция» принимать добавки с кальцием «для профилактики» часто может наносить вред здоровью людей, так как принимающие такие добавки получают слишком большие дозы кальция. К добавкам с кальцием нужно относиться как к настоящим лекарствам. Нельзя принимать без назначения врача, не обращая внимание на дозировку и не зная, в каком количестве кальция нуждаетесь именно вы.
Сколько кальция мне нужно?
Мы не способны вырабатывать кальций как, например, витамин Д (может вырабатываться кожей). Поэтому его уровень полностью зависит от поступления с едой и всасывания его в кишечнике.
Когда еда попадает в организм, то в кишечнике кальций из нее попадает в кровь. Там кальций находиться в трех формах, одна из которых ионизированная. Именно с ней связывают большинство влияний кальция на организм. Кальций, который не попал в кровь, выводиться из организма с мочой, калом и потом.
Норма кальция в крови и моче не зависит от пола, только от возраста.
С рождения до 25 лет человек накапливает кальций, сохраняя его в костях. Проще говоря, наши кости выступают в качестве своеобразного банка для хранения кальция. Даже если вы здоровы, после 35 лет организм начинает «перекачивает» кальций из костей в кровь и к 70 годам теряет около 30% его запасов.
Так сколько нужно употреблять кальция, чтобы поддерживать его уровень в норме? Согласно клиническим рекомендациям Российской ассоциации по остеопорозу, в сутки взрослым необходимо потреблять 1000 мг. Для других лиц суточная норма варьируется от 800 до 1500.
Дневная норма потребления
| Мужчины | 1000 мг |
| Мужчины старше 60 лет | 1200 мг |
| Женщины | 1000 мг |
| Женщины старше 60 лет | 1200 мг |
| Беременные (2-я половина) | 1500 мг |
| Кормящие (1-6 мес.) | 1600 мг |
| Кормящие (7-12 мес.) | 1600 мг |
| Младенцы (0-3 мес.) | 400 мг |
| Младенцы (4-6 мес.) | 500 мг |
| Младенцы (7-12 мес.) | 600 мг |
| Дети (1-3 года) | 800 мг |
| Дети (4-7 лет) | 900 мг |
| Дети (8-11 лет) | 1100 мг |
| Мальчики (11-14 лет) | 1200 мг |
| Девочки (11-14 лет) | 1200 мг |
| Юноши (15-18 лет) | 1200 мг |
| Девушки (15-18 лет) | 1200 мг |
Кому нужно больше кальция, чем 1000 мг:
Если вы ведет здоровый образ жизни, пьете 1, 5 литра воды в день, раз в день едите молочные продукты (лучше творог и молоко), вы получаете дневную норму кальция с едой. Но это не значит, что весь он усвоиться.
На процесс усваивания кальция из пищи влияют:
Именно поэтому анализ на общий кальций не может показать реальную картину того, что происходит с вашими костями. Эксперты лаборатории Lab4U советуют сдать комплекс “Минеральный обмен” вместе с анализом на витамин Д. Эти анализы покажут, хватает вам кальция или нет.
Выводы
Нельзя принимать кальций просто так, без определения его в крови и назначения врача.
Сделать это очень просто: сдайте комплекс “Минеральный обмен” вместе с анализом на витамин Д. Отнесите результаты терапевту или остеопату. Он их оценит и, возможно назначит лечение.
Почему быстрее, удобнее и выгоднее сдавать анализы в Lab4U?
Вам не нужно долго ждать в регистратуре
Все оформление и оплата заказа происходит онлайн за 2 минуты.
Путь до медцентра не займет более 20 минут
Наша сеть вторая по величине в Москве, а еще мы есть в 23 городах России.
Сумма чека не шокирует вас
Постоянная скидка в 50% действует на большинство наших анализов.
Вам не придется приходить минута-в-минуту или ждать в очереди
Сдача анализа происходит по записи в удобный промежуток времени, например с 19 до 20.
Вам не придется долго ждать результатов или ходить за ними в лабораторию
Мы пришлем их на эл. почту в момент готовности.
Кальций в суточной моче понижен что это значит
а) Псевдогипокальциемия. Аналогично описанной выше псевдогиперкальциемии, возможно развитие псевдогипокальциемии, в основе которой лежит снижение количества кальций-связывающих белков плазмы. Чаще всего причиной псевдогипокальциемии является снижение уровня альбумина из-за заболеваний почек или печени. Также снижение уровня общего кальция плазмы развивается при ацидозе, т.к. при нем повышается связывающая способность альбуминов.
б) Гипокальциемия на фоне пониженного уровня паратиреоидного гормона. Чаще всего гипопаратиреоз развивается вследствие перенесенных оперативных вмешательств, обычно на щитовидной железе, паращитовидных железах или других органах шеи. Транзиторный гипопаратиреоз встречается примерно у 50% пациентов, перенесших тиреоидэктомию по поводу рака щитовидной железы; у 20% пациентов развивается постоянный гипопаратиреоз после шейных лимфодиссекций.
При тиреоидэктомиях по поводу доброкачественных опухолей частота постоянного гипопаратиреоза может достигать 1-3%. К другим причинам относят аутоиммунный гипопаратиреоз, а также другие, редко встречающиеся причины. Аутосомно-доминантная гипокальциемия является противоположностью семейной гиперкальциемии, только здесь в результате мутации кальций-чувствительных рецепторов пониженный уровень кальция в крови начинает восприниматься клетками как нормальный.
Причины гипокальцемии:
• Уровень паратиреоидного гормона понижен:
— Послеоперационный гипопаратиреоз
— Аутоиммунный гипопаратиреоз
— Аутосомно-доминантная гипокальциемия
• Уровень паратиреоидного гормона повышен:
— Острый панкреатит
— Тяжелый дефицит витамина D
— Псевдогипопаратиреоз
Лечение гиполькациемии при пониженном уровне ПТГ, за исключением аутосомно-доминантной гипокальциемии, заключается в назначении препаратов кальция и повышенных доз витамина D. Обычно назначается до 6 г кальция и 2 мкг кальцитриола, или 1,25-(ОН)2 витамина D. Поскольку у этих пациентов понижена реабсорбция кальция в почках, необходимо контролировать уровень экскреции кальция с мочой, чтобы избежать гиперкальциурии, уролитиаза, нефрокальциноза.
Для снижения экскреции кальция с мочкой необходимо отказаться от диуретических средств тиазидной структуры. Достижение нормальных значений кальция необязательно, приемлемы значения на уровне нижней границы нормы или чуть ниже нормы, при условии, что у пациента нет никаких жалоб. И хотя исследования показали эффективность лечения гипо-кальциемии при помощи ПТГ, данный метод лечения не получил одобрения Управления по контролю за продуктами и лекарствами.
При аутосомно-доминантной гипокальциемии назначения препаратов кальция и витамина D не требуется. К счастью, данный синдром встречается достаточно редко и чаще всего не вызывает каких-либо жалоб.
в) Гипокальциемия на фоне повышенного уровня паратиреоидного гормона. Лечение при гипокальциемических состояниях, сопровождающихся повышением уровня ПТГ, обычно более комплексное. Вторичный гиперпаратиреоз является нормальной реакцией паращитовидных желез в ответ на гипокальциемию любой этиологии.
Таким образом, вторичный гиперпаратиреоз развивается и при остром панкреатите, когда высвобождающиеся жирные кислоты связываются с кальцием, образуя хелатные комплексы, и при тяжелом дефиците витамина D, при котором гипокальциемия вызвана снижением абсорбции кальция пищи. В обоих случаях вторичный гиперпаратиреоз развивается для сохранения уровня свободного кальция в сыворотке. Следует отметить, что у большинства пациентов с дефицитом витамина D (ниже 20 мкг/мл) отмечается повышение уровня ПТГ на фоне нормального кальция крови.
Псевдогипопаратиреоз, вызванный нарушением функции ПТГ-рецепторов, так же, как и гипопаратиреоз, лечится препаратами кальция и витамином D. При авитаминозе D безусловно назначается витамин D, обычно в дозе 50000 ME еженедельно в течение 6-8 недель. Гипокальциемия, сочетающаяся с гипомагниемией, обычно проходит после коррекции гипомагниемии. Как правило, при других причинах гипокальциемии, она корректируется самостоятельно после устранения причинного заболевания.
г) Остеопороз. Как уже говорилось выше, постоянное обновление костной ткани позволяет ей восстанавливаться после небольших каждодневных травм. В норме процессы резорбции и отложения костной ткани находятся в равновесии, и общая масса костной ткани в организме человека остается на одном уровне. Если отложение костной ткани протекает медленнее, чем ее резорбция, общая масса костной ткани снижается. Развивается остеопороз. Нижеприведенный обзор касается наиболее распространенной формы остеопороза, постклимактерического остеопороза.
Лечение остеопороза у мужчин и женщин в пременопаузе значительно отличается от постменопаузального остеопороза, поэтому заинтересованный читатель отправляется к опубликованным недавно обзорам этой темы.
Для постановки диагноза остеопороза требуется определение плотности костной ткани. «Золотым стандартом» определения плотности костной ткани является метод двухфотонной рентгеновской абсорбциометрии (dual-energy X-ray absorptiometry, DEXA). Были предложены и другие методы диагностики, например, откалиброванная КТ или количественное УЗИ пяточной кости, но они либо не получили широкого распространения (КТ), либо измеряют не саму плотность костной ткани, а ее производные, влияющие на риск переломов (УЗИ).
Лечение остеопороза состоит как из медикаментозных, так и из немедикаментозных методов. К немедикаментозным методам относят диету, физические упражнения, отказ от курения, прекращение приема препаратов, провоцирующих деминерализацию костей, в первую очередь глюкокортикоидов. Диета должна включать достаточное количество калорий и белков, а также пищевые добавки с кальцием и витамином D. Диета, богатая кальцием (в первую очередь молочная), более предпочтительна, чем употребление пищевых добавок, но, к сожалению, такой режим питания может не соответствовать другим потребностям пациента (например, если требуется гипохолестериновая диета).
При необходимости, препараты кальция принимаются в дозе 500-1000 мг/день, в несколько приемов, вместе с пищей. Относительно недавно шли дискуссии о том, какой уровень потребления витамина D требуется большинству людей в популяции. Не подвергается сомнению тот факт, что недостаточность витамина D очень распространена у пожилых пациентов и связана у них с повышенным уровнем смертности. Большинство экспертов по остеопорозу рекомендуют прием витамина D в дозировке до 2000 ME. Физические упражнения могут снижать риск переломов и несколько повышать уровень костной плотности, как правило, для поддержания здорового состояния скелета рекомендуется минимум 30 минут упражнений с дозированной нагрузкой три раза в неделю.
Возможность проведения медикаментозной терапии рассматривается у женщин постменопаузального возраста с остеопорозом, высоким риском развития остеопороза или патологическими переломами в анамнезе. ВОЗ была разработана шкала FRAX, позволяющая рассчитать 10-летний риск связанного с остеопорозом перелома, на основе которого принимается решение о назначении лечения. Фармакопрепараты, использующиеся для лечения остеопороза, могут быть либо антирезорбтивными, либо анаболическими.
К антирезорбтивным препаратам относят бифосфонаты, селективные модуляторы эстрогеновых рецепторов (СМЭР), заместительная терапия эстрогенами и препарат деносумаб. Единственными разрешенными к использованию анаболическими препаратами являются терипаратид (ПТГ 1-34) и интактный ПТГ (ПТГ 1-84).
В Европе для лечения остеопороза одобрен стронция реналат, который, по всей видимости, сочетает и антирезорбтивное, и анаболическое действия, но точный механизм его действия у людей неясен.
Другие препараты в настоящее время не используются либо из-за того, что была доказана их неэффективность (кальцитриол), либо из-за появления более современных методов лечения (кальцитонин).
Разумеется, лечение остеопороза является сложной и комплексной задачей с тщательным взвешиванием преимуществ и рисков лечения данного состояния, часто протекающего бессимптомно на протяжении многих лет, а иногда и десятков лет. Эта глава представляет собой не руководство по лечению, но лишь краткий обзор проблемы и имеющихся методов ее решения.
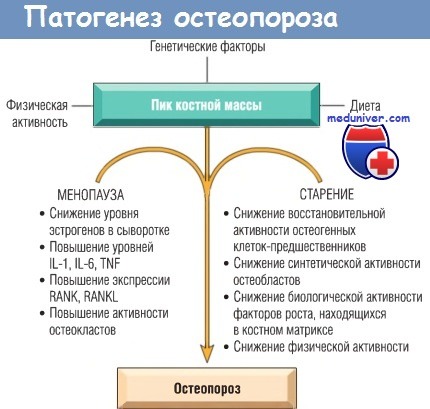
IL — интерлейкин; RANK — рецептор-активатор ядерного фактора каппа В;
RANKL — лиганд рецептора-активатора ядерного фактора каппа В; TNF — фактор некроза опухолей.
д) Ключевые моменты:
• Основная функция паратгормона заключается в регулировании уровня ионизированного межклеточного кальция, в то время как витамин D отвечает за абсорбцию кальция с пищей и, косвенно, минерализацию костной ткани, в которой содержится 99% кальция организма.
• Около 50% межклеточного кальция находится в ионизированной форме.
• Провитамин D (холекальциферол) синтезируется в коже из 7-дегидрохолестерола в результате фотокатализа под действием ультрафиолетового света с длиной волны 290-315 нм. Далее провитамин метаболизируется в печени и почках, где он превращается в активную форму.
• Псевдогиперкальциемией называют повышение уровня общего кальция плазмы крови при нормальном уровне ионизированного кальция. Чаще всего она развивается в результате повышения уровня белков плазмы, обычно альбумина, на фоне выраженной дегидратации, либо при наличии патологических белков (парапротеин при множественной миеломе).
• Первичный гиперпаратиреоз в большинстве случаев вызван единичной аденомой паращитовидной железы, реже — гиперплазией всех четырех желез.
• Третичный гиперпаратиреоз представляет собой гипертрофию и гиперплазию паращитовидных желез, которые развиваются на фоне терминальной почечной недостаточности у пациентов на гемодиализе, либо у пациентов после трансплантации почки, которые ранее находились на гемодиализе.
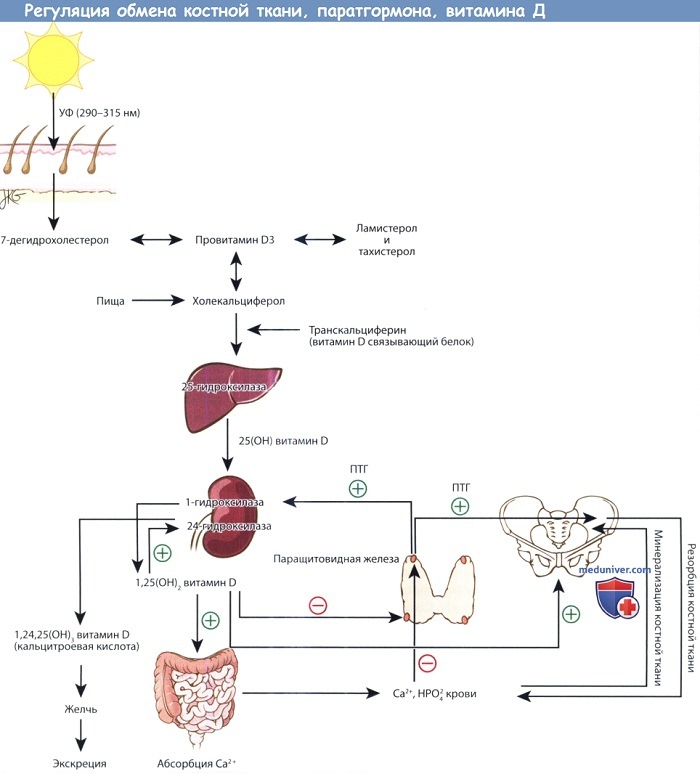
Предшественники витамина D синтезируются в коже под действием ультрафиолета. Превращение 25-ОН витамина D, депонированной формы витамина, в активную форму,
т.е. 1,25-(ОН)2 витамин D, регулируется паратгормоном. 1,25-(ОН)2 витамин D повышает всасывание кальция в желудочно-кишечном тракте.
Кальций и фосфор плазмы крови регулируют содержание паратгормона крови, а также участвуют в минерализации новообразованного костного матрикса.
При повышении уровня паратгормона усиливается резорбция костной ткани, поскольку это необходимо для поддержания необходимого уровня кальция в плазме,
а также стимулируется синтез 1,25-(ОН)2 витамина D почками.
Учебное видео расшифровки биохимического анализа крови
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021