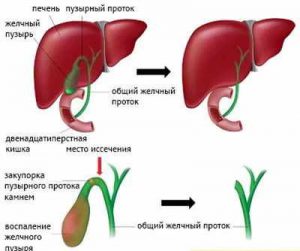
камень в желчном протоке после удаления желчного пузыря что делать
Холедохолитиаз
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Причём они либо попадают туда из желчного пузыря, либо образуются непосредственно в холедохе. Как правило, лечение такого заболевания оперативное. Отметим, что заболевание является достаточно серьёзным особенно в тех случаях,когда развиваются тяжёлые осложнения в виде перекрытия протока, тогда возникает угроза жизни пациенту.
Как камни появляются в желчном протоке?
Обычно они формируются в желчном пузыре и перемещаются с током желчи через пузырный проток. При этом общий вид камней, находящихся в пузыре и в протоках, их микроструктура и химический состав идентичны. Доказательством пузырного происхождения конкрементов считается наличие на их поверхности граней, которые формируются вследствие соприкасания нескольких камней в желчном пузыре. Вероятность перемещения камней в холедох тем больше, чем шире диаметр пузырного протока. В некоторых случаях камнеобразование может происходить непосредственно в просвете самого холедоха. Это возникает при условии затруднения оттока желчи по протокам.
Причинами образования камней в желчевыводящих путях могут быть:
Диагностика холедохолитиаза не может основываться только на клинике. Пузырные камни в общем желчном протоке клинически выявляются не всегда, и могут существовать бессимптомно длительное время. Только появление приступа печеночной колики с последующей желтухой наводит на мысль о возможной проблеме в желчевыводящих путях. Характер печеночной колики при холедохолитиазе ничем не отличается от таковой, исходящей из желчного пузыря. Хотя иногда боль может локализоваться несколько выше и медиальнее, чем при холецистолитиазе, в надчревной области. Еще реже наблюдается непереносимая боль при внезапной закупорке камнем области дуоденального сосочка (так называемый “сосочковый илеус”).
При наличии мелких (менее 5-7 мм) конкрементов в желчном пузыре у любого больного с желчнокаменной болезнью следует подозревать присутствие камней в холедохе, так как такие размеры позволяют им беспрепятственно мигрировать через пузырный проток. Особенно следует насторожиться при билирубинемии (даже небольшом повышении билирубина в сыворотке крови). Обычно одновременно повышается уровень щелочной фосфатазы, вероятно повышение уровня аминотрансфераз. Однако, после устранения обструкции (закупорки), уровень аминотрансфераз, как правило быстро нормализуется. Тогда как уровень билирубина нередко остается повышенным в течение 2 недель, еще дольше сохраняется повышенный уровень щелочной фосфатазы.
Лабораторная диагностика.
Бессимптомный холедохолитиаз может не сопровождаться изменениями в лабораторных анализах. При развитии воспаления в крови повышается уровень лейкоцитов, СОЭ. При нарушении оттока желчи наблюдают повышение концентрации билирубина (за счёт прямой фракции), повышение уровня аминотрансфераз (трансаминаз) и щелочной фосфатазы в биохимическом анализе крови, увеличивается содержание жёлчных пигментов в моче. Может отсутствовать стеркобилин в кале. Очень грозным лабораторным симптомом является повышение амилазы крови, так как это говорит о поражении поджелудочной железы.
Инструментальная диагностика.
Поэтому во многих случаях приходится прибегать к дополнительным методам:
Следующие два метода диагностики являются инвазивными, поэтому могут применяться только при нахождении пациента в стационаре. Речь идет об эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) и чрескожной чреспеченочной холангиографии (ЧЧХГ).
К дополнительным методам обследования можно отнести компьютерную томографию и видеодуоденоскопию.
Основные проявления холедохолитиаза
При латентном холедохолитиазе характерны жалоба на тупую боль под правой реберной дугой.
При диспептической форме холедохолитиаза больной жалуется на нехарактерную давящую боль под правой реберной дугой или в надчревной области, на диспепсию, тошноту, отрыжку, газы и непереносимость жирной пищи.
Подробнее об осложнениях холедохолитиаза
2. Желтуха. Всегда имеет застойный характер. Закупорка, как правило, бывает неполной и интенсивность повышения билирубина колеблется. Подозрительной в отношении холедохолитиаза должна быть не только любая желтуха на фоне печеночной колики, но и мимолетная субиктеричность, особенно, если она часто повторяется. Однако, даже тяжелый холедохолитиаз далеко не всегда проявляется желтухой. Еще Kehr отмечал, что иногда при нагромождении камней желчь, «словно горный ручей, свободно переливается через камни». Более чем у 1/3больных холедохолитиазом желтухи не бывает. Значительно реже случается проявление желтухи без сопутствующей ей желчной колики.
Лечение холедохолитиаза может быть только хирургическим. Однако, это не означает обязательного выполнения большой операции с большим разрезом на животе.
Наиболее часто при холедохолитиазе проводится удаление конкрементов желчных протоков эндоскопическим способом.
В стационаре пациенту проводят ЭРХПГ для уточнения наличия камня, его локализации и других параметров. Если диагноз холедохолитиаза подтвержден, это исследование превращается из диагностического в лечебное. Выполняется рассечение суженной зоны Фатерова сосочка (папиллосфинктеротомия), дробление камней (литотрипсия) или их удаление (экстракция). Тактика хирурга зависит от размеров камня. Камни более 2 см обычно дробят, менее 1 см чаще отходят самостоятельно в течение 2 суток. Но как показывает практика, в большинстве случаев, чтобы удалить или обеспечить самостоятельное отхождение камней, приходится прибегать к эндоскопической папиллосфинктеротомии. Редко удается этого избежать.
Когда невозможно удалить камень эндоскопическим методом, прибегают к хирургической операции. Операцию выполняют классическим методом или путем лапароскопии. Во время операции проводят рассечение холедоха (холедохотомию) специальным инструментом и удаление камней. Во всех случаях лечения холедохолитаза одномоментно проводят удаление желчного пузыря (если он не был удален ранее). В дальнейшем после хирургического лечения необходимо проходить послеоперационное обследование, соблюдать рекомендации по режиму, питанию и приему медикаментов, которые будут назначены лечащим врачом в стационаре.
В любом случает тактика обследования и лечения должна определяться специалистом и направляться от простых методов диагностики и лечения к более сложным.
В нашей Клинике выполняется полный спектр диагностики, хирургического и эндоскопического лечения желчнокаменной болезни и ее осложнений. Оперативное лечение в большинстве случаев проводится малоинвазивно с применением лапароскопических и эндоскопических технологий.
Осложнения после удаления желчного пузыря
Заведующий отделением по оказанию платных медицинских услуг УКБ № 4, Кандидат медицинских наук, хирург высшей категории. Доцент кафедры факультетской хирургии 2 Сеченовского Университета
7 статей
Оптимальный метод лечения желчекаменной болезни
На сегодня золотой стандарт — это лапароскопическая холецистэктомия. Выполняется через три или четыре небольших разреза (прокола) с помощью специальной видеокамеры и инструментов. Есть вариант выполнения через один несколько больший разрез в области пупка, вовсе без разреза (через желудок), и даже с помощью робота, но широкого распространения они не получили (преимущества не очевидны, а стоимость выше).
В подавляющем большинстве случаев срок пребывания в клинике — два дня: госпитализация в день операции, выписка на следующий день после контроля анализов, УЗИ. Безусловно, решение о выписке всегда совместно, если пациенту спокойнее подольше побыть под наблюдением, всегда поддержим.
В течение недели после операции обычно рекомендуем щадящий режим, несмотря на вполне хорошее самочувствие. Первые два–три дня могут беспокоить ноющие боли в плече, связано этой с остаточным газом в брюшной полости и бывает после любой лапароскопической операции.
Диета после холецистэктомии
Вопрос очень дискутабельный, на самом деле. На мой взгляд, слухи о необходимости строгой диеты сильно преувеличены.
Отсутствует резервуарная функция желчного пузыря, желчь в ее изначальном виде постоянно поступает в 12-перстную кишку. В связи с этим есть надо почаще (поступает постоянно), малыми порциями и ограничить жиры (желчи, находящейся в ДПК каждый момент времени, должно «хватить» на эмульгацию жиров). Если нарушить диету, ничего особенно страшного не случится, но пациент это поймет (будет больно, и диарея).
Про осложнения холецистэктомии
Все осложнения можно разделить на два вида: возникающие непосредственно во время или в ближайшее время после операции; и отдаленные (пресловутый постхолецистэктомический синдром).
Большинство возникающих во время или сразу после операции осложнений, к счастью, «малые», не угрожающие жизни и здоровью. Это гематомы, серомы, воспаление — суммарно в районе 5 %, чаще всего не требуют никакого особого лечения, не говоря уже о повторных операциях.
Серьезных осложнений во время операции, по большому счету, четыре – это кровотечение, травма желчных протоков, тромбоэмболия легочной артерии и резидуальный холедохолитиаз.
Несмотря на отработанную методику лапароскопической холецистэктомии, исключить их полностью пока не удается даже в клиниках, где накоплен большой опыт выполнения этих операций.
Кровотечение
С кровотечением понятно — оно может возникнуть во время любой операции. При плановой холецистэктомии риск минимальный.
Повреждение желчных протоков
Страшный сон для любого хирурга. По литературным данным частота 0,15–0,36 % и зависит от многих факторов: плановая или экстренная операция (понятно, что плановой риски значительно ниже), выраженности воспалительных и рубцовых изменений в зоне желчного пузыря, конституциональных и анатомических особенностей. Встречается целый ряд аномалий (взаимоотношений анатомических структур в зоне желчного пузыря), которые иногда ставят в тупик даже очень искушенного хирурга. Основное правило здесь — «не уверен — не обгоняй», в том смысле, что мы должны быть абсолютно уверены в понимании анатомии у конкретного пациента. Всегда. Каждый раз. Даже в самых «банальных» случаях.
Безусловно, большое значение имеет опыт хирурга и качество оборудования. Есть целый ряд приемов, которые позволяют минимизировать риск осложнений — техника critical view of safety(для меня и уже многих коллег — обязательна во время каждой операции), интраоперационная холангиография, и даже использование флюоресцентной лапароскопии (ICG). Думаю, технические особенности не очень интересны для «нехирургов», но тем не менее)
Следующее осложнение — это тромбоэмболия легочной артерии
К счастью, довольно редко при лапароскопической холецистэктомии и правильной профилактике, хотя на 100 % предотвратить его до сих пор невозможно. Очень много факторов влияют, в том числе время операции, объем кровопотери, состояние свертывающей системы, наличие варикозной болезни, возраст. Все это учитывается, определяются риски и подбор оптимального варианта профилактики.
«Забытые» камни в желчном протоке или резидуальный холедохолитиаз
Отдельная большая тема для разговоров типа «Если удалить желчный пузырь, камни продолжат образовываться в протоках». Много раз уже писали — это очень редкая история, разве что в ситуации типа персистирующего холангита или муковисцидоза. Подавляющее большинство камней в протоках после удаления желчного пузыря были там на момент удаления, но никак себя не проявляли. До недавнего времени у нас не было безопасного способа диагностики бессимптомного холедохолитиаза. Последние годы активно пользуемся МРТ (это безопасно и информативно). Думаю, это здорово уменьшит количество «забытых камней».
Отдаленные последствия удаления желчного пузыря или постхолецистэктомический синдром (ПХЭС)
Надо сказать, что мифов и страшилок по этому поводу довольно много. Попробую выразить свою точку зрения, основанную на собственном опыте и анализе мировой литературы.
Как следует из названия, под постхолецистэктомическим синдромом подразумевают любые проблемы со стороны желудочно-кишечного тракта после удаления желчного пузыря.
Напомню, что «после» не всегда означает «вследствие». В большинстве случаев к самой операции эти проблемы не имеют никакого отношения, зачастую при внимательном анализе оказывается, что они были у пациента и до операции. Это еще раз подчеркивает необходимость тщательной оценки клинической картины и индивидуального подхода при принятии решения о необходимости удаления желчного пузыря. На мой взгляд, именно недостаточно внимательная оценка симптомов и желание во что бы то ни стало удалить желчный пузырь приводит к появлению большинства комментариев типа «Удалили — только хуже стало» и пр.
Чаще всего за т.н. «ПХЭС» принимают синдром раздраженного кишечника, гастроэзофагеальную рефлюксную, язвенную болезнь и хронический панкреатит. Мышечные или неврогенные боли тоже нельзя списывать со счетов. Почему же ставят диагноз «ПХЭС»? Доктора тоже люди, а людям свойственно идти по пути наименьшего сопротивления.. «Болит? Желчный убрали? Конечно же это ПХЭС!». Выявить истинную причину не так просто, на самом деле.
Если не принимать во внимание ранее описанные осложнения в ходе операции, к реальным отдаленным последствиям холецистэктомии можно отнести две проблемы: послеоперационную диарею и дисфункцию сфинктера Одди.
Послеоперационная диарея
Мнения по поводу причин ее появления разные, большинство экспертов отводит ведущую роль отсутствии резервуарной функции желчного пузыря. При недостаточном обратном всасывании постоянно поступающей желчи, она в большем, чем обычно количестве поступает в толстую кишку, что и провоцирует диарею. Надо сказать, что при желчекаменной болезни функция пузыря уже нарушена, и часть пациентов жалуются на диарею и до операции.
Очень разные данные о частоте этого симптома, от 1 до 35 %. Большинство исследований говорит о 10–15 %. В моей практике намного ниже, но достоверность личных наблюдений, как известно, невелика. Кроме соблюдения диеты (очень важно есть понемногу несколько раз в день), с диареей помогут справиться секвестранты желчных кислот (колестирамин), иногда приходится назначать лоперамид. В подавляющем большинстве случаев диарея проходит довольно быстро.
Есть мнение, подтвержденное экспериментальными исследованиями, что при сохраненном сфинктерном аппарате, общий желчный проток в течение нескольких месяцев частично компенсирует резервуарную функцию желчного пузыря.
Дисфункция сфинктера Одди или ДСО
Проявляется эпизодами довольно интенсивных болей в правом подреберье, напоминающие боли при желчной колике. Причина — в спазме сфинктера Одди (он регулирует поступление желчи из общего желчного протока в 12-перстную кишку).
ДСО бывает двух типов:
Тип 1 очень эффективно лечится папиллотомией (рассечением большого дуоденального соска)
Эффективность папиллотомии при 2-м типе ДСО намного меньше (около 40 %), но все таки достаточно, чтобы возможность проведения этой процедуры была очень тщательно рассмотрена.
Резюмируя, хочу еще раз подчеркнуть важность взвешенного, индивидуального подхода к такой «банальной» операции, как холецистэктомия. Были желчные колики или острый холецистит? Безусловно надо оперировать, вероятность дальнейших серьезных проблем намного выше, чем осложнений.
«Случайно» нашли камни в желчном пузыре и нет никаких симптомов? Живите спокойно, соблюдая диету. Появятся симптомы — приходите, не дожидаясь осложнений, поможем!
Постхолецистэктомический синдром
Постхолецистэктомический синдром (ПХЭС) — состояние после операции удаления желчного пузыря (холецистэктомии) по поводу хронического калькулезного холецистита. ПХЭС — это условное обозначение различных нарушений, повторяющихся болей и диспепсических проявлений, которые возникают у больных после холецистэктомии.
Постхолецистэктомический синдром. Причины
Функциональные нарушения сфинктерного аппарата желчевыводящих путей
В настоящее время считается доказанным факт, что после удаления желчного пузыря наблюдается повышение тонуса сфинктера Одди, причиной которого является исключение регулирующей роли сфинктера желчного пузыря и мышечной активности желчного пузыря на сфинктер Одди.
После удаления желчного пузыря включаются механизмы приспособления к работе желчевыводящих путей без желчного пузыря. Изменение моторной функции сфинктера Одди является одной из причин формирования острой или хронической боли в животе и диспепсического синдрома в послеоперационном периоде. Перестройка работы желчевыводящих путей после холецистэктомии может продолжаться до 1 года после операции.
Дисфункция сфинктера общего желчного протока и других сфинктеров желчевыводящей системы может приводить к повышению давления в протоках, застою желчи в них, что проявляется болями в правом подреберье или в подложечной области. Если преобладает дисфункция панкреатического протока, то появляется клиническая картина, характерная для панкреатита.
Разнообразие клинических проявлений ПХЭС затрудняет не только определение типа функциональных нарушений сфинктерного аппарата желчевыводящей системы, но затрудняет диагностику ПХЭС.
Нарушения печени, поджелудочной железы и кишечного тракта после холецистэктомии
Удаление желчного пузыря перестраивает процессы желчеобразования и желчевыделения.
Вследствие этого, обострения хронического панкреатита после удаления желчного пузыря встречаются достаточно часто — от 5 до 90 %. Такой разброс объясняется тем, что до операции не проведено достаточное обследование для оценки состояния поджелудочной железы, но в ряде случаев имеет место гипердиагностика хронического панкреатита.
В медицинской практике отмечается, что чем дольше существуют камни в желчном пузыре, тем чаще возникает хронический панкреатит.
В поджелудочной железе снижается объем секреции ферментов, развивается внешнесекреторная недостаточность функции поджелудочной железы, нарушаются процессы пищеварения. Холецистоэктомия, вовремя проведенная, способствует улучшению или нормализации показателей ферментативной функции поджелудочной железы.
После удаления желчного пузыря нередко нарушается функция 12-перстной кишки, что подтверждается появлением дуоденогастрального рефлюкса, т.е., заброс содержимого 12-перстной кишки в желудок, и вызывающего морфологические изменения в выходном отделе желудка и формирование хронического рефлюкс-гастрита (желчного).
После удаления желчного пузыря нарушается функция тонкой кишки (всасывания пищевых компонентов) и моторная функция толстой кишки (запоры, поносы).
Постхолецистэктомический синдром. Диагностика
Диагностика направлена на выявление различных заболеваний желудочно-кишечного тракта, которые пациент имел до операции, возникших после операции, возможные послеоперационные осложнения.
Диагноз устанавливается на основе:
Постхолецистэктомический синдром. Лечение и профилактика
В раннем послеоперационном периоде большое значение имеет лечебное питание, которое предусматривает часто дробное питание до 6 раз в день, небольшими порциями с ограничением жиров до 60-70 г в сутки.
С целью более быстрой адаптации пищеварительной системы к новым физиологическим условиям – функционирование без желчного пузыря, с учетом сопутствующих болезней рекомендуется более раннее расширение питания близкого к рациональному.
Постхолецистэктомический синдром. Лекарственная терапия по показаниям
С целью улучшения качества желчи, продуцируемой печенью, назначакются препараты урсодезоксихолевой кислоты (Урсосан, Урсофальк, Урсодез, Ливодекса, Эксхол, Холудексан, Урсодокса и др.). Доза продолжительность приема препарата определяется лечащим врачом.
Для связывания избытка желчи в кишечник и особенно наличие холагенной диареи назначаются сорбенты (Смекта) и антациды (Фосфалюгель, Маалокс, Алььагел и др.) по 1 пакету 3-4 раза в день через 1 час после еды в течение 7- 14 дней, режим приема и продолжительность определяется индивидуально.
При наличии боли в верхних отделах живота назначаются спазмолитики (например, Дюспаталин по 1 капсуле 2 раза в день, Дицетел по 50-100 мг 3 раза в день в течение 2-4 недель).
При наличии дуоденита, папиллита, появлении условно-патогенной флоры в посевах кала проводится 7-дневный курс антибактериальных препаратов. Препаратами выбора могут быть Эрцефурил, Интетрикс, Фуразолидон и др., реже антибиотики в общепринятых дозах.
При наличии сопутствующей патологии (панкреатит и др.) по показаниям назначаются ферментные препараты (Панкреатин, Мезим форте, Креон и др.).
Постхолецистэктомический синдром. Профилактика
Профилактика ПХЭС начинается уже в процессе подготовки к операции с целью выявления и своевременного лечения заболеваний гепатопанкреатодуоденальной зоны (заболеваний печени, панкреатита, дуоденита и эрозивно-язвенного процесса в 12-перстной кишке).
Особенно врача беспокоит состояние поджелудочной железы, и если до операции выявлен хронический панкреатит, необходимо провести курс лечения (антисекреторные препараты, спазмолитики, ферментные препараты, препараты урсодезоксихолевой кислоты). Эти мероприятия снижают риск возникновения обострений панкреатита в послеоперационный период в 2.5-3 раза.
Реабилитация
Опыт показывает, что признаки постхолецитэктомического синдрома чаще возникают в первый год наблюдения в период адаптации пищеварительного тракта в новых анатомических условиях.
Через 3-6 месяцев, хотя в настоящее время имеются сведении об успешном применении минеральных вод низкой минерализации после 10 дня после операции, показан прием минеральных вод, оптимальнее в условиях гастроэнтерологического питьевого курорта (Железноводск, Кашин, Дорохово, Карловы Вары и др.) с повторением курса минеральной воды в домашних условиях через полгода.
Диспансерное наблюдение пациентов проводится в течение первого года после операции.
Камни желчного протока с холециститом (K80.4)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Процесс образования камней в желчном пузыре может протекать постепенно и бессимптомно в течение десятилетий. Миграция желчного камня в отверстие пузырного протока может блокировать отток желчи во время сокращения желчного пузыря. В результате увеличение давления в желчном пузыре приводит к возникновению характерного типа боли (желчная колика). Непроходимость протоков (пузырного и общего), если она длится более нескольких часов, может привести к острому воспалению желчного пузыря (острый холецистит).
Камни в печеночных протоках могут приводить к развитию холангита (воспаления желчных протоков), который описан в других подрубриках.
Термин холедохолитиаз определяется, как наличие одного или более камней в общем желчном протоке.
Примечания
1. В данную подрубрику вошли следующие коды:
Период протекания
Возможно как острое, так и хроническое течение.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
I. Классификация холецистита по морфологическим признакам:
1. Острый катаральный холецистит. Желчный пузырь несколько увеличен, его стенка утолщена вследствие отека и набухания слизистой. Слизистая мутная из-за десквамации эпителия и инфильтрации лейкоцитами. Воспаление распространяется и на подслизистый слой.
3. Гангренозный холецистит. При возникновении на фоне тромбоза пузырной артерии, происходит частичный или тотальный некроз стенки желчного пузыря. Гангрена обычно наступает на 3-4-й день заболевания. Нередко наблюдается перфорация стенки пузыря (гангренозно-перфоративный холецистит) с истечением желчи в брюшную полость и развитием желчного перитонита. Перфорация происходит чаще в области шейки желчного пузыря или кармана Гартмана, то есть в местах наиболее частой локализации конкрементов.
Все описанные патоморфологические формы острого калькулезного холецистита сопровождаются перихолециститом, который характеризуется местным или распространенным спаечным процессом, отграничивающим распространение инфекции областью правого подреберья.
II. Холецистит считается острым, если он развивается впервые, в сроки от нескольких часов до нескольких дней (при неполной обструкции) и продолжается до 3 месяцев.
Хроническим считается холецистит, протекающий не менее 6 месяцев, с периодами обострения и ремиссии. Хронический холецистит характеризуется прогрессирующим фиброзом и потерей функции желчного пузыря.
III. Характер камней. Ориентировочная классификация по составу:
4. При ЖКБ у детей выделяют еще камни, состоящие преимущественно из карбоната кальция (до 24%).
Оставшаяся часть желчных камней у детей состоит преимущественно из белковых камней (около 5%).
Этиология и патогенез
В патогенезе камнеобразования имеют значение 3 основных фактора:
— перенасыщение желчи холестерином;
— усиленная нуклеация (образование в желчи микроскопических кристаллов моногидрата холестерина и их постепенное увеличение);
— снижение сократительной способности желчного пузыря.
Примечание. Поскольку неосложненная желчнокаменная болезнь (бессимптомное или малосимптомное носительство) не является предметом описания в данной подрубрике, более подробно патофизиолгия каменобразования не рассматривается. См. подрубрику «Камни желчного пузыря без холецистита»(K80.2).
Эпидемиология
Признак распространенности: Очень распространено
Соотношение полов(м/ж): 0.3
Женский пол более предрасполагает к развитию холестериновых желчных камней, чем мужской, особенно в репродуктивном возрасте, когда заболеваемость ЖКБ у женщин в 2-3 раза выше, чем у мужчин. Это объясняется, главным образом, высоким уровнем эстрогена.
Факторы и группы риска
Менее значимые факторы риска включают:
— острую почечную недостаточность;
— длительное голодание;
— низкокалорийную диету;
— быструю потерю веса.
К факторам риска камней желчного протока относится ЖКБ в сочетании с разнообразными препятствиями по ходу протока, сдавлением протока извне и нарушением его моторики (лекарственная или иная дисфункция).
Клиническая картина
Cимптомы, течение
Характерные симптомы, определяющиеся у пациентов:
Присоединение лихорадки после нескольких часов болевого синдрома свидетельствует о воспалении ЖП.
У больных пожилого возраста острый калькулезный холецистит протекает атипично, что обусловлено отсутствием четкой зависимости между структурными изменениями в ЖП и имеющимися клиническими проявлениями. Это связано со снижением общей реактивности организма, наличием сопутствующих заболеваний. Острый калькулезный холецистит у такой категории лиц протекает со стертой местной симптоматикой, сопровождается быстрой генерализацией основного процесса, явлениями интоксикации, высокой частотой развития осложнений. Температура тела у больных обычно субфебрильная. Выражена тахикардия. Между показателями пульса и температурой определяется несоответствие.
Педиатрия
Диагностика
1. УЗИ
УЗИ с использованием современных ультразвуковых аппаратов с цветным картированием и возможностью получения трехмерного изображения занимает лидирующее положение в диагностике желчнокаменной болезни (ЖКБ).
Чувствительность является переменной величиной и зависит от навыков специалиста и класса аппарата, но в целом, достаточно велика (до 95%) для желчных камней размером более 2 мм. Показатели снижаются при микролитиазе или наличии так называемых «хлопьев».
УЗИ является очень полезным и недорогим методом для диагностики неосложненного острого холецистита.
УЗ-особенности острого холецистита:
— утолщение стенки желчного пузыря (ЖП) > 5 мм;
— наличие перихолецистической жидкости;
— размер тела желчного пузыря > 5 см;
— симптом Мерфи.
Наличие нескольких критериев увеличивает точность диагностики.
УЗИ позволяет оценить другие патологические процессы в брюшной полости. Камни общего желчного протока (ОЖП) часто пропускаются при исследовании (чувствительность метода 15-40%). Обнаружение этих камней затруднено присутствием газа в двенадцатиперстной кишке и другими факторами. С другой стороны, расширение общего желчного протока (ОЖП) на УЗИ является косвенным показателем его обструкции и идентифицируется с точностью до 90%. Тем не менее, это расширение может отсутствовать, если обструкция недавняя.
Прогностическая ценность УЗИ при наличии камней в ОЖП в лучшем случае 15-20%.
Основным показанием к обзорной рентгенографии у пациентов с подозрением на ЖКБ является исключение другой причины острой боли в животе в сомнительных случаях (например, кишечная непроходимость, перфорации полых органов, камни почек, хронический кальцинирующий панкреатит).
РФП разработаны на основе иминодиуксусных кислот (HIDA меченной Тс-99m). Особенности кинетики РФП позволяют решить следующие диагностические задачи:
— оценка анатомо-функционального состояния печени и портального кровотока;
— оценка анатомо-функционального состояния желчевыводящей системы;
— оценка состояния ретикулоэндотелиальной системы печени.
Сцинтиграфия дает мало информации о необструктивной форме ЖКБ и не может обнаружить другие патологические состояния, но является весьма точным методом для диагностики обструкции пузырного протока. Информативность при ЖКБ ниже, чем у других, более доступных методов исследования.
Педиатрия. Методы инструментальной диагностики имеют сходную частоту осложнений, чувствительность и специфичность как у детей, так и у взрослых.
Лабораторная диагностика
3. Протромбиновое время может быть повышено у пациентов с длительной обструкцией, вследствие истощения витамина К (усвоение которого зависит от экскреции желчи). Одновременно обструкция панкреатического протока камнем может сопровождаться увеличением в сыворотке липазы и амилазы.
Повторные анализы с интервалом от нескольких часов до нескольких дней могут быть полезны при оценке пациентов в динамике. Улучшение уровней билирубина и печеночных ферментов может указывать на спонтанное отхождение камня. С другой стороны, повышение уровня билирубина и трансаминаз с прогрессированием лейкоцитоза на фоне антибиотикотерапии может указывать на холангит и необходимость срочного вмешательства. Результаты посева крови положительны при холангите всего в 30-60%.
При боли, локализованной в основном в эпигастральной области, с иррадиацией в спину или без нее, рекомендовано определение уровня липазы и амилазы в сыворотке. Если они повышены (> 300% от верхнего предела нормальных значений), должен быть рассмотрен диагноз острого панкреатита. Определение липазы в сыворотке является более предпочтительным тестом.
Примечание. В таблице ниже приведены показатели, характерные для «ЖКБ с острым холециститом и обструкцией» (K80.43).
Дифференциальный диагноз
— острый панкреатит;
— гепатит, протекающий атипично;
— дискинезия желчного пузыря;
— дисфункция сфинктера Одди.
У детей (дополнительно к перечисленным):
Осложнения
Лечение
Общие положения. Вопрос о тактике ведения больных с острым калькулезным холециститом должен решаться индивидуально, исходя из имеющейся клинической картины, общего состояния пациентов. В любом случае консервативная терапия служит только дополнением или подготовкой к хирургическому вмешательству.
При остром калькулезном холецистите, осложненном перитонитом, операция производится сразу же после поступления больного или кратковременной предоперационной подготовки (экстренная операция).
Во всех остальных случаях назначается интенсивное комплексное медикаментозное лечение с целью выполнения операции в холодном периоде, то есть после стихания острого воспаления а в желчном пузыре (ЖП) и желчных протоках, устранения интоксикации и метаболических нарушений, функциональных изменений жизненно важных органов и систем (плановая операция).
При неэффективности проводимого лечения, нарастании желтухи или признаков деструктивного холецистита, операция выполняется через 48-72 часа (срочная операция). Вместе с тем, проведение холецистэктомии, особенно при сроке заболевания, превышающем 2-5 суток, связано с определенными техническими сложностями из-за воспалительного отека тканей в зоне ЖП и гепатодуоденальной связки, а также формирования плотного инфильтрата в подпеченочном пространстве. Они нарушают топографо-анатомические взаимоотношения и повышают кровоточивость тканей в области операции, увеличивая риск развития интраоперационных и послеоперационных осложнений холецистэктомии.
Противопоказания:
— воспалительный инфильтрат или абсцесс в зоне ЖП;
— расширение холедоха (более 8 мм);
— толщина стенки ЖП больше 1 см;
— «сморщенный» ЖП;
— повышение уровня билирубина и амилазы в крови больного;
— легочно-сердечные заболевания в стадии суб- и декомпенсации;
— некорригируемые нарушения системы гемокоагуляции;
— распространенный перитонит;
— третий триместр беременности;
— билиодигестивные и билиобилиарные свищи;
— синдром портальной гипертензии ;
— неясная анатомическая ситуация в области шейки ЖП и гепатодуоденальной связки.
Лапароскопическая холецистостомия может сочетаться с удалением конкрементов из ЖП, то есть с холецистолитотомией, которая не только снимает внутрипротоковую гипертензию и купирует острое воспаление в стенке ЖП, но и радикально устраняет одну из ведущих причин острого калькулезного холецистита.
Холецистолитотомия выполняется с помощью специальной корзинки, баллонных катетеров, которые проводятся в просвет ЖП под ультразвуковым, рентгенологическим или визуальным контролем.
Другие показания для этой процедуры:
— удаление камней ОЖП, случайно оставленных во время предыдущей холецистэктомии;
— предоперационная «очистка от камней» ОЖП при необходимости интраоперационного исследования ОЖП (особенно актуально в сомнительных ситуациях, когда опыт хирурга по лапароскопической идентификации камней ограничен или пациент имеет высокий риск анестезии);
— предотвращение рецидивов острого желчнокаменного панкреатита или других осложнений холедохолитиаза у больных, которым не может быть выполнена холецистэтктомия или имеющих плохой долгосрочный прогноз.
Консервативная терапия
Проводится посиндромно и в сжатые сроки. Единственным спорным моментом является выбор эмпирической антибактериальной терапии.
В СНГ предпочитают схемы: амоксициллин/клавуланат, ампициллин/сульбактам, цефалоспорины II-III поколения (цефуроксим, цефотаксим, цефтриаксон или цефоперазон) + метронидазол; цефоперазон/сульбактам.
Альтернативные препараты: ампициллин + аминогликозиды (гентамицин, тобрамицин или нетилмицин) + метронидазол; цефепим + метронидазол; фторхинолоны в/в (ципрофлоксацин, офлоксацин или пефлоксацин) + метронидазол.
Стандартно, если планируется экстренное оперативное вмешательство, антибактериальную терапию можно начинать за 0,5-2 часа до него.
Прогноз
Приблизительно у 5-10% пациентов, перенесших холецистэктомию, развивается хроническая диарея. После вмешательства частота энтерогепатической циркуляции желчных солей увеличивается, в результате чего большее количество солей желчных кислот достигает толстой кишки. В толстой кишке соли желчных кислот стимулируют секрецию слизистой соли и воды, что и вызывает диарею.
Постхолецистэктомическая диарея, как правило, имеет мягкое течение и может уменьшаться с помощью эпизодического использования антидиарейных агентов (лоперамид). Более частую и упорную диарею можно лечить с помощью ежедневного приема смол, связывающих желчные кислоты (например, колестипол, холестирамин, колесевелама).