карведилол или эгилок что лучше
Все ли бета-адреноблокаторы одинаково эффективны? Место карведилола в лечении сердечно-сосудистых заболеваний
Бета-адреноблокаторы – фармакологическая группа, показавшая свою несомненную эффективность на всех этапах сердечно-сосудистого континуума. Вместе с тем эта группа чрезвычайно разнородна, и отдельные ее представители значительно различаются между собой по безопасности и переносимости. Бета-блокатор третьего поколения карведилол является лекарственным средством с наилучшим клиническим профилем и дополнительными преимуществами, выделяющими его из всей группы.
Особенности фармакологического действия
Карведилол – конкурентный ингибитор бета1-адренорецепторов (константа диссоциации (КД) – 0,8 нмоль/л), бета2-адренорецепторов (КД – 1 нмоль/л), альфа1-адренорецепторов (КД – 11 нмоль/л) без внутренней симпатомиметической активности [1, 2]. Карведилол представляет собой рацемат двух энантиомеров (R+ и S- форм). Блокада альфа1-рецепторов является следствием действия обоих энантиомеров, блокада бета-рецепторов связана с эффектами S- формы [3]. Основные фармакодинамические эффекты карведилола:
В рамках US Carvedilol Heart Failure Program было проведено четыре двойных слепых рандомизированных плацебоконтролируемых исследования, в которые были включены пациенты с ХСН ишемической и неишемической патологии и различной тяжестью заболевания (II–IV функциональный класс (ФК) по NYHA). Комбинированный анализ этих исследований (всего 1094 пациента) [22] показал, что на фоне использования 12,5–100 мг карведилола в сутки общая смертность была достоверно ниже по сравнению с плацебо (3,2% и 7,8% соответственно, снижение относительного риска (ОР) 65%, p 7 суток) рандомизировались в группу карведилола (12,5–25 мг два раза в сутки, n = 43) или бисопролола (5–10 мг однократно в сутки, n = 47). Пациенты обследовались на 1, 3, 6 и 12-м месяце исследования. Рецидив ФП возник у 17 (32%) пациентов в группе карведилола и 23 (46%) в группе бисопролола. Хотя различия не являлись статистически достоверными, авторы пришли к заключению о необходимости проведения расширенного исследования по этому вопросу. При ретроспективном изучении 115 пациентов, получавших бета-блокаторы (карведилол, метопролол или атенолол) сразу после кардиохирургического вмешательства, самая низкая частота послеоперационной ФП отмечалась в группе карведилола (р 130/80 мм рт. ст.) и сахарным диабетом 2 типа (HbA1c 6,5–8,5%). Срок наблюдения составил 35 недель. Пациенты рандомизировались в группы карведилола (6,25–25 мг дважды в день, n = 498) или метопролола тартрата (50–200 мг дважды в день, n = 737). При необходимости достижения целевых значений артериального давления добавлялись гидрохлоротиазид или антагонисты кальция из группы дигидропиридинов. Основными исследуемыми параметрами считали различия между группами по средним изменениям исходного HbA1c после 5 месяцев поддерживающей терапии. Вторичными конечными точками определили изменения HbA1c в группах, влияние лечения на чувствительность к инсулину и микроальбуминурию.
Обзор таблеток от повышенного давления нового поколения
Частое повышение показателей артериального давления (АД) – причина развития серьезных заболеваний (инсульт, инфаркт миокарда и пр.). Гипертоническая болезнь в России диагностируется у каждого третьего человека преклонного возраста. Для борьбы с гипертонией многим пациентам приходится принимать препараты на протяжении всей жизни, чтобы исключить осложнения.
Современные фармакологические компании предлагают большой выбор лекарственных средств, эффективных при гипертонии. Если не знаете, как выбрать таблетки от повышенного давления, ознакомьтесь с рейтингом, представленным ниже. В ТОП вошли лучшие медикаменты с учетом эффективности, стоимости и отзывов.
Классификация препаратов от повышенного давления
Причины гипертонии
Когда нужно вызвать врача на дом при повышении давления?
Общепринятые показатели АД – 120/80. Параметры могут незначительно варьировать в зависимости от времени суток, физической активности и возраста человека.
Таблица – Показатели артериального давления и рекомендации
Фармакологические различия между бета-адреноблокаторами: клинические последствия применения карведилола.
На протяжении 65 лет в клинической практике используют блокаторы b-адренергических структур. С момента создания и успешного применения первого из них – пропранолола гидрохлорида – было синтезировано не менее четырех десятков, около дюжины из которых доказали свою клиническую эффективность, пройдя проверку временем.
Основным клиническим следствием применения b-адреноблокаторов является ослабление стимулирующего влияния симпатического отдела вегетативной нервной системы и циркулирующих в крови катехоламинов на сердечно-сосудистую систему.
Симпатическая активация является важным звеном патофизиологических эффектов практически при всех наиболее распространенных заболеваниях сердечно-сосудистой системы. Так, чрезмерный выброс катехоламинов в системный кровоток, равно как и в синаптическую щель, сопровождается положительным хроно- и инотропным эффектом, выраженной гипертензивной реакцией и прямым кардиотоксическим влиянием, что существенно отягощает патогенез инфаркта миокарда, артериальной гипертензии, сердечной недостаточности, нарушений сердечного ритма, сахарного диабета, метаболического синдрома.
Исходя из современной концепции, все эффекты адреналина и нораденалина, как в норме, так и при патологии, опосредуются a- и b-адренергическими рецепторами двух основных типов. В зависимости от их расположения относительно синаптических мембран постганглионарного симпатического нерва выделяют пре-, пост- и экстрасинаптические адренергические рецепторы.
Пресинаптические a2- и b2-адренорецепторы опосредуют высвобождение в синаптическую щель норадреналина, причем стимуляция первых из них высвобождение симпатомиметика уменьшает, а стимуляция последних – увеличивает. Физиологическая роль пресинаптических a2- и b2-адренорецепторов важна для понимания последствий их блокады, особенно при артериальной гипертензии и сердечной недостаточности. В условиях блокады a2-адренорецепторов высвобождение норадреналина из окончаний симпатических нервных волокон увеличивается, а в условиях b2-блокады – уменьшается.
Постсинаптические a- и b-адренергические рецепторы обоих типов располагаются на мембранах клеток и опосредуют эффекты норадреналина, высвобождающегося в синаптическую щель из окончаний постганглионарных нервных волокон, а экстрасинаптические a2- и b2-адренорецепторы опосредуют преимущественно эффекты адреналина, циркулирующего в крови.
По фармакологическим эффектам b-адреноблокаторы являются неоднородной группой лекарств, безусловным общим свойством которой является лишь обратимая блокада b1-адренергических участков по механизму конкурентного ингибирования. Свойство адренергического блокирования данной фармакологической группы является специфичным, поскольку реализуется лишь в условиях стимуляции b-адренорецепторов эндогенными или экзогенными катехоламинами. Реакция клеток на другие факторы, такие, например, как кальций, дигиталис или глюкагон, сохраняется, что имеет важные клинические последствия, особенно при выраженном снижении инотропной функции сердца.
Наряду с b1-блокадой некоторые препараты способны вызывать обратимую блокаду b2-структур, что позволило выделить кардиоселективные и неселективные b-адреноблокаторы. Кардиоселективность никогда не может быть абсолютной, и при высоких дозах препарата b2-адренорецепторы подвергаются частичной блокаде, что проявляется при использовании препаратов с широким диапазоном суточных доз.
Идеальными в кардиологической практике считают препараты с избирательной блокадой b1-адренергических структур, которые обеспечивают наиболее важные гемодинамические эффекты при минимальном количестве побочных реакций, связанных с подавлением «полезной активности» b2-адренорецепторов. Самым важным последствием «полезной активации» b2-адренорецепторов является бронходилатация и усиление гликогенолиза и глюконеогенеза в печени, поэтому при сопутствующих хронических обструктивных заболеваниях легких и сахарном диабете 1-го типа применение кардиоселективных b-адреноблокаторов является наиболее оправданным. Потенциальным преимуществом неселективной b-адреноблокады у больных кардиологического профиля можно считать предотвращение гипокалиемии путем блокады входа ионов калия в гепатоциты и эритроциты, а также антифибрилляторное действие, более выраженное при совместной блокаде b1- и b2-адренергических структур.
Помимо кардиоселективности, современные b-адреноблокаторы различаются рядом других дополнительных свойств, как правило, не связанных с b-блокирующими свойствами и определяющих выбор препарата либо ожидаемые клинические последствия их длительного приема. К таким свойствам относят внутреннюю симпатомиметическую активность, липофильность, вазодилатирующий и мембраностабилизирующий эффекты, подавление агрегации тромбоцитов, предотвращение апоптоза сердца и разрыва атероматозной бляшки, восстановление чувствительности b-адренорецепторов, изменение экспрессии некоторых миокардиальных генов, антиоксидантные свойства, угнетение пролиферации гладкомышечных клеток сосудов.
Несмотря на широкий спектр дополнительных эффектов b-адреноблокаторов, оказывающих подчас существенное влияние на течение заболевания, клиническая эффективность данной группы препаратов определяется, прежде всего, блокадой b-адренергических участков. По своей сути b-адреноблокаторы являются ингибиторами действия катехоламинов на b-адренорецепторы. Они снижают действие на рецептор лишь повышенной концентрации агониста, демонстрируя все признаки реакции конкурентного типа.
Наиболее важное клиническое последствие использования b-адреноблокаторов – изменение гемодинамических параметров, первым из которых является отрицательный хронотропный эффект, реализующийся даже при минимальных дозах. Уменьшение частоты сокращений сердца можно наблюдать уже в покое, однако более ярко оно проявляется при физических и эмоциональных нагрузках.
При увеличении дозы препаратов регистрируют снижение функции сократимости, которое проявляется в интактных участках миокарда. Одновременно ишемизированные миоциты улучшают свою сократительную способность за счет эффекта, обратного синдрому «межкоронарного обкрадывания».
Неоднозначно влияние b-адреноблокаторов на уровень общего периферического сопротивления (ОПС), которое в большинстве случаев имеет двухфазный характер. Однократное либо краткосрочное их введение вызывает повышение ОПС вследствие снижения ударного выброса. При длительных сроках приема препаратов (2–3 нед и более) за счет подавления выработки ренина из-за блокады b1-адренорецепторов юкстагломерулярного комплекса ОПС возвращается до исходных величин либо даже несколько снижается.
Кардиоселективные b-адреноблокаторы в меньшей степени, чем неселективные, повышают ОПС, так как в этом случае b2-адренорецепторы сохраняют свой вазодилатирующий эффект по отношению к артериям и артериолам. Однако в условиях кратковременной гиперпродукции катехоламинов как селективные, так и, особенно, неселективные b-адреноблокаторы демонстрируют выраженную вазоконстрикторную реакцию, иногда проявляющуюся резким подъемом артериального давления. Подобная реакция происходит при психоэмоциональном стрессе, курении сигарет, употреблении кофеина (крепкий чай, кофе), гипогликемии (у больных сахарным диабетом), а также после внезапной отмены клонидина или других агонистов центральных a2-адренорецепторов.
При общем благоприятном гемодинамическом влиянии b-адреноблокаторов, пожалуй, лишь изменения ОПС лимитировали их использование в кардиологической практике, особенно при артериальной гипертензии и застойной сердечной недостаточности, для которых характерно подчас значительное повышение ОПС в ответ на хроническое снижение ударного выброса. Возрастание тонуса периферических артерий у этой категории больных происходит за счет рефлекторной активации симпатоадреналовой и ренин-ангиотензиновой систем и является существенным патогенетическим звеном, отягощающим течение артериальной гипертензии и сердечной недостаточности. Дальнейшее повышение ОПС создает дополнительную посленагрузку на левый желудочек, которая может вызвать декомпенсацию сердца. Понятно, что длительная терапия артериальной гипертензии и застойной сердечной недостаточности предполагает предпочтительное назначение b-адренблокаторов с выраженной способностью снижать сопротивление периферических артерий.
На сегодняшний день группа b-адреноблокаторов с вазодилатирующими свойствами содержит около десяти препаратов, механизм вазодилатации которых является неоднородным и включает как минимум четыре основные точки приложения: 1) выраженная внутренняя симпатомиметическая активность в отношении b2-адренорецепторов (пиндолол, целипролол, окспренолол, ацебуталол), 2) блокада a1- и/или a2-адренорецепторов (карведилол, лабеталол), 3) высвобождение из эндотелиальных клеток оксида азота (небиволол), 4) прямое сосудорасширяющее действие (буциндолол).
При реализации сосудорасширяющего действия препараты нередко сочетают несколько механизмов. Так, для лабеталола продемонстрировано a1-блокирующее и b2-стимулирующее влияние, а у буциндолола – целых три: a1-блокирующее, b2-стимулирующее и прямое сосудорасширяющее действие.
При выборе долгосрочных программ лечения артериальной гипертензии и сердечной недостаточности важно учитывать механизм вазодилатирующего эффекта b-адреноблокаторов. Так, внутренняя симпатомиметическая активность в отношении b2-адренорецепторов сегодня ассоциируется с низким кардиопротекторным действием и является нежелательной и даже опасной у пациентов с высоким риском внезапной смерти.
Среди препаратов с вазодилатирующей способностью особое место занимает карведилол – неселективный b-адренблокатор, обладающий a1-адреноблокирующей активностью. В отличие от неселективных и кардиоселективных b-адреноблокаторов, не оказывающих на ОПС существенного влияния либо несколько его увеличивающих, карведилол благодаря своему a1-адреноблокирующему влиянию определенно снижает ОПС. Так, 4-недельный прием метопролола и карведилола сопровождается сопоставимым антигипертензивным эффектом, однако в первом случае ОПС возрастает в среднем на 28 %, в то время как при использовании карведилола ОПС снижается в среднем на 13 %.
Несомненно, выраженное снижение тонуса периферических артерий и условий постнагрузки является ведущей причиной улучшения сократительной функции миокарда у больных с застойной сердечной недостаточностью. Наряду с этим, как оказалось, существенное значение приобретает и a1-адреноблокада в самом сердце. В условиях повышенной симпатической активности сердца при сердечной недостаточности возрастает вероятность гибели кардиомиоцитов и частота опасных для жизни аритмий, что реализуется посредством адренорецепторов b1-, b2- и a1-типа. В то же время, в поврежденном сердце физиологическое соотношение b1-, b2- и a1-адренорецепторов изменяется в сторону увеличения относительного содержания последних двух: 50; 25 и 25 % по сравнению с 70; 20 и 10 % в норме соответственно. При сравнении результатов плацебо-контролируемых исследований установлено, что при систолической дисфункции влияние карведилола на фракцию выброса было достоверно выше, чем метопролола: увеличение составило 11 % по сравнению с 7 % соответственно.
Именно с a1-адреноблокирующей активностью карведилола связывают ряд нехарактерных для других b-адреноблокаторов эффектов. Так, карведилол вызывает расширение мозговых и почечных артерий, что лежит в основе церебро- и нефропротекторного действия. Подавляя активность a1-адренорецепторов почек, препарат увеличивает почечный кровоток, снижает повышенное давление в почечных клубочках за счет дилатации клубочковых артерий, тормозит реабсорбцию натрия в проксимальных извитых канальцах. Карведилол – единственный из b-адреноблокаторов, о котором известно, что он уменьшает экскрецию альбуминов с мочой независимо от снижения системного артериального давления. В этом отношении карведилол не уступает таким признанным лидерам по нефропротекторному действию, как антагонисты рецепторов ангиотензина и ингибиторы ангиотензинпревращающего фермента.
В основе антиангинального эффекта b-адреноблокаторов лежит их способность существенно снижать потребность миокарда в кислороде, прежде всего, за счет отрицательного хроно- и инотропного действия. Наряду с этим карведилол, обладая a1-блокирующей составляющей, улучшает кровоснабжение миокарда за счет коронарной вазодилатации и перераспределения кровотока в пользу субэндокардиальных участков, находящихся в неблагоприятных условиях при ишемии. К положительным свойствам карведилола, выгодно отличающим его от других представителей b-адреноблокаторов, является его способность предупреждать развитие толерантности к нитратам. Последнее обстоятельство остается серьезной проблемой при лечении больных с ишемической болезнью сердца, составляя более половины всех случаев. На сегодняшний день имеются свидетельства о положительном эффекте карведилола при разных формах ишемической болезни сердца – от стенокардии напряжения до острого инфаркта миокарда при их сочетании с артериальной гипертензией и застойной сердечной недостаточностью.
Присутствие у карведилола неселективной b-адренергической блокады позволяет препарату сохранить ряд потенциально важных для больных с опасными для жизни нарушениями сердечного ритма свойств: эффективное предотвращение гипокалиемии и выраженное антифибрилляторное действие. В то же время применение карведилола не является более безопасным, чем других неселективных b-адреноблокаторов, особенно у больных с хроническим обструктивным заболеванием легких и сахарным диабетом 1-го типа.
Наличие дополнительной a1-адреноблокирующей активности позволяет карведилолу проявлять уникальное влияние на метаболизм, что выгодно отличает его от других представителей этого класса. Первое и самое важное состоит в безусловном повышении чувствительности периферических тканей к инсулину, в то время как другие представители этого класса ее снижают. По результатам проведенных исследований, большинство обычных b-адреноблокаторов наряду со снижением чувствительности тканей к инсулину вызывают увеличение секреции инсулина, что предрасполагает к развитию сахарного диабета 2-го типа.
По результатам проведенных исследований, установлено устойчивое благоприятное влияние карведилола на липидный профиль крови, которое заключается в снижении уровней общего холестерина, холестерина липопротеинов низкой плотности и повышении холестерина липопротеинов высокой плотности, при этом уровень триглицеридов не меняется либо несколько повышается. Как известно, групповым свойством b-адреноблокаторов, связанным с подавлением b1-структур жировой ткани, является повышение именно триглицеридов, описанное, например, для пропранолола, атенолола, метопролола, бисопролола. Подавляя активность гормонзависимой триглицеридлипазы, b-адреноблокаторы вызывают снижение уровня свободных жирных кислот и повышение триглицеридов крови, причем влияние пропранолола – неселективного b-адреноблокатора – значительно превосходит эффект других представителей этой группы. Именно благодаря способности вызывать блокаду a-адренергических участков, что, безусловно, устраняет антилиполитический эффект a-адренергической стимуляции, карведилол существенно уменьшает степень повышения уровня триглицеридов в периферической крови.
Таким образом, можно заключить, что a1-адреноблокирующие свойства карведилола гармонично дополняют его основную способность подавлять активность b-адренергических структур 1-го и 2-го подтипа и обеспечивают препарату улучшенный гемодинамический и метаболический профиль по сравнению с другими представителями группы b-адреноблокаторов.
По физико-химическим свойствам карведилол относится к липофильным b-адреноблокаторам, причем по степени растворимости в жирах он сравним с эталонным пропранололом и значительно превосходит остальные липофильные b-адреноблокаторы. Это предопределяет показатели всасываемости и биоусвояемости, преимущественный метаболизм препарата в печени, а также его способность проникать через гематоэнцефалический барьер, то есть все основные свойства, характерные для липофильных веществ в целом.
Кардиопротекторное действие b-адреноблокаторов, по современным взглядам, напрямую связано с их способностью растворяться в жирах. В ряде плацебо-контролируемых исследований показано, что у больных, перенесших инфаркт миокарда, снижение смертности происходило при лечении лишь липофильными b-адреноблокаторами без внутренней симпатомиметической активности. Аналогичные данные были получены у больных с хронической сердечной недостаточностью, у которых происходило снижение риска внезапной смерти лишь под влиянием липофильных, но не гидрофильных b-адреноблокаторов.
Вероятным механизмом, объясняющим эти клинические наблюдения, можно считать результаты, полученные в эксперименте и свидетельствующие о механическом преобладании центральных вагусных влияний за счет подавления активности b-адренорецепторов, расположенных в центральной нервной системе. Такое влияние липофильных b-адреноблокаторов создает условия для дополнительного антифибрилляторного действия.
Для химической формулы карведилола описаны два эффекта, как принято считать, не связанных с его основной способностью подавлять активность рецепторов b1-, b2- и a1-типа: антиоксидантная активность, а также блокада натриевых и кальциевых каналов. Последнее действие является важной компонентой церебропротекторного влияния карведилола, что установлено в экспериментальных работах: препарат достоверно снижал смертность от инсульта у крыс со спонтанным его развитием.
Сегодня не вызывает сомнения тот факт, что оксидантный стресс является существенным фактором развития атеросклероза, ишемии и инфаркта миокарда, хронической сердечной недостаточности, нарушений сердечного ритма, в том числе реперфузионных аритмий. Накапливаясь в избытке в биологических средах организма, свободные радикалы вызывают окисление липопротеидов низкой плотности, существенно увеличивая их атерогенный потенциал, а окисление липидного слоя клеточных мембран ведет к их повреждению и гибели. Понятно, что подавление оксидантного стресса является важной задачей современной клинической фармакологии.
В многочисленных исследованиях показано, что карведилол уменьшает образование свободных радикалов в нейтрофилах, тормозит вызываемое свободными радикалами окисление липопротеидов низкой плотности, защищает эндотелиальные клетки от повреждения в условиях оксидантного стресса. По выраженности данного эффекта карведилол превосходит другие b-адреноблокаторы, а также антагонисты кальция и ингибиторы ангиотензинпревращающего фермента. Антиоксидантные свойства ряда b-адреноблокаторов были установлены достаточно давно, причем их выраженность напрямую зависела от степени липофильности и способности пенетрировать бислой сарколеммы, ограничивая реагентную способность фосфолипидов. В клинических условиях такой эффект липофильных b-адреноблокаторов не был значимым, поскольку реализовывался в дозах, существенно превосходящих терапевтические.
Уникальную антиоксидантную способность карведилола связывают с особенностями химической структуры препарата: наличием в его молекуле карбазольной группы, которая связывает образующиеся свободные радикалы и создает эффект «ловушки». Описанный эффект присущ не только карведилолу, но и нескольким его метаболитам и, что важно, не сопровождается истощением в клетке пула естественных антиоксидантов – a-токоферола и глутатиона. Благодаря эффекту «улавливания» свободных радикалов карведилол проявляет значительно более выраженное, чем другие b-адреноблокаторы, защитное действие на органы-мишени при всех клинических ситуациях, что сопровождается доказанным положительным результатом.
Высокая эффективность и безопасность карведилола, доказанная в большом количестве клинических трайлов, позволяет использовать этот препарат при лечении самых разнообразных сердечно-сосудистых заболеваний: острый инфаркт миокарда, стабильная стенокардия напряжения, артериальная гипертензия, гипертонические кризы, подавление желудочковых эктопий, предотвращение мерцания и трепетания предсердий. Доказан положительный эффект препарата при сахарном диабете.
Наиболее ярко продемонстрировано положительное влияние карведилола при хронической сердечной недостаточности. Без преувеличения можно заключить, что на сегодняшний день карведилол прочно утвердился в качестве золотого стандарта в лечении больных с систолической дисфункцией левого желудочка. За счет уникального гемодинамического и метаболического профиля, а также благодаря полезным дополнительным эффектам препарат проявляет наиболее выраженное, чем другие b-адреноблокаторы, влияние на показатели выживаемости у больных с хронической сердечной недостаточностью.
Бета-адреноблокаторы III поколения в лечении сердечно-сосудистых заболеваний
Современную кардиологию невозможно представить без препаратов группы бета-адреноблокаторов, которых в настоящее время известно более 30 наименований.
Современную кардиологию невозможно представить без препаратов группы бета-адреноблокаторов, которых в настоящее время известно более 30 наименований. Необходимость включения бета-адреноблокаторов в программу лечения сердечно-сосудистых заболеваний (ССЗ) очевидна: за последние 50 лет кардиологической клинической практики бета-адреноблокаторы заняли прочные позиции в профилактике осложнений и в фармакотерапии артериальной гипертонии (АГ), ишемической болезни сердца (ИБС), хронической сердечной недостаточности (ХСН), метаболическом синдроме (МС), а также при некоторых формах тахиаритмий. Традиционно в неосложненных случаях медикаментозное лечение АГ начинают с бета-адреноблокаторов и диуретиков, снижающих риск развития инфаркта миокарда (ИМ), нарушения мозгового кровообращения и внезапной кардиогенной смерти.
Концепция опосредованного действия лекарственных средств через рецепторы тканей различных органов была предложена N.?Langly в 1905 г., а в 1906 г. H.?Dale подтвердил ее в практике.
В 90-е годы было установлено, что бета-адренорецепторы подразделяются на три подтипа:
Способность блокировать влияние медиаторов на бета1-адренорецепторы миокарда и ослабление влияния катехоламинов на мембранную аденилатциклазу кардиомиоцитов с уменьшением образования циклического аденозинмонофосфата (цАМФ) определяют основные кардиотерапевтические эффекты бета-адреноблокаторов.
Антиишемический эффект бета-адреноблокаторов объясняется снижением потребности миокарда в кислороде, вследствие уменьшения частоты сердечных сокращений (ЧСС) и силы сердечных сокращений, возникающих при блокировании бета-адренорецепторов миокарда.
Бета-блокаторы одновременно обеспечивают улучшение перфузии миокарда за счет уменьшения конечного диастолического давления в левом желудочке (ЛЖ) и увеличения градиента давления, определяющего коронарную перфузию во время диастолы, длительность которой увеличивается в результате урежения ритма сердечной деятельности.
Антиаритмическое действие бета-адреноблокаторов, основанное на их способности уменьшать адренергическое влияние на сердце, приводит к:
Бета-адреноблокаторы повышают порог возникновения фибрилляции желудочков у больных острым ИМ и могут рассматриваться как средства профилактики фатальных аритмий в остром периоде ИМ.
Гипотензивное действие бета-адреноблокаторов обусловлено:
Препараты из группы бета-адреноблокаторов отличаются по наличию или отсутствию кардиоселективности, внутренней симпатической активности, мембраностабилизирующим, вазодилятирующим свойствам, растворимости в липидах и воде, влиянию на агрегацию тромбоцитов, а также по продолжительности действия.
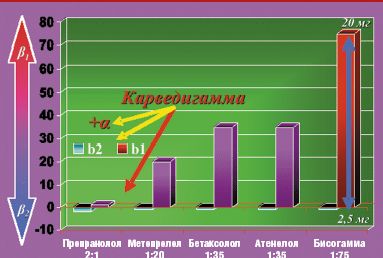
Влияние на бета2-адренорецепторы определяет значительную часть побочных эффектов и противопоказаний к их применению (бронхоспазм, сужение периферических сосудов). Особенностью кардиоселективных бета-адреноблокаторов по сравнению с неселективными является большое сродство к бета1-рецепторам сердца, чем к бета2-адренорецепторам. Поэтому при использовании в небольших и средних дозах эти препараты оказывают менее выраженное влияние на гладкую мускулатуру бронхов и периферических артерий. Следует учитывать, что степень кардиоселективности неодинакова у различных препаратов. Индекс ci/бета1 к ci/бета2, характеризующий степень кардиоселективности, составляет 1,8:1 для неселективного пропранолола, 1:35 — для атенолола и бетаксолола, 1:20 — для метопролола, 1:75 — для бисопролола (Бисогамма). Однако следует помнить, что селективность дозозависима, она снижается с повышением дозы препарата (рис. 1).
В настоящее время клиницисты выделяют три поколения препаратов с бета-блокирующим эффектом.
I поколение — неселективные бета1- и бета2-адреноблокаторы (пропранолол, надолол), которые наряду с отрицательными ино-, хроно- и дромотропными эффектами обладают способностью повышать тонус гладкой мускулатуры бронхов, сосудистой стенки, миометрия, что существенно ограничивает их использование в клинической практике.
II поколение — кардиоселективные бета1-адреноблокаторы (метопролол, бисопролол), благодаря высокой селективности в отношении бета1-адренорецепторов миокарда обладают более благоприятной переносимостью при длительном применении и убедительной доказательной базой долгосрочного прогноза жизни при лечении АГ, ИБС и ХСН.
В середине 1980-х годов на мировом фармацевтическом рынке появились бета-адреноблокаторы III поколения с низкой селективностью к бета1, 2-адренорецепторам, но с сочетанной блокадой альфа-адренорецепторов.
Препараты III поколения — целипролол, буциндолол, карведилол (его дженерический аналог с брендовым названием Карведигамма®) обладают дополнительными вазодилятирующими свойствами за счет блокады альфа-адренорецепторов, без внутренней симпатомиметической активности.
В 1982–1983 годах в научной медицинской литературе появились первые сообщения о клиническом опыте применения карведилола при лечении ССЗ.
Ряд авторов выявили протективное действие бета-адреноблокаторов III поколения на клеточные мембраны. Это объясняется, во-первых, ингибированием процессов перекисного окисления липидов (ПОЛ) мембран и антиоксидантным действием бета-блокаторов и, во-вторых, снижением влияния катехоламинов на бета-рецепторы. Некоторые авторы связывают мембранстабилизирующее действие бета-блокаторов с изменением проводимости натрия через них и ингибированием ПОЛ.
Указанные дополнительные свойства расширяют перспективы применения данных лекарственных средств, поскольку нивелируют характерное для первых двух поколений отрицательное влияние на сократительную функцию миокарда, углеводный и липидный обмен и в то же время обеспечивают улучшение перфузии тканей, позитивное влияние на показатели гемостаза и уровень оксидативных процессов в организме.
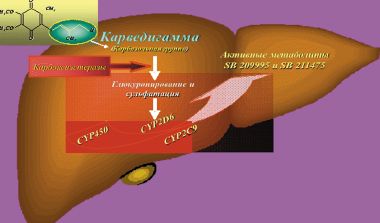
Карведилол метаболизируется в печени (глюкуронирование и сульфатация) с помощью ферментной системы цитохрома Р450, с использованием семейства ферментов — CYP2D6 и CYP2C9. Антиоксидантное действие карведилола и его метаболитов обусловлено наличием в молекулах карбазольной группы (рис. 2).
Метаболиты карведилола — SB 211475, SB 209995 угнетают ПОЛ в 40–100 раз активнее, чем сам препарат, а витамин Е — примерно в 1000 раз.
Применение карведилола (Карведигаммы®) при лечении ИБС
Согласно результатам целого ряда завершенных многоцентровых исследований, бета-адреноблокаторы оказывают выраженный антиишемический эффект. Необходимо отметить, что антиишемическая активность бета-адреноблокаторов соизмерима с активностью антагонистов кальция и нитратов, но, в отличие от этих групп, бета-адреноблокаторы не только улучшают качество, но и увеличивают продолжительность жизни пациентов с ИБС. Согласно результатам метаанализа 27 многоцентровых исследований, в которых приняло участие более 27 тыс. человек, селективные бета-адреноблокаторы без внутренней симпатомиметической активности у больных с острым коронарным синдромом в анамнезе снижают риск развития повторного ИМ и смертность от инфаркта на 20% [1].
Однако не только селективные бета-адреноблокаторы положительно влияют на характер течения и прогноз у пациентов с ИБС. Неселективный бета-адреноблокатор карведилол также продемонстрировал очень хорошую эффективность у больных со стабильной стенокардией. Высокая антиишемическая эффективность данного препарата объясняется наличием дополнительной альфа1-блокирующей активности, способствующей дилятации коронарных сосудов и коллатералей постстенотической области, а значит — улучшению перфузии миокарда. Кроме того, карведилол обладает доказанным антиоксидантным эффектом, связанным с захватом свободных радикалов, высвобождающихся в период ишемии, что обусловливает его дополнительное кардиопротекторное действие. Одновременно карведилол блокирует апоптоз (программируемая смерть) кардиомиоцитов в зоне ишемии, сохраняя объем функционирующего миокарда. Как было показано, метаболит карведилола (ВМ 910228) обладает меньшим бета-блокирующим эффектом, но является активным антиоксидантом, блокируя перекисное окисление липидов, «отлавливая» активные свободные радикалы OH–. Этот дериват сохраняет инотропный ответ кардиомиоцитов на Ca++, внутриклеточная концентрация которого в кардиомиоците регулируется Ca++-насосом саркоплазматического ретикулума. Поэтому карведилол оказывается более эффективным в лечении ишемии миокарда через ингибирование повреждающего действия свободных радикалов на липиды мембран субклеточных структур кардиомиоцитов [2].
Благодаря этим уникальным фармакологическим свойствам, карведилол может превосходить традиционные бета1-селективные адреноблокаторы в плане улучшения перфузии миокарда и способствовать сохранению систолической функции у больных ИБС. Как показано Das Gupta et al., у больных с дисфункцией ЛЖ и сердечной недостаточностью, развившейся вследствие ИБС, монотерапия карведилолом снижала давление наполнения, а также увеличивала фракцию выброса (ФВ) ЛЖ и улучшала показатели гемодинамики, при этом не сопровождаясь развитием брадикардии [3].
Согласно результатам клинических исследований у больных хронической стабильной стенокардией, карведилол снижает ЧСС в покое и при физической нагрузке, а также увеличивает ФВ в покое. Сравнительное исследование карведилола и верапамила, в котором принимало участие 313 пациентов, показало, что, по сравнению с верапамилом, карведилол в большей степени уменьшает ЧСС, систолическое АД и произведение ЧСС ´ АД при максимально переносимой физической нагрузке. Более того, карведилол обладает более благоприятным профилем переносимости [4].
Важно, что карведилол, по-видимому, более эффективен при лечении стенокардии, чем обычные бета1-адреноблокаторы. Так, в ходе 3-месячного рандомизированного многоцентрового двойного слепого исследования карведилол напрямую сравнивали с метопрололом у 364 пациентов со стабильной хронической стенокардией. Они принимали карведилол по 25–50 мг два раза в сутки или метопролол по 50–100 мг два раза в сутки [5]. В то время как оба препарата продемонстрировали хорошее антиангинальное и противоишемическое действие, карведилол более значительно увеличивал время до депрессии сегмента ST на 1 мм при физической нагрузке, чем метопролол. Переносимость карведилола была очень хорошей, и, что важно, при увеличении дозы карведилола не произошло заметных изменений типов нежелательных явлений.
Примечательно, что карведилол, не обладающий, в отличие от других бета-адреноблокаторов, кардиодепрессивным действием, улучшает качество и продолжительность жизни пациентов с острым ИМ (CHAPS) [6] и постинфарктной ишемической дисфункцией ЛЖ (CAPRICORN) [7]. Многообещающие данные были получены в ходе исследования Carvedilol Heart Attack Pilot Study (CHAPS) — пилотного исследования влияния карведилола на развитие ИМ. Это было первое рандомизированное исследование, в котором сравнивали карведилол с плацебо у 151 больного после острого ИМ. Лечение начинали в течение 24 часов с момента появления болей в грудной клетке, а дозу препарата увеличивали до 25 мг два раза в сутки. Главными конечными точками исследования были функция ЛЖ и безопасность препарата. Больных наблюдали в течение 6 месяцев с момента начала заболевания. Согласно полученным данным, частота развития серьезных кардиальных событий уменьшилась на 49%.
Полученные в ходе исследования CHAPS эхографические данные 49 пациентов со сниженной ФВ ЛЖ (
А. М. Шилов*, доктор медицинских наук, профессор
М. В. Мельник*, доктор медицинских наук, профессор
А. Ш. Авшалумов**
*ММА им. И. М. Сеченова, Москва
**Клиника Московского института кибернетической медицины, Москва