катамениальный пневмоторакс что это
Катамениальный пневмоторакс
Записаться на прием
Задать вопрос онлайн
Заказать обратный звонок
— Владимир Александрович, расскажите подробнее о вариациях пневмоторакса. Что такое катамениальный (менструальный) пневмоторакс?
— Как воздух попадает в плевральную полость у таких пациенток?
Согласно наблюдениям специалистов, одной из особенностью таких пациенток является наличие небольших отверстий размером 2-4 мм в куполе диафрагмы справа. У женщины в период овуляции раскрываются маточные трубы и воздух через влагалище попадает в живот. Поскольку в легком давление отрицательное, то воздух туда насасывается и возникает пневмоторакс.
— Симптомы такие же как и при спонтанном пневмотораксе?
В большинстве, катамениальный пневмоторакс протекает в легкой форме. Данное состояние может сопровождаться болью в грудной клетке, усиливающейся во время глубокого вдоха. Мне приходилось наблюдать пациентку, у которой диагностировали катамениальный пневмоторакс. До этого она была несколько раз, циклично госпитализирована по результатам проведения рентгена. Женщина в последствии привыкла к данному состоянию и уже не обращала внимание на боль в правом боку в период менструации. После менструации все рассасывалось и на следующий цикл вновь повторялось. Мы выявили в чем причина такой периодичности и подобрали лечение.
— Какие методы лечения катамениального пневмоторакса существуют?
Если состояние пациентки четко связано с менструальным циклом и она не планирует детей, то решением станет операция по перевязке маточных труб. Врач может провести ее лапароскопически. После операции воздух не будет поступать внутрь живота. Вторым методом в лечении катамениального пневмоторакса является гормональная терапия. Совместно с гинекологом пациентке назначаются гормональные таблетки, которые прервут менструальный цикл.
— А если женщина планирует рожать детей?
Сохранить репродуктивную функцию и устранить проблему возможно путем препятствия диафрагме. Это операции по резекции диафрагмы с различными вариантами ушивания, в том числе и с применением синтетического сетчатого импланта, которые закроют отверстие. Важно, чтобы хирурги не путали это состояние с первичным спонтанным пневмотораксом. Иначе это может только ухудшить ситуацию.
— Вы сказали, что гормональные таблетки назначают гинекологи. Они знают о таком заболевании? Можно ли сразу прийти к гинекологу и не наведываться в другие клиники, если женщина осознала причину беспокойств?
К нашему огорчению, мало гинекологов знают о катамениальном пневматороксе. Часто когда торакальные хирурги отправляют к ним пациенток, они утверждают, что подобных состояний не бывает и это все придумали врачи. Именно поэтому важно, чтобы пациентка лучше осознавала свое состояние и могла передать информацию специалистам.
— После климакса стихают симптомы менструального пневмоторакса?
Да, пневмоторакс полностью сходит на нет после климакса. Репродуктивная функция снижается и заболевание больше не беспокоит женщину.
— Какие виды помимо катамениального пневмоторакса существуют?
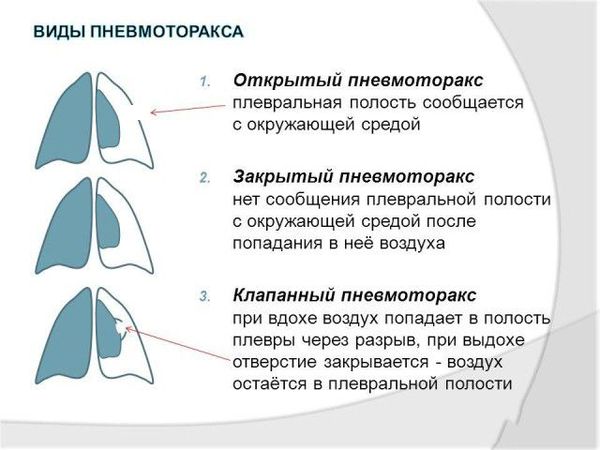
— Чем отличаются открытый и закрытый пневмоторакс?
Это классификация по механизму возникновения. Закрытый пневмоторакс означает, что проникновение в плевральную полость воздуха происходит однократно. Он может рассосаться самостоятельно и неожиданно за нескольких дней. Например, это встречается в ятрогенном пневмотораксе. Открытый пневмоторакс характеризуется свободно поступающим воздухом, образуя колебательные движения.
— Что значит напряженный пневмоторакс и чем опасно промедление с операцией?
— Почему пациентам с различными видами пневмоторакса стоит обратиться в торакальное отделение клиники МОНИКИ?
В клинике МОНИКИ торакальная хирургия имеет большие традиции. С 2019 года торакальное отделение работает на базе первого хирургического. Клиника оснащена всем необходимым оборудованием с точки зрения диагностики и проведения торакальных операций. Наши специалисты имеют многолетний опыт. Ежегодно мы проводим около 150 операций только по пневмотораксу. Работаем абсолютно с любыми состояниями и принимаем граждан со всей России.
Катамениальный пневмоторакс как проявление легочных форм эндометриоза
1) ФГБОУ ВО «Самарский государственный медицинский университет» Минздрава России, Самара, Россия;
2) ИПО «Самарский государственный медицинский университет» Минздрава России, Самара, Россия;
3) ГБУЗ «Самарская областная клиническая больница им. В.Д. Середавина», Самара, Россия
Катамениальный пневмоторакс (КП) – спонтанный рецидивирующий пневмоторакс, встречающийся у женщин репродуктивного периода. По этиологии КП является проявлением легочных форм эндометриоза (ЛЭ). Представлены клинические случаи наблюдения КП вследствие ЛЭ в период с 2015—2017 гг. и выработанная тактика обследования и ведения пациенток с данной патологией. Обнаружен и пролечен хирургическим путем КП у 3 пациенток вследствие изолированного ЛЭ и в сочетании с генитальными формами эндометриоза. Предложен мультидисциплинарный подход ведения с целью предотвращения рецидивирования и прогрессирования заболевания в течение года наблюдения от манифестации. Хирургическая тактика ведения пациенток с КП вследствие ЛЭ заключается в торакоскопии, предпринятой по поводу пневмоторакса, независимо от наличия либо отсутствия данных за буллезное перерождение легких у женщин репродуктивного возраста, и устранения причины пневмоторакса. Применение диеногеста с целью медикаментозной коррекции, как изолированных легочных форм эндометриоза, так и сочетанных с легочных генитальных форм эндометриоза после проведенного хирургического лечения, является оправданным, с точки зрения предотвращения рецидивирования КП и прогрессирования эндометриоза. Диеногест безопасен в плане длительного применения и отсутствия развития тяжелых побочных эффектов, что способствует приверженности пациенток к длительной терапии заболевания.
Катамениальный пневмоторакс (КП) – спонтанный рецидивирующий пневмоторакс, встречающийся у женщин репродуктивного возраста. По этиологии КП может быть проявлением легочных форм эндометриоза (ЛЭ), обусловленных присутствием гетеротопических очагов эндометрия в грудной полости [1]. ЛЭ описывается как редкая форма заболевания, представляющая определенные трудности в постановке диагноза, проявляющаяся 4 клиническими синдромокомплексами: КП, катамениальным гемотораксом, кровохарканием и легочными узлами [2].
Частота встречаемости спонтанного пневмоторакса, по данным коллектива авторов, на базе ГБУЗ НИИ СП им. Н.В.Склифосовского за 10 лет наблюдения составила 27 случаев у женщин репродуктивного возраста. В структуре выявленных случаев у 5 (18,5% от выявленных) пациенток пневмоторакс либо сочетался с другими легочными и генитальными формами эндометриоза, либо развился во время менструации, но без макроскопических признаков и морфологической верификации ЛЭ [3].
В Федеральных рекомендациях по ведению пациенток с генитальным и другими формами эндометриоза подчеркнута необходимость совместного ведения таких пациенток специалистами смежных специальностей [4]. На территории Российской Федерации клинические рекомендации по спонтанному пневмотораксу находятся на этапе разработки [5].
Цель данной статьи – представить клинические случаи наблюдения КП вследствие ЛЭ в период 2015—2017 гг. и выработанную нами тактику обследования и ведения пациенток с данной патологией.
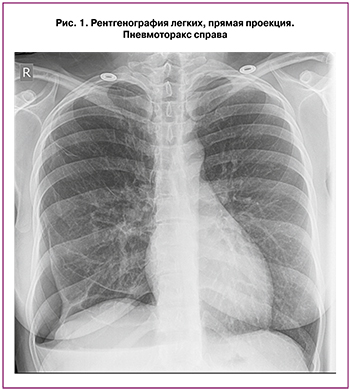
Клиническое наблюдение№ 1. Пациентка П., 39 лет, госпитализирована в хирургическое торакальное отделение ГБУЗ СОКБ им В.Д. Середавина с клиникой правостороннего рецидивного спонтанного пневмоторакса. В анамнезе — первый эпизод пневмоторакса был зарегистрирован в 2009 г. Тогда же была выполнена торакоскопия, резекция верхней доли правого легкого, надрыв которой вследствие спаечного процесса с грудной стенкой был расценен как причина пневмоторакса. Данных об осмотре диафрагмы и возможной ее патологии в протоколе оперативного вмешательства не обнаружено. Пациентка была выписана с выздоровлением, последующее диспансерное наблюдение в течение 3-х лет не выявило какой-либо послеоперационной патологии. Рецидив спонтанного пневмоторакса случился спустя 8 лет после операции (рис. 1).
Что такое спонтанный пневмоторакс? Причины возникновения, диагностику и методы лечения разберем в статье доктора Поветкина А. П., хирурга со стажем в 13 лет.
Определение болезни. Причины заболевания
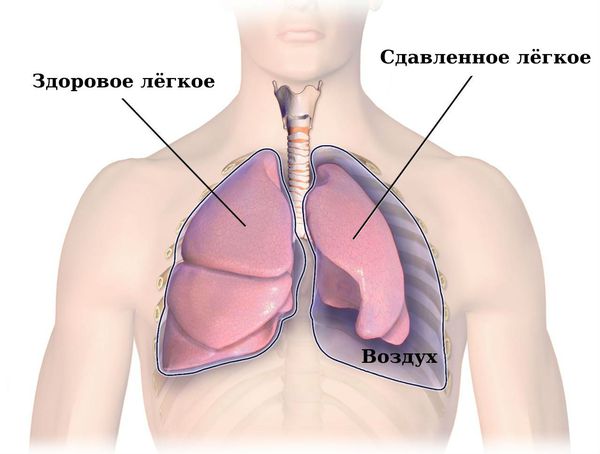
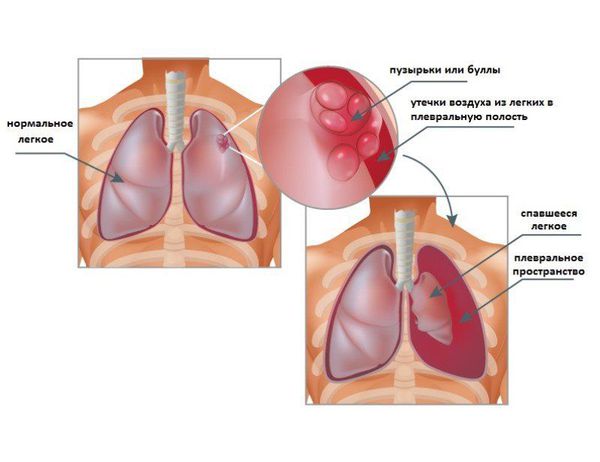
Спонтанный пневмоторакс — это скопление воздуха между лёгкими и грудной стенкой, не связанное с травмой, хирургическим вмешательством или иным воздействием на грудную клетку или лёгкое (например, баротравмой).
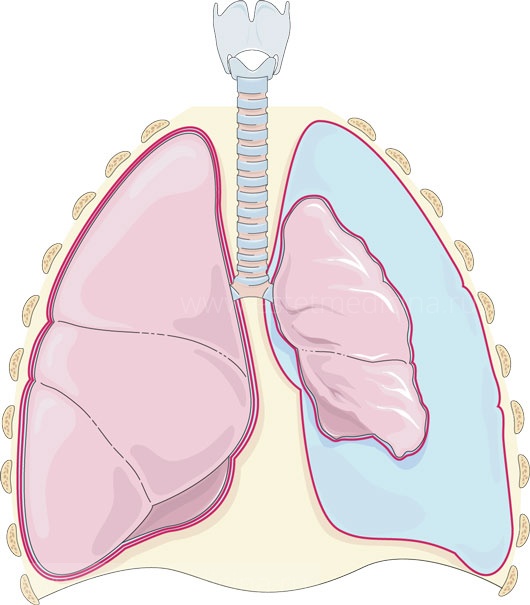
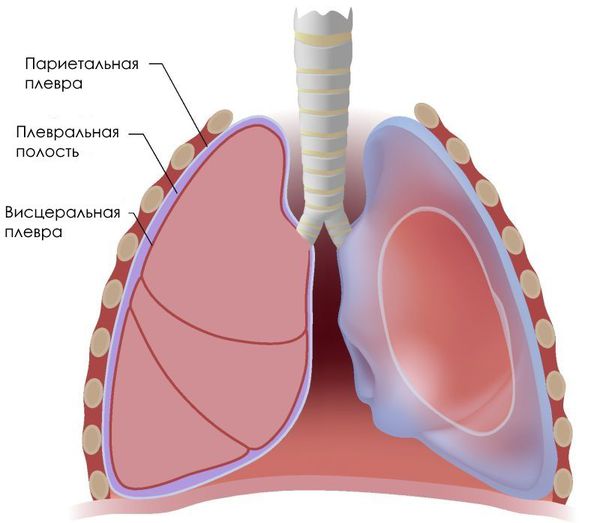
Щель между лёгкими и грудной стенкой называется плевральной полостью. Она покрыта плеврой — серозной оболочкой, которая состоит из двух листков: висцерального и париетального (пристеночного). Висцеральный листок покрывает лёгкие, а париетальный — внутреннюю стенку грудной клетки.
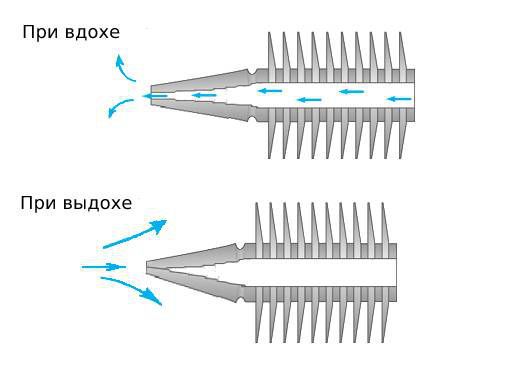
Можно представить, что плевра — это своего рода мешок, в который вдавлено лёгкое. Такая картина напоминает человека, сидящего в пуф-мешке. В норме этот мешок-плевра герметичный, давление в нём всегда ниже атмосферного, то есть отрицательное (в норме воздух там отсутствует). За счёт этого лёгкие всё время находятся в расправленном состоянии, полноценно наполняются вдыхаемым воздухом и кислородом и выделяют углекислый газ. При спонтанном пневмотораксе воздух из лёгких проникает в плевральную полость из-за нарушения целостности висцеральной плевры.
Факторы риска спонтанного пневмоторакса
Спонтанный пневмоторакс возникает без очевидной причины, но существуют некоторые факторы риска:
Катамениальный (менструальный) пневмоторакс
Иногда симптомами грудного эндометриоза служат боли в груди во время менструаций и в предменструальном периоде. Если очаги располагаются в бронхах, то синхронно с менструальными кровотечениями из половых путей может наблюдаться также кровохарканье. В тот же период (за сутки до начала менструации и в течение 72 часов после) возможно появление воздуха в плевральной полости — развитие пневмоторакса.
Симптомы спонтанного пневмоторакса
Чаще всего первым симптомом пневмоторакса является острая боль на стороне поражения и кашель. Непосредственно над плевральной полостью проходят нервы плечевого сплетения, поэтому боль может «отдавать» в плечо на стороне поражения. Но иногда пациенты просто чувствуют дискомфорт либо какое-то непонятное ощущение, которое обычно описывают как «клокотание в груди». Если пневмоторакс уже был, то многие пациенты сразу говорят: «У меня снова внутри воздух».
Если воздуха скопилось мало, то симптомов может практически не быть. Когда воздуха становится больше, повышается давление в плевральной полости, возникает учащённое сердцебиение (тахикардия), иногда вены на шее набухают и не спадаются, грудная клетка расширяется на стороне поражения, увеличиваются межрёберные промежутки.
Патогенез спонтанного пневмоторакса
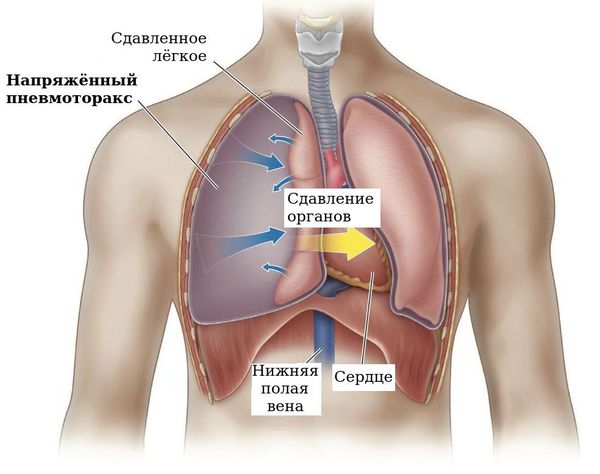
С увеличением количества воздуха в плевральной полости повышается и давление, лёгкое сжимается, в результате чего оно может перестать выполнять свою функцию. Лёгкое уже не может полноценно вентилироваться вдыхаемым воздухом и обеспечивать газообмен. Сдавливаются сердце и сосуды. Возникает порочный круг:
В последующем в спавшемся лёгком возникают воспалительные процессы, которые в ряде случаев могут носить необратимый характер.
Иногда место, где произошёл разрыв плевры, работает как клапан, то есть воздух из лёгкого поступает в плевральную полость, а обратно не идёт. Такое состояние называется клапанный пневмоторакс, оно приводит к напряжённому пневмотораксу.
Патогенез катамениального пневмоторакса
Пути проникновения клеток эндометрия в грудную полость до конца не известны. Описаны случаи эндометриоза головного мозга, поэтому возможно метастатическое распространение с кровью.
Классификация и стадии развития спонтанного пневмоторакса
По наличию провоцирующего фактора:
По этиологии:
1. Первичный — это пневмоторакс, который случается без очевидных причин у прежде здоровых людей.
2. Вторичный — это пневмоторакс, возникающий на фоне имеющихся заболеваний, среди которых:
По механизму:
По кратности возникновения:
Имеет значение, когда возник рецидивный пневмоторакс (после консервативного лечения, дренирования или операции) и сколько эпизодов было до этого, потому что после каждого эпизода пневмоторакса в плевральной полости формируются всё новые и новые рубцовые изменения как плевры, так и лёгких, которые в дальнейшем в той или иной мере затрудняют лечение. Поэтому лечение пневмоторакса должно происходить своевременно и наиболее оптимальными методами.
Тяжесть пневмоторакса определяется как общеклиническими проявлениями (степенью развития дыхательной и сердечно-сосудистой недостаточности), так и степенью коллапса лёгкого, которую выявляют по данным рентгенографии либо компьютерной томографии органов грудной клетки. По степени коллапса лёгкого выделяют:
Как правило, при верхушечном и малом пневмотораксе общее состояние организма практически не страдает, и в этой ситуации возможно консервативное лечение.
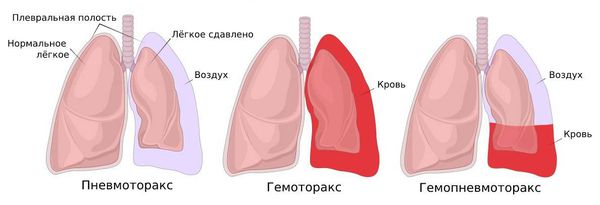
Классификация по стороне поражения. Всего в организме человека две плевральных полости, которые в норме не сообщаются между собой, поэтому в зависимости от того, где скопился воздух, различают:
По наличию осложнений:
В национальных клинических рекомендациях по лечению спонтанного пневмоторакса представлена такая классификация [48] :
Осложнения спонтанного пневмоторакса
Напряжённый пневмоторакс требует экстренного хирургического вмешательства — пункции плевральной полости. Пункция позволяет как можно скорее вывести воздух из плевральной полости и снизить давление, иначе такое состояние может в считанные минуты привести к смерти.
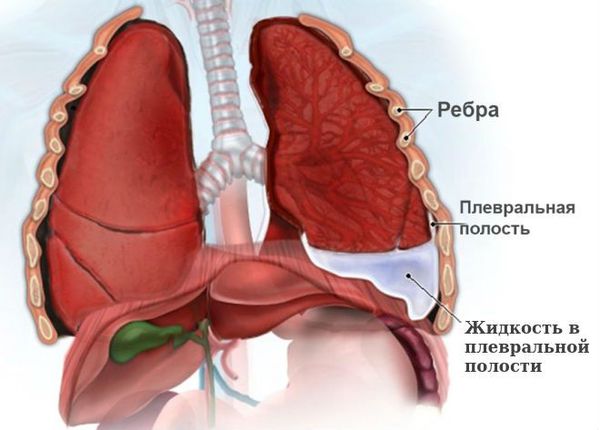
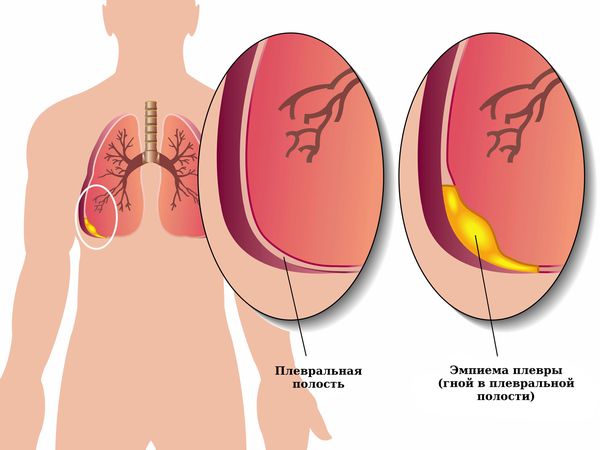
Если пневмоторакс не лечить, то на фоне нерасправленного лёгкого может прогрессировать воспаление плевры, в плевральной полости скапливается жидкость (гидропневмоторакс), возникает экссудативный плеврит, т. е. воспаление плевры с выделением жидкости. Появление жидкости на фоне воспаления плевры можно расценивать как начальную стадию эмпиемы плевры — появления гноя в плевральной полости.
Со временем в прозрачной жидкости в плевральной полости скапливается воспалительный белок — фибрин. Если инфекция не присоединяется, то фибрин замещается соединительной тканью, формируются спайки.
Если к жидкости присоединяется инфекция, которая может попасть из верхних дыхательных путей, то фибрин нагнаивается и формируется эмпиема плевры. Сочетание воздуха с гноем в плевральной полости называется пиопневмотораксом. Это тяжёлое заболевание, при котором образующиеся в результате гнойного воспаления токсины всасываются в кровь и разносятся по всему организму. Возникает общая интоксикация и сепсис, при котором страдают все органы и ткани.
Лечение эмпиемы плевры может быть разным, однако ткани лёгкого всё равно замещаются соединительной тканью, даже в большей степени, чем при воспалении без нагноения, и функция лёгких страдает. У ослабленных пациентов эмпиема плевры может прогрессировать и привести к смерти.
Пневмомедиастинум — проникновение воздуха в область вокруг сердца и магистральных сосудов — обычно тоже разрешается без последствий, однако иногда возможно развитие состояния, напоминающего напряжённый пневмоторакс: напряжённый пневмомедиастинум. При этом воздух под большим давлением скапливается в средостении, сдавливая сердце и сосуды, что может привести к остановке сердечной деятельности и смерти.
Диагностика спонтанного пневмоторакса
У пациентов и врачей всех специальностей должна быть настороженность по отношению к спонтанному пневмотораксу. Появление внезапных болей в грудной клетке, кашля, одышки, учащённого сердцебиения — это повод обратиться к врачу.
Анамнез
Сведения о заболеваниях лёгких и дыхательной системы в прошлом, о наличии факторов риска, системных заболеваний, операций на плевральной полости и лёгких являются ценной информацией.
Осмотр и физикальное обследование
При развитии подкожной эмфиземы будет сглаженность кожных контуров на грудной стенке, в области надключичных ямок или на шее.
При перкуссии (постукивании по грудной клетке) звук на стороне пневмоторакса, напротив, будет усилен и носить «коробочный оттенок».
Аускультация (выслушивание с помощью фонендоскопа) выявит ослабление дыхания на стороне пневмоторакса. Учащение пульса также один из частых признаков болезни.
Инструментальная диагностика
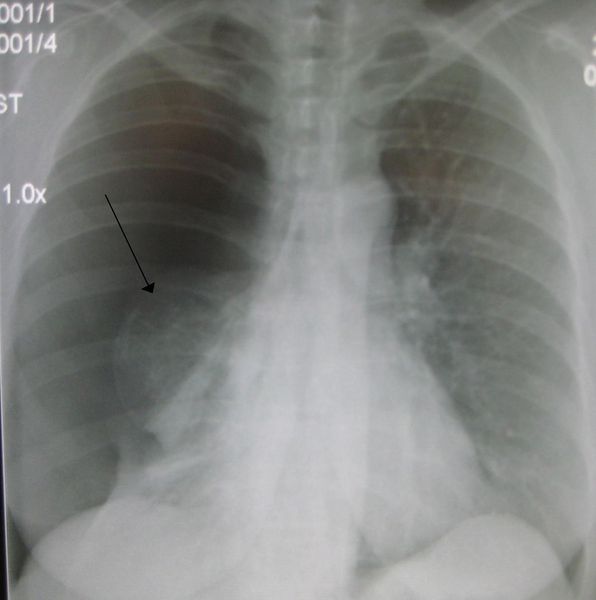
Основной инструментальный метод исследования, который выполняется на первом этапе диагностики — это рентгенография органов грудной клетки в двух проекциях. Делается два снимка на вдохе: один во фронтальной проекции («ансфас»), другой в боковой проекции («профиль») тем боком, на стороне которого предполагается пневмоторакс.
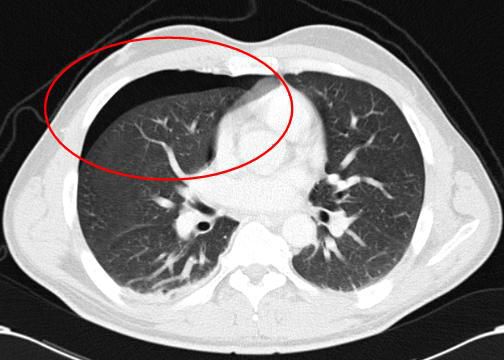
Как правило, контрастирование при проведении КТ не используют, если того не требуют особые обстоятельства, например обнаружение новообразования в лёгких или средостении или подозрение на тромбоэмболию лёгочной артерии (ТЭЛА).
Лабораторная диагностика
При развитии спонтанного неосложнённого пневмоторакса у практически здорового человека изменений в лабораторных анализах крови и мочи, как правило, не происходит. Однако всегда необходимо выполнять полный первичный лабораторный скрининг, который помогает выявить скрытые заболевания либо оценить степень компенсации сопутствующих болезней. Результаты лабораторных исследований являются «отправной точкой» для оценки динамики состояния пациента.
Дифференциальная диагностика
В первую очередь это все острые нарушения дыхания, которые в короткий промежуток времени могут привести к смерти пациента, а также заболевания сердца, особенно инфаркт миокарда.
Первичные заболевания лёгких и плевры могут сопровождаться признаками спонтанного пневмоторакса: пневмония, плеврит и т. д.
Лечение спонтанного пневмоторакса
Лечение спонтанного пневмоторакса преследует четыре цели:
При вторичном пневмотораксе необходимо лечение основного заболевания у пульмонолога, ревматолога паразитолога или инфекциониста. Спонтанный пневмоторакс проявляется как осложнение, поэтому роль торакального хирурга здесь больше имеет вспомогательный характер.
Консервативное лечение
Консервативное лечение допустимо при наличии двух условий:
Если есть боль, то назначаются анальгетики. Помогает кислородотерапия: если в среднем воздух из плевральной полости всасывается плеврой со скоростью 2 % в сутки, то при ингаляции кислородной смесью этот процесс ускоряется в 4 раза.
Плевральная пункция
Плевральную пункцию выполняют под местной анестезией, выраженных болей во время процедуры не возникает. Пациенты обычно хорошо переносят эту процедуру.
Дренирование плевральной полости
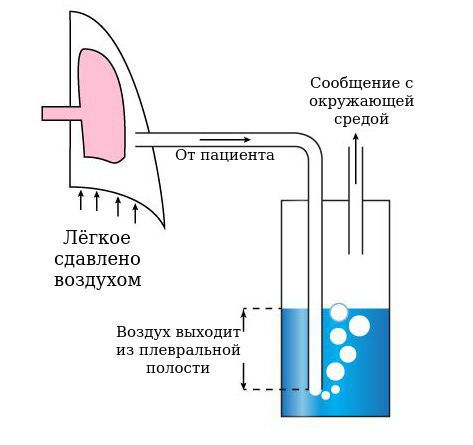
В настоящее время существуют специальные системы, сочетающие в себе небольшую иглу, в которую вставляется мягкий катетер. Благодаря этому при проколе грудной стенки сразу устанавливается катетер. После этого игла убирается и можно безопасно, без риска поранить иглой лёгкое откачать воздух из плевральной полости.
Если такой системы нет, то при откачивании воздуха с использованием иглы есть риск повредить лёгкое, так как оно будет расправляться и приблизится к грудной стенке и, соответственно, к игле. Кроме этого, после обычной пункции понять, есть ли рецидив пневмоторакса, можно только при выполнении контрольной рентгенограммы или по ухудшению состояния пациента. Другие методы осмотра носят вспомогательный характер, так как после пункции остатки воздуха в плевральной полости ещё сохраняются и можно обнаружить признаки пневмоторакса. Также известно, что при повторных пункциях успеха удаётся добиться лишь в одной трети случаев. Поэтому рекомендуется выполнять дренирование плевральной полости c помощью катетера.
Как уже было описано выше, через специальную иглу, которая служит стилетом-проводником, в плевральную полость устанавливается катетер диаметром менее 3 мм и фиксируется к коже. К катетеру присоединяется трубка, которая подключается к банке с водой. Конец трубки опускается под воду. Из банки выходит другая трубка, которая делает банку негерметичной, то есть сообщает полость банки с окружающей средой. Таким образом создаётся водный клапан, который выпускает воздух из плевральной полости и не даёт ему всосаться обратно. Чтобы ускорить процесс, банка присоединяется к активному аспиратору-отсосу, который откачивает воздух и создаёт отрицательное давление в плевральной полости, за счёт чего лёгкое расправляется.
Если же по прошествии трёх суток воздух поступает, то показано проведение хирургического лечения.
Хирургическое лечение
В редких случаях, если пациент ослаблен, имеет множество тяжёлых сопутствующих заболеваний, сами лёгкие сильно изменены (например, при хронической обструктивной болезни лёгких), решается вопрос о применении малоинвазивной помощи — установке бронхоблокатора.
Недостатком такого лечения является то, что клапан можно установить только на 10-14 дней, иногда он смещается, не всегда удаётся найти тот бронх, из которого происходит утечка воздуха.
Радикальным лечением спонтанного пневмоторакса считается атипичная резекция лёгкого и субтотальная плеврэктомия.
Всё больше клинических данных показывают, что химический плевродез — это простой и безопасный метод лечения спонтанного пневмоторакса. Тальк иногда вызывает системное воспаление и дыхательную недостаточность, однако такие побочные эффекты, как правило, связаны с высокими дозами склерозанта и мелким размером частиц.
Три основных метода, обеспечивающих выполнение атипичной резекции лёгкого и плеврэктомии:
Лечение катамениального (менструального) пневмоторакса
Особую категорию составляют пациентки с катамениальным пневмотораксом. Они должны проходить лечение у гинеколога. Считается, что радикальное лечение катамениального пневмоторакса возможно только при подавлении менструальной функции. Если женщина в дальнейшем не планирует беременность, то решается вопрос о перевязке маточных труб.
При наличии дефектов в диафрагме существует несколько методов хирургического вмешательства.
Все операции выполняются под общей анестезией с использованием раздельной интубации, которая позволяет отключить лёгкое на той стороне, где проводится вмешательство.
Если на контрольной рентгенограмме отсутствуют признаки пневмоторакса и наличия жидкости в плевральной полости, дренажи удаляются и пациент выписывается домой.
Послеоперационный период
Швы снимаются на 5 сутки после удаления последнего дренажа. Минимум на месяц после операции необходимо ограничить физическую нагрузку. На этот же период рекомендован особый охранительный режим. Нельзя переохлаждаться и простужаться.
Через три месяца рекомендуется проведение контрольной КТ органов грудной клетки с последующей консультацией торакального хирурга и определением дальнейшей тактики лечения.
Возможные послеоперационные осложнения
При использовании современных технологий хирургические доступы имеют минимальные размеры. У пациентов с нарушением свёртываемости крови иногда встречаются гематомы, которые, как правило, рассасываются самостоятельно и не требуют хирургических вмешательств.
Нагноения со стороны операционных ран также случаются редко, как правило, у ослабленных пациентов с иммунодефицитом и сахарным диабетом. Это особая категория больных, требующая другого подхода в лечении.
У пациентов, перенёсших множество рецидивов пневмоторакса и имеющих выраженные спаечные сращения и рубцовые изменения со стороны плевры, возможна повышенная кровоточивость во время операции. После операции иногда количество раневого отделяемого больше, чем у пациентов с непродолжительной историей заболевания. Чтобы предупредить скопление раневого отделяемого и формирования сгустков крови в плевральной полости, у данных пациентов длительно (до недели) проводится активная аспирация, обеспечивающая санацию плевральной полости и надёжную фиксацию лёгкого к грудной стенке.
Как правило, инфекционные осложнения со стороны плевральной полости при первичном спонтанном пневмотораксе не возникают. Исключения составляют также пациенты с сахарным диабетом и тяжёлым иммунодефицитом.
Прогноз. Профилактика
Таким образом, своевременное хирургическое лечение позволяет достигнуть хорошего результата и предотвратить неожиданные проблемы в дальнейшем.
Чтобы предотвратить развитие спонтанного пневмоторакса, необходимо избегать факторов риска, которые способствуют его возникновению. В первую очередь это касается курения.
Для людей, которые часто совершают перелёты или погружаются под воду, существуют особые указания.
Спонтанный пневмоторакс и перелёты
Если пневмоторакс возник в полёте, то своевременно оказать необходимую медицинскую помощь, как правило, невозможно. Единственный выход для пациента — постараться успокоиться, принять полусидячее положение, спокойно дышать, обеспечить доступ к кислороду.
Если всё-таки воздушные поездки неизбежны, то пациентам, у которых ранее был пневмоторакс либо имеется буллёзная эмфизема лёгких, необходимо обсудить с торакальным хирургом плановое хирургическое лечение, чтобы обезопасить себя в дальнейшем.
Спонтанный пневмоторакс и погружение под воду
Наличие спонтанного пневмоторакса в анамнезе является абсолютным противопоказанием для погружений под воду. Уже на глубине 1,5 м лёгкие начинают испытывать повышенную нагрузку, а при погружении на 10 м объём лёгких сокращается вдвое. Возникновение пневмоторакса в таких условиях с большой вероятностью может привести к смерти.
Погружения разрешены только пациентам, у которых был травматический пневмоторакс и нет проблем с лёгкими и плеврой, что может стать причиной рецидива пневмоторакса. В этом случает перед планируемыми погружениями всё-таки следует проконсультироваться у торакального хирурга и выполнить рентгенографию органов грудной клетки, чтобы исключить остаточный пневмоторакс.
Если же пациент всё-таки хочет совершать погружения при наличии риска развития спонтанного пневмоторакса, то необходимо также рассмотреть вопрос о проведении хирургического лечения.