каузалгия что это за болезнь
Каузалгия: что это за болезнь?
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Боль может определяться как острая и тупая, колющая или ноющая, давящая или распирающая. Перечисление определений можно продолжить, но вот особый медицинский термин – каузалгия – обозначает сильные продолжительные боли жгучего характера.
Код по МКБ-10
Эпидемиология
Целенаправленное выявление случаев возникновения КРБС типа II началось относительно недавно, поэтому статистика весьма ограничена. Так, по данным некоторых зарубежных исследований, частота развития синдрома каузалгии не превышает одного случая (0,82) на 100 тыс. пациентов с травмами конечностей. [1]
После операции на лучевой кости руки КРБС типа II возникает в 2-5% случаев, а после операции на стопе и голеностопном суставе – в 1,8% случаев. [2]
Причины каузалгии
Согласно описательной и ранговой шкале оценки интенсивности боли, каузалгия (от греч. kausis – жжение и algos – боль) соответствует 10 баллам, то есть боли нестерпимой.
С середины 90-х голов прошлого века Международная ассоциация по изучению боли (IASP) определяет каузалгию как синдром интенсивной жгучей боли после травматического повреждения нерва – комплексный регионарный болевой синдром II типа (КРБС II).
Каковы причины его возникновения? Если КРБС I типа возникает после повреждения мягких тканей или костей, то синдром каузалгии – результат повреждения и нарушения функций периферических нервов, в том числе, сенсорных и вегетативных нервных волокон. Это касается проходящих от позвоночника к нижним конечностям большеберцового и седалищного нервов, а также выходящих из плечевого сплетения длинных ветвей нервов верхних конечностей (мышечно-кожного, срединного и локтевого). [3]
Таким образом, каузалгия представляет собой тип хронической боли в виде нейрогенного болевого синдрома.
Факторы риска
Основные факторы риска каузалгии связаны с ранением, переломом, сильным ударом, возможным повреждением нерва при растяжении, ожоге или оперативном вмешательстве, а в некоторых случаях – с ампутацией.
Как отмечают специалисты, интенсивность проявления данного синдрома не связана с тяжестью поражения, и характерной особенностью является несоразмерность боли и тяжести травмы, но усилить симптомы и усугубить состояние пациента может посттравматический стресс и состояние депрессии. [4]
Патогенез
Как возникают болевые ощущения, подробно в публикации – Боль.
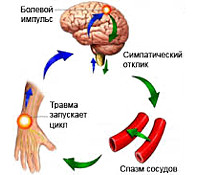
А патогенез каузалгии невропатологи объясняют участием в ее возникновении иннервирующих пораженную область волокон симпатической нервной системы, играющих важную роль в кровоснабжении кожи и восприятии боли. Более подробно см. – Нейропатическая боль.
Но почему не у всех людей со аналогичными по тяжести травмами развивается КРБС II, то есть каузалгия? Многофакторный механизм развития этого состояния до сих пор до конца не раскрыт.
Предполагают, что каузалгический синдром связан с повышенной реакцией на болевые сигналы – индивидуальной сверхчувствительностью нервных волокон, которая может быть обусловлена аномалией сенсорных аксонов периферических нервов, например, при нарушении их миелинизации (образования изолирующей миелиновой оболочки). [5]
Существует гипотеза развития чрезмерной воспалительной реакции на травму, особенно во время острой стадии КРБС II, с высвобождением провоспалительных цитокинов клетками поврежденных тканях, а периферическими нервами – соответствующих нейропептидов (брадикинина, глутамата, вещества P), которые активируют периферические и вторичные центральные ноцицептивные (передающие болевые импульсы) нейроны.
А прогрессирование данного болевого синдрома до хронического состояния усматривают в снижении уровня катехоламиновых нейромедиаторов в крови (в частности, норадреналина) и последующей компенсаторной активизации периферических альфа-адренорецепторов. [6]
Симптомы каузалгии
У большинства пациентов первые признаки каузалгии (комплексного регионарного болевого синдрома II типа) появляются в течение суток после травмы.
Определяются три стадии ее развития: на первой ключевые симптомы включают:
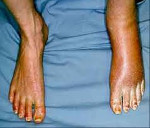
На второй стадии боль усиливается и захватывает более отдаленные участки; отечность травмированной конечности тоже расширяется и может быть твердой на ощупь; меняется структура волос и ногтевых пластин (ногти могут стать ломкими, а волосы жесткими); снижается плотность костной ткани с появлением очагового остеопороза. [7]
Атрофическое истощение мышечных тканей и распространение жгучей боли на всю конечность; тремор или подергивание конечности, выраженное ограничение ее подвижности – признаки третьей стадии КРБС II.
Осложнения и последствия
Кроме локального и диффузного остеопороза, осложнения и последствия каузалгического синдрома – если он не выявляется и не лечится на ранней стадии – проявляются в виде нарушения мышечного тонуса с ригидностью мышц, скованностью и снижением объема движений. [8]
Диагностика каузалгии
Комплексная диагностика регионарного болевого синдрома II типа проводится на основе истории болезни и клинических симптомах.
Помогает в определении диагноза инструментальная диагностика: рентген и МРТ костей конечностей, электронейромиография и термография, УЗИ нервов.
Дифференциальная диагностика
Проводится дифференциальная диагностика каузалгии с другими болевыми синдромами, в частности, центральным болевым синдромом (вызванным повреждением ЦНС), корешковым и радикулярным синдромами, мышечно-тоническими болями и фибромиалгией, дегенеративно-дистрофической нейропатией, полинейропатией, плексопатией и др. [9]
К кому обратиться?
Лечение каузалгии
Лечение нейропатической боли при КРБС II типа (каузалгии) предполагает применение НПВП (нестероидных противовоспалительных препаратов), оказывающих анальгезирующее действие. См. – Таблетки от невралгии [10]
Также назначаются антиконвульсанты – Карбамазепин или Габапентин (Нейронтин); кортикостероиды (Преднизолон и Метилпреднизолон); блокаторы кальциевых каналов – Нифедипин или Фенигидин.
Снимают боль местные анестетики (мази с диклофенаком натрия, ибупрофеном, капсаицином), а также аппликации с новокаином и димексидом.
Достаточно эффективно применение электронейростимуляции (чрескожной электростимуляции нервов) и гипербарической оксигенации.
Длительное облегчение боли может приносить симпатическая новокаиновая блокада.
А полное облегчение обеспечивается хирургической симпатэктомией – пересечением симпатических нервов в травмированной конечности.
Инъекциями препаратов группы биофосфонатов, например, Памидроната, борются с остеопорозом. [11]
Каузалгия ( комплексный региональный болевой синдром )
Каузалгия — интенсивная жгучая боль, сопровождающаяся локальными вазомоторными, трофическими, двигательными расстройствами. Возникает при поражении периферических нервов различной этиологии. Протекает с сенсорными нарушениями: гиперестезией, гиперпатией, аллодинией. Диагностируется по соответствию клиническим критериям при выявлении поражения нервного ствола по результатам ЭНМГ и исключении иных возможных причин боли. Лечение каузалгии комплексное, включает фармакотерапию, лечебные блокады, физиотерапевтические методики, психотерапию, ЛФК, гидрокинезиотерапию.
МКБ-10
Общие сведения
Каузалгия впервые была описана в 1855 году Н.И. Пироговым под названием «травматическая гиперестезия». Термин «каузалгия» появился в 1864 году в книге американского врача В. Митчелла и группы соавторов, изучавших во время гражданской войны в США болевой синдром при огнестрельных ранениях конечностей. В 1900 году немецкий хирург Паул Зудек описал вторичные посттравматические трофические нарушения в конечности. Сходство клинической картины каузалгии и синдрома Зудека обнаружено в середине XX века. В 1988 году Международной ассоциацией боли было предложено заменить термин «каузалгия» на более точную формулировку – комплексный региональный болевой синдром (КРБС). По данным европейских исследований, распространённость КРБС составляет 26 случаев на 100 тысяч населения, женщины страдают в 3,5 раза чаще мужчин.
Причины каузалгии
В 80-85% случаев КРБС обусловлен травмированием конечности, в том числе в ходе оперативных вмешательств. Дополнительными этиофакторами выступают: неправильная репозиция перелома, недостаточная анестезия, чрезмерно длительная иммобилизация, тугое наложение гипса. К каузалгии относят варианты КРБС, возникающие вследствие непосредственного поражения периферического нервного ствола (КРБС 2-го типа). Ассоциирующимися с развитием каузалгии триггерами являются:
Патогенез
Механизм развития каузалгического синдрома точно не определён. Предполагается первостепенная роль раздражающего воздействия этиофактора и вовлечение в патологический процесс вегетативных волокон. Неотъемлемой составляющей механизма возникновения боли выступает нейрогенное асептическое воспаление, являющееся результатом высвобождения в зоне повреждения биологически активных веществ (гистамина, простагландинов, цитокинов).
Афферентная импульсация поступает в спинной мозг, затем в таламус и церебральную кору. Ноцицептивная гиперимпульсация вызывает формирование в коре фокуса повышенного возбуждения, который поддерживает дальнейшую хронизацию болевого синдрома. Теория участия центральных структур в механизме появления боли подтверждается тем фактом, что каузалгия возможна при полном прерывании поперечника нерва. Сопровождающие болевой синдром трофические расстройства обусловлены дисфункцией поражённого нерва, его вегетативных волокон. В остром периоде они приводят к вазомоторным нарушениям, в последующем — к дистрофическим и атрофическим изменениям иннервируемых тканей.
Классификация
В соответствии с клиническими вариантами каузалгия классифицируется на дистальную (синдром Зудека), проксимальную (шейно-плечевую) и распространённую — охватывающую всю конечность (синдром «плечо-кисть»). Развитие КРБС проходит несколько фаз, понимание которых необходимо для корректного выбора лечебной тактики. В течении заболевания выделяют три основных этапа:
Симптомы каузалгии
Клиническая картина складывается из болевого, вазомоторного, трофического, двигательного компонентов. В остром периоде отмечается жгучая, пекущая боль, длительность которой не соответствует этиологическому воздействию. Боль провоцируется любыми раздражителями (прикосновением, движением), часто возникает без предшествующего триггера. Интенсивность болевого синдрома средняя или выраженная. Пациенты указывают на снижение болевых ощущений при увлажнении поражённой конечности. Типичен симптом гигромании – больные держат конечность в воде, накладывают мокрые повязки.
Характерны сенсорные расстройства: гиперпатия — появление дискомфорта при безвредных воздействиях (например, поглаживании), аллодиния — восприятие любых воздействий как болевых, гипералгезия — повышенная чувствительность к болевым раздражениям. Вазомоторная дисфункция сопровождается отёчностью тканей. Отёк охватывает дистальные отделы конечности, обуславливает сглаженность кожного рисунка. Консистенция отёка тестообразная, в последующем – более плотная.
Вегетативно-трофический компонент представлен двумя вариантами. Первый проявляется гиперемией, повышением местной температуры, гипергидрозом, ускоренным ростом волос, ногтей, второй — цианотической бледностью, гипотермией, ангидрозом, замедленным ростом придатков кожи. Каузалгия длительностью до полугода характеризуется первым видом трофических нарушений, свыше полугода — вторым. Двигательные расстройства на начальных этапах заболевания связаны с болевым синдромом, повреждением двигательных нервных волокон. По мере прогрессирования симптоматики ведущую роль в ограничении движений начинает играть дистрофия мышечной ткани, контрактуры суставов. Отмечается периферический вялый парез мышц, иннервируемых поражённым нервом. Возможно наличие тремора, судорожных подёргиваний, чувства скованности движений.
Осложнения
Каузалгия резко снижает трудоспособность пациентов, в отсутствии лечения приводит к стойкой инвалидизации. Выраженный болевой синдром в ряде случаев осложняется патологическими изменениями характера. Больные становятся угрюмыми, замкнутыми, склонными к депрессии или, напротив, возбужденными, раздражительными вплоть до аффективных состояний. Возможная анорексия, отсутствие полноценного питания сопровождаются кахексией, гиповитаминозом. Формирование суставных контрактур и анкилозов приводит к полному необратимому ограничению движений, стойкому вынужденному положению конечности.
Диагностика
Большое значение имеет указание на травму в анамнезе, соответствие симптоматики клиническим критериям, подтверждение поражения нерва и исключение иных причин болевого синдрома. В качестве международного стандарта приняты клинические критерии 2004 года, разработанные в Будапеште, их чувствительность составляет 85%, специфичность — 69%. Основными этапами диагностики являются:
Каузалгия диагностируется при соответствии клинической симптоматики минимальным диагностическим критериям, подтверждении поражения нерва по данным ЭНМГ. Дифференциальная диагностика необходима для выявления характера причинной патологии. Посттравматическую каузалгию дифференцируют от опухоли нерва, инфекционно-воспалительного, лучевого, дисметаболического, ишемического поражения.
Лечение каузалгии
Показана комбинированная терапия, включающая медикаментозное лечение, физиотерапию, кинезиотерапию, психотерапию. Назначения подбираются соответственно этиологии, этапу течения КРБС, преобладающим симптомам. Лечение в остром периоде представлено следующими составляющими:
В дистрофическом периоде комплексная терапия включает фармакотерапию, рефлексотерапию, гидрокинезиотерапию. В атрофической стадии проводится инфильтрационная терапия протеолитическими ферментами, грязелечение, радоновые ванны. Из методов хирургического лечения эффективна симпатэктомия. Операции на нервах (невролиз, эндоневролиз, нейротомия) способны провоцировать усиление боли.
Прогноз и профилактика
Каузалгия может иметь благоприятный прогноз при раннем начале и комплексном характере терапии. В 75% случаев при локальных изменениях отмечается тенденция к расширению зоны поражения. Без лечения заболевание прогрессирует до атрофической стадии, контрактуры и анкилозы суставов приводят к обездвиженности конечности, инвалидности пациента. Превентивные мероприятия направлены на предупреждение повреждающих воздействий на периферические нервные стволы. Важное профилактическое значение имеет соблюдение техники хирургических вмешательств, корректное лечение переломов и вправление вывихов.
Публикации в СМИ
Синдром каузалгии
Синдром каузалгии — болевой синдром, обусловленный повреждением периферического нерва и раздражением его симпатических волокон, проявляется интенсивными болями жгучего характера, сосудодвигательными и трофическими нарушениями зоны его иннервации.
Этиология • Возникновение неполного перерыва в нервных волокнах, развивающегося, например, при огнестрельном ранении • Проведение эфферентных симпатических импульсов (после раздражения симпатических окончаний) в чувствительные волокна области повреждения смешанного нерва • Рефлекторная симпатическая дистрофия • Патологическая циркуляция импульсов по проводникам спинного мозга и вовлечение таламуса и коры мозга • Чаще всего возникает при повреждении срединного, седалищного, большеберцового нервов • Важную роль играют психогенные факторы.
Патоморфология • Частичное или полное разрушение афферентных нервных путей поражённого нерва • Атрофия иннервируемой мускулатуры.
Клиническая картина • Резкая, жгучая, трудно локализуемая, широко иррадиирующая боль с приступами её усиления (простреливающая боль) • Выраженные гиперестезия и гиперпатия кожи в зоне иннервации пострадавшего нерва • Наиболее часто боль появляется в ладонях и стопах, усугубляется самыми незначительными физическими стимулами, внешними раздражителями (потирание, тепло, шум, прикосновение к кровати больного) • Интенсивность боли уменьшается при смачивании кожи холодной водой или обёртывании её мокрой тканью (симптом мокрой тряпки) • Быстро развиваются трофические расстройства •• Кожа — отёчная, холодная, с повышенной чувствительностью, гладкая, блестящая •• Тугоподвижность в суставах •• Гипергидроз.
Специальные методы исследования • Рентгенография костей • Внутривенная регионарная симпатическая блокада гуанетидином (октадин) или резерпином (специальная методика анестезии, оказывающая также лечебный эффект).
Дифференциальный диагноз • Инфекции • Гипертрофические рубцы • Невринома • Опухоли ЦНС или патологическое увеличение её полостей.
ЛЕЧЕНИЕ
Тактика ведения • Обезболивающие блокады (лекарственные или хирургические) симпатических нервов • Внутривенная регионарная симпатическая блокада гуанетидином (октадин) или резерпином, проводимая анестезиологом • Чрескожная электрическая стимуляция нервов • Обезболивание точек триггерной болевой чувствительности • Лёгкое потирание поражённой области несколько раз в день • Акупунктура • Гипноз • Упражнения на расслабление (попеременные сокращение и расслабление мышц) • Аутотренинг • В тяжёлых случаях — направление больного в специализированную клинику.
Лекарственная терапия
• Эффективность препаратов индивидуальна •• Празозин — 1–8 мг/сут внутрь в несколько приёмов •• Феноксибензамин — 40–120 мг/сут внутрь в несколько приёмов, начальная доза — не более 10 мг •• Нифедипин по 10–30 мг 3 р/сут •• Преднизолон 60–80 мг/сут внутрь с постепенным снижением дозы в течение 2–4 нед •• Противосудорожные препараты ••• Карбамазепин 200–1 000 мг/сут ••• Фенитоин (дифенин) 100–300 мг/сут внутрь ••• Клоназепам 1–10 мг/сут внутрь •• Вальпроевая кислота — 750–2 250 мг/сут внутрь (не более 60 мг/кг) •• Баклофен — 10–40 мг/сут внутрь.
Оперативное лечение. Иногда применяют симпатэктомию.
Осложнения • Суставная контрактура • Распространение симптомов на противоположную сторону.
Профилактика • Иммобилизация после повреждения • Необходимо избегать повреждения нервов во время хирургических вмешательств • Шинирование повреждённой конечности на необходимый срок • Адекватное обезболивание на весь период выздоровления после повреждения.
Синонимы • Каузалгический синдром • Болезнь Пирогова–Митчелла
МКБ-10. G56.4 Каузалгия
Примечание • В настоящее время принят термин «Комплексный регионарный болевой симптом», объединяющий рефлекторную симпатическую дистрофию (комплексный регионарный болевой симптом типа I) и каузалгию (комплексный регионарный болевой симптом типа II).
Код вставки на сайт
Синдром каузалгии
Синдром каузалгии — болевой синдром, обусловленный повреждением периферического нерва и раздражением его симпатических волокон, проявляется интенсивными болями жгучего характера, сосудодвигательными и трофическими нарушениями зоны его иннервации.
Этиология • Возникновение неполного перерыва в нервных волокнах, развивающегося, например, при огнестрельном ранении • Проведение эфферентных симпатических импульсов (после раздражения симпатических окончаний) в чувствительные волокна области повреждения смешанного нерва • Рефлекторная симпатическая дистрофия • Патологическая циркуляция импульсов по проводникам спинного мозга и вовлечение таламуса и коры мозга • Чаще всего возникает при повреждении срединного, седалищного, большеберцового нервов • Важную роль играют психогенные факторы.
Патоморфология • Частичное или полное разрушение афферентных нервных путей поражённого нерва • Атрофия иннервируемой мускулатуры.
Клиническая картина • Резкая, жгучая, трудно локализуемая, широко иррадиирующая боль с приступами её усиления (простреливающая боль) • Выраженные гиперестезия и гиперпатия кожи в зоне иннервации пострадавшего нерва • Наиболее часто боль появляется в ладонях и стопах, усугубляется самыми незначительными физическими стимулами, внешними раздражителями (потирание, тепло, шум, прикосновение к кровати больного) • Интенсивность боли уменьшается при смачивании кожи холодной водой или обёртывании её мокрой тканью (симптом мокрой тряпки) • Быстро развиваются трофические расстройства •• Кожа — отёчная, холодная, с повышенной чувствительностью, гладкая, блестящая •• Тугоподвижность в суставах •• Гипергидроз.
Специальные методы исследования • Рентгенография костей • Внутривенная регионарная симпатическая блокада гуанетидином (октадин) или резерпином (специальная методика анестезии, оказывающая также лечебный эффект).
Дифференциальный диагноз • Инфекции • Гипертрофические рубцы • Невринома • Опухоли ЦНС или патологическое увеличение её полостей.
ЛЕЧЕНИЕ
Тактика ведения • Обезболивающие блокады (лекарственные или хирургические) симпатических нервов • Внутривенная регионарная симпатическая блокада гуанетидином (октадин) или резерпином, проводимая анестезиологом • Чрескожная электрическая стимуляция нервов • Обезболивание точек триггерной болевой чувствительности • Лёгкое потирание поражённой области несколько раз в день • Акупунктура • Гипноз • Упражнения на расслабление (попеременные сокращение и расслабление мышц) • Аутотренинг • В тяжёлых случаях — направление больного в специализированную клинику.
Лекарственная терапия
• Эффективность препаратов индивидуальна •• Празозин — 1–8 мг/сут внутрь в несколько приёмов •• Феноксибензамин — 40–120 мг/сут внутрь в несколько приёмов, начальная доза — не более 10 мг •• Нифедипин по 10–30 мг 3 р/сут •• Преднизолон 60–80 мг/сут внутрь с постепенным снижением дозы в течение 2–4 нед •• Противосудорожные препараты ••• Карбамазепин 200–1 000 мг/сут ••• Фенитоин (дифенин) 100–300 мг/сут внутрь ••• Клоназепам 1–10 мг/сут внутрь •• Вальпроевая кислота — 750–2 250 мг/сут внутрь (не более 60 мг/кг) •• Баклофен — 10–40 мг/сут внутрь.
Оперативное лечение. Иногда применяют симпатэктомию.
Осложнения • Суставная контрактура • Распространение симптомов на противоположную сторону.
Профилактика • Иммобилизация после повреждения • Необходимо избегать повреждения нервов во время хирургических вмешательств • Шинирование повреждённой конечности на необходимый срок • Адекватное обезболивание на весь период выздоровления после повреждения.
Синонимы • Каузалгический синдром • Болезнь Пирогова–Митчелла
МКБ-10. G56.4 Каузалгия
Примечание • В настоящее время принят термин «Комплексный регионарный болевой симптом», объединяющий рефлекторную симпатическую дистрофию (комплексный регионарный болевой симптом типа I) и каузалгию (комплексный регионарный болевой симптом типа II).
СИНДРОМ КАУЗАЛГИИ
Этиология
• Возникновение неполного перерыва в нервных волокнах, развивающегося, например, при огнестрельном ранении
• Проведение эфферентных симпатических импульсов (после раздражения симпатических окончаний) в чувствительные волокна области повреждения смешанного нерва
• Рефлекторная симпатическая дистрофия
• Патологическая циркуляция импульсов по проводникам спинного
мозга и вовлечение таламуса и коры мозга
• Чаще всего возникает при повреждении срединного, седалищного, большеберцового нервов
• Важную роль играют психогенные факторы.
Патоморфология
• Частичное или полное разрушение афферентных нервных путей поражённого нерва
• Атрофия иннервируемой мускулатуры.
Клиническая картина
• Резкая, жгучая, трудно локализуемая, широко иррадиирующая боль с приступами её усиления (простреливающая боль)
• Выраженные гиперестезия и ги-перпатия кожи в зоне иннервации пострадавшего нерва
• Наиболее часто боль появляется в ладонях и стопах, усугубляется самыми незначительными физическими стимулами, внешними раздражителями (потирание, тепло, шум, прикосновение к кровати больного)
• Интенсивность боли уменьшается при смачивании кожи холодной водой или обёртывании её мокрой тканью (симптом мокрой тряпки)
• Быстро развиваются трофические расстройства
• Кожа — отёчная, холодная, с повышенной чувствительностью, гладкая, блестящая
• Тугоподвижность в суставах
• Гипергидроз.
Специальные методы исследования
• Рентгенография костей
• Внутривенная регионарная симпатическая блокада гуанетидином (октадин) или резерпином (специальная методика анестезии, оказывающая также лечебный эффект).
Дифференциальный диагноз
• Инфекции
• Гипертрофические рубцы
• Невринома
• Опухоли ЦНС или патологическое увеличение её полостей.
Лечение:
Тактика ведения
• Обезболивающие блокады (лекарственные или хирургические) симпатических нервов
• Внутривенная регионарная симпатическая блокада гуанетидином (окта-дин) или резерпином, проводимая анестезиологом
• Чрескожная электрическая стимуляция нервов
• Обезболивание точек триггерной болевой чувствительности
• Лёгкое потирание поражённой области несколько раз в день
• Акупунктура
• Гипноз
• Упражнения на расслабление (попеременные сокращение и расслабление мышц)
• Аутотренинг
• В тяжёлых случаях — направление больного в специализированную клинику.
Лекарственная терапия
Хирургическое лечение
Иногда применяют симпатэктомию.
Течение и прогноз
• Течение вариабельно — может быть хроническим, нерецидивирующим
• Если пациент по каким-либо причинам (социальные льготы, желание повышенного внимания со стороны
родственников и друзей) не проявляет готовности содействовать врачу при лечении, терапия в большинстве случаев неэффективна. Осложнения
• Суставная контрактура
• Распространение симптомов на противоположную сторону.
Профилактика
• Иммобилизация после повреждения
• Необходимо избегать повреждения нервов во время хирургических вмешательств
• Шинирование повреждённой конечности на необходимый срок
• Адекватное обезболивание на весь период выздоровления после повреждения.
Синонимы
• Каузалгический синдром
• Болезнь Пирогова-Митнема МКБ G56.4 Каузалгия
Полезное
Смотреть что такое «СИНДРОМ КАУЗАЛГИИ» в других словарях:
Каузалгии синдром — (греч. kausis жжение, algos боль) жгучие интенсивные боли на фоне гиперпатии (повышенной чувствительности к внешним стимулам с нарушением способности их точно локализовать). Типичными признаками расстройства считаются; а) вазомоторно трофические… … Энциклопедический словарь по психологии и педагогике
СИНДРОМ ШТАЙНБРОКЕРА — мед. Синдром Шташбрдкера синдром, характеризующийся болезненностью, отёком и вазомоторными изменениями кисти и пальцев. Преобладающий возраст 60 лет. Этиология • ИМ (25%) • Шейный спондилёз (20%) • Травма • Гемиплегия (5%) • Воздействие ЛС… … Справочник по болезням
Синдром большеберцового нерва — Нарушены подошвенное сгибание стопы и пальцев, вращение стопы внутрь, стояние и ходьба на носках; гипотрофия икроножных мышц, мышц подошвы, межкостных мышц, формируется пяточная, «когтистая» стопа (см.). Ахиллов рефлекс не вызывается.… … Энциклопедический словарь по психологии и педагогике
Синдром Панкоста–Тобиаса — На стороне патологического очага положителен симптом Горнера (см.). Затем появляются и быстро нарастают боли в надплечье, в области лопатки, в верхней части грудной клетки, в руке, особенно в кисти. Боль может приобретать форму каузалгии (см.).… … Энциклопедический словарь по психологии и педагогике
Синдром фантомный Ван-Богарта — Син.: Алгогаллюциноз. Ощущение ампутированной конечности и возможных фантомных болей в ней. Ампутированная часть тела при этом иногда представляется необычной по своим размерам и форме. Боли провоцируются эмоциональным напряжением,… … Энциклопедический словарь по психологии и педагогике
Не́рвы — (nervi) анатомические образования в виде тяжей, построенные преимущественно из нервных волокон и обеспечивающие связь центральной нервной системы с иннервируемыми органами, сосудами и кожным покровом тела. Нервы отходят парами (левый и правый) от … Медицинская энциклопедия
НАРУШЕНИЯ ЧУВСТВИТЕЛЬНЫЕ ПРИ ЗАБОЛЕВАНИЯХ НЕРВНОЙ СИСТЕМЫ — мед. Чувствительные нарушения могут возникать как при центральном, так и при периферическом повреждении нервной системы. Терминология • Дерматом зона иннервации кожи от одного спинномозгового ганглия и соответствующего сегмента спинного мозга. •… … Справочник по болезням
Периферическая нервная система — (systerna nervosum periphericum) условно выделяемая часть нервной системы, структуры которой находятся вне головного и спинного мозга. К периферической нервной системе относятся 12 пар черепных нервов (Черепные нервы), их корешки, чувствительные… … Медицинская энциклопедия
Функциона́льная нейрохирурги́я — направление нейрохирургии, разрабатывающее методы хирургического вмешательства (пункционные, стереотаксические и открытые) на определенных функциональных структурах мишенях центральной, периферической или вегетативной нервной системы с целью… … Медицинская энциклопедия
Ревмати́ческие заболева́ния околосуста́вных мя́гких тканей — (синоним внесуставной ревматизм) характеризуются патологическими изменениями различных тканей, находящихся в непосредственной близости от суставов сухожилий и их влагалищ, синовиальных сумок, связок, фасций, апоневрозов, подкожной клетчатки.… … Медицинская энциклопедия