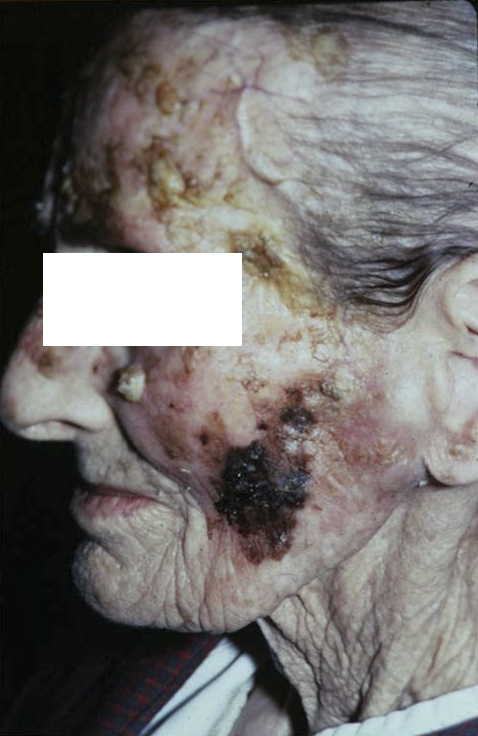
кератопапиллома гистология что это
Кератомы. Причины. Методы лечения
Удаление кератом – единственный вариант их лечения. Существует несколько видов борьбы с этими образованиями на коже, среди которых удаление лазером занимает одну из лидирующих позиций, поскольку является самым эффективным способом их лечения.Удаление кератом необходимо проводить как можно раньше, до того, как они начинают увеличиваться и перерождаться в ороговелые образования. При их лечении на ранних стадиях практически не остается следов на коже.
Что такое кератомы. Причины возникновения
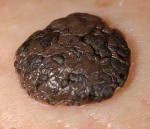
Кожные образования темно-коричневого оттенка, которые сначала похожи на веснушки, а потом начинают разрастаться, шелушиться и роговеть, называются кератомами. Как правило, это доброкачественные изменения кожи, которые впервые проявляются чаще всего в возрасте от 40-45 лет.Образование кератомы начинается с возникновения на коже пятнышка коричневатого или серого цвета. При этом его поверхность может немного шелушиться. Со временем пятно растет, темнеет, покрывается корками, которые крошатся и отрываются, что может сопровождаться кровотечением и болью. Внешне эти образования походят на изюминки, вдавленные в кожу, размерами 1-2см или больше. Они могут образовываться единично и группами. Большие кератомы способны приобретать злокачественный характер, в связи с чем, их целесообразно удалять.Кератомы не относятся к врожденным дефектам кожи, чаще всего они возникают после длительного нахождения под прямыми солнечными лучами (загара), при этом происходит ороговение некоторых участков кожи на уровне клеток, из-за чего и появляются данные образования. Кроме того считается, что склонность к возникновению кератом передается по наследству.
Признаки и виды кератом
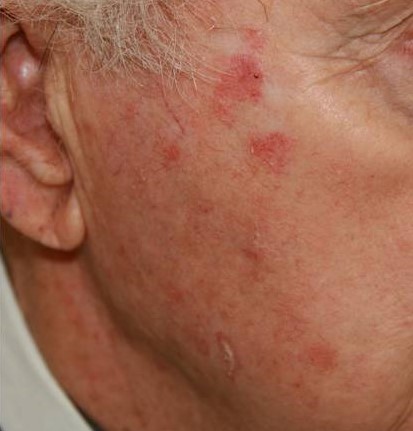
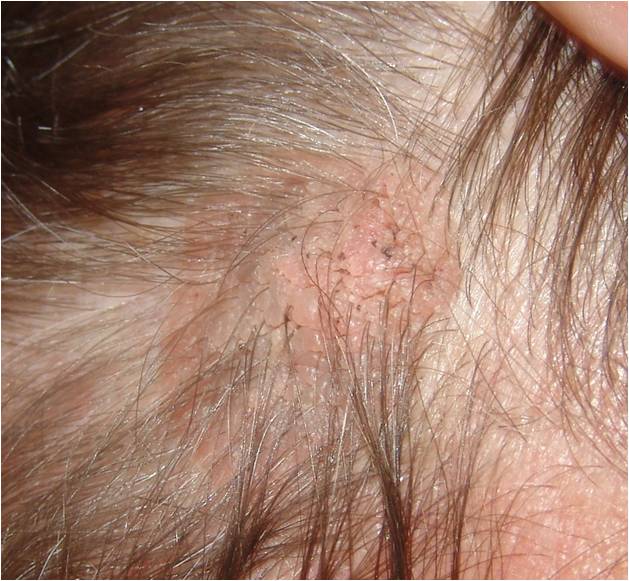
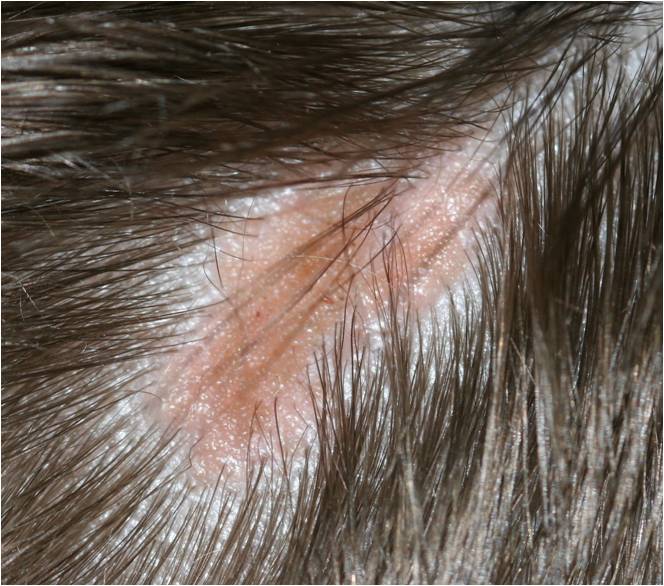
Выделяют несколько видов кератом, соответственно, каждой из них присущи те или иные симптомы.Себорейная кератома (себорейный кератоз)Пятно на коже желтого или коричневого цвета, которое со временем растет, темнеет и становится плотнее, на нем могут появляться трещины. Это опасная болезнь, которая к тому же проявляется в виде очень неэстетичных новообразований. Себорейная кератома очень чешется и зудит, может болеть; на поверхности шелушится. К тому же, в большинстве случаев, данный недуг – это не единственное образование на коже, а явление множественное. В злокачественную опухоль этот вид кератом почти не перерождается.
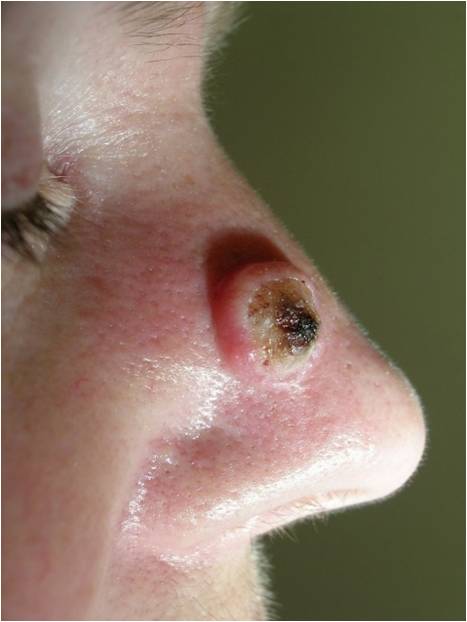
Роговая кератома (кожный рог)
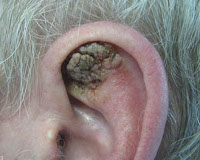
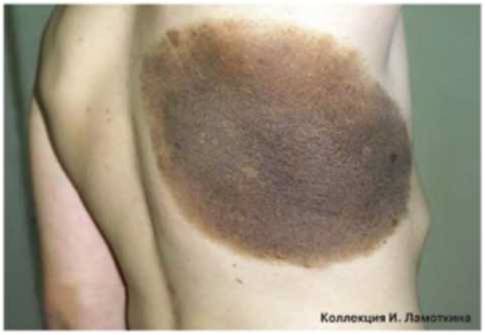
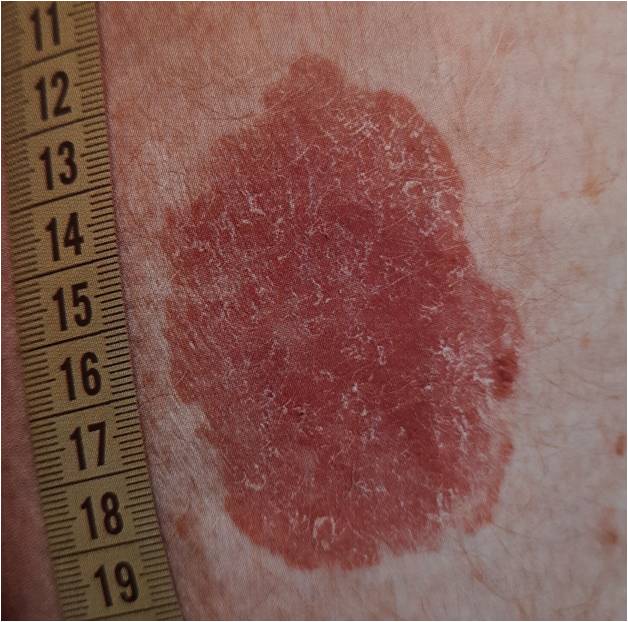
Коническое или линейное образование, возникающее на коже. Обладает темным оттенком, может быть разных форм. Данный вид кератомы может провоцировать онкологические заболевание кожи.Сенильная кератома (старческий кератоз)Всегда имеет множественный характер. Образования светлого оттенка. Через некоторое время после возникновения, кератомы увеличиваются, покрываются бляшками и коркой. Эти дефекты кожи могут воспаляться. Чаще всего подобные образования появляются у людей старше 40 лет, отсюда и их название. Их место расположения – кожа шеи, тыльной стороны кистей, лица. Реже – на предплечьях, спине, голенях, животе, груди.
Солнечная кератома (акнитический кератоз)
Представляет собой предраковое образование, которое чаще всего появляется у мужчин. Она образуется на открытых, доступных солнцу участках кожи. Характерны множественные очаги, покрытые сверху сухими чешуйками. Большинство случаев акнитического кератоза отмечается у светлокожих людей. Образования медленно перерождаются в злокачественные опухоли.
Фолликулярная кератома (фолликулярный кератоз)
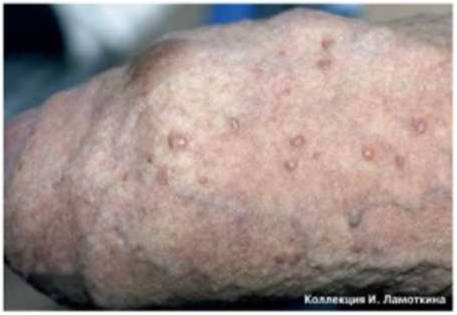
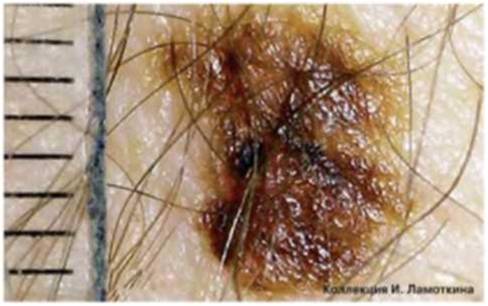
Это редкое доброкачественное образование, которое связано гистогенетически с фолликулом волоса, чаще всего наблюдается у мужчин. В большинстве случаев это множественные узелки до 1,5см в диаметре. Располагаются они на коже лица. Центр узелка покрывают сероватые чешуйки, середина его может быть с углублением.
Диагностика кератом
Диагностирование кератом происходит, прежде всего, при помощи визуального осмотра дерматологом. Врач проводит дерматоскопию: рассматривая поверхность данных образований под увеличительным стеклом, можно рассмотреть на их поверхности характерные тому или другому виду кератомы углубления или роговые образования. При подозрении злокачественного характера дефектов кожи, необходимо сделать УЗИ и биопсию.Если у пациента присутствуют старческие кератомы, их гистологическое исследование проводится уже после удаления. Необходимо дифференцировать кератомы от папиллом, меланом, базилом, бородавок и пр.
Лечение кератом
При возникновении кератомы у человека, необходимо как можно быстрее обратиться за консультацией к врачу-дерматологу, чтобы диагностировать и назначить лечение этого новообразования. Самый лучший вариант – когда удаление кератомы производится на ранних стадиях, до ее ороговения увеличения в размерах. Процедуры удаления происходят таким образом, что на коже под бывшими кератомами почти никогда не остается шрамов или других следов.Существует несколько видов лечения этого заболевания кожи:
Удаление кератом лазером
Лазерное удаление кератом – самый безопасный, современный и эффективный метод удаления новообразований на коже. Этот метод применяется все чаще, так как он практически не имеет противопоказаний. Удаление кератомы лазером – безболезненный и быстрый процесс. Принцип метода состоит в воздействии на кожу, пораженную кератомой, СО2-лазера, в результате чего новообразование попросту «выпаривается».Многие пациенты, узнав, что лазер воздействует на кератому высокой температурой, боятся болезненных ощущений, связанных с этим. Однако современные лазеры параллельно оборудованы мощной системой охлаждения, в силу чего человек не чувствует действия горячего луча. К тому же при удалении кератомы лазером, заживление послеоперационных ран происходит гораздо быстрее, чем, к примеру, при использовании методов обычной хирургии, к тому же, нет необходимости снимать послеоперационные швы.
Цены на удаление кератом лазером
Цена на удаление кератом в коммерческих медицинских центрах или косметических салонах может быть разной. Она зависит от таких факторов:
Соответственно, чем больше данных новообразований на коже пациента, тем дороже будет стоить процедура по их удалению.Прежде чем принимать решение удалять кератомы, необходимо посоветоваться со специалистами – как минимум – с дерматологом. В случае если обычный дерматолог сомневается в том, какой именно вид образования присутствует у пациента, лучше обратиться к дерматологу-онкологу, который сможет определить злокачественная опухоль или нет. Удалять кератомы лучше как только они появились. Не стоит затягивать с этим, так как со временем новообразование может превратиться в онкологическое заболевание.
Кератома
Кератома – возрастное доброкачественное новообразование дермы, возникающее в результате кератинизации верхних слоёв эпидермиса. Проявляется формированием на коже единичных или множественных пятен, бляшек и узлов разных оттенков с шершавой поверхностью, склонных к коркообразованию и спонтанному саморазрешению. Существует несколько видов кератом, различающихся по симптомам и вероятности малигнизации. Заболевание диагностирует дерматолог или онколог на основании анамнеза и клинических проявлений с использованием дерматоскопии. Дополнительно проводят гистологию, сиаскопию, УЗИ новообразования. Лечение заключается в противовоспалительной и цитостатической терапии, радикальном удалении кератомы.
Общие сведения
Кератома – единичное или множественное доброкачественное опухолевидное поражение кожи гиперкератотического генеза. Некоторые виды кератом относятся к пограничным опухолям, появление которых свидетельствует о предрасположенности пациента к онкологическим заболеваниям. При наличии подобных образований возникает необходимость постоянного наблюдения у дерматолога или онколога с целью исключения возможности спонтанной малигнизации доброкачественной неоплазии. Травмирование кератомы тесной одеждой способствует присоединению вторичной инфекции, в том числе вирусной и микотической.
По данным отечественных дерматологов, первые кератомы формируются на коже пациентов к 40 годам, пик заболеваемости приходится на 60 лет. Специалисты из Великобритании сообщают о том, что патологический процесс в 11% случаев возникает у двадцатилетних, в 25% случаев – у пациентов в возрасте около 30 лет. В Австралии кератомы в 45% случаев диагностируются у больных старше 40 лет, в 55% случаев – у молодых. Дерматоз не имеет ярко выраженной гендерной окраски, хотя некоторые исследователи отмечают более частое развитие кератом у мужчин. Актуальность проблемы связана со способностью некоторых разновидностей кератом к злокачественному перерождению. По данным разных авторов, малигнизация наблюдается в 8-35% случаев.
Причины кератом
Патологический процесс полиэтиологичен. Причина формирования новообразований заключается, прежде всего, в возрастной дистрофии клеток кожи. Патология обусловлена двумя взаимно противоположными процессами – старением и стабилизацией жизнедеятельности клеток. От сбалансированности этих процессов зависит продолжительность жизни каждой клетки. С возрастом клетки кожи частично теряют способность противостоять внешним негативным факторам, их РНК и ДНК становятся уязвимыми, возрастает вероятность опухолевой трансформации, наблюдается изменение адаптационных механизмов.
Главным триггером кератомы является ультрафиолет, избыток которого нейтрализуется меланином. Пигмент накапливается в кератиноцитах эпидермиса и удерживается в верхних слоях кожи за счёт кумулятивного эффекта. С возрастом меланин теряет способность к кумуляции из-за замедления обменных процессов, при этом внутриклеточная секреция меланина в кератиноцитах увеличивается с одновременным превалированием процессов гиперкератоза. В результате образуется кератома. Иммунная система с возрастом также теряет часть своих защитно-контролирующих функций, что приводит к интенсивному росту клеток эпидермиса и, как следствие, образованию участков ороговения.
Провоцируют формирование кератом генетические сбои. Кроме того, появление новообразований стимулируется нейроэндокринной патологией, недостатком витамина А, нарушением синтеза половых гормонов. Имеют значение соматические заболевания, которыми страдают более 70% пациентов старше 50 лет. Кератома возникает и на фоне патогенного действия на кожу химикалий, соков ядовитых растений, длительного приёма лекарственных препаратов. В этом случае включаются защитные механизмы гуморального и клеточного иммунитета, которые через макрофаги и Т-лимфоциты, провоспалительные цитокины и интерлейкины активируют воспаление с преобладанием пролиферативных процессов и развитием гиперкератоза.
Классификация и симптомы кератом
Доброкачественные гиперкератотические новообразования кожи в дерматологии классифицируют по клиническим проявлениям и степени риска озлокачествления. Различают сенильную, себорейную, роговую, фолликулярную, солнечную кератому и ангиокератому.
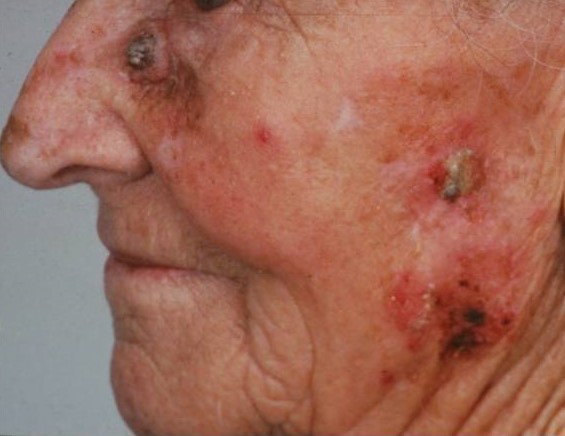
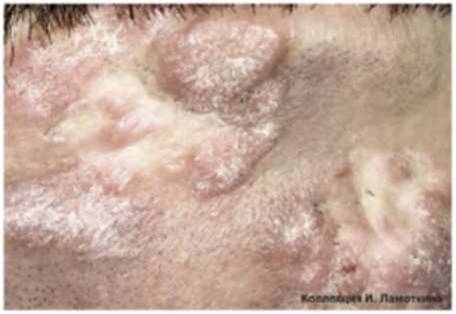
Сенильная (старческая) кератома – самая распространённая форма патологии, характеризуется появлением единичных или множественных пятен коричневого оттенка от 1 до 6 см в диаметре, локализующихся на открытых участках кожного покрова. Образования имеют тенденцию к периферическому росту с изменением структуры. Со временем пятно становится выпуклым за счёт инфильтрации и пролиферации отдельных участков кератомы, рыхлым, мягким, иногда немного болезненным на ощупь. Позднее кератома начинает шелушиться, внутри растущей опухоли возникает фолликулярный кератоз с образованием кист волосяных фолликулов. Травмирование новообразования приводит к кровотечению, присоединению вторичной инфекции, воспалению. Сенильная кератома может саморазрешаться или трансформироваться в кожный рог, в связи с чем отмечена тенденция к малигнизации патологического процесса.
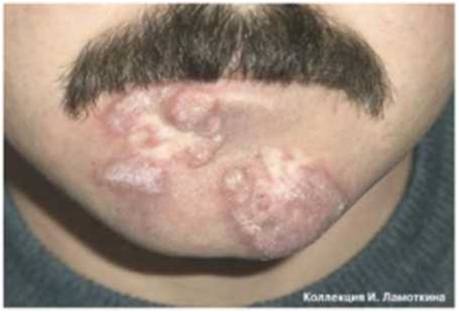
Себорейная кератома – неоплазия, отличительной особенностью которой является медленный рост с формированием многослойных корок при отсутствии мокнутия. Начинается патологический процесс с появления пятен желтоватого оттенка до 3 см в диаметре, локализующихся на груди, плечах, спине, волосистой части кожи головы. Со временем из-за нарушения работы сальных желёз в очаге поражения пятна покрываются рыхлыми корко-чешуйками, легко отделяющимися от поверхности новообразования. Себорейные кератомы редко остаются изолированными друг от друга, они имеют тенденцию к группировке и периферическому росту. Вместе с ними увеличиваются в размерах и корки, которые начинают слоиться, покрываются трещинами. Толщина корко-чешуек достигает 1,5-2 см. Сама кератома приобретает бурый оттенок, её повреждение вызывает кровоточивость и болезненность. Склонности к спонтанному разрешению или малигнизации не отмечено.
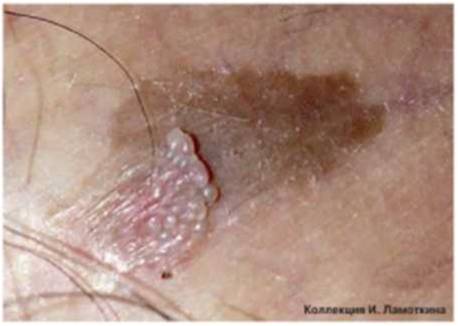
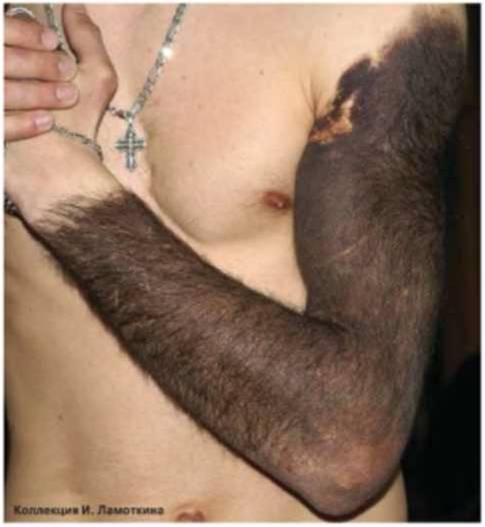
Роговая кератома (кожный рог ) – редкое опухолевидное новообразование из роговых клеток. Вначале на коже появляется гиперемированный участок, в области которого за счёт уплотнения эпидермиса формируется гиперкератотический выпуклый бугорок (до 10 см над уровнем здоровой кожи), плотный на ощупь, с неровной шелушащейся поверхностью и воспалительным ободком вокруг основания. Чаще всего кожный рог – единичное новообразование, но описаны случаи и множественных кератом. Роговая кератома существует как самостоятельная патология или как симптом, сопутствующий другим нозологиям. Локализуется на лице, в области красной каймы губ и половых органов. Отличительной чертой роговой кератомы является её спонтанное озлокачествление.
Фолликулярная кератома располагается вокруг волосяных фолликулов. Первым проявлением патологии становится выпуклый узел телесного цвета диаметром не более 1,5 см с шероховатой поверхностью. В центре образования выявляется конусовидное углубление, иногда покрытое чешуйкой. Кератома локализуется в зоне расположения волосяных фолликулов, чаще всего – на лице и волосистой части головы. Спонтанная малигнизация маловероятна, но опухоль может рецидивировать даже после радикального удаления.
Солнечная кератома является предраковым заболеванием кожи. Патологический процесс дебютирует появлением множества мелких шелушащихся ярко-розовых папул, которые довольно быстро трансформируются в бурые бляшки с широким воспалительным венчиком по периферии. Чешуйки, покрывающие бляшки, белесые, плотные, грубые, но легко снимаются с кератомы при поскабливании. Локализуется солнечная кератома преимущественно на лице. Обладает тенденцией к спонтанной малигнизации или самопроизвольному разрешению патологического процесса с последующим возникновением кератомы в том же месте.
Ангиокератома напоминает гемангиому, может быть одиночной или множественной. Различают локальные ангиокератомы конечностей, распространённые папулёзные неоплазии туловища и ангиокератому половых органов. Основным элементом высыпаний является узел от 1 до 10 мм в диаметре тёмно-красного, синего или чёрного цвета (в зависимости от степени участия капилляров в новообразовании). Узлы неправильной формы с размытыми границами, шелушатся, имеют тенденцию к периферическому росту. Спонтанного разрешения или малигнизации не наблюдается.
Диагностика
Клинический диагноз ставится дерматологом на основании анамнеза, симптомов заболевания и данных дополнительных исследований. Приоритетом является онкологическая настороженность. Появление на коже большого количества кератом, резкое изменение цвета и размеров новообразований – повод для консультации дерматоонколога и взятия биопсии. В диагностике используют дерматоскопию, УЗИ кератомы, сиасканирование. Дифференциальный диагноз проводят с бородавками, кератозом, папилломами, меланомой, базалиомой, невусами, болезнью Боуэна, гемангиомами и лимфангиомами.
Лечение кератом
Консервативная терапия кератом заключается в аппликациях и локальном введении внутрь новообразования цитостатиков и противоопухолевых антибиотиков в условиях стационара по индивидуальным схемам. Эффективны внутриочаговые инъекции препаратов на основе комплекса кислот. Радикальное иссечение кератом проводят при резистентности к консервативной терапии, подозрении на озлокачествление. Применяют кюретаж волосяного фолликула, удаление кератом лазером, криодеструкцию, электронож, радиохирургию, традиционное хирургическое иссечение крупных элементов (при озлокачествлении – с прилегающими тканями). Прогноз при своевременной диагностике и удалении кератомы благоприятный. Показано регулярное наблюдение у дерматоонколога.
Кератома: симптомы, лечение, профилактика
Недавно в инстаграме и ВК опубликовал интересные назначения от коллеги по поводу диагноза себорейный кератоз. Тема вызвала живой интерес, и в результате я решил написать статью об этом явлении. В ней мы подробно разберем причины появления себорейного кератоза (и, конечно же, мифы), его разновидности, возможные сложности для здоровья, методы лечения и профилактики.
Для облегчения понимания: себорейный кератоз и кератома в дальнейшем будут использоваться как синонимы.
Что такое себорейный кератоз
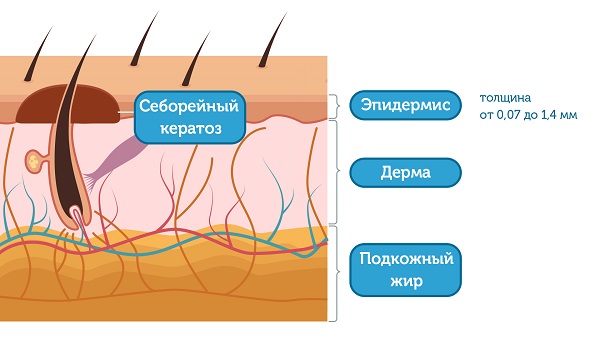
Одна из наиболее частых доброкачественных опухолей кожи человека. Она развивается обычно в пожилом возрасте вследствие разрастания эпидермиса с выраженным ороговением. [1]
Эпидермис – верхний слой кожи, который постоянно отшелушивается и полностью меняется примерно в течение двух недель. Его толщина составляет от 0,07 до 1,4 мм. Таким образом, становится понятно, что кератома – очень поверхностное образование. Несмотря на то, что очаги себорейного кератоза могут быть очень большими по площади, в глубину кожи они не проникают.
У кого чаще появляются кератомы
Отмечено, что наиболее часто эти образования появляются у людей старше 30 лет [2]. Не очень понимаю, почему во многих статьях (чаще без автора) утверждение о «себорейном кератозе строго после 30 лет» возведено в абсолют.
Из своей практики отмечу, что неоднократно видел эти образования и у людей более младшего, а иногда и детского возраста. По данным вот этого австралийского исследования [3], 12 % пациентов в возрасте от 15 до 25 лет имели в среднем 6 кератом на коже.
Где наиболее часто образуются кератомы
В порядке частоты убывания: туловище, шея, голова. Себорейный кератоз на коже конечностей встречается достаточно редко, но говорить о том, что его там не бывает, на мой взгляд, не стоит.
Факторы риска себорейного кератоза
Как выглядит кератома (себорейный кератоз)
Внешний вид кератомы во многом зависит от давности ее существования.
В начальной стадии это образование очень слабо выступает над уровнем кожи, незначительно отличается от нее по плотности и имеет цвет, очень близкий к телесному. Форма очагов круглая или овальная.
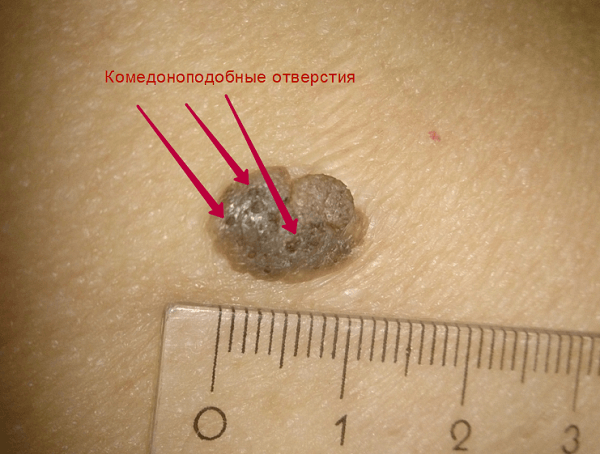
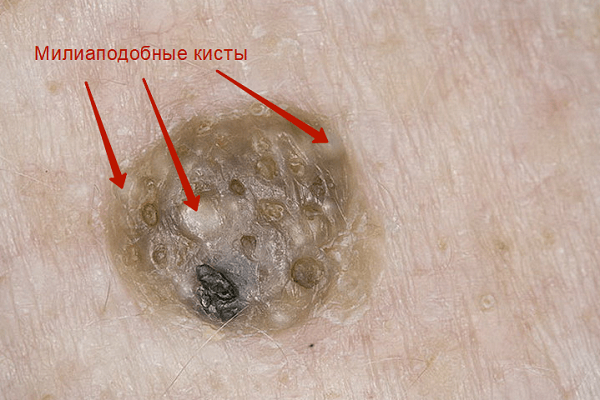
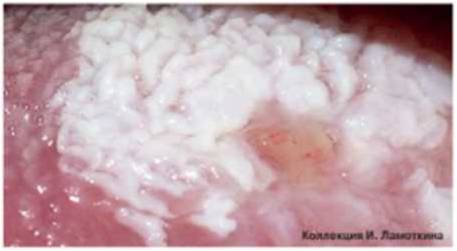
Затем, по мере увеличения количества клеток эпидермиса в образовании, кератома увеличивается в толщину и в высоту. Эти образования видны невооруженным глазом – милиаподобные кисты и комедоноподобные отверстия.
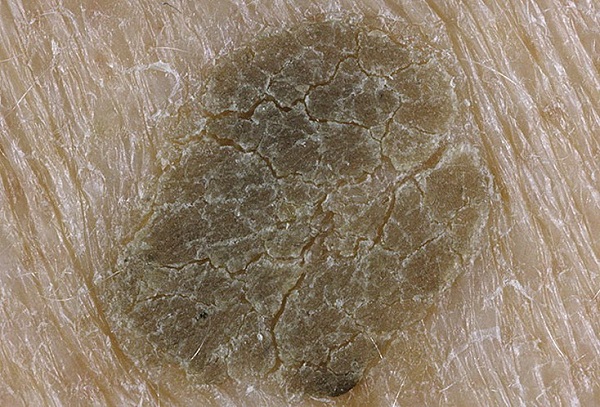
Одним из частых симптомов для кератомы, видимых невооруженным глазом, является поверхность, которая чем-то напоминает землю, потрескавшуюся после дождя. Такой рисунок образуют наслоения, состоящие из ороговевших клеток эпидермиса.
Кроме клинической формы – на широком основании – существует форма себорейного кератоза на ножке.
Вирус папилломы человека к этой форме кератом имеет очень отдаленное отношение. По моему опыту, только в единичных случаях при гистологическом исследовании таких образований были указания на признаки вирусного поражения.
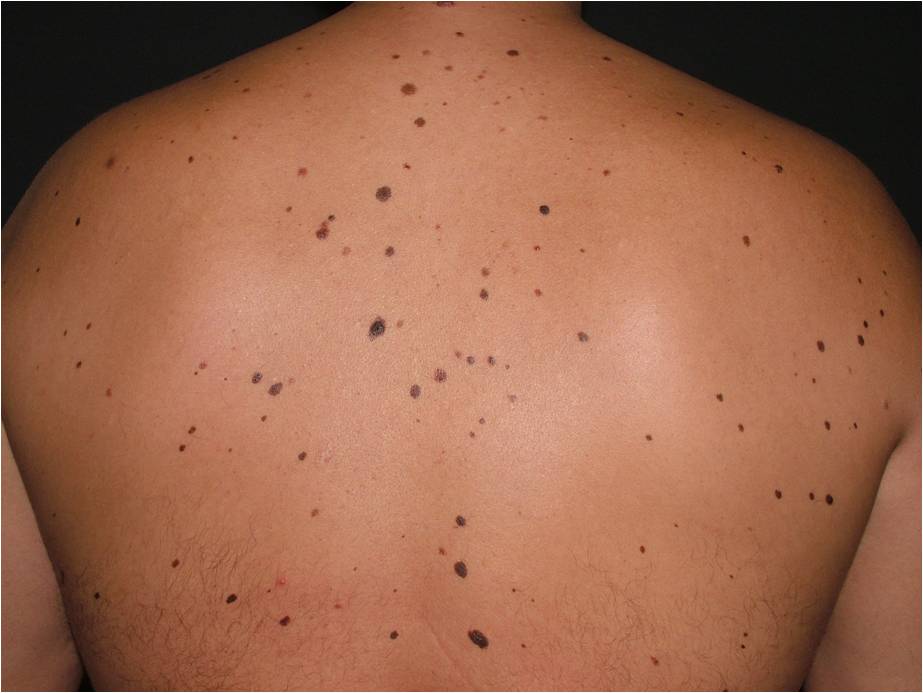
Синдром Лезера-Трела
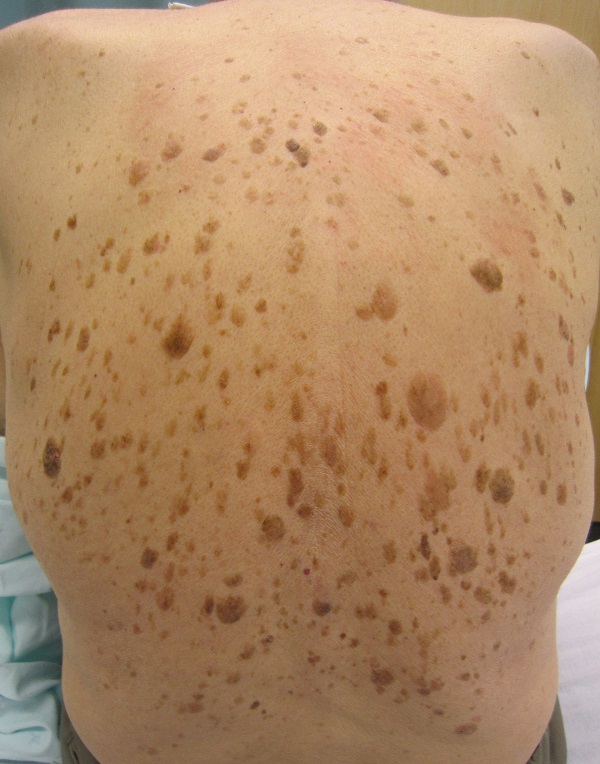
Об этом синдроме можно говорить, когда у человека внезапно появляется много кератом, особенно на туловище. В 35 % случаев это состояние ассоциировано с черным акантозом. Около 50 % пациентов отмечают выраженный зуд в области кератом. [4]
Синдром Лезера-Трела может свидетельствовать о наличии злокачественных опухолей внутренних органов, по некоторым сообщениям – поздних стадий. Наиболее часто речь идет об аденокарциномах желудка, ободочной кишки, раке молочной железы, лимфомах или лейкозе. Средняя продолжительность жизни пациентов с указанным синдромом – 11 месяцев. [4]
Это означает, что если множественные кератомы появлялись постепенно и присутствуют на туловище уже много лет – скорее всего, об этом синдроме речь не идет.
Некоторые исследователи подвергают сомнению существование синдрома. Это связано с тем, что указанные злокачественные опухоли чаще встречаются у пациентов старшего возраста, так же как и сам себорейный кератоз.
Лечение кератом
Подошли к самому интересному 🙂
Удаление
Принято считать, что лечить себорейный кератоз необязательно, т. к. природа этого заболевания доброкачественная. Тем не менее удаление очагов может быть показано для исключения озлокачествления в случаях, когда данные клинического осмотра неоднозначные. Регулярная травматизация, например одеждой, может привести к воспалению, кровоточивости и зуду и быть поводом для удаления.
Способы удаления кератом:
Я не буду подробно останавливаться на различных нюансах удаления. Скажу только, что, на мой взгляд, кератомы стоит удалять с гистологическим исследованием. Многие коллеги мне возразят, что в большинстве случаев диагностировать себорейный кератоз не сложно и гистологическое исследование – пустая трата денег.
В ответ приведу несколько исследований:
Повторюсь, на мой взгляд, гистологическое исследование себорейного кератоза является обязательным.
Лекарственное лечение (осторожно, оно даже работает! Иногда)
Как НЕ нужно лечить кератомы:
Лучше уменьшите количество стрессов, увеличьте количество овощей и время сна (последнее не всегда работает, но точно не вредит).
Профилактика возникновения себорейного кератоза
С учетом факторов риска развития кератом, перечисленных в первой части статьи, можно смело рекомендовать избегать чрезмерного воздействия солнечного света. На эту тему есть подробная статья.
К сожалению, других методов профилактики мне придумать не удалось, т. к. на свой возраст воздействовать мы, увы, не можем. Аналогичная ситуация и с наследственностью. Роль ВПЧ в развитии кератом не настолько убедительно доказана, чтобы назначать профилактическое лечение.
Резюме
Если вам поставили диагноз кератома – в этом нет ничего страшного. Вы можете смело удалять их, если они доставляют неудобство, но я рекомендую делать это с гистологическим исследованием.
Если кератомы не удалять – это не приведет к негативным последствиям и не повлияет на их дальнейшее появление.
Список литературы
Другие статьи:
Полезная статья? Сделайте репост в Вашей социальной сети!
В шаге от онкологии: предраковые заболевания кожи и слизистых оболочек
Что такое предрак кожи?
Предрак кожи – это предопухолевое состояние кожи, на фоне которого возможно развитие злокачественного новообразования. Его диагностикой и лечением занимаются такие специалисты, как дерматологи, дерматовенерологи, хирурги и онкологи.
Предраковые состояния делятся на два типа: факультативные и облигатные. Факультативные обладают низким риском трансформации в рак кожи – перерождение в опухоль происходит менее чем в 6 % случаев. Облигатные состояния обладают более высоким риском – трансформация происходит в более чем 10 % случаев.
Какие факторы способствуют трансформации предраковых состояний в рак кожи и слизистых оболочек?
По отношению к организму человека эти факторы можно разделить на внешние и внутренние.
Внешние факторы:
Внутренние факторы:
Облигатные предраки кожи и слизистых оболочек
К облигатным предраковым состояниям, т.е. предракам с высоким риском трансформации в злокачественное новообразование (>10% случаев) относят:
Факультативные предраки кожи и слизистых оболочек
К факультативным предраковым состояниям, т.е. предракам низкого риска( Предраковые заболевания кожи и слизистых оболочек
В зависимости от вида провоцирующего фактора и локализации выделяют:
ПРЕДРАКОВЫЕ ПОРАЖЕНИЯ КОЖИ ВИРУСНОЙ ЭТИОЛОГИИ
ПРЕДРАКОВЫЕ ПОРАЖЕНИЯ КОЖИ, КОТОРЫЕ ОБУСЛОВЛЕНЫ ВРОЖДЕННОЙ ПОВЫШЕННОЙ ЧУВСТВИТЕЛЬНОСТЬЮ К УЛЬТРАФИОЛЕТУ
ЛУЧЕВЫЕ ПОВРЕЖДЕНИЯ КОЖИ, ВСЛЕДСТВИЕ КОТОРЫХ МОГУТ ВОЗНИКАТЬ ПРЕДРАКОВЫЕ И РАКОВЫЕ ПОРАЖЕНИЯ КОЖНОГО ПОКРОВА
КЕРАТОЗЫ ПРЕДРАКОВЫЕ
ПРЕДРАКОВЫЕ ПОРАЖЕНИЯ ГУБ И СЛИЗИСТЫХ ОБОЛОЧЕК
ДОБРОКАЧЕСТВЕННЫЕ НОВООБРАЗОВАНИЯ С МЕЛАНООПАСНЫМ ПОТЕНЦИАЛОМ
Самые часто встречающиеся предраковые заболевания кожи
Рассмотрим подробнее самые частые и представляющие наибольшую актуальность предраковые состояния кожи и слизистых оболочек, а также расскажем о методах их лечения.
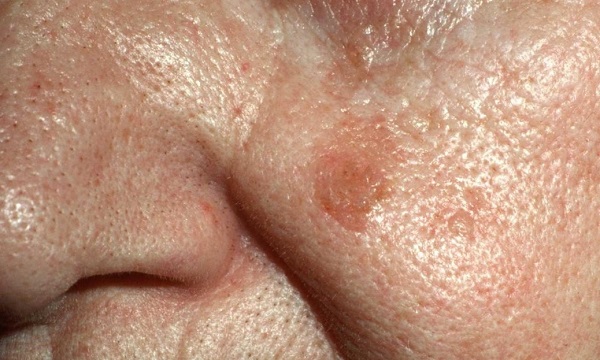
Что такое актинический кератоз?
Это заболевание обусловлено врожденной повышенной чувствительностью к ультрафиолету и является одним из самых часто втречаемых предраковых состояний.
Актинический или «солнечный» кератоз возникает в результате постоянного или периодического повреждения кожи солнечным излучением на протяжении длительного времени (несколько лет).
Очаги актинического кератоза обычно представляют собой шероховатые пятна на открытых участках кожи, например, на голове и лице. Особенно часто патология встречается у пожилых людей: у лиц старше 50 лет распространенность заболевания составляет до 60%.
Высыпания актинического кератоза могут появиться и в более раннем возрасте, например, у людей, которые часто загорают или работают на открытом воздухе (моряк, строитель, фермер и др. профессии).
В группе риска также светлокожие люди, а особенно с голубыми/зелеными глазами и светлыми или рыжими волосами. У этих людей в коже содержится меньше защитного пигмента, она более восприимчива к солнечным ожогам и фотоповреждениям.
Актинический кератоз часто наблюдается у людей с иммуносупрессией, и особенно у следующих категорий пациентов:
Сами по себе очаги актинического кератоза неопасны, но чем больше количество очагов, тем выше риск перерождения в плоскоклеточный рак. Так, при множественных очагах (более 20 единиц) риск возрастает до 20 %.
Диагностику и лечение актинического кератоза проводит врач-дерматолог (дерматовенеролог). Для профилактики и лечения применяются витамины А, Е, В3 (никотинамид) и солнцезащитные средства с максимальными факторами защиты. Рекомендуется применение аптечных увлажняющих кремов-эмолентов. Выбор метода лечения зависит от нескольких факторов: количество очагов, их локализация, размер и толщина, площадь поражения и общее состояние здоровья пациента. В качестве лечения возможно наружное применение мазей (третиноин, имиквимод, диклофенак, 5-фторурацил), криодеструкция очагов с помощью жидкого азота, уделание лазером, фотодинамическая терапия, хирургические методы и др. При наличии «подозрительных» клинических и дерматоскопических признаков выполняется биопсия с гистологическим исследованием для ранней диагностики плоскоклеточного рака и своевременного лечения у врача онкологического профиля.
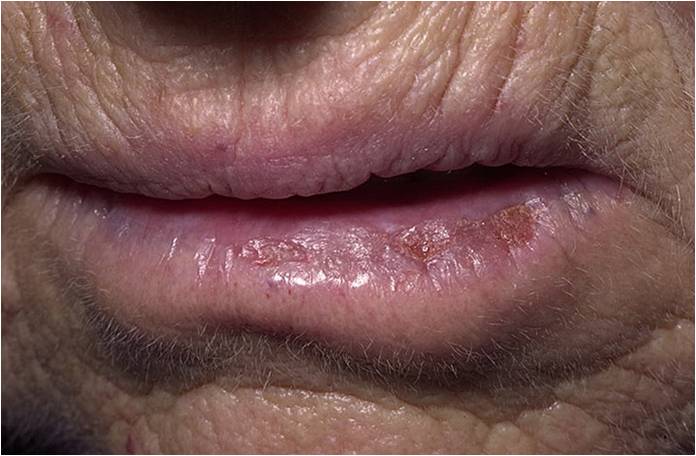
Что такое актинический хейлит?
Вариантом актинического кератоза на красной кайме губ является актинический хейлит. При этом трансформация актинического хейлита в плоскоклеточный рак данной локализации является более опасной, так как примерно в 11 % случаев наблюдаются отдаленные метастазы. Поэтому актинический хейлит требует своевременной диагностики и лечения, а для профилактики необходимо регулярное применение солнцезащитных средств для губ.
Что такое папулез бовеноидный?
Из предраковых состояний кожи, обусловленных вирусным поражением, наиболее актуален бовеноидный папулез.
В развитии болезни принимают участи вирусы папилломы человека высокого онкогенного риска 16, 18, 31, 33 типов. Таким образом, бовеноидный папулез является облигатным предраком, то есть существует более высокий риск возникновения онкологического заболевания. Следует отметить, что эти же типы ВПЧ являются причиной остроконечных кондилом (или аногенитальных бородавок) – заболевания, передающегося преимущественно половым путем. Поэтому можно иногда наблюдать одновременно очаги бовеноидного папулеза и кондиломы.
Проявляется бовеноидный папулез узелково-пятнистыми высыпаниями преимущественно на головке полового члена у мужчин и на вульве у женщин.
Диагностику и лечение бовеноидного папулеза проводит врач- дерматолог (дерматовенеролог) и врач-гинеколог. Рекомендуются все меры профилактики инфекций, передаваемых преимущественно половым путем, своевременное комплексное лечение аногенитальных бородавок с устранением ВПЧ у всех половых партнеров.
Для профилактики используется вакцинация от онкогенных типов ВПЧ (вакцины «Гардасил» и «Церварикс»), раствор аммония глицирризинат. В лечении применяются 5-фторурациловая, проспидиновая мази, криодеструкция, лазерное удаление, химическая деструкция (солкодерм, кондилин).
Подробнее о прививках от вируса папилломы человека можно прочитать здесь.
Что такое лучевые повреждения кожи?
Это поражения кожного покрова, возникающие под воздействием ионизирующего излучения: рентгеновского, электронного и гамма-излучения. Облучение может быть терапевтическим, например, лучевая терапия опухолей, аварийным (т.е. случайным) или профессиональным (например, у рентгенологов).
Специалисты разделяют лучевые повреждения кожи на два типа: ранние и поздние. Между ними существует промежуточный период, он начинается через 6-12 месяцев после завершения ранней лучевой реакции и длится от нескольких месяцев до многих лет.
Ранние лучевые повреждения
Это изменения кожного покрова, которые развиваются во время облучения кожи и в первые 3 месяца после воздействия. К ним относятся лучевые дерматиты: эритематозный, сухой, буллезный, а также острая лучевая язва. В зависимости от тяжести радиационного поражения выделяют три степени лучевого повреждения кожных покровов.
При первой степени возникает эритематозный (эритема – краснота) или сухой дерматит. При второй степени появляется буллезный (влажный) дерматит. При третьей степени развивается острая лучевая язва.
Появление эритематозного и сухого дерматитов является допустимой лучевой реакцией кожи. Как правило, это не приводит к развитию поздних осложнений. На месте буллезного (влажного) дерматита нередко могут возникнуть поздние лучевые повреждения.
Наиболее сложным является лечение острой лучевой язвы, после которой также развиваются поздние лучевые повреждения.
Поздние лучевые повреждения кожи
К поздним лучевым повреждениям кожи относят атрофию (истончение), фиброз (болезненное уплотнение), кератоз (разрастание), язвы, доброкачественные, а также злокачественные опухоли кожного покрова.
На фоне поздних лучевых изменений кожи ЗНО появляются в промежутке от 5 до 26 лет после лучевой терапии.
Диагностику и лечение таких повреждений проводят врач-дерматолог (дерматовенеролог), врач-онколог и врач-хирург.
При атрофии, фиброзе необходим тщательный уход за пораженной кожей, исключение контакта с раздражающими агентами и солнцем. Применяются жирные, питательные кремы с витаминами. При воспалительной реакции в очаге поражения применяют кортикостероидные мази.
При лучевом кератозеприменяются 5-фторурациловая, проспидиновая мази, криодеструкция, лазерное удаление, хирургическое иссечение.
При развитии хронических лучевых язв проводится иссечение с последующей кожной пластикой.
Кроме того, применяются методы лечение, направленные на стимуляцию процессов регенерации тканей (заживления).
Что такое кератоз предраковый? Формы предракового кератоза
Кератоз – состояние (заболевание) кожи, которое характеризуется утолщением рогового слоя. Кератозы преимущественно относятся к факультативным предраковым состояниям, т.е. низкого онкориска.
Диагностику и лечение кератозов предраковых проводят врач-дерматолог (дерматовенеролог) и врач-хирург.
Удаляют кератозы с помощью СО2- лазера, иссечения, криодеструкции жидким азотом. Необходима симптоматическая терапия заболевания кожи, которое предшествует развитию реактивных кератозов.
Что такое лейкоплакия?
Из предраковых поражений губ и слизистых оболочек наибольшую актуальность представляет лейкоплакия(лейкокератоз). В основе ее лежит патологическое усиление ороговения слоев плоского эпителия, которые в норме не ороговевают. Развивается под действием экзогенных раздражителей (курение, алкоголь, трение зубных протезов и др.), ВПЧ 11 и 16 типов. Лейкоплакия относится к облигатным предракам, т.е. высокого онкориска.
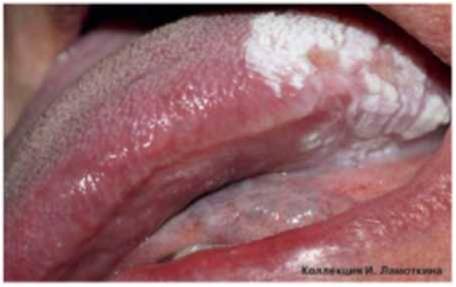
Может возникать в полости рта, на красной кайме губ, головке полового члена и крайней плоти, вульве и половых губах, слизистой шейки матки, мочеиспускательного канала и мочевого пузыря.
Формы лейкоплакии
Истинную лейкоплакию разделяют на гомогенную и негомогенную или эритролейкоплакию. Гомогенная лейкоплакия – преимущественно белое, плоское, однородное образование. Имеет единообразное строение по всей поверхности. Негомогенная лейкоплакия представляет собой чередование белых и красных участков (эритролейкоплакия), которые могут быть неравномерными и плоскими, узловыми (крапчатыми), изъязвлёнными или веррукозными. Предполагается, что при негомогенных оральных лейкоплакиях риск озлокачествлевания клеток в 4-5 раз выше, чем при гомогенных.
Истинную лейкоплакию необходимо отличать от ложной, развивающейся при красной волчанке, красном плоском лишае и других болезнях и синдромах. Кроме того, не относятся к предракам и мягкая лейкоплакия и белый губчатый невус Кеннона.
Лейкоплакия курильщиков развивается у заядлых потребителей табака, особенно курящих трубки. Плоская лейкоплакия является начальной формой поражения. Лейкоплакия веррукозная характеризуется бородавчатыми разрастаниями, эрозивно-язвенная – поражением в виде дефектов слизистой оболочки (эрозий) и язв. Эритроплакия характеризуется фиксированными красными пятнами у злостных потребителей табака и крепкого алкоголя.
Среди всех предраковых поражений полости рта оральная эритроплакия имеет наибольший риск злокачественной трансформации. Кроме того, эритроплакия часто наблюдается вместе с лейкоплакией, такое состояние называется эритролейкоплакией. Данное поражение слизистой с высокой вероятностью уже включает или в скором времени превратиться в злокачественное новообразование.
Как выявляется и лечится лейкоплакия?
Диагностику и лечение предраковых поражений губ и слизистых оболочек проводят врачи дерматологического, стоматологического, онкологического и хирургического профиля.
В лечении применяются отказ от курения, крепкого алкоголя, острых и горячих блюд, устранение травмирующих факторов и патологии ЖКТ. Применяются витамины А, Е, группы В, ферментные препараты и системные ретиноиды (изотретиноин).
Для удаления применяются хирургическое иссечение, СО2- лазер, электроэксцизия, криодеструкция жидким азотом.
Для раннего выявления поражений слизистой полости рта при осмотре стоматолога используется люминесцентная стоматоскопия, которой оснащенырайонные стоматологические поликлиникив Санкт-Петербурге и она входит в программу ОМС.
В основе исследования заложен принцип разного свечения особой длины волны («зеленый свет») здоровой слизистой оболочки и измененной предраком, либо пораженной раком.
Если у пациента во рту «высветилось» что-то подозрительное, стоматолог направляет его в городской/областной кабинет специализированной диагностики, где хирург-онколог проводит биопсию, цитологию, другие обследования. При подтверждении рака пациент направляется на лечение в специализированное отделение онкологического профиля.
В НМИЦ онкологии им. Н.Н. Петрова диагностику и лечение злокачественной патологии слизистой полости рта проводят специалисты хирургического отделения опухолей головы и шеи.
Какие родинки обладают меланоопасным потенциалом?
Среди доброкачественных новообразований с меланоопасным потенциалом наибольшую актуальность представляют:
Невусы меланоцитарные врожденные подразделяются на мелкие – размерами до 1,5 см, риск развития меланомы – от 1 до 5 %; средние – размерами от 1,5 до 20 см, риск развития меланомы – от 1 до 6,3 %: рекомендуется наблюдение у дерматолога и хирургическое иссечение с гистологическим исследованием при выявлении изменений.
Рекомендуется наблюдение у дерматовенеролога 1 раз в 3-6 месяцев – дерматоскопия каждого элемента на коже и фотодокументирование (картирование) неравномерных родинок для наблюдения в следующих случаях:
Гигантские невусы имеют размер более 20 см или 5 % и более площади поверхности тела, риск развития меланомы – от 6,3 % до 33,3 %.
Гигантские врожденные невусы целесообразно удалять как можно раньше, так как высок риск развития меланомы даже в первые 3-5 лет жизни пациента. Лечение осуществляют у хирурга-онколога с помощью иссечения и пластической коррекции.
Что такое атипичные (диспластические) невусы?
Атипичный или диспластический или атипический невус – это приобретенное пигментное образование, вариант доброкачественных меланоцитарных невусов, обладающий следующими характеристиками:
Различают единичные ( 5) диспластические невусы. Также выделяют наследственный и ненаследственный вариант.
Окончательный диагноз «диспластический невус» устанавливается только после гистологического исследования. Таким образом, далеко не все родинки, внешне похожие на диспластические, окажутся таковыми после удаления и исследования. В структуре диспластического невуса – лентигиозная меланоцитарная дисплазия 1, 2, 3 степеней.
Диспластические невусы не всегда перерождаются в онкологчиеское заболевание. На фоне диспластических невусов меланома кожи развивается лишь в 9 % случаев.
Большинство из них со временем уменьшаются или разрешаются, или трансформируются вовнутридермальные меланоцитарные невусы (Ламоткин И.А., 2017).
Необходимо исключить травмирование родинок (скрабы, пилинги, массаж, цепочки, косметические чистки, частое расчесывание, эпиляции и др.)
Показано наблюдение дерматолога с дерматоскопией и фотофиксацией невусов 1 раз в 6 месяцев, хирургическое иссечение изменяющихся или подозрительных невусов.
Что такое синдром диспластических невусов?
Невусный диспластический синдром или FAMMМ – синдром фамильной (семейной) атипичной множественной меланомы. Он диагностируется, если у пациента множественные (>50) меланоцитарные невусы, среди которых есть атипичные (диспластические) и имеется случай меланомы у родственников 1-2 степени.
Развитие меланомы отмечается в 35 % случаев у пациентов с FAMMМ синдромом. При FAMMМ синдроме рекомендуетсянаблюдение онколога, дерматолога, офтальмолога 1 раз в 3 месяца.
Как наблюдать за родинками дома?
При наблюдении за родинками дома необходимо обратиться к дерматологу, если в родинке сочетаются или появляются следующие симптомы:
Что такое невус сальных желез?
Невус сальных желез Ядассона – это врожденный порок развития, доброкачественная опухоль, представленная измененными сальными железами и волосяными фолликулами.
Локализуется на волосистой части головы и лице. Внешне имеет вид лишенной волос бляшки желто-розового цвета овальной или неправильной формы с бородавчатой поверхностью.
У 10 % пациентов на месте невуса развивается рак. Высокий риск злокачественного перерождения сального невуса является показанием для его удаления.
Рекомендуется хирургическое иссечение в пубертатном периоде, наблюдение дерматолога, хирургическое иссечение при наличии изменений.
CО2-лазер, электрокоагуляция и криодеструкция применяются для удаления очагов небольшой площади без признаков озлокачествления.
Что такое кожный рак in situ?
Это особая форма кожного рака (рак in situ), т.е. локальный внутриэпителиальный прединвазивный злокачественный процесс, не выходящий за пределы кожи. Наибольшую актуальность из таких процессов представляет болезнь Боуэна, эритроплазия Кейра, кератоакантома и меланоз Дюбрея (злокачественное лентиго), которые ранее относили к предраковым заболеваниям.
По современным представлениям болезнь Боуэна – это внутрикожный неинвазивный плоскоклеточный рак кожи. Эритроплазия Кейра – это болезнь Боуэна на коже половых органов.Кератоакантома или сальный моллюск является высокодифференцированным плоскоклеточным раком.
Диагностика проводится дерматологом и онкологом, а лечение – хирургом-онкологом.
Что такое меланоз Дюбрея?
Меланоз Дюбрея или злокачественное лентиго чаще всего наблюдается на открытых участках кожи у зрелых и пожилых людей. Начинается с маленького коричневого пятна, медленно распространяющегося по периферии. Характерна неравномерная пигментация и усиление пигментации по периферии очага. Является локальным злокачественным процессом, не выходящим за пределы кожи (рак in situ) и характеризуется пролиферацией атипичных меланоцитов в эпидермисе. Отличается медленным ростом и постепенно трансформируется в лентиго-меланому.
Диагностика проводится врачами дерматологического и онкологического профиля. Лечение проводит хирург-онколог. Рекомендуется хирургическое иссечение, СО2-лазерное удаление, применяют близкофокусную рентгенотерапию, фотодинамическую терапию.
Методы диагностики предраков кожи и слизистых оболочек
Для диагностики предраков кожи применяются следующие методы диагностики:
Как проходит консультация дерматолога?
Консультация дерматолога проходит в следующие этапы:
Дерматолог может порекомендовать пациенту:
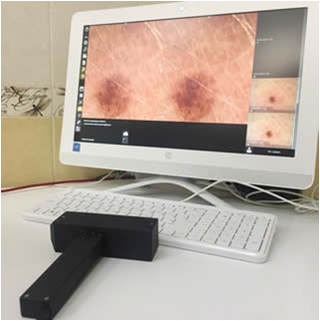
Что такое дерматоскопия и цифровая дерматоскопия?
Дерматоскопия – это неинвазивный метод прижизненной диагностики, позволяющий рассматривать микроскопические структуры кожи (эпидермиса и сосочковой части дермы). Синонимы – эпилюминесцентная микроскопия, дермоскопия, поверхностная микроскопия кожи, микроскопия в отраженном свете.
Позволяет до 27 % увеличить точность диагноза по сравнению с обычным клиническим осмотром. Не имеет противопоказаний, дает возможность получить мгновенный результат уже на первичном приеме. Позволяет различать пигментные, сосудистые, роговые и соединительнотканные структуры кожи.
У цифровой дерматоскопии более точная диагностика за счет получения изображений высокого качества и их вывода на экран монитора FullHD.
Имеется возможность детального динамического наблюдения новообразований – сохранение полной дерматологической картины для дальнейших наблюдений при повторных визитах. Возможно формирование «паспорта кожи» у пациентов высокого риска появления меланомы. Имеется функция картирования всех родинок на теле с привязкой к каждой родинке их дерматоскопической картины.
Как защитить кожу от солнца и развития предрака?
Избегать ультрафиолетового излучения
Исключить избыточный ультрафиолет (солярий, исключить загар и пляж с 10:00 до 17:00), не загорать под прямыми солнечными лучами, находиться в тени и применять солнцезащитный крем.
Носить правильную одежду
Рекомендовано ношение одежды с длинным рукавом, головной убор с широкими полями, солнцезащитные очки с ультрафиолетовым фильтром. На данный момент разработана специальная одежда для защиты от ультрафиолетовых лучей из очень плотной ткани или ткани с солнечными фильтрами. Необходимо знать, что черный цвет защищает лучше, чем белый, а защита ослабевает с повышением влажности.
Пользоваться солнцезащитным кремом
Непосредственно перед выходом на улицу на открытые участки кожи (не забудьте уши и губы) необходимо применять аптечные солнцезащитные кремы (гель, эмульсия, спрей, твердый стик) с комплексной защитой: UVВ-лучей (SPF 50+) + UVA-лучей (PPD).
Солнцезащитные кремы (санскрины, от англ. sunscreen) не применяются для увеличения времени нахождения под прямыми солнечными лучами и не делают вас полностью невосприимчивым к солнечным лучам.
Наносить крем следует каждые два часа, а также после плавания или при обильном потоотделении (даже если крем водостойкий).
Кроме того, наносить крем необходимо в достаточном количестве: рекомендуется как минимум 6 полных чайных ложек (36 г) солнцезащитного крема, чтобы покрыть тело среднего взрослого человека. Дерматологи часто говорят о золотом правиле защиты от агрессивных солнечных лучей: «Два слоя крема лучше чем один».
При нанесении руководствуйтесь методом «чайной ложки»: половину чайной ложки (3 мл) лосьона от загара на каждую руку, лицо и шею, а затем полную чайную ложку (6 мл) на каждую ногу и переднюю и заднюю части тела).
После пребывания на улице, пляже и вечером рекомендованы увлажняющие кремы для ухода за кожей с антиоксидантами (витамины С,Е. растительные антиоксиданты), пища, богатая антиоксидантами (фрукты, овощи, ягоды, и др.)
Какие витамины обладают защитным эффектом?
К витаминам, обладающим защитным эффектом от повреждения солнцем, относятся следующие:
Профилактика развития предрака кожи
Для профилактики развития предрака кожи и слизистых оболочек необходимо следующее:
ЛИТЕРАТУРА
Вебинар на тему