киста урахуса у детей чем опасна лечение
Киста урахуса
Киста урахуса — это порок развития мочевой системы в виде плотного новообразования. Мочевой проток, что соединяет плаценту с мочевым пузырем в период внутриутробного развития плода называется урахусом. С помощью этого протока происходит сбрасывание мочи, которая образуется в организме плода. Примерно на шестом месяце внутриутробного развития урахус постепенно начинает зарастать, формируя связку, что тянется от пупка к верхней части мочевого пузыря. Если зарастание не осуществляется, формируется определенная полость, которая и называется кистой урахуса. Эта полость заполняется мочой, первородным калом (меконий) и слизью, что выделяется плодом.
В зависимости от построения и структуры полости, киста урахуса бывает двух видов:
Чаще кисту урахуса диагностируют у мужчин, нежели у женщин. Она характеризуется продолжительным латентным периодом, поэтому обычно диагностируется в зрелом возрасте. Основным источником формирования кисты будет нарушение внутриутробного развития.
Симптомы кисты урахуса
Небольшая киста может себя не проявлять и оставаться при этом в изначальных размерах. Киста со стерильным содержимым не определяется при телесном осмотре и пальпации.
Проникновение в полость кисты инфекции может спровоцировать такие симптомы кисты урахуса:
При появлении вторичной инфекции наблюдается повышение температуры, отек в зоне кисты, общее недомогание и слабость. Результатом осложнения кисты будет развитие перитонита (прорыв нагноения в брюшную полость) и омфалита (регулярное выделение мочи).
Диагностика кисты урахуса
Для диагностики кисты урахуса принимают к сведению симптоматику патологии и результаты клинических исследований.
Киста больших размеров располагается между пупком и лобком в виде опухоли. В результате попадания микроорганизмов в полость урахуса она воспаляется, что дает возможность обнаружить ее во время пальпации и визуального осмотра.
Во время диагностики очень важно отличить кисту урахуса от других патологических изменений со схожими клиническими признаками (грыжа передней стенки брюшины и грыжа пупка). Для подтверждения диагноза назначаются такие диагностические исследования:
При госпитализации больного с диагнозом «острого живота» (осложнение кисты) и другими тяжелыми последствиями пациенту дополнительно назначается лапароскопия. Это оперативное вторжение через разрезы в передней брюшной стенке, в ходе проведения которого вводится оптический прибор и осуществляется осмотр органов брюшной полости для подтверждения наличия кисты.
Лечение кисты урахуса
Постепенно киста урахуса увеличивается и может спровоцировать ряд тяжелых осложнений, поэтому вопрос ее лечения будет актуальным.
Чаще всего лечение кисты урахуса начинают из применения консервативных методов терапии, в случае неэффективности которых проводят хирургическое удаление кисты.
Суть медикаментозного лечения заключается в предотвращении болевых ощущений и воспалительных процессов с помощью болеутоляющих препаратов и антибиотиков. Также пациенту назначается облучение ультрафиолетом.
В случае увеличения кисты в размере и ее нагноения, осуществляется оперативное вмешательство, главной целью которого будет рассечение полости и ликвидация всего содержимого. Внебрюшинная операция проводится если разрыва нагноения не произошло. В противном случае делается вскрытие брюшной полости, ее очищение и только после этого удаляется сама киста.
Операция по удалению кисты, что сопровождается инфекцией и бактериями, не проводится, пока не будет ликвидирован воспалительный процесс. Для этого принимаются такие меры, как накладывание повязок, обработка тканей с помощью антисептиков и прием антибиотиков.
При своевременном обращении за квалифицированной помощью в случае кисты урахуса прогноз будет благоприятным.
Осложненные кисты урахуса. Особенности диагностики и лечения у взрослых пациентов
В.В. Базаев, Н.В. Бычкова, А.А. Морозов, А.П. Морозов, Е.В. Смирнова
Сведения об авторах:
ВВЕДЕНИЕ
Киста урахуса – порок эмбриогенеза, с образованием в мочевом протоке замкнутой полости, содержащей серозную жидкость. Частота встречаемости до 42% от всех аномалий развития мочевого канала. Киста урахуса возникает из-за отсутствия облитерации протока в средней его части, что сохраняется в таком виде всю жизнь. Кисты небольших размеров могут длительно протекать бессимптомно. Для кист больших размеров характерны болевой симптом, пальпируемое образование брюшной стенки, расстройства микции. Клинические симптомы появляются при осложнениях: перфорации, формировании свища, инфицировании кист. Кисту урахуса диагностируют с помощью ультразвукового исследования (УЗИ), мультиспиральной компьютерной томографии (МСКТ), цистоскопии, а при наличии свищевого канала ‒ фистулографии [1].
МАТЕРИАЛЫ И МЕТОДЫ
Симптомы кисты урахуса
Пациент с осложненной кистой урахуса жалуется на боли внизу живота, дискомфорт, дизурию, пальпируемое образование. При образовании наружного свища имеется серозно-гнойное отделяемое из пупка, поэтому часто присутствует мацерация кожи, дерматит. Опорожнение нагноившейся кисты урахуса в мочевой пузырь клинически проявляется как острый цистит. У взрослых киста урахуса выявляется при обследовании по поводу макрогематурии. Кроме того, у взрослых опасность представляет возможная малигнизация эмбрионального мочевого канала, в 90% развивается аденокарцинома. Риск наличия неопластического процесса увеличивается с возрастом. По анализу литературы, 10-30% случаев рака мочевого пузыря начинается из устья мочевого протока.
Диагностика
Диагноз ставится на основании жалоб, анамнеза, объективного и инструментального обследования. Лабораторные анализы необходимы для контроля степени сопутствующих воспалительных явлений. УЗИ, МСКТ, магнитно-резонансная томография (МРТ), фистулография, цистоскопия используют для уточнения диагноза и тактики оперативного лечения.
Лечение кисты урахуса
В детском возрасте, когда заболевание проявляет себя у 98% больных, даже если рудиментарная киста осложнилась свищеобразованием, возможна консервативная тактика лечения и динамическое наблюдение. С взрослением может произойти полная облитерация урахуса, несмотря на сопутствующий воспалительный процесс.
У взрослых пациентов заболевания урахуса встречается редко. Дифференциальная диагностика заболеваний урахуса у взрослых визуальным (цистоскопия), цитологическим и гистологическим методами может не дать убедительного результата. Поэтому диагноз уточняется в ходе операции или в послеоперационном периоде по результатам гистологического исследования. Объем оперативных вмешательств, по мнению большинства современных авторов, должен включать иссечение кисты урахуса, а также парциальную цистэктомию (резекцию мочевого пузыря) [1–7].
Несмотря на общую морфологию врожденного порока урахуса, каждый случай с осложненной кистой урахуса имеет особенности клинического течения, поэтому всегда необходима дифференциальная диагностика, которая описана в наблюдениях ниже.
Клиническое наблюдение № 1
Больная С. 65 лет, находилась в отделении урологии ГБУЗ МО МОНИКИ им. М.Ф. Владимирского с 19.08.2020 г. по 11.09.2020 г. с диагнозом: Врожденная аномалия мочевой системы. Нагноившаяся киста урахуса. Сахарный диабет 2 типа. Ожирение 2 ст. Гипертоническая болезнь 2 стадии. Артериальная гипертензия 3 степени, 4 риск ССО. Пупочная грыжа. Сочетанный порок аортального клапана (умеренный стеноз и недостаточность). Состояние после тупой травмы живота и грудной клетки с переломом 7-10 ребер слева.
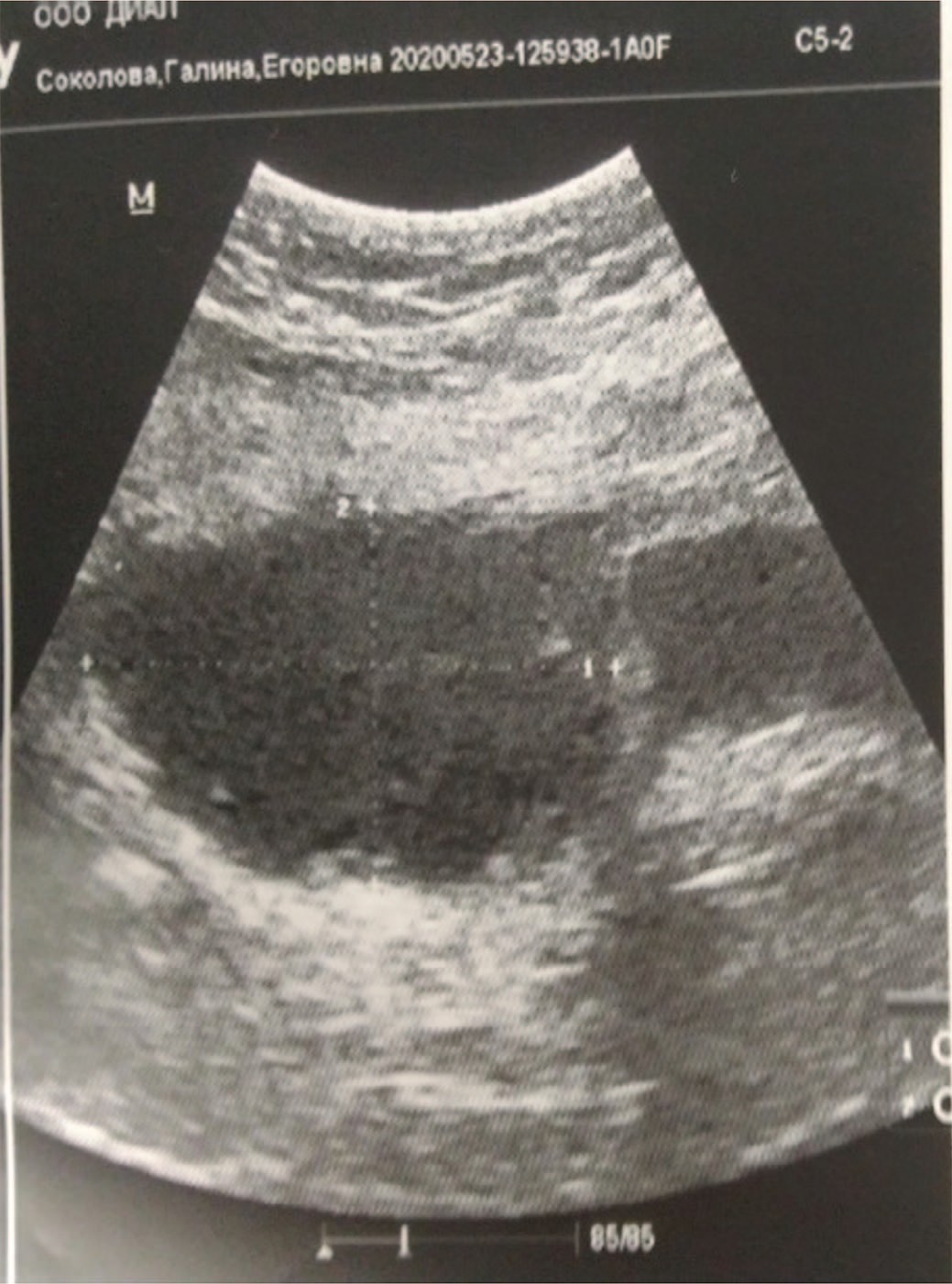
Поступила с жалобами на периодические боли и дискомфорт внизу живота. Из анамнеза известно, что через 2 недели после тупой травмы живота и грудной клетки с переломом 7-10 ребер слева отмечала неинтенсивную примесь крови в моче. Повышение температуры тела до 37,5 °С. При УЗИ выявлено кистозное образование урахуса, размерами до 6 см. Почки и верхние мочевыводящие пути без особенностей. При цистоскопии выявлен буллезный отек слизистой в области верхушки мочевого пузыря размерами 3х4 см, с гиперемией слизистой по периферии. При надавливании над лоном отмечено выделение мутного содержимого из области верхушки мочевого пузыря, покрытой буллезным отеком. Цитологически – «группы реактивного уротелия» с воспалительными изменениями. В посеве мочи – E. Coli 104 КОЕ/мл, S. epidermidis 103 КОЕ/мл. с чувствительностью к цефтазидиму, имипенему, гентамицину, амикацину, фурагину, фосфомицину.
При МРТ выявлено объемное жидкостное образование области урахуса с реактивными воспалительными изменениями.
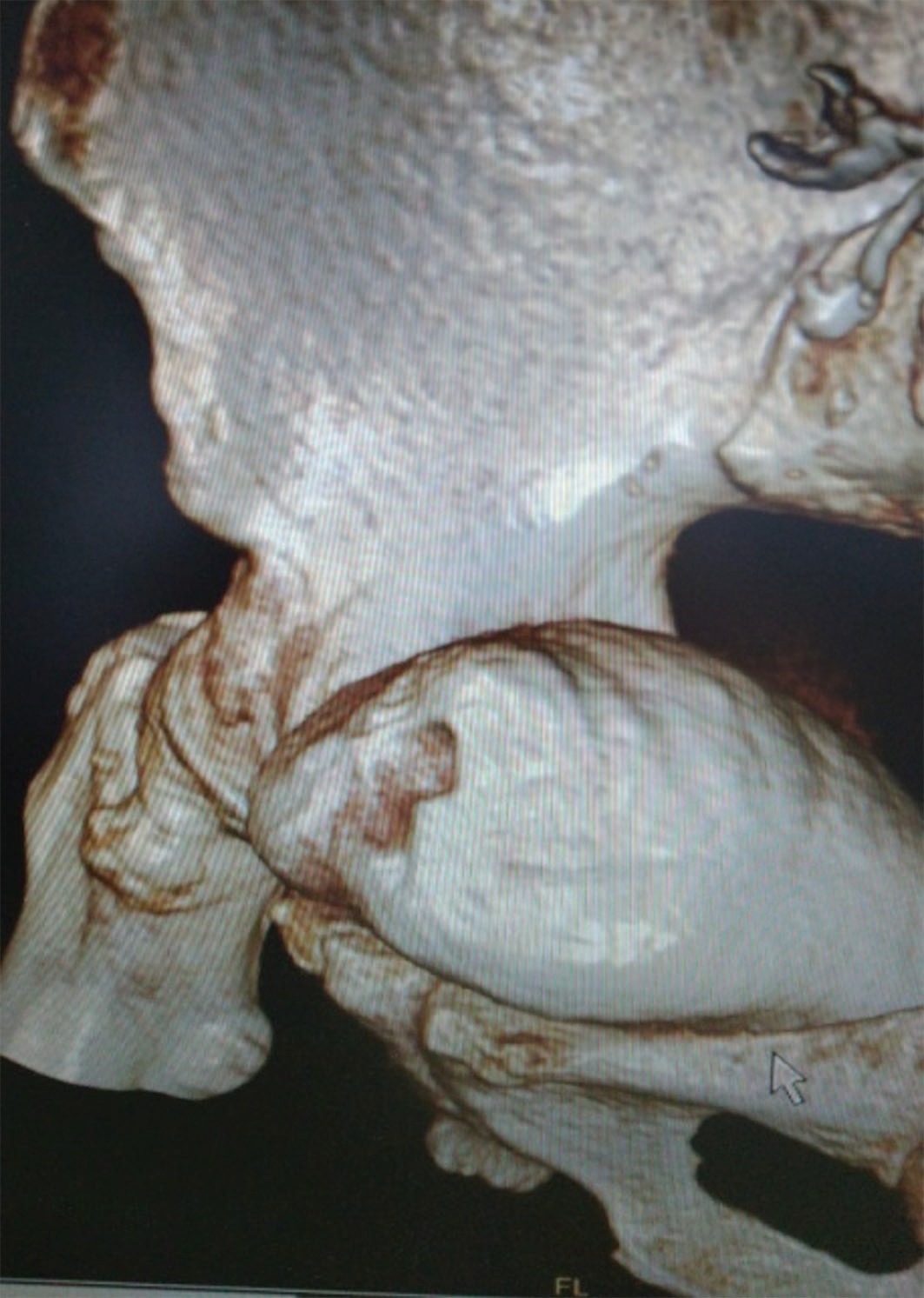
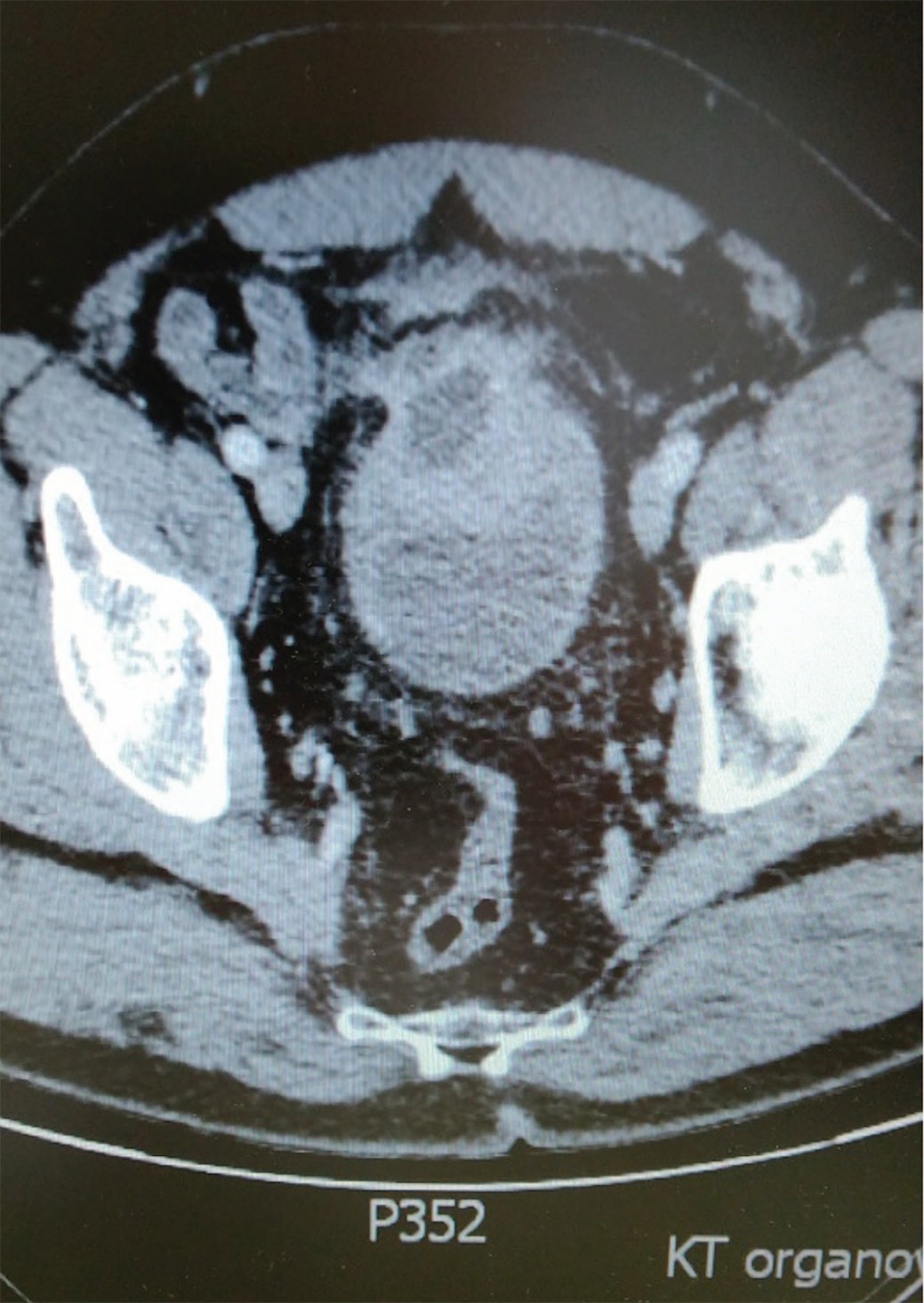
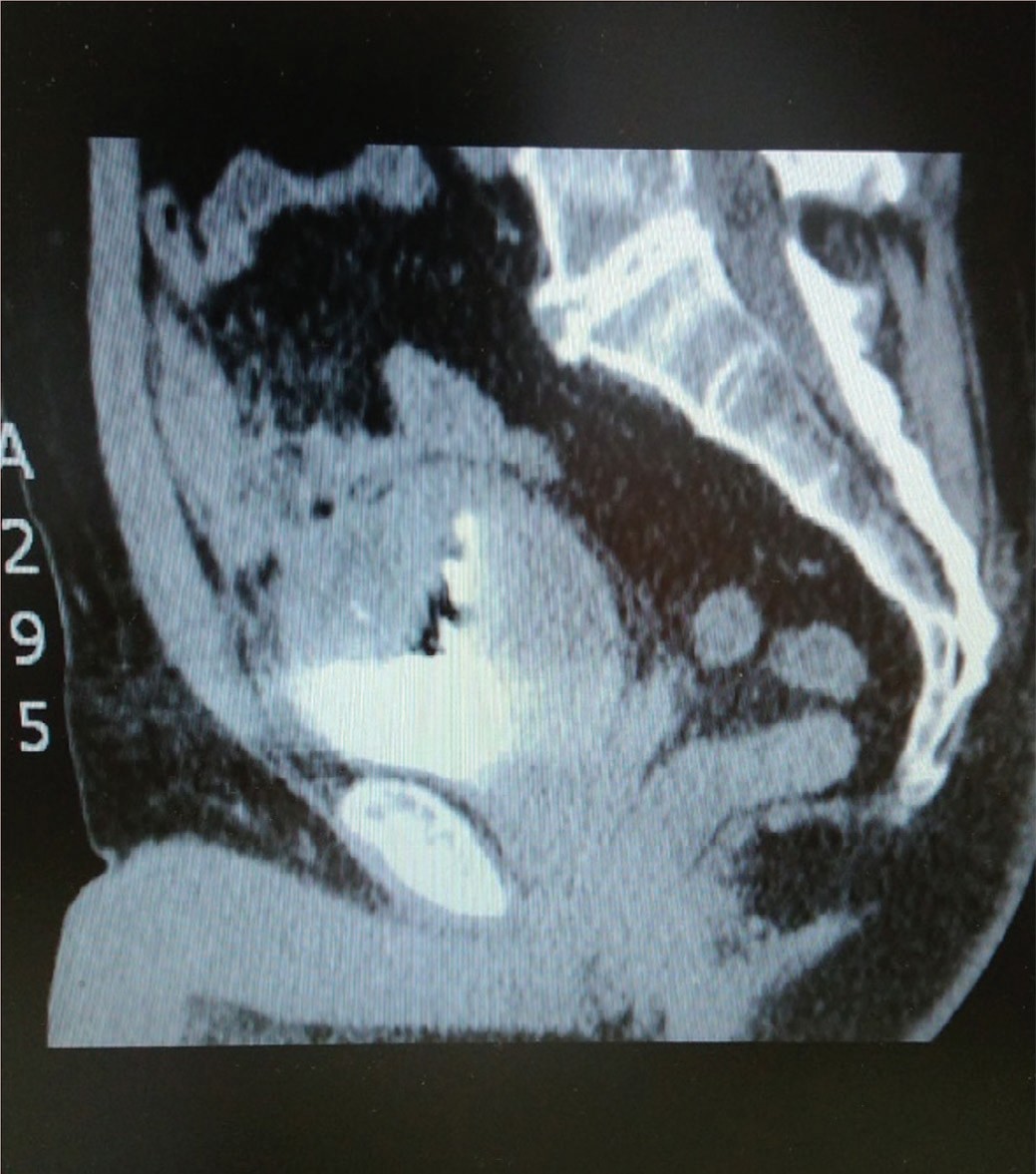
При МСКТ диагностировано наличие дополнительного образования в месте типичной локализации урахуса с признаками инфильтрации окружающей клетчатки. Пупочная грыжа (рис. 1-3).
Рис. 1. УЗИ мочевого пузыря больной С.
Fig. 1. Ultrasound of the bladder of patient S.
Рис. 2-3. МСКТ мочевого пузыря больной С.
Fig. 2-3. MSCT of the bladder of patient S.
Больной произведена открытая операция: парциальная срединная лапаротомия с иссечением пупочной грыжи, содержимым которой был участок большого сальника. При рассечении апоневроза и ревизии выявлена плотная инфильтрация апоневроза и мышц хрящевидной плотности. К брюшине со стороны брюшной полости прилегает образование каменистой плотности без четких границ размерами 8х10 см, в едином конгломерате с верхушкой мочевого пузыря – предполагается, что это опухоль урахуса. Со значительными техническими трудностями сделана циркулярная резекция мочевого пузыря в области его верхушки единым блоком с опухолью в пределах здоровых тканей с применением ультразвукового скальпеля. Ушивание стенки мочевого пузыря 2-х рядным швом с установкой дренажа в Дугласовом пространстве. Катетер Фолея установлен в мочевой пузырь. При вскрытии макропрепарата обнаружена кистозная полость с мутным экссудатом и буллезным отеком ткани.
При гистологическом исследовании установлено, что стенка кисты представлена молодой и созревающей грануляционной тканью с очаговой лимфо-плазмоклеточной инфильтрацией. Опухолевого роста не выявлено.
Послеоперационное течение осложнилось декомпенсацией сахарного диабета, нагноением послеоперационной раны. Это потребовало продолженой инсулинотерапии антибактериальной терапии (АБТ) цефтриаксоном, меропенемом, амикацином, местным введением панбактериофага [8], с проведением комплексного физиотерапевтического лечения. Больная выписана с выздоровлением.
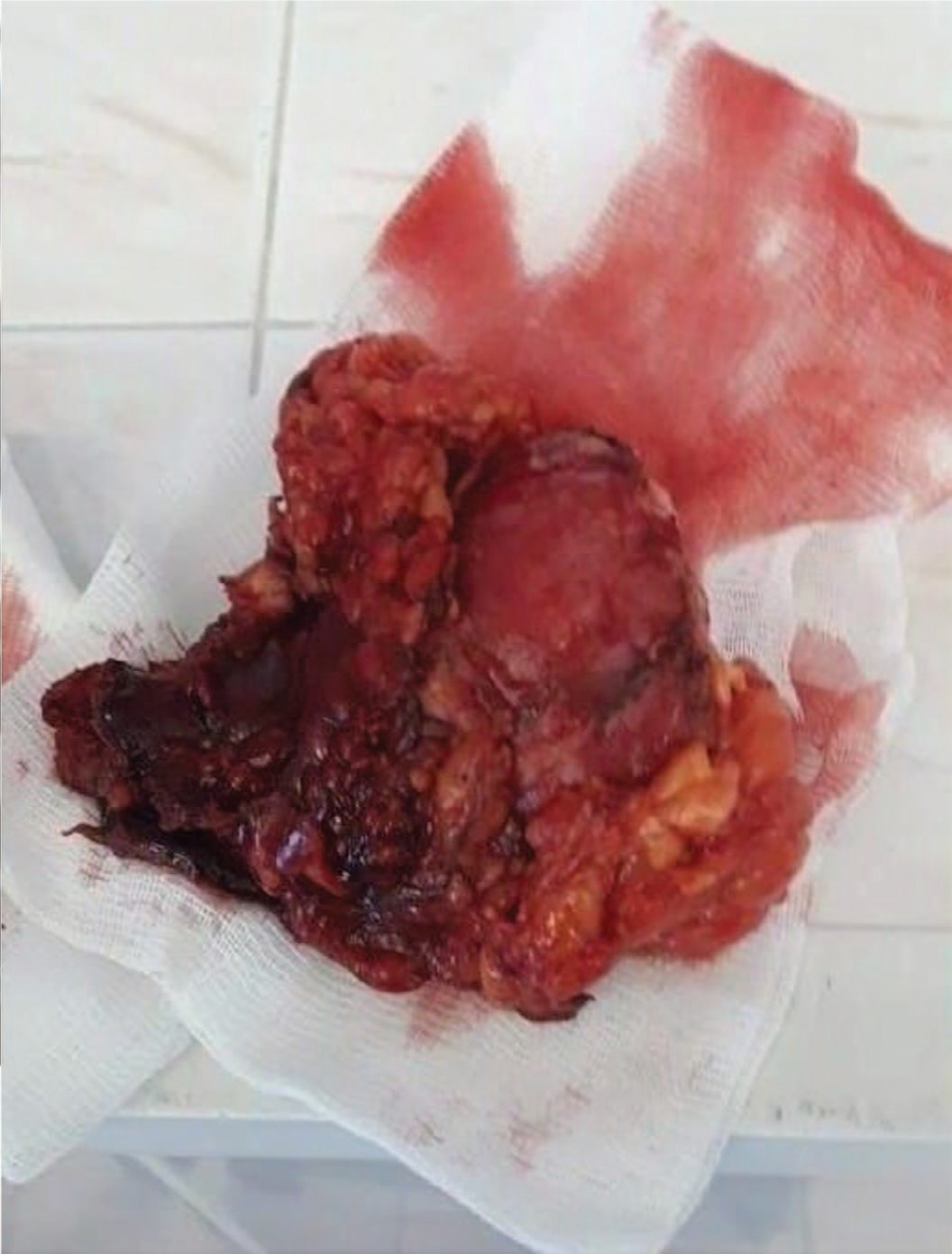
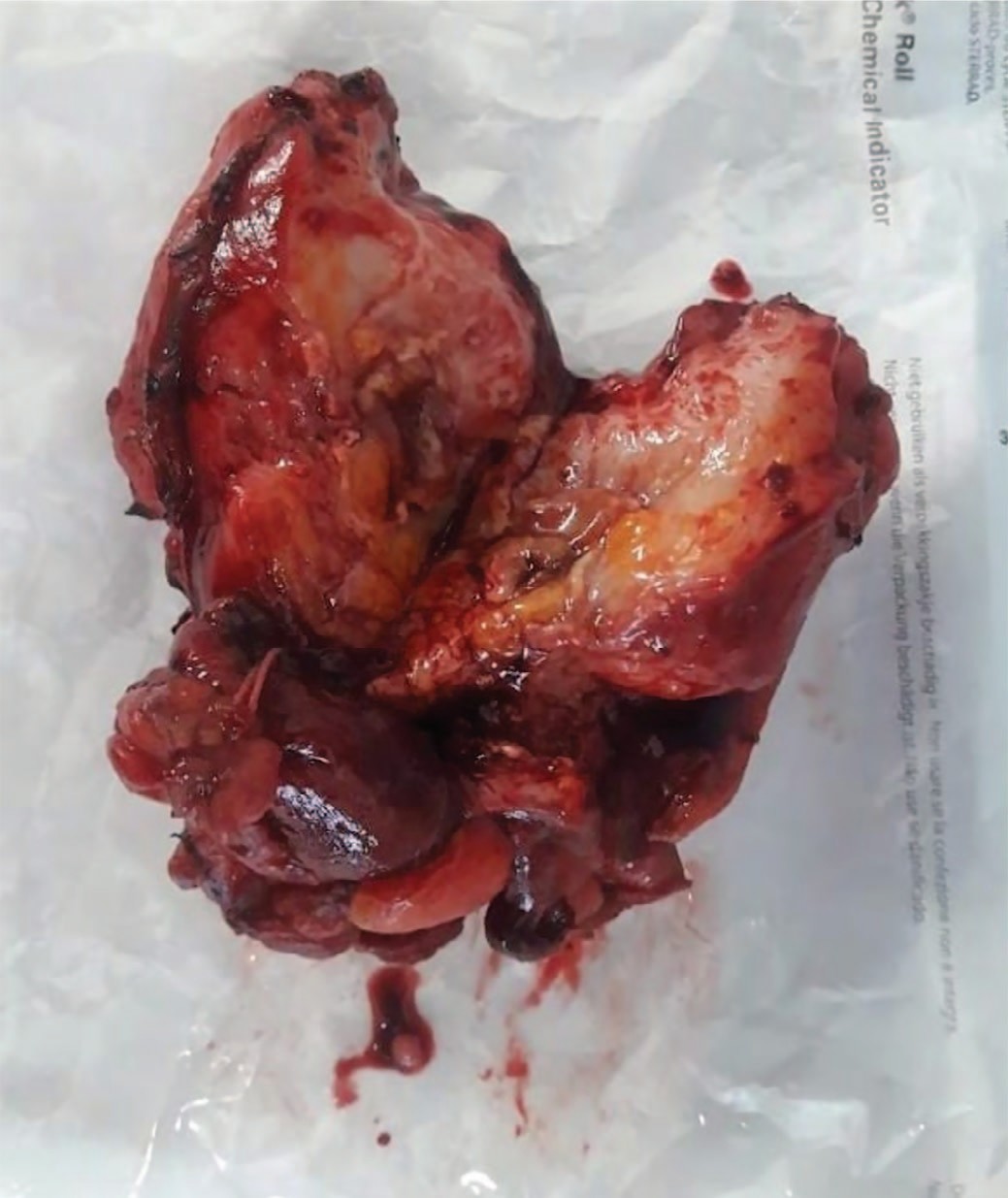
Особенностью данного наблюдения было то, что неосложненная киста урахуса, имела бессимптомное течение у больной до 65 лет. После перенесенной травмы живота, вероятно, с парциальным разрывом урахуса и образованием паравезикальной гематомы, развилось нагноение, что проявилось локальной симптоматикой. Дооперационная диагностика, включающая цистоскопию, УЗИ, КТ и МСКТ, позволила достаточно точно поставить предоперационный диагноз, но не дала цельного представления о степени распространения инфильтрата. В гнойной кисте урахуса может также находиться опухоль. Поэтому завершающей стадией диагностики всегда является операция и последующее гистологическое исследование. Учитывая вышесказанное, с нашей точки зрения, при оперативном вмешательстве должны максимально иссекаться инфильтрированные ткани, окружающие кисту и выполняться резекция верхней гемисферы мочевого пузыря (рис. 4).
Рис. 4. Макропрепарат удаленной кисты урахуса больной С.
Fig. 4. Macrodrug of a removed urachus cyst of patient S.
Клиническое наблюдение № 2
Больной М. 62 года находился в отделении урологии ГБУЗ МО МОНИКИ им. М.Ф. Владимирского с 13.07.2020 г. по 23.07.2020 г. Поступил с диагнозом: Опухоль мочевого пузыря. Гипертоническая болезнь 2 стадии. Артериальная гипертензия 2 степени, риск ССО 2.
Из анамнеза известно, что на доклиническом обследовании при УЗИ выявлено объемное образование мочевого пузыря. При МСКТ с внутривенным усилением, выполненной по месту жительства, диагностировано кистозное образование размерами до 45х32х54 мм в передней стенке мочевого пузыря с тяжами по ходу урахуса, с накоплением контрастного вещества. При МРТ – в передней стенке мочевого пузыря, в области верхушки имеется солидное образование, накапливающее контрастное вещество, с полостными включениями, что характерно для некроза или распадающейся опухоли, полностью вовлекающее стенку мочевого пузыря размерами 49х56х72 мм с распространением в паравезикальную клетчатку с прилежанием (возможно инвазивным ростом) к мышцам передней брюшной стенки. Отмечено увеличение паховых и наружных подвздошных лимфатических узлов до 10 мм.
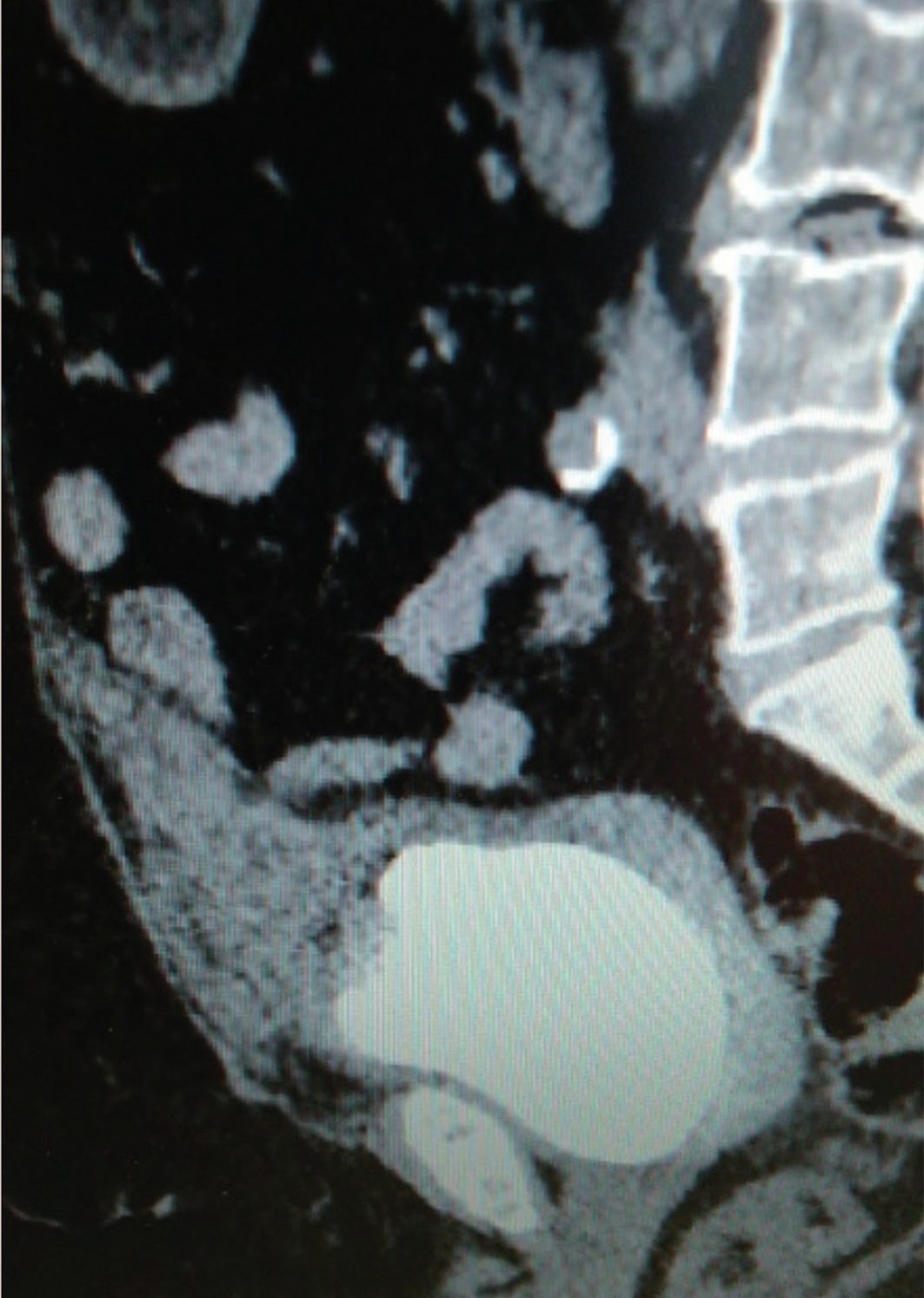
При МСКТ в ГБУЗ МО МОНИКИ им. М.Ф. Владимирского – картина объемного, вероятно экстравезикального образования с признаками инвазии в передневерхнюю стенку мочевого пузыря – опухоль урахуса. Имеются признаки вовлечения в процесс одной из петель тонкой кишки, проксимального отдела сигмовидной кишки (рис. 5, 6).
Рис. 5. МСКТ органов брюшной полости и забрюшинного пространства больного М.
Fig. 5. MSCT of the abdominal and retroperitoneal organs of patient M.
Рис. 6. МСКТ органов брюшной полости и забрюшинного пространства больного М.
Fig. 6. MSCT of the abdominal and retroperitoneal organs of patient M.
В цитологическом исследовании мочи клеток с признаками атипии не найдено. При цистоскопии обнаружены признаки деформации верхушки мочевого пузыря с наличием опухолевидного образования, диаметром до 5 см, вдающегося в просвет мочевого пузыря. Слизистая над образованием покрыта буллезным отеком. По данным щипковой биопсии фрагменты слизистой мочевого пузыря с отеком, полнокровием, с гнездами фон Брунна.
Опухолевого роста нет. Одновременно выполнена чрескожная пункционная биопсия образования: при исследовании полученных фрагментов выявлена фиброзно-жировая ткань с выраженной воспалительной инфильтрацией, опухолевого роста также не выявлено. По заключению гистолога, дифференциальный диагноз следует проводить между кистой урахуса с активным воспалением и хроническим абсцессом.
Учитывая вовлеченность в процесс толстой кишки, больному была выполнена колоноскопия. Выявлены дивертикулы сигмовидной кишки без признаков воспаления, полип поперечно-ободочной кишки. Произведена расширенная биопсия, при гистологическом исследовании выявлена тубулярная аденома толстой кишки.
После проведенного обследования больному проведена открытая операция – нижнесрединная лапаротомия. Удаление опухоли урахуса и верхней гемисферы мочевого пузыря. Резекция тонкой кишки. Доступ в брюшную полость закрывал инфильтрат деревянистой плотности размером 8х10 см с вовлечением тонкой и сигмовидной кишки, врастающий в брюшину передней брюшной стенки. Для получения доступа в нижний отдел брюшной полости решили выполнить резекцию тонкой кишки. Выполнена мобилизация брыжейки тонкой кишки и резекция ее участка длиной 8 см на расстоянии 20 см от илеоцекального угла. Выявлено, что стенка сигмовидной кишки рыхло связана с инфильтратом – произведено ее отделение от инфильтрата. Произведен энтеро-энтероанастомоз аппаратным швом бок-в-бок. Стенка мочевого пузыря ушита 2-х рядным непрерывным викриловым швом. Установлены дренаж в малый таз и катетер Фолея в мочевой пузырь.
При гистологическом исследовании рассеченного резецированного единым блоком инфильтрата получены: фрагмент стенки мочевого пузыря, фрагмент подвздошной кишки и кистозное образование, интимно спаянное со стенкой мочевого пузыря. Стенка кисты была представлена фиброзной тканью с резко выраженной гнойнопродуктивным воспалением, распространяющимся на прилежащие участки стенок мочевого пузыря, тонкой кишки, брыжейку толстой кишки. На внутренней поверхности стенки кисты имелись обширные острые язвы. Участки выстилки, представленные неидентифицируемым эпителием, в просвете кисты – фибринозно-гнойный экссудат, друзы актиномицетов. Послеоперационное течение гладкое. Катетер удален после контрольной цистографии через 14 дней. Мочеиспускание восстановилось. Рана зажила первичным натяжением. Антибактериальная терапия проводилась в соответствии с рекомендациями по лечению актиномикоза Сэнфордского справочника по антимикробной терапии версии 2020 г. (рекомендации по антибактериальной терапии актиномикоза от 16 мая 2019 г.): стартовая терапия препаратом Цефтриаксон 2 г/сутки внутривенно 2 недели с дальнейшим переходом на амоксициллин 2 г 2 р/сутки 4 недели, с последующей заменой на доксициклин (по переносимости) в дозе 100 мг 2 р/д до 6 месяцев [9].
Рис. 7. Макропрепарат удаленного единым блоком инфильтрата, включающего кистозное образование урахуса, фрагмент подвздошной кишки, резецированную часть мочевого пузыря больного М.
Fig. 7. Macrodrug of an infiltrate removed in a single block, including cystic formation of the urachus, a fragment of the ileum, a resected part of the bladder of patient M.
ОБСУЖДЕНИЕ
В первом клиническом наблюдении осложненная киста урахуса симулировала злокачественное новообразование мочевого пузыря. Визуальная дифференциальная диагностика нагноившейся кисты урахуса с его возможным злокачественным новообразованием непосредственно в ходе операции затруднялась вторичными изменениями тканей с вовлечением соседних органов. Особенностью второго клинического наблюдения было так же обнаружение актиномикоза, который, вероятно, спровоцировал воспалительные изменения в кисте урахуса. Это манифестировало клиническую картину и потребовало радикального хирургического лечения.
Общими особенностями клинических наблюдений были сложности оперативного доступа к объемному образованию урахуса, в связи с наличием массивного воспалительного перипроцесса, который всегда можно принять за злокачественное новообразование урахуса. Окончательный диагноз больным поставили после гистологического заключения.
В таких случаях, на наш взгляд, применение лапароскопической техники не обосновано, так как применение радикального метода требует иссечения всех инфильтрированных тканей, границы которых проще определить при открытой операции. Вовлечение мышц передней брюшной стенки и апоневроза затрудняет закрытие операционной раны, что не исключает использование синтетических сетчатых имплантов.
ВЫВОДЫ
Осложненные кисты урахуса у взрослых требуют радикального хирургического лечения. Они характеризуются наличием вторичных воспалительных изменений в окружающих органах и тканях, что усложняет дифференциальную диагностику с возможной опухолью урахуса. При этом необходимо выполнять резекцию прилежащих органов в пределах здоровых тканей. Окончательный диагноз ставится после гистологического исследования.
Лечение незаращения урахуса у детей. Является ли хирургическое лечение обязательным?
Введение
Незаращение урахуса это классическая урологическая патология неонатального возраста. Специфическое лечение этой аномалии заключается в хирургическом иссечении во избежание последующих инфекционных осложнений и дегенераций в отдаленной перспективе. Тем не менее эти данные были оспорены в современной литературе. Цель нашего исследования выработать итоговый протокол лечения этой аномалии в нашем центре.
Материалы и методы
Выполнено одноцентровое ретроспективное исследование, включившее пациентов с незаращением урахуса, проооперированных с января 2005 по декабрь 2014гг.
Результаты
За вышеуказанный период прооперировано 35 пациентов: 18 девочек и 17 мальчиков. Средний возраст на момент лечения составил 4,9±4,4 года. 27 пациентов имели симптомы, в то время как у 8 патология была диагностирована случайно (4 во время УЗИ и 4 во время лапароскопии). У 10 детей была киста, у 15 фистула и у 10 синус урахуса. Все пациенты были прооперированы с целью закрытия протока лапаротомным (30) или лапароскопическим (5) путем. Длительность госпитализации составила 3,8±1,7 дней (от 1 до 10) с длительностью дренирования мочевого пузыря 2,5±1 день (от 0 до 5). После операции выявлено 2 небольших осложнения (абсцесс и послеоперационная грыжа передней брюшной стенки). Патогистологическая оценка не выявила никакой клеточной атипии.
Заключение
Хирургическое лечение незаращения урахуса является несложным методом, не приводящим к серьезным осложнениям. В случае наличия симптомов показания к операции выставить легко, в случае же бессимптомной патологии в литературе встречаются противоречивые данные о терапевтическом подходе. Наличие официальных рекомендация позволило бы окончательно решить этот вопрос.
Ключевые слова
Незаращение урахуса, аномалия урахуса, киста урахуса.
B. Heuga, S. Mouttalib, O. Bouali, M. Juricic, P. Galinier, O. Abbo
Журнал «Достижения в Урологии» (Progrès en Urologie ), Сентябрь 2015, стр 603-606
Урахус, дивертикул мочевого пузыря
Подробная информация об урахусе и лечении дивертикула мочевого пузыря в Омске. Иллюстрации.
Урахус, дивертикул мочевого пузыря.
Аномалии мочевого протока. Урахус, что это такое? Мочевой проток у зародыша человека является остатком аллантоиса и уже в ранней стадии внутриутробного развития теряет свои функции в связи с переходом плода на плацентарное кровообращение. Несмотря на это, обратного развития аллантоиса не происходит и бывший мочевой проток сохраняется. Он принимает участие в формировании пупочного канатика, в дальнейшем превращаясь в срединную пузырно-пупочную связку. К моменту рождения ребенка мочевой проток обычно облитерируется. Однако в ряде случаев, особенно у недоношенных детей’, он остается открытым и его облитерация может произойти на 1-м году жизни. Но и у лиц зрелого возраста нередко отмечается частичное незаращение мочевого протока, клинически ничем не проявляющееся.
Частичное или полное незаращение мочевого протока является пороком развития. Полное незаращение (пузырно-пупочный свищ) встречается чрезвычайно редко. Чаще наблюдается незаращение одного из участков мочевого протока (рис. 170): пупочного (пупочный свищ), среднего (киста) или пузырного (дивертикул мочевого пузыря).
При полном незаращении мочевого протока из пупка выделяется моча, в большинстве случаев — только во время мочеиспускания. При этом большая часть мочи вытекает через мочеиспускательный канал. Это соотношение зависит от диаметра просвета незаращенного мочевого протока. Иногда выделение мочи из пупка прекращается (отек слизистой оболочки канала мочевого протока, его заполнение грануляционной тканью или белковой массой), но затем возобновляется. Кожа вокруг пупка мацерирована, иногда виден бугорок грануляционной ткани (сохраненный участок пуповины).
Незаращение средней части мочевого протока также встречается сравнительно редко. При этом, поскольку оба конца мочевого протока облитерированы, между ними остается слепой с обоих концов участок канала. Выстилающий канал эпителий продуцирует слизь, которая, не имея выхода, скапливается в канале, растягивает его стенки, придает ему округлую форму, постепенно превращаясь в кисту. Такая киста пальпируется между пупком и мочевым пузырем в виде округлой или яйцеподобной малоподвижной опухоли разной величины. Если содержимое кисты инфицируется, она начинает быстрее расти, становится болезненной. У ребенка развиваются симптомы гнойного процесса: повышение температуры тела гектического типа, явления сепсиса, высокий уровень лейкоцитов в крови, сдвиг лейкоцитарной формулы крови влево и др. Киста может вскрыться наружу, но чаще она вскрывается в полость брюшины, что приводит к развитию острого разлитого перитонита.
Частичное незаращение мочевого пузыря реже отмечается в нижней его части, примыкающей к верхушке мочевого пузыря. Как правило, такая аномалия ничем не проявляется. Самым частым клиническим признаком служит дизурия, которая наступает вследствие инфицирования мочевого пузыря и сообщающейся с ним полости мочевого протока. В данном случае эта полость фактически является дивертикулом мочевого пузыря. Вследствие постоянного застоя мочи в канале мочевого протока воспалительный процесс плохо поддается лечению. У девочки в возрасте 1 года мы наблюдали скопление гноя в канале с перфорацией гнойника в полость брюшины и развитием гнойного перитонита. Больная умерла от перитонита.
Чаще встречается незаращение пупочного конца мочевого протока (обычно в виде пупочного свища). Свищ то закрывается, то открывается и выделяет слизь. При открытом свище область пупка постоянно влажная, на белье остаются пятна, кожа пупочной области мацерирована.
Многие случаи незаращения мочевого протока не диагностируются, поскольку больные к врачу не обращаются.
Нередко из элементов мочевого протока развиваются доброкачественные (фиброма, аденома и др.) или злокачественные (рак различного строения, смешанные опухоли) опухоли. Из 78 случаев незаращения мочевого протока А. Б. Бабаян (1965) у 14 наблюдал опухоли: у 7 больных — доброкачественные, у 7 — злокачественные. У детей опухоли мочевого протока встречаются чрезвычайно редко.
При полном незаращении мочевого протока диагностика основывается на наличии выделений из пупка, инфекции в моче, а также данных цистоскопии, цисто- и фистулографии. Наличие пузырно-пупочного свища можно подтвердить пробой с метиленовым синим. В случае незаращения мочевого протока окрашенная жвдкость, введенная через мочеиспускательный канал в мочевой пузырь, выделяется из пупка.
При цистоскопии определяется картина дивертикула мочевого пузыря. Достаточно информативны цистография (контрастная жидкость проникает в канал мочевого протока) и фистулография (иногда через свищ удается наполнить контрастным веществом мочевой пузырь; рис. 171).
При незаращении нижнего (околопузырного) отдела мочевого протока диагноз ставится на основании результатов цистоскопии и цистографии.
При полном незаращении мочевой проток иссекают от верхушки мочевого пузыря до пупка. Операцию следует выполнять в первые месяцы жизни ребенка ввиду опасности развития воспалительных процессов. Срединным внебрюшинным доступом выделяют свищевой канал (иногда вместе с прилегающей брюшиной) и удаляют. Если мочевой пузырь притянут к пупку и имеет коническую форму, резецируют верхушку пузыря вместе с прикрепленным мочевым протоком (рис. 172) и на несколько дней оставляют катетер в мочеиспускательном канале.
При неполных свищах мочевого протока проводят консервативную терапию: ванны с перманганатом калия, обработка пупка 1 % раствором бриллиантового зеленого и прижигание 1 % раствором серебра нитрата. Операцию предпринимают лишь при неэффективности консервативного лечения у детей старше 1 года. Кисту удаляют.
При инфицированной кисте мочевого протока с целью предупреждения повреждения брюшины и развития перитонита вначале необходимо опорожнить кисту от гноя и затампонировать. Только после этого можно приступить к удалению кисты.
Дивертикул мочевого пузыря
Дивертикул мочевого пузыря представляет собой мешковидное выпячивание его стенки. Дивертикулы могут быть одиночными и множественными. Причиной этой аномалии является неправильное формирование стенки мочевого пузыря. Дивертикулы чаще всего располагаются в области отверстий мочеточников и боковых стенок мочевого пузыря, в редких случаях — на верхушке или в области его дна. Врожденный дивертикул сообщается с полостью мочевого пузыря узким каналом. Стенка дивертикула состоит из таких же слоев, как и стенка мочевого пузыря. Нередко дивертикул имеет большие размеры и превосходит по объему мочевой пузырь (рис. 174).
В большинстве случаев дивертикул мочевого пузыря в течение длительного времени не проявляется. В таких случаях его обнаруживают случайно во время цистоскопии или цистографии. Иногда дивертикул диагностируют при инфицировании мочевого пузыря. В таких случаях цистит не поддается лечению, так как из-за слабости мышц дивертикул не полностью опорожняется, в нем застаивается моча, то есть в организме имеется постоянный очаг инфекции. При этом развиваются пиелонефрит, недостаточность почек.
Расположение дивертикула в области отверстия мочеточника сопровождается нарушением его замыкательной функции, в результате чего может возникнуть пузырно-мочеточниковый рефлюкс. Застой мочи в дивертикуле может стать причиной камнеобразования и возникновения в нем опухоли.
Основными симптомами дивертикула мочевого пузыря являются затруднение мочеиспускания (вплоть до полной его задержки) и мочеиспускание в два этапа (сначала опорожняется мочевой пузырь, а потом — дивертикул).
Диагностика дивертикула мочевого пузыря несложна. При цистоскопии обнаруживают вход в дивертикул (рис. 175). Цистография позволяет выявить дополнительную полость, сообщающуюся с мочевым пузырем (рис. 176). Тень дивертикула часто определяется в косой или боковой проекции. Для диагностики дивертикула можно применить ультразвуковое сканирование (рис. 177).
Небольших размеров дивертикул, если он не является причиной болезненных явлений, у маленьких детей можно оставить без лечения. В остальных случаях показано полное иссечение дивертикула. Если мочеточник открывается в дивертикуле, его пересаживают в стенку мочевого пузыря (уретероцистонеоанастомоз).
Урологические обследования в Омске.
Какие исследования наиболее часто применяются в урологии?
Лабораторная диагностика
Лабораторных методов диагностики некоторых заболеваний, например, гиперактивного мочевого пузыря не существует. Исследование при воспалительных заболеваниях, основывается, прежде всего, в оценке мочи с целью поиска гематурии, пиурии, глюкозурии, протеинурии и бактериурии. При исследовании крови при иных заболеваниях, определяют уровень ПСА и глюкозы сыворотки крови. Бактериологические обследование необходимо для уточнения характера микроорганизмов, вызывающих воспалительный процесс и чувствительности антибиотиков к ним.
Цитологическое исследование мочи. Факультативная диагностика.
Цитологическое исследование центрифугата мочи используют у больных с подозрением на рак мочевого пузыря и карциному in situ, которые нередко вызывают учащенное мочеиспускание. На исследование сдается свежевыпущенная утренняя порция мочи. Для достижения оптимального результата исследование необходимо выполнить не менее трех раз.
Более 20 лет наша клиника занимается диагностикой и лечением урологической патологии.
Расписание работы Хлебова Андрея Олеговича: с понедельника по пятницу с 8.00 до 18.30, суббота с 11.00 до 14.00. Получите подробное расписание в виде sms-сообщения и запишитесь на прием в удобное для Вас время по тел. +79095377482 (пожалуйста, нажмите для звонка с телефона) или напишите в whatsapp. Задержка с ответом возможна, если доктор занят на операции.
Мы находимся в нескольких метрах от остановки транспорта «Санаторий Омский», здесь же Вы можете оставить свой автомобиль на одной из двух парковок. Лестница оборудована удобным пандусом для людей с ограниченными возможностями. Великолепная диагностическая аппаратура экспертного уровня сочетается с уютным интерьером. Мы можем предложить для гостей и посетителей нашего центра замечательное кафе.
Ультразвуковая диагностика является весьма ценным методом исследования и в ряде случаев она сочетается с биопсией и последующим гистологическим исследованием биоптата.
Комплексное уродинамическое исследование. Факультативная диагностика.
На современном этапе доказано, что ценность комплексной уродинамической диагностики является весьма и весьма сомнительной.
Однако в некоторых случаях она должна быть выполнена обязательно:
Исследование выполняется в следующем варианте: цистометрия наполнения в клино- и ортостазе, урофлоуметрия с электромиографией, статическая и динамическая профилометрии уретры. При этом оцениваются активность, чувствительность и емкость детрузора, синергизм между детрузором и уретральным сфинктером, наличие детрузорной гиперактивности — непроизвольные сокращения детрузора амплитудой более 5 см водного столба. Возможно применение провокационных и фармакологических тестов (холодная вода, лидокаин, КС1, быстрая скорость наполнения, кашель и т.д.).
У избранных пациентов необходима дифференцировка инфравезикальной обструкции и гипотонии детрузора. Единственным методом, позволяющим это оценить, является исследование «давление — поток» в составе выделительной цистометрии. Одновременно с этим по электромиограмме судят о мышечной активности тазовой диафрагмы и уретрального сфинктера.
Лучевая диагностика (УЗИ, МРТ). Факультативная диагностика.
МРТ костей позвоночника выполняется в случае подозрения на нейрогенный характер ГАМП. УЗИ мочевого пузыря используется для поиска опухолей и конкрементов последнего.
Объем остаточной мочи должен быть определен при подозрении или уже определенной предыдущими диагностическими этапами нейрогенной патологии детрузора, в случае обструктивной микции, чувстве неполного опорожнения мочевого пузыря, при пальпируемом при физикальном осмотре мочевого пузыря и если обследуются пожилые пациенты.
Оценивается резидуальная моча в интервале не более 15 минут после мочеиспускания. Измерение может быть неинвазивным (при помощи УЗИ мочевого пузыря) либо выполняться путем катетеризации мочевого пузыря. В том и другом случае объем остаточной мочи менее 50 мл считается нормативным.
Весьма часто выполняется мультиспиральная компьютерная томография, она незаменима для диагностики мочекаменной болезни.
Уретроцистоскопия, Факультативная диагностика.
Цистоскопия с учетом инвазивности метода должна быть последней факультативной опорой исследователя в диагностическом поиске
Выполняется при наличии гематурии, болевом синдроме со стороны мочевого пузыря, в случае хронической рецидивирующей инфекции мочевых путей и для оценки анатомии пузырно-уретрального сегмента. Исключаются опухоль мочевого пузыря, интерстициальный цистит.
Резюмируя диагностическую тактику при синдроме гиперактивного мочевого пузыря, необходимо отметить, что в большинстве случаев диагноз может быть установлен при изучении анамнеза и симптомов пациента, физикальном обследовании, лабораторной диагностике в виде оценки рутинных анализов мочи и крови.
Специализированная же диагностика (уродинамика, цистоскопия, лучевые исследования) применяется факультативно при обследовании избранных пациентов.
Диагностика урологических заболеваний выполняется хорошо обученным персоналом. При этом требуется высокостоимостное оборудование и специализированные в уродинамике врачебные кадры, что диктует необходимость направления пациентов на этом этапе диагностики в специализированные исследовательские центры.
Анализ обеспеченности населения квалифицированной медицинской помощью в условиях роста числа урологических заболеваний в Российской Федерации показывает, что при этом слабым звеном оказывается амбулаторный — наиболее важный в диагностике, лечении и профилактике — этап. За основу качественной реорганизации урологической службы следует взять высокий уровень профессионализма врачей и среднего медперсонала, базирующийся на современных знаниях и освоении новейших технологий. Не следует также забывать и об эффективном использовании людских и финансовых ресурсов, особенно в условиях отечественного здравоохранения, где ощущается недостаток материальных средств. Вместе с тем в существующей системе здравоохранения в РФ основополагающее место в оказании медицинской помощи пациенту с любым заболеванием, в том числе и с урологическим, занимает районная поликлиника — амбулатория. Подобная система распределения ответственности по оказанию медицинской помощи характерна и для многих стран Запада. Так, в Германии 80% урологической помощи оказывается в условиях поликлиники. При этом эффективность немецкого здравоохранения ни у кого не вызывает сомнений. Врач поликлинической службы является первым и основополагающим звеном, который должен правильно оценить состояние больного и начать оказание первой помощи. От врача поликлиники напрямую зависит дальнейшая судьба пациента и течение его заболевания. При современных возможностях медицины своевременно поставленный правильный диагноз практически любого заболевания позволяет выполнить адекватное в полном объеме лечение, что дает возможность сохранить пациенту здоровье, а, следовательно, и качество его жизни на высоком уровне. Так, внедрение инновационных технологий, даже у онкологических пациентов, при своевременной установке диагноза, позволяет выполнить радикальное лечение и добиться полного его излечения, но все это возможно только при грамотном подходе к диагностике и лечению болезни у каждого конкретного больного на этапе поликлинического приема.
Эффективно лечить урологические заболевания нам помогают:
Центр хирургии и дневной стационар для урологических больных, который работает бесплатно для наших пациентов (по полису ОМС).
Хирургический/урологический стационар.
Научное сотрудничество с кафедрой урологии и отделением крупной клинической больницы.
Друзья, если вы живете в Омске или Омской области у Вас остались вопросы получите подробное расписание в виде sms-сообщения и запишитесь на прием в удобное для Вас время по тел. +79095377482 (пожалуйста, нажмите для звонка с телефона) или напишите WhatsApp. Задержка с ответом возможна, если я буду занят на операции.
Одними из важнейших характеристик отечественного здравоохранения, которые заимствовали многие страны Запада, являются этапность и преемственность оказания медицинской помощи. Эффективность проведенного стационарного лечения пациента с использованием высокотехнологичных методов лечения напрямую зависит от качества оказания амбулаторной специализированной помощи в послеоперационном периоде — адекватного проведения послеоперационной реабилитации пациента.
Следует заметить, что в современной медицине помимо этапное оказания медицинской помощи важны такие моменты, как квалифицированность, высокотехнологичность и инновационность. Применительно к разделению оказания урологической помощи эта концепция отражается в преемственности амбулаторного, стационарного и последующего реабилитационного периода, который вновь осуществляется амбулаторно. Достижения современной медицины позволяют проводить комплексное радикальное лечение большинства уро-онкологических заболеваний с использованием оперативных методов и ряда высокотехнологичных инструментальных методов лечения, что ведет к постоянному росту числа пролеченных онкологических пациентов. При этом важным моментом является умение врача поликлиники правильно подготовить пациента к оперативному вмешательству, провести все необходимые обследования, а далее осуществлять грамотное ведение пациента на послеоперационном этапе лечения и в период реабилитации. Научно-технический прогресс в медицинской науке позволил сделать многие процедуры малоинвазивными и безопасными. Кроме того совершенствование существующих методов обследования и лечения позволет изменить подходы к объему медицинских услуг, оказываемых в амбулаторных условиях. Так, теперь возможно проведение некоторых эндоскопических и малоинвазивных операций в амбулаторных условиях или в так называемых стационарах одного дня. Поэтому важным звеном в оказании высокотехнологичной урологической помощи является амбулаторная урологическая практика. В последние годы отмечается значительные проблемы в объеме медицинских услуг, оказываемых в государственных поликлиниках, обусловленных сложившимися новыми экономическими условиями (недостаточностью финансовых ресурсов, высокой стоимостью стационарного лечения).
Мы можем предложить Вам обследование на аппаратуре экспертного класса в комфортных условиях. Мы находимся в нескольких метрах от остановки транспорта «Санаторий Омский», здесь же Вы можете оставить свой автомобиль на одной из двух парковок. Лестница оборудована удобным пандусом для людей с ограниченными возможностями. Великолепная диагностическая аппаратура экспертного уровня сочетается с уютным интерьером. Мы можем предложить для гостей и посетителей нашего центра замечательное кафе.