ккф что это такое в медицине расшифровка
Три существующих типа КФК называют изоферментами. Они различаются по структуре и основной локализации. К ним относятся:
· КФK-ММ – сконцентрирована в скелетных мышцах и сердце.
· Креатинкиназа-MB – для неё основным депо является сердечная мышца. Уровень фермента значительно повышается при её повреждении.
·КФК-BB – этот изофермент находится преимущественно в головном мозге.
Определение общего количества КФК может помочь выявить признаки массивного повреждения мышечных клеток в вашем организме. Дальнейшее определение концентраций изоферментов креатинкиназы позволяет уточнить область поражения (сердце или скелетные мышцы).
Норма и расшифровка
Верхний предел для нормального уровня фермента:
·У мужчин: до 171 Ед/л;
·Для женщин показатели считаются нормальными, если они составляют меньше 145 Ед/л;
·В подростковом возрасте и до 17 лет верхняя граница нормы приближается к 270-300 Ед/л у мальчиков и девочек.
Примечание! Серьезные физические нагрузки или внутримышечные инъекции могут вызвать кратковременное повышение концентрации КФК в крови.
Также повышение уровня креатинкиназы может стать показателем инфаркта или воспаления сердечной мышцы, дистрофии скелетных мышц или воспалительного процесса в них. Повышается фермент и после операций на сердце. Понижение уровня фермента бывает косвенным признаком коллагенозов, истощения на фоне онкологии, алкогольного повреждения печени или употребления кортикостероидов.
Данный анализ следует выполнять при:
·Симптомах сердечного приступа, таких как боль в груди;
·Наличии мышечной слабости, боли или воспаления в области мышц с подъёмом температуры или без него.
Врач может назначить анализ на креатинкиназу при уже диагностированной патологии мышц для наблюдения и контроля проводимого лечения в динамике.
Ккф что это такое в медицине расшифровка
а) Терминология:
1. Сокращения:
• Каротидно-кавернозная фистула (ККФ)
2. Синонимы:
• Прямая ККФ, ККФ с высоким кровотоком 3. Определения:
• Разрыв/рассечение кавернозного отдела внутренней сонной артерии (ВСА) с формированием единичного отверстия с артериовенозным шунтированием крови в кавернозный синус (КС)
1. Общие характеристики:
• Лучший диагностический критерий:
о Проптоз, дилатация верхней глазной вены (ВГВ) и КС, увеличение размеров глазодвигательных мышц (ГДМ)
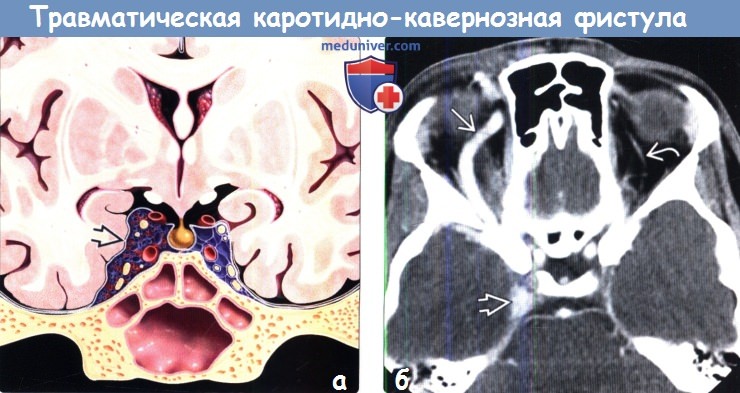
(б) Бесконтрастная КТ, аксиальный срез: определяются классические признаки ККФ. Отмечается расширение правого пещеристого синуса, а также ипсилатеральной верхней глазной вены, диаметр которой более, чем в 4 раза превышает диаметр левой верхней глазной вены.
3. МРТ при травматической каротидно-каверной фистуле:
• Т1-ВИ с контрастированием:
о Признаки аналогичны КТ с контрастированием
• МР-ангиография:
о ↑ сигнала от кровотока в КС и ВГВ:
о Потеря сигнала во ВСА вследствие турбулентного кровотока
4. УЗИ:
• Доплеровское исследование: инверсия кровотока в дилатирован-ных ВГВ (по направлению от интра- к экстракраниальным отделам)
5. Ангиография при травматической каротидно-каверной фистуле:
• Традиционная:
о Раннее заполнение контрастом КС + путей оттока, включая:
— Ретроградное заполнение контрастом ВГВ, угловых + лицевых вен
— Контралатеральный КС
— Каменистые синусы → внутреннюю яремную вену(ы)
о Снижение или отсутствие антеградного кровотока во ВСА за пределами фистулы, зависит от размера дефекта ВСА
6. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о ЦСА является окончательным методом исследования
о КТ/КТ-ангиография могут помочь в постановке предположительного диагноза; для его подтверждения и последующего лечения необходима ЦСА
• Советы по протоколу исследования:
о ЦСА: при съемке используйте метод увеличения и высокую частоту кадров для визуализации точной локализации шунта
о КТ-ангиография: тонкосрезовое сканирование с многоплоскостной реформацией
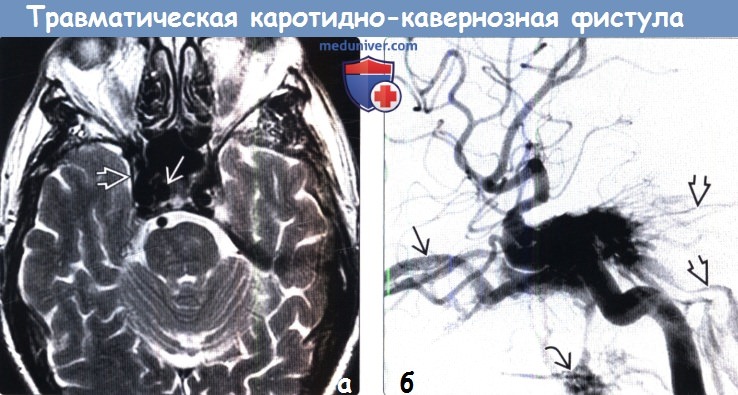
(б) ЦСА, боковая проекция: у пациента с ККФ в артериальную фазу определяется контрастирование пещеристого синуса. Также контрастированы множественные венозные пути оттока крови из пещеристого синуса, включая верхние глазные вены, верхний и нижний каменистые синусы, крыловидное и глоточное венозные сплетения.
в) Дифференциальная диагностика:
1. Непрямая ККФ:
• Также именуется ККФ с низким кровотоком, дуральная артериовенозная фистула (дАВФ) КС
2. Увеличение размеров ГДМ:
• Офтальмопатия Грейвса
• Воспалительная псевдоопухоль, новообразование
в) Патология. Общие характеристики травматической каротидно-каверной фистулы:
• Этиология:
о Перелом костей основания черепа с повреждением ВСА костным отломком
о Повреждение стенки сосуда от растяжения в участке между неподвижными точками рваного отверстия и переднего наклоненного отростка клиновидной кости
• Ассоциированные аномалии:
о Артериализация кровотока в КС с венозным рефлюксом
— Верхние/нижние глазные вены → проптоз, хемоз, ↑ внутриглазного давления → ↓ перфузионного давления в сосудах сетчатки глаза → слепота
— Корковые вены → повышенный риск САК
о Снижение антеградного кровотока во ВСА за пределами ККФ → полушарная ишемия
г) Клиническая картина травматической каротидно-каверной фистулы:
1. Проявления:
• Наиболее частые признаки/симптомы:
о Манифестация возможна в течение нескольких дней или недель после травмы
о Шум при аускультации, пульсирующий экзофтальм, орбитальный отек/эритема, ↓ зрения, глаукома, головная боль
о Полушарная ишемия при ↓ кровотока во ВСА за пределами ККФ
о Тяжелая/быстрая потеря зрения, САК → неотложное состояние
о Очаговый неврологический дефицит → III-VI черепные нервы
2. Течение и прогноз:
• Варианты эндоваскулярного вмешательства включают:
о Трансартериально-трансфистулярная эмболизация съемным баллоном
о Трансвенозная эмболизация
о Pipeline стентирование в области разрыва ВСА
о Coil-эмболизация ВСА или ее эмболизация съемными баллонами (при переносимости пациентом отсутствия антеградного кровотока за пределами фистулы или положительным тестом эмболизации съемным баллоном)
д) Диагностическая памятика:
1. Советы по интерпретации изображений:
• Дилатация ВГВ и КС, проптоз, отек внутриглазничной жировой клетчатки
2. Советы по отчетности:
• КТ/МРТ могут помочь в постановке предположительного диагноза; для постановки окончательного диагноза и последующего лечения необходима ЦСА
е) Список литературы:
Редактор: Искандер Милевски. Дата публикации: 11.3.2019
Коронарография сосудов сердца: что это такое, как проводят, когда назначают?
Коронарография, что это такое, как проводят?
В процессе обследования изображение выводится на экран компьютера, где можно его увеличить и хорошо рассмотреть. Врач сможет оценить общее состояние сосудов и кровотока в них, выявить места сужения или закупорки.
Когда назначают коронарографию сосудов сердца?
Первое, что стоит сказать, – коронарографию может назначить только лечащий врач и только в тех случаях, когда без неё не обойтись, так как эта процедура может давать ряд осложнений. Основными показаниями для коронарографии считаются:
Подготовка к процедуре
Проводится коронарография сосудов сердца после того, как пациент к ней подготовится:
Как делают коронарографию?
От того, как и насколько профессионально делают коронарографию сердца, зависит и точность диагноза, и вероятность возникновения осложнений. Поскольку эта процедура является инвазивной и доставляет пациенту дискомфорт, делают её под местной анестезией. Порядок выполнения следующий:
Коронарография сосудов сердца через руку
При поражении брюшной аорты или артерий ног вводить катетер в области паха может быть сложно или невозможно. В таких случаях применяют альтернативный метод – коронарографию сосудов сердца через руку. Катетер вводится через прокол в руку и также продвигается максимально близко к сердцу. Затем подаётся контраст, выполняются рентгеновские снимки.
Когда катетер вводится через руку, может возникнуть спазм артерии либо появиться тромб. По этой причине данный метод представляет для пациента высокий риск осложнений.
Сколько времени делают коронарографию?
Коронарография может длиться от 30 до 60 минут, в зависимости от того, насколько тяжелое состояние сосудов сердца у пациента. После процедуры пациенту необходимо побыть в стационаре примерно 2-3 дня, чтобы полностью восстановиться и избежать осложнений.
Как перенести коронарографию?
После проведения процедуры пациенту необходим щадящий режим. Нужно в целом ограничить физическую активность и некоторое время после коронарографии не двигать конечностью, в которой выполнялся прокол. Также необходимо обильное питье, которое предотвратит возможные нарушения функции почек.
Возможные осложнения после проведения процедуры
Противопоказания к проведению исследования
Противопоказаниями к проведению исследования сосудов сердца с контрастом являются:
Расшифровка коронарографии
Как проводится коронарография сосудов сердца и что это такое, понятно. Главное же – не просто сделать снимок, а верно его трактовать, то есть расшифровать. Для наиболее информативного и точного результата расшифровкой занимаются сразу несколько специалистов: рентгенолог, кардиолог, сосудистый хирург и другие.
По снимкам оценивается толщина сосудов, их длина и ширина. Выявляются уплотнения, затемнения. Тревожным сигналом является нарушение границ сосудов – размытость и нечёткость. О патологии сосудов будет свидетельствовать и неправильное их расположение.
Синдром повышенной креатинфосфокиназы плазмы как диагностическая дилемма
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
В обзоре проанализированы данные литературы и актуальные рекомендации экспертных международных сообществ о состояниях, сопровождающихся повышенным уровнем общей креатинфосфокиназы (КФК) и ее изоформ в плазме. Уделено внимание не только наиболее часто встречающимся причинам, таким так острый инфаркт миокарда, острый инсульт, дерматомиозит/полимиозит, гипотиреоз, паранеопластический синдром, но и иным, менее распространенным патологическим состояниям (прием ряда лекарственных препаратов, гипопаратиреоз, нервно-мышечные заболевания, синдром обструктивного апноэ сна и др.), с которыми может столкнуться врач любой специальности. Кроме того, даны рекомендации по интерпретации уровня КФК плазмы и ее изоформ в зависимости от лабораторных методов определения, расовых и половозрастных характеристик, физического развития пациента. Приведены возможные причины недостоверных результатов при определении КФК, ассоциированные с наличием макрокомплексов 1 и 2 типа, а также КФК-ВВ в сыворотке крови, идентификация которых возможна при применении метода электрофореза, а их обнаружение может являться отражением аутоиммунных и опухолевых процессов. Также на основе клинических рекомендаций в обзоре представлен алгоритм действий врача при подозрении на статин-ассоциированные мышечные симптомы и бессимптомную гиперкреатинфосфокиназемию.
Ключевые слова: креатинфосфокиназа, КФК, острый инфаркт миокарда, статин-ассоциированные мышечные симптомы, мышечные дистрофии, гипотиреоз, идиопатические воспалительные миопатии, паранеопластический синдром.
Для цитирования: Евдокимова Н.Е., Цыганкова О.В., Латынцева Л.Д. Синдром повышенной креатинфосфокиназы плазмы как диагностическая дилемма. РМЖ. 2021;2:18-25.
Evaluation of plasma creatine phosphokinase as a diagnostic dilemma
1 Institute of Internal and Preventive Medicine, the branch of the Federal Research Center «Institute of Cytology and Genetics of the Siberian Department of the Russian Academy of Sciences», Novosibirsk
2 Novosibirsk State Medical University, Novosibirsk
The article analyzes the literature data and current recommendations of international expert communities on conditions accompanied by an increased level of total creatine phosphokinase (CPK) and its isoforms in plasma. Attention is paid not only to the most common causes (such as acute myocardial infarction, acute stroke, dermatomyositis/polymyositis, hypothyroidism, paraneoplastic syndrome) but also to other less common pathological conditions (intake of a number of medications, hypoparathyroidism, neuromuscular diseases, obstructive sleep apnea syndrome, etc.), that a doctor of any specialty may encounter. Besides, there are reference points given for the interpretation of the plasma CPK level and its isoforms, depending on laboratory methods of determination, racial and gender-age characteristics, and physical development of the patient. The possible causes of unreliable results in the CPK dete rmination are associated with the presence of type 1 and 2 macrocomplexes, as well as CPK-BB in the blood serum, the identification of which is possible during electrophoresis. Their detection can be a reflection of autoimmune and tumor processes. Adding that, the review presents an algorithm of actions for doctors in case of suspected statin-associated muscle symptoms and asymptomatic hyperCKemia based on the clinical recommendations.
Keywords: creatine phosphokinase, CPK, acute myocardial infarction, statin-associated muscle symptoms, muscular dystrophy, hypothyroidism, idiopathic inflammatory myopathies, paraneoplastic syndrome.
For citation: Evdokimova N.E., Tsygankova O.V., Latyntseva L.D. Evaluation of plasma creatine phosphokinase as a diagnostic dilemma. RMJ. 2021;2:18–25.
Общие сведения
Выявление повышенного уровня креатинфосфокиназы (КФК) является актуальной клинической проблемой. Данное отклонение может быть отражением многих патологических процессов, в основе которых чаще лежат следующие заболевания: острый инфаркт миокарда, острый инсульт, дерматомиозит/полимиозит, гипотиреоз, паранеопластический синдром. В то же время перечисленные состояния не исчерпывают весь перечень причин, и данный обзор литературы позволит обратить внимание на более редкие из них.
КФК катализирует реакцию, обеспечивающую энергией мышечные сокращения: креатинфосфат + аденозиндифосфат → креатин + аденозинтрифосфат. В тканях человека КФК существует в виде трех разных изоформ: ММ, МВ, ВВ. М — субъединица от английского muscle — «мышца», B — субъединица от английского brain — «мозг». Изоформа ММ содержится в скелетной мускулатуре и миокарде, МВ — в основном в миокарде, ВВ — в тканях головного мозга, в небольшом количестве в любых клетках организма [1]. В норме содержание изоферментов КФК в сыворотке крови составляет: КФК-ММ — 94–96%, КФК-МВ — 4–6%, КФК-ВВ отсутствует или обнаруживается в следовом количестве [2].
В связи с интенсивным ростом и участием в этом процессе мышечной и нервной тканей, богатых КФК, в детском возрасте ее активность выше, чем у взрослых. У женщин активность КФК несколько ниже, чем у мужчин [3], причем на ранних сроках беременности она снижается, а на поздних сроках может резко увеличиваться за счет изофермента КФК-МВ [4]. Существуют и некоторые расовые и конституциональные отличия концентраций КФК в плазме. Так, у мужчин и женщин негроидной расы ее уровни выше, чем у европеоидов [5], у тренированных спортсменов активность КФК выше, чем у людей, не подвергающихся интенсивным физическим нагрузкам [4, 6]. На уровень КФК и ее изоформ могут повлиять определенные манипуляции накануне исследования: интенсивная физическая нагрузка, оперативные вмешательства, травмы, внутримышечные инъекции [7, 8].
К основным методам лабораторного определения изоформ КФК относят иммуноингибирование, ионообменную хроматографию и электрофорез. Иммуноингибирование — широко применяемый во всех диагностических лабораториях метод, в ряде случаев имеет погрешности в виде завышения показателей, причины которых систематизированы в таблице 1 [2, 9, 10]. Избежать недостоверных результатов поможет использование более точных методик, например электрофореза.
Наиболее частые причины повышения уровня КФК в плазме
В основе дифференциального диагноза врача, выявившего повышенные значения КФК референтной методикой, прежде всего лежат следующие заболевания и состояния: острый инфаркт миокарда, острый инсульт, идиопатические воспалительные миопатии, гипотиреоз, варианты паранеопластического синдрома [11].
Согласно Четвертому универсальному определению инфаркта миокарда сердечные тропонины I и Т являются основными биомаркерами, используемыми для выявления повреждения миокарда. Другие биомаркеры менее чувствительны и специфичны, измерение КФК-МВ оправдано лишь при невозможности определения сердечных тропонинов. Уровень КФК-МB выше 99-го процентиля верхнего референсного предела может свидетельствовать о наличии инфаркта миокарда [12]. Ранее определение КФК-МВ использовалось для диагностики рецидива инфаркта миокарда, но в последних отечественных и зарубежных рекомендациях учитывается только повышение уровня сердечного тропонина на 20% и более от исходного [13]. Другим неотложным состоянием, сопровождающимся повышением общей КФК за счет КФК-МВ, является острый инсульт [14].
Идиопатические воспалительные миопатии представляют собой группу редких аутоиммунных заболеваний, характеризующихся воспалительным поражением поперечно-полосатой мускулатуры с развитием прогрессирующей мышечной слабости и включающих следующие подтипы: полимиозит, дерматомиозит, аутоиммунная некротизирующая миопатия и миозит с включениями. Повышение уровня КФК-МВ входит в критерии диагностики данных заболеваний [15].
Клинические симптомы наиболее распространенных подтипов идиопатических воспалительных миопатий [15]:
полимиозит: симметричная мышечная слабость проксимальных отделов конечностей, шеи, глоточных мышц, мышц голосовых связок (дисфагия, дисфония), как правило, подострое начало;
дерматомиозит: симметричная мышечная слабость проксимальных отделов конечностей, шеи, глоточных мышц, мышц голосовых связок в сочетании с кожными изменениями: параорбитальной гелиотропной сыпью, эритемой / папулами Готтрона на разгибательных поверхностях конечностей, реже — кальцификацией мягких тканей.
Важно отметить, что 7–20% всех случаев идиопатических воспалительных миопатий составляет миозит, ассоциированный со злокачественными новообразованиями, чаще дерматомиозит (23,5%), чем полимиозит (3,8%) [15]. Есть данные о том, что терапия статинами может служить триггером метаболических миопатий [16].
Согласно научному заявлению Американской ассоциации сердца (2019), посвященному вопросам безопасности статинов, в случае неясной причины повышения уровня сывороточной КФК необходимо определить уровень тирео-тропного гормона (ТТГ), даже если нет клинических признаков гипотиреоза [17]. Действительно, по частоте встречаемости в структуре эндокринной патологии гипотиреоз занимает второе место, его распространенность увеличивается с возрастом и достигает 12% [18]. Также с возрастом возрастает и частота развития сопутствующей патологии, особенно со стороны сердечно-сосудистой системы, определяющей необходимость статинотерапии. В клинической практике нередко возникают вопросы о назначении статинов при установленном гипотиреозе и сопутствующем риске развития рабдомиолиза в зависимости от степени его компенсации [19]. Одним из общих механизмов развития мышечного поражения у пациентов, имеющих гипотиреоз, и у пациентов, принимающих статины, является нарушение митохондриальной функции и повреждение мембранных ионных каналов [18].
В инструкции к оригинальным и дженерическим статинам можно найти информацию о том, что розувастатин в дозе 40 мг противопоказан к применению при наличии гипотиреоза, а применять аторвастатин и питавастатин у данной категории пациентов необходимо с осторожностью [20]. При гипотиреозе замедляется катаболизм статинов, что может приводить к их кумуляции и усилению побочных эффектов. С другой стороны, статины могут снижать конверсию тироксина в трийодтиронин за счет нарушения синтеза селенопротеинов, усугубляя гипотиреоз независимо от наличия заместительной терапии [21].
Необходимо подчеркнуть, что в соответствующих российских и европейских рекомендациях по гипотиреозу [22], а также по диагностике и коррекции нарушений липидного обмена [23] гипотиреоз обсуждается только с позиции причины вторичной дислипидемии, а информации, касающейся ведения пациентов с гипотиреозом, принимающих статины, не представлено. Соответственно, ведение пациента, принимающего статины, при наличии гипотиреоза ничем не отличается от ведения пациентов без гипотиреоза. В консенсусном заявлении Европейского общества атеросклероза (2015), посвященном статин-ассоциированным мышечным симптомам (САМС), написано, что при случайно выявленном повышении КФК в диапазоне до 4 верхних границ нормы (ВГН) у пациентов, принимающих статины и не имеющих мышечных симптомов, необходимо уточнить функцию щитовидной железы, а при эскалации КФК в том же диапазоне, но уже с наличием мышечных симптомов, подобной рекомендации нет [24].
Напротив, в исследовании Л.А. Луговой и соавт. (2017) было показано, что распространенность мышечных симптомов в группе пациентов с компенсированным гипотиреозом и статинотерапией в 2–2,5 раза выше, чем у пациентов без гипотиреоза, принимающих статины, а также у больных с тиреоидной недостаточностью, достигших медикаментозного эутиреоза, но не принимающих статины. При этом авторы исследования выявили достоверную связь между мышечной болью и длительностью приема статина у пациентов с гипотиреозом на статинотерапии. На основании проведенного ROC-анализа пациентам с гипотиреозом, принимающим статины, было предложено поддерживать уровень ТТГ ниже 2,5 мЕд/л с целью снижения риска развития САМС, что, безусловно, не всегда осуществимо из-за высокой частоты сердечно-сосудистых заболеваний [25]. Несомненно, данная рекомендация нуждается в изучении в рамках рандомизированных контролируемых исследований (РКИ) с целью определения эффективности предупреждения развития САМС у пациентов с гипотиреозом.
В клинических ситуациях, когда на долю КФК-МВ от общей концентрации КФК приходится более 25%, стоит задуматься о злокачественном новообразовании, т. к. различные опухоли способны продуцировать КФК-МВ [26]. С.С. Chang et al. (2015) изучали выборку пациентов с величиной соотношения КФК-МВ / общая КФК >1,0. Из 846 исследуемых у 339 (40,1%) были диагностированы злокачественные новообразования. Наиболее частыми являлись колоректальный рак (КФК-МВ / общая КФК — 1,42±0,28, 16,5%, n=56), рак легких (1,38±0,24, 15,9%, n=54) и гепатоцеллюлярная карцинома (1,3±0,27, 14,5%, n=49). Помимо этого, соотношение КФК-МВ / общая КФК было заметно выше при злокачественных ново-образованиях на поздней стадии, чем на ранних (1,37±0,26 против 1,29±0,31, p=0,014), и значительно выше при метастазах в печень, чем при метастазах другой локализации (1,48±0,30 против 1,30±0,21, р 4 ВГН инициация статинотерапии не рекомендуется, необходимо повторить исследование и выяснить возможные причины повышения КФК [23]. В рекомендациях Европейского общества кардиологов 2019 г. разработан алгоритм ведения пациентов с мышечными симптомами на фоне терапии статинами, тактика действий в рамках которого в целом соответствует отечественным рекомендациям 2020 г. [33]. На рисунке 1 структурированы данные подходы.
После перенесенного статин-ассоциированного рабдомиолиза для достижения целевого уровня липопротеинов низкой плотности могут применяться гиполипидемические средства, не относящиеся к классу статинов, или процедура плазмафереза [24].
Возможной причиной гиперКФКемии является миокардит. Специфичных только для него маркеров некроза не существует. Согласно актуальным российским рекомендациям 2020 г. определение в сыворотке крови содержания тропонина T и I при подозрении на острый миокардит целесообразнее, чем определение динамики уровня КФК-МВ, т. к. сердечные тропонины более чувствительны к повреждению кардиомиоцитов [34].
Другой причиной развития миопатии и повышения уровня КФК может явиться гипопаратиреоз с длительно некомпенсированной тяжелой гипокальциемией. Для установления диагноза гипопаратиреоза необходимо зарегистрировать сниженный уровень паратгормона и альбумин-скорректированного или ионизированного кальция крови [35].
В исследовании S. Lentini et al. (2006) у трети исследуемых (67 пациентов) с синдромом обструктивного апноэ сна (СОАС) наблюдалось повышение уровня КФК. Средний исходный уровень КФК был значительно выше у пациентов с тяжелым СОАС (191,4±12,9 ЕД/л, n=89), чем у пациентов с СОАС легкой и средней степени тяжести (134,3±7,5 ЕД/л, n=93) и контрольной группы (107,1±7,9 ЕД/л, n=19, p Литература
Только для зарегистрированных пользователей



