клетки пирогова лангханса что это
ГРАНУЛЁМА
Различают два основных типа Г.: инфекционные (вирусные, инфекционно-аллергические) и неинфекционные.
Большинство Г. развивается в ходе различных инфекционных заболеваний, напр, при туберкулезе, сифилисе, лепре, сапе, риносклероме, туляремии, бруцеллезе, брюшном и сыпном тифе, бешенстве, малярии, грибковых поражениях, ревматизме, ревматоидном артрите и др.
Макроскопически Г. имеют вид плотных узелков разнообразной формы и размеров: от едва различимых глазом и на ощупь до крупных, диаметром в несколько сантиметров образований, напр, при актиномикозе, запущенном сифилисе и т. д.
При преобладании признаков продуктивного воспаления цвет узелков серый, при развитии некроза — желтый.
Некоторые Г. имеют специальные названия: Г. при туберкулезе называется бугорком (туберкулема), при сифилисе — гуммой.
Локализация Г. может быть самой разнообразной (кожа, подкожная клетчатка, лимф, узлы, слизистые оболочки, мышцы, внутренние органы, центральная и периферическая нервная система и т. п.).
Особенности строения Г. определяются возбудителем, реактивностью организма и характером ткани, в к-рой она развивается.
Микроскопическое строение Г. при разных инфекционных заболеваниях имеет много общего. Основу Г. составляют разрастания мезенхимальных клеток, трансформирующиеся в макрофаги, гистиоциты (см.), эпителиоидные и гигантские клетки (см.), фибробласты. Эти клеточные разрастания, или пролифераты, обычно расположены в окружности мелких сосудов, иногда в стенке артерии (ревматизм). К мезенхимальным клеткам примешиваются форменные элементы крови: полинуклеары, эозинофилы, лимфоциты, плазмоциты, моноциты.
Клеточный состав Г. может быть достаточно типичен для определенного заболевания, что помогает диагностике. В основе Г. при некоторых заболеваниях (напр., при сапе, зубной Г., венерической Г.) лежат первичные разрастания грануляционной ткани (см,), инфильтрированной полинуклеарами, лимфоцитами, плазмоцитами и другими в различных соотношениях. Своеобразие микроскопического строения Г. может быть обусловлено и их локализацией: напр., для Г. головного мозга при малярии, вирусном энцефалите, сыпном тифе характерны пролифераты из микроглиальных клеток в сочетании с изменениями микроциркуляторного русла и очагами некроза. В центре большинства инфекционных гранулем можно обнаружить очаг деструкции. При одних заболеваниях (ревматизм, ревматоидный артрит, сыпной тиф, малярия, микозы) формирование Г. начинается в окружности первичного очага некроза, при других — некроз чаще возникает вторично, в центре уже сформированной Г. (туберкулез, туляремия, бруцеллез). При этом возбудитель в Г. определяется не всегда. Для его обнаружения требуются специальные окраски гистол, препаратов и тщательное бактериол, исследование материала. При вирусных болезнях наблюдаются характерные внутриклеточные эозинофильные или фуксинофильные включения в гистиоцитах — так наз. вирусные тельца.
Многие инфекционные (инфекционно-аллергические) Г. развиваются не в зоне инокуляции возбудителя, а в месте фиксации комплекса антиген — антитело с активированным комплементом. Современные методы гистохим, и иммунохим. исследований отражают иммунол, реакции организма, морфол, проявлением которых является образование Г. Клетки Г. обладают выраженной пиронинофилией. Метод Кунса (см. Иммунофлюоресценция) открывает в их цитоплазме комплексы антиген—антитело, а в инфильтрате синовиальных оболочек и в ревматоидных Г.— иммунные комплексы и ревматоидный фактор (напр., при ревматоидном артрите).
Г. любой этиологии проходит определенные этапы (стадии) развития, в ходе которых меняется ее структура и клеточный состав воспалительного инфильтрата. По мере «старения» Г. все большее развитие получают фибробластические элементы, приводящие к рубцеванию Г. При некоторых заболеваниях (сап, лепра) наблюдается нагноение Г. с последующим рубцеванием абсцессов.
Полный цикл развития Г. завершается в сроки от 3—4 нед. (сыпной тиф) до 4—5 мес. (ревматизм). Продолжительность развития Г. определяется этиологией, тяжестью заболевания, реактивностью организма и эффективностью леч. мероприятий.
Все инфекционные Г. являются морфол, проявлением иммунол, реакций организма, а характер их эволюции отражает его общее иммунол, состояние.
Неинфекционные Г. возникают при хрон, воспалении, обусловленном проникновением в ткани нерассасываемых или труднорассасываемых материалов (напр., хирургических шовных материалов, металлических и стеклянных осколков и т. п.).
При инъекции маслянистых веществ в подкожной клетчатке могут возникнуть олеогранулемы (см. Липогранулема). Подобные Г. развиваются и вследствие очагового некроза жировой клетчатки любой этиологии (травматической, инъекционной, токсической и т. п.). Все перечисленные Г. относятся к так наз. Г. инородных тел, для которых характерно обилие многоядерных гигантских клеток рассасывания, содержащих в цитоплазме инородные частицы. К этой же категории относятся Г., возникающие в легких при некоторых проф. заболеваниях (силикозе, бериллиозе, аргирозе и т. п.). Однако клеточный состав этих Г. отличается своеобразием.
Клеточный состав Г. и их особенности при некоторых заболеваниях и патол, состояниях даны в таблице.
Клеточный состав гранулем и их особенности при различных болезнях и патологических состояниях
Наименование болезни или патологического состояния (набранные курсивом термины публикуются самостоятельными статьями)
Клетки пирогова лангханса что это
Следует иметь в виду, что обызвествленные очаги в легких определяются иногда при хроническом абсцессе легкого и гистоплазмозе. Клетки метаплазированного эпителия бронхов со значительной атипией, весьма сходные с элементами злокачественного новообразования, встречаются при хронической пневмонии или бронхите.
Эпителиоидные и гигантские клетки Пирогова— Лангханса можно обнаружить не только при туберкулезе, но и при саркоидозе. Вот почему результаты цитологического анализа мокроты приобретают важное диагностическое значение, если они подтверждаются другими методами исследования.
Частота обнаружения тех или иных клеточных элементов в мокроте или в смывах из бронхов зависит от фазы и динамики процесса, локализации патологического образования в легких, например, при центральном или периферическом раке. Результативность цитологического диагноза, указывал в 1961 г. Umiker, обратно пропорциональна расстоянию опухоли от бифуркации трахеи. Этими факторами следует объяснить различную частоту выявления клеток опухоли при раке легких: в 70—87,6% по данным А. Я. Альтгаузена (1962), Н. Н. Шиллер-Волковой и соавт. (1964), в 24,6—38—45% по наблюдениям Р. Д. Блиновой (1972).
Тот же метод исследования оправдывает себя в диагностике периферических лимфаденитов. При туберкулезе характер обнаруживаемых тканевых изменений зависит от фазы процесса (Е. Д. Тимашева, 1953; М. Г. Абрамов, 1974). В I гиперпластической стадии определяется лишь гиперплазия лимфаденоидной ткани, во II стадии (гранулематозной) находят элементы туберкулезного бугорка, в III — массивный казеозный некроз, в IV — гной, в V (фиброзной) — соединительнотканные волокна, мелкие клеточные элементы.
При раке в пунктатах из лимфатических узлов обнаруживают клетки опухоли, при саркоидозе — эпителиоидные и гигантские клетки без признаков творожистого некроза, при лимфогранулематозе — клетки Березовского—Штернберга и большое число эозинофилов, при лимфолейкозе— картину мономорфной гиперплазии лимфоидной ткани и т. д.
Те или иные патологические изменения удается обнаружить при цитологическом исследовании пунктатов печени, селезенки, костного мозга. Пользуясь этим методом, Olderhauser и соавт. выявили туберкулезные бугорки в печени у 25,3 % больных диссеминированным туберкулезом и у 7,3% — при других его формах. Почти в 60% случаев при пункции печени находят гранулемы, характерные для саркоидоза, особенно при I его стадии (Scadding, 1967, и др.). Сочетая этот способ исследования с пери-тонеоскопией, Tachibana и соавт. (1971) выявили такие тканевые изменения в печени у 70%, a Liehr (1971) — у 90% больных саркоидозом.
Sabow и соавт. при изучении пунктатов установили диагноз рака легкого у 117 больных, между тем как при бронхоскопии — у 81, а при цитологическом исследовании мокроты — лишь у 59 из них. По данным Р. Д. Блиновой (1972), диагноз рака удается верифицировать при пункции легкого у 91,9% больных, по наблюдениям И. С. Мечевой (1973), Н. А. Шмелева (1959) и др. — у 57—80%, а по материалам М. Г. Виннера и М. Л. Шулутко (1971) — у 50% больных. Менее результативна диагностическая пункция при аденоме, гамартохондроме и других доброкачественных образованиях легких. Однако Otto и Frick (1971) на обширном материале (1000 диагностических пункций легкого, произведенных на протяжении 1967—1971 гг. у больных со злокачественными и доброкачественными новообразованиями, туберкулезом, микозами, пневмокониозом, хроническим воспалительным процессом и т. д.) удалось подтвердить диагноз в среднем в 3/4 случаев.
Пункцию легкого целесообразно производить при периферической локализации процесса и достаточной величине патологического образования в легком. Не рекомендуется пользоваться этим методом при подозрении на асбсцесс или гангрену, кисту или эхинококкоз ввиду возможности инфицирования плевральной полости, а также при аневризме легочных сосудов. Его нельзя применять у больных с геморрагическим диатезом, при легочно-сердечной недостаточности у пожилых людей.
Клетки пирогова лангханса что это
ФГУ «НИИ пульмонологии» ФМБА России
ФГУ «НИИ пульмонологии» ФМБА России
Гистологическая дифференциальная диагностика гранулематозных болезней легких (часть I)
Журнал: Архив патологии. 2019;81(1): 65-70
Самсонова М. В., Черняев А. Л. Гистологическая дифференциальная диагностика гранулематозных болезней легких (часть I). Архив патологии. 2019;81(1):65-70.
Samsonova M V, Cherniaev A L. Histological differential diagnosis of granulomatous lung diseases (part I). Arkhiv Patologii. 2019;81(1):65-70.
https://doi.org/10.17116/patol20198101165
ФГУ «НИИ пульмонологии» ФМБА России
Гранулематозные болезни — это гетерогенная группа заболеваний различной этиологии, проявляющихся разнообразными клиническими синдромами и вариантами тканевых изменений, неоднородной чувствительностью к терапии и преобладанием общего доминирующего гистологического признака — наличием гранулем, определяющих клинико-морфологическую сущность каждой болезни. Гранулема является хронической воспалительной реакцией, в которой принимают участие клетки макрофагальной системы и другие клетки воспаления. После воздействия антигена происходит активация T-лимфоцитов, макрофагов, эпителиоидных клеток и гигантских многоядерных клеток, приводящая к образованию гранулемы. Гранулема включает также внеклеточный матрикс, продуцируемый фибробластами, позволяющий отграничить и изолировать антиген. Гранулематозные заболевания классифицируются по этиологии на инфекционные и неинфекционные. Однако, согласно последним исследованиям, патогенные микроорганизмы могут быть причиной развития гранулем при заболеваниях, ранее считавшихся неинфекционными. В ряде случаев классифицировать гранулематозный процесс как инфекционный и неинфекционный весьма трудно. Цель настоящего исследования — привлечь внимание читателей к разнообразию гранулематозных заболеваний, описать ключевые моменты патолого-анатомических проявлений различных болезней неинфекционной природы, а также определить подход к дифференциальной диагностике гранулематозов.
ФГУ «НИИ пульмонологии» ФМБА России
ФГУ «НИИ пульмонологии» ФМБА России
Название «гранулема» происходит от латинского слова granulum, означающее «зерно», греческое окончание (—oma) используется для обозначения узелкового образования. Таким образом, гранулема представляет собой узелковое очерченное образование. При микроскопической оценке термин используется для обозначения компактных агрегатов клеток. Микроскопически гранулемы могут состоять из гистиоцитов и/или эпителиоидных клеток, гигантских многоядерных клеток и других клеток воспаления (лимфоциты, нейтрофилы, эозинофилы). Эпителиоидные и гигантские многоядерные клетки являются производными моноцитов/макрофагов, первые являются дифференцированными секреторными клетками, тогда как последние специализированы на функции фагоцитоза [1]. Гигантские многоядерные клетки образуются путем слияния или неполного клеточного деления, что было доказано в экспериментальных исследованиях [2], причем раньше образуются гигантские клетки инородных тел, затем – клетки Пирогова—Лангханса. Лимфоциты располагаются преимущественно по периферии гранулемы и представляют популяцию T-клеток, тогда как B-лимфоциты разрозненно лежат вне гранулемы. В зависимости от заболевания T-лимфоциты представлены преимущественно T-хелперами 1 и 2 или же цитотоксическими T-супрессорами.
Гранулематозные болезни — гетерогенная группа заболеваний различной этиологии, проявляющихся разнообразными клиническими синдромами и вариантами тканевых изменений, неоднородной чувствительностью к терапии, при этом преобладает общий доминирующий гистологический признак — наличие гранулем, определяющих клинико-морфологическую сущность каждой болезни [3]. Настоящая публикация преследует цель привлечь внимание читателей к разнообразию гранулематозных заболеваний легких, описать ключевые моменты патолого-анатомических проявлений различных заболеваний инфекционной и неинфекционной природы, а также определить подход к дифференциальной диагностике гранулематозов.
При гранулематозных заболеваниях неинфекционной природы, как правило, развиваются ненекротические гранулемы, за некоторыми исключениями, о которых будет сказано ниже.
Саркоидоз
Поражение легких при саркоидозе описано в 90% наблюдений. Морфологическим субстратом саркоидоза является эпителиоидно-клеточная гранулема — компактное скопление мононуклеарных фагоцитов — макрофагов и эпителиоидных клеток. Каждая саркоидная гранулема имеет следующие стадии развития: 1) ранняя или лимфогистиоцитарная гранулема иногда с примесью нейтрофилов (рис. 1); 
Процесс организации гранулем начинается с периферии, что придает им четко очерченный, «штампованный» вид (рис. 2). 

Значительное число лимфоцитов в ткани легких при саркоидозе представлено преимущественно Т-клетками. Для дифференциальной диагностики саркоидоза полезно оценивать бронхоальвеолярный смыв, в котором при этом заболевании среди лимфоцитов преобладают Т-хелперы (CD4+), соотношение CD4/CD8 составляет 3,5—10:1 (в норме 1,8:1). Гигантские клетки в составе гранулем могут содержать в цитоплазме включения, такие как астероидные тельца, тельца Шауманна или кристаллоидные структуры. Эти включения характерны для саркоидоза, однако не являются патогномоничными, так как могут присутствовать и при других гранулематозных заболеваниях [5].
При исследовании биоптатов бронхов и легких при гранулематозных заболеваниях, как правило, обнаруживают диссеминированное поражение с васкулитом, периваскулитом, перибронхитом; гранулемы чаще всего локализуются в межальвеолярных перегородках. Гранулематозное поражение бронхов и бронхиол при саркоидозе встречается часто и описано у 15—55% пациентов. Нередко гранулемы располагаются в стенке сосуда, частота гранулематозного васкулита может достигать 69%. В этих наблюдениях следует дифференцировать саркоидоз с некротизирующим саркоидным гранулематозом, который ряд авторов относят к узловой форме саркоидоза [6]. Для последнего характерно развитие некрозов.
В целом для саркоидоза характерными являются наличие четко очерченных, «штампованных гранулем», располагающихся по ходу лимфатических сосудов, концентрический фиброз вокруг гранулем, гиалиноз внутри и между гранулемами, гранулематозный васкулит, отсутствие хронического интерстициального воспаления вне гранулематозного поражения и фокусов организующейся пневмонии.
Помимо саркоидоза, встречается так называемая неспецифическая саркоидная реакция в виде эпителиоидно-клеточного гранулематоза. Она обычно наблюдается в регионарных лимфатических узлах, но может встречаться и в ткани легких при псевдоопухолях, злокачественных новообразованиях, паразитарных заболеваниях, экзогенном аллергическом альвеолите, туберкулезе. Гистологически саркоидная реакция отличается ограниченностью и топической связью с указанными патологическими процессами.
Гиперсенситивный пневмонит
Некротический гранулематоз встречается также при аллергическом ангиите с гранулематозом (ранее — болезнь Черджа—Стросса) в сочетании с некротическим васкулитом и эозинофильной пневмонией. Гранулемы при аллергическом ангиите с гранулематозом хорошо оформленные, с центральным некрозом, содержащим множество эозинофилов, имеет место эозинофильная инфильтрация стенок сосудов и бронхиол, некротический васкулит с наличием эозинофилов и гигантских многоядерных клеток. Однако классическая триада изменений в виде гранулематоза, некротического васкулита и эозинофильной пневмонии в легких встречается нечасто, поэтому для установления диагноза необходимы дополнительные клинические и лабораторные данные.
Некротические гранулемы могут формироваться в легком и при ревматоидном артрите, однако диагноз в этом случае следует формулировать с осторожностью. Прежде всего следует учитывать клинические данные, поскольку узелковые формы ревматоидного артрита развиваются только в активной фазе заболевания, у серопозитивных пациентов с наличием выраженного суставного синдрома. При этом заболевании некроз, как правило, окрашен эозинофильно, клеточный детрит располагается обычно между некрозом и окружающим его гистиоцитарным валом, может сочетаться с васкулитом, однако некротический васкулит нехарактерен (рис. 7) 
При дифференциальной диагностике васкулитов с развитием гранулематозной реакции, описанных выше, следует учитывать специфические серологические признаки того или иного заболевания.
Инфекционный гранулематоз следует также дифференцировать с НСГ. Последний имеет также некоторые сходства с полиангиитом с гранулематозом. При НСГ характерно развитие интерстициального некроза, который чаще эозинофильно окрашен, однако иногда может содержать клеточный детрит. Однако некроз при НСГ сочетается с имеющимися ненекротизирующими гранулемами саркоидного типа, состоящими преимущественно из эпителиоидных и гигантских многоядерных клеток с небольшим числом лимфоцитов, эти гранулемы имеют тенденцию к слиянию, часто располагаются вблизи кровеносных сосудов или в их стенке, не приводя, однако, к развитию васкулита (рис. 8) 
Поскольку некроз при инфекционном гранулематозе может быть коагуляционного типа, его также следует дифференцировать с инфарктом легкого. В стадии организации инфаркты могут быть окружены фибробластами и клетками воспаления, напоминая гранулематозное воспаление. В резецированных кусочках легкого при инфаркте, как правило, можно обнаружить тромбы в ветвях легочной артерии, явившиеся причиной развития инфаркта [13].
Наличие гигантских многоядерных клеток «инородных тел» и выраженной воспалительной реакции при аспирационной пневмонии в ряде случаев может напоминать гранулематозный процесс, для диагностики этого заболевания необходима тщательная оценка гистологических срезов с целью обнаружения различных инородных остатков пищи (растительных клеток, фрагментов поперечнополосатых мышц и др.).
Дифференциально-диагностические признаки основных неинфекционных заболеваний легких приведены в таблице. 
Таким образом, для проведения дифференциальной диагностики гранулематозных заболеваний необходимо оценить форму (очерченность, «зрелось») гранулемы, ее клеточный состав, наличие/отсутствие некроза, цвет некроза, клеточную реакцию по периферии некроза, состояние ткани легкого вне зоны гранулематозного воспаления, а также другие специфические признаки. Дифференциальная диагностика гранулематозных процессов инфекционной природы будет рассмотрена в части II.
Авторы заявляют об отсутствии конфликта интересов.
Клетки пирогова лангханса что это
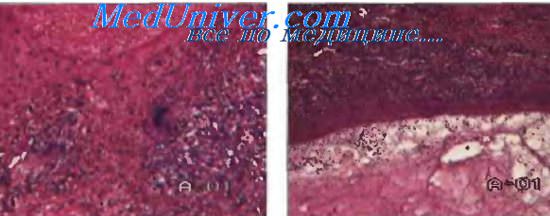
Саркоидоз относят к доброкачественным системным заболеваниям, характеризующимся гранулематозной реакцией в органах и тканях. От саркоидоза следует отличать саркоидную реакцию при других видах патологии (опухоли, паразитарные поражения). Диагноз саркоидоза всегда должен основываться на клинико-морфологических данных. Морфологической основой этого заболевания являются саркоидные гранулемы правильной округлой формы («штампованные» гранулемы), без некроза в центре, но с наличием эпителиоидных клеток, гигантских клеток типа Пирогова-Лангханса, единичных макрофагов, гистиоцитов и клеток, лежащих по периферии (скопления лимфоцитов, фибробластов, макрофаги, плазматические клетки), атакже коллагеновых волокон.
При саркоидозе легкие, как правило, вовлекаются в патологический процесс в виде слабо выраженного альвеолита, гранулематоза и фиброза легочной ткани. При саркоидозе могут возникать мозаичные стенозы бронхов (в тех случаях, когда гранулемы расположены в стенках бронхов), очаговые ателектазы, зоны иррегулярной эмфиземы, очаги обызвествления в гранулемах, участки пневмосклероза и фибринозного плеврита. Иногда в центре гранулем можно определить фибриноидное набухание и коагуляционный, но не казеозный некроз.
Туберкулез. Признаки туберкулеза легких.
При диагностике туберкулеза важное значение имеет цитологическое исследование мокроты или бронхиального секрета, при котором цитобактериоскопически можно обнаружить кислотоустойчивые микобактерии.
Морфологической основой туберкулеза является туберкулезная гранулема (узелок, бугорок), в центре которой очаг казеозного некроза, окруженный эпителиоидными клетками, гигантскими многоядерными клетками Пирогова-Лангханса, лимфоцитами, плазматическими клетками, макрофагами.
При затухании первичного туберкулеза на месте первичного очага возникает петрифицированный, а в дальнейшем оссифициронный очаг Гона.
Генерализация процесса может происходить гематогенным или лимфогенным путем, за счет роста первичного очага с возникновением лобарной казеозной пневмонии и/или первичной легочной каверны; принимая хроническое течение, развивается первичная легочная чахотка с наличием казеозного бронхаденита, что отличает ее от вторичного фиброзно-кавернозного туберкулеза.
Для такого туберкулеза характерны кортикоплевральные очаги в легких, продуктивная тканевая реакция, пневмосклероз, эмфизема, легочное сердце и внелегочный очаг туберкулеза.
Вторичный (рвинфекционный) туберкулез возникает у взрослых, перенесший первичный. Для такого туберкулеза характерны легочная локализация, контактное и каналикулярное (по бронхиальному дереву) распространение, смена клиникоморфологических форм, которые одновременно являются фазами туберкулеза. Выделяют восемь форм вторичного туберкулеза: очаговый, фиброзно-очаговый, инфильтративный, туберкулома, казеозная пневмония, острый кавернозный, фибозно-кавернозныи цирротический. При остром очаговом туберкулезе в 1-2-м сегментах, как правило, правого легкого обнаруживают один или два очага реинфекта Абрикосова. Начальные явления вторичного туберкулеза представлены специфическим зндо-, мезо- и панбронхитом внутридолькового бронха с лобулярной творожистой бронхопневмонией с образованием по периферии зпителиоидноклеточных гранулем.
При своевременном лечении эти очаги инкапсулируются и петрифицируются, оссификации их никогда не происходит. Такие очаги реинфекта называют очагами Ашоффа-Пуля. При новой вспышке инфекции вокруг этих очагов возникает казеозная пневмония, которая впоследствии инкапсулируется, не выходя за пределы 1-2-го сегментов. Эта фаза носит название фиброзно-очагового туберкулеза. Инфильтративный туберкулез развивается при прогрессировании острого очагового или обострении фиброзно-очагового. При этом экссудация может выходить за пределы дольки и даже сегмента. При захвате дольки следует говорить о лобите. Перифокальное воспаление преобладает над казеозными изменениями.
Осложнения туберкулеза многочисленны. При первичном часто развивается менингит, плеврит, перикардит, перитонит. При вторичном характерно развитие кровотечения из каверн, прорыв их содержимого в плевральную полость с развитием пневмоторакса и эмпиемы плевры.