коллагенотерапия постакне рубцы атрофические что это значит
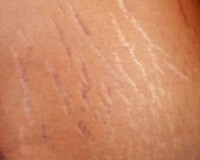
Атрофический рубец
Атрофический рубец – это соединительнотканный дефект, расположенный ниже уровня здорового кожного покрова. Такой шрам имеет вид измененного депигментированного участка дермы, часто с поперечной исчерченностью, который западает по сравнению с соседними тканями. Кожа над ним истончена. Разновидностью атрофических рубцов служат растяжки. Диагностика осуществляется в ходе дермоскопии, при необходимости – биопсии. Для коррекции рубцов применяются методы физиотерапии (УЗ-терапия, фонофорез), аппаратной косметологии (лазер, микродермабразия, игольчатый RF-лифтинг), инъекционной косметологии (дермальные филлеры, липофилинг), химические пилинги и др.
МКБ-10
Общие сведения
Рубец – участок новообразованной соединительной ткани, возникающей на месте поврежденного кожного покрова. Рубцы кожи могут иметь различную локализацию, конфигурацию, размеры. В зависимости от количества образующей их соединительной ткани рубцовые дефекты делятся на нормотрофические, гипертрофические, келоидные и атрофические. Все кожные рубцы, кроме нормотрофических, относятся к патологическим. Последние часто имеют неэстетичный вид, вызывают косметические изменения внешности, в связи с чем не прекращается поиск методов коррекции рубцовых изменений.
Причины
Атрофические рубцы возникают на месте глубоких повреждений кожного покрова, которые заживают с дефицитом коллагена. Учитывая этиологию, можно выделить следующие группы факторов патологического рубцевания:
Факторы риска
Большинство рубцовых дефектов локализуется на лице, в области грудины, верхней части спины, на плечах, животе, бедрах, голенях, кистях. Существуют условия, при которых атрофические рубцы образуются в разы чаще. Образованию патологических элементов способствует:
Патогенез
При нарушении целостности кожного покрова развивается каскад репаративных процессов, направленных на замещение образовавшегося дефекта соединительной тканью. В протекании раневого процесса выделяют 3 этапа: воспаления, пролиферации, формирования и организации рубца. Сразу после повреждения разрушенные клетки выделяют активные вещества, вызывающие вазоконстрикцию и активизацию свертывающих факторов. Образование кровяного сгустка создает необходимые условия для последующей эпителизации раны.
В фазу воспалительной реакции выделяются цитокины, которые привлекают в рану нейтрофилы, макрофаги, фагоцитирующие микроорганизмы. Также к месту повреждения мигрируют фибробласты, которые играют важную роль в построении грануляционной ткани. В фазу пролиферации идет активный синтез межклеточного вещества, состоящего из гликозоаминогликанов и коллагена. В ране происходит рост новых капилляров. Грануляционная выстилка покрывается сверху клетками эпителия. К концу этого этапа образуется молодой незрелый рубец. В дальнейшем количество сосудов и клеточных элементов в рубцовой ткани сокращается, соединительная ткань уплотняется, рубец бледнеет.
Предполагается, что в патогенезе атрофических рубцов наиболее существенным фактором выступает снижение способности фибробластов синтезировать коллаген и эластин при сохранном синтезе металлопротеиназ (коллагеназы, эластазы), обладающих высокой коллагенолитической и эластинолитической активностью. В результате процессы деградации коллагена преобладают над его образованием. Рана не заполняется белками внеклеточного матрикса до уровня окружающих тканей, рубец стягивается во всех направлениях, что приводит к формированию западающего дефекта дермы.
Классификация
В современной дерматологии принята классификация атрофических рубцов на основе их глубины, ширины и пространственного расположения, предложенная С. Jacob. Согласно перечисленным параметрам, выделяют 3 типа рубцовых дефектов:
По форме различают точечные, круговые, угловые, Z-образные, смешанные атрофические рубцы. По времени возникновения рубцовые дефекты подразделяются на свежие (до 1 года) и старые (более года).
Симптомы
Атрофический рубец представляет собой кожный дефект, западающий по отношению к окружающим тканям. Кожа, покрывающая рубец, истонченная, дряблая, иногда с поперечными полосами. При сдавливании пальцами собирается в тонкие складки, напоминающие папиросную бумагу. Часто атрофические рубцы не содержат пигмента, потому имеют белый цвет. Образуются преимущественно в местах, где практически отсутствует гиподерма (на лице – в районе висков, скул, на ногах – на передней поверхности голени и тыле стоп, на руках – в области кистей).
Стрии обычно локализуются на коже передней брюшной стенки, молочных желез, бедер. Они представляют собой продольные полосы истонченной кожи, немного втянутые вглубь. Свежие растяжки имеют розовато-синюшный цвет, застарелые – перламутрово-белый.
Рубцы постакне выглядят как кратерообразные углубления на коже, придающие ей неровный, «изрытый» рельеф. Обычно они множественные, имеют различные размеры и форму. Излюбленные локализации – щеки, лоб, подбородок. Часто сочетаются с гиперпигментацией, застойными пятнами, милиумами, кистами сальных желез.
Осложнения
Рубцы, особенно расположенные на лице и открытых участках тела, у 10-40% их обладателей вызывают снижение самооценки и психологической адаптации в социуме, развитие тревожно-депрессивной симптоматики. Изменения психической сферы у людей с рубцами постакне выражаются повышенной тревожностью (85%), неуверенностью в себе (78%), замкнутостью (42%), раздражительностью (33%), нарушениями сна (5%).
Фиксация на дефекте часто приводит к попыткам избавиться от него самостоятельно или с помощью непрофессиональных действий. При этом может отмечаться аллергический дерматит, инфицирование кожи, формирование посттравматической гиперпигментации, увеличение глубины и площади рубцевания.
Диагностика
Как правило, диагноз выставляется на основании клинических данных, полученных в ходе консультации дерматокосметолога. При осмотре под лупой (дермоскопии) обнаруживаются участки неровной истонченной кожи белого цвета («минус-ткань»). При гистологическом исследовании биоптата определяется рыхлая волокнистая ткань с участками атрофии и фиброза, лишенная сосудов, растянутые/разорванные коллагеновые волокна.
Дополнительные методы диагностики не используются. Атрофические рубцы дифференцируют с другими кожными дефектами:
Лечение атрофических рубцов
Целью лечения является поднятие дна западающего дефекта и его сглаживание с окружающей кожей. Для коррекции атрофических шрамов используются физиотерапевтические, косметологические, хирургические методики:
Прогноз и профилактика
Небольшие, неглубокие одиночные атрофические рубцы хорошо поддаются коррекции с помощью современных косметологических методов. Напротив, глубокие обширные дефекты не всегда удается устранить полностью. Однако практически во всех случаях возможно добиться улучшения состоянии кожи и эстетически приемлемого результата.
Профилактика патологического рубцевания требует недопущения травматизации кожи, развития вторичной инфекции, самолечения. Необходимо контролировать свой вес, своевременно устранять гормональные нарушения. Лечение атрофических рубцов лучше начинать в первые 6-12 месяцев после их образования.
Атрофические рубцы на лице: причины и методы лечения
Каждый день наша кожа защищает нас от негативного влияния десятка факторов. Но порой её восстановительного резерва бывает недостаточно, и тогда на лице и теле появляются еле заметные участки соединительной ткани. Если вовремя не обратить на них внимание, то вскоре они превратятся в шрамы и рубцы.
Услуги Expert Clinics
Что такое атрофический рубец
Атрофический рубец – это соединительная ткань, которая возникает вследствие регенерации после повреждения или воспаления. На месте воспалительного элемента начинает прекращать свою выработку коллаген и белки, из-за чего у кожи не хватает ресурсов восстановиться и «склеиться». Рубец находится ниже уровня кожи (из-за чего получил своё название “минус ткань”) и имеет особенности:
— Он лишён пигмента и волосяных фолликул;
— Имеет тонкий рубцовый слой, сквозь который могут просвечивать сосуды.
Виды рубцов
По форме атрофические рубцы бывают:
Б) клиновидными (сколотыми);
В зависимости от возраста они бывают:
1) свежие (до 1 года);
2) старые (после 1 года).
По степени выраженности делятся на:
— Атрофические пятна. В размере достигают не более 1 см. При появлении поверхность кожи становится морщинистой и имеет светло-голубой оттенок.
— Слабые. В этом случае заметна небольшая атрофия кожи, которую можно скрыть с помощью макияжа.
— Умеренные. Видны невооруженным глазом, а при растяжении становятся плоскими.
— Выраженные. На этой стадии шрамы образуют на коже объемные морщинистые бугры и тяжело поддаются лечению.
Также к атрофическим рубцам относятся и растяжки (стрии). Эти рубцы представляют собой полоски разной длины и ширины. Их цвет варьируется от белого до ярко-красного. Появляются в местах наибольшей растяжимости кожи: ягодицах, спине, животе, груди. Являются частым спутником беременных женщин и молодых мам.
Причины образования
Сформировавшиеся рубцы являются следствием глубокого воспалительного процесса, который может возникнуть из-за:
· Травм и ожогов. Появление атрофических рубцов после ожогов и травм может быть связано с нарушением обменных процессов в коже, воздействия ультрафиолета во время заживления или с тем, что они поразили нежные участки покрова.
· Угревой сыпи. Атрофические рубцы в виде постакне возникают из-за долговременной борьбы с угревыми воспалениями, механического повреждения кожи при попытке самостоятельно выдавить прыщ.
Что касается растяжек, то причина их появления кроется в следующих причинах:
— Резкий набор веса. Кожа не успевает догнать быстро растущие объёмы тела, поэтому имеет свойство растягиваться.
— Гормональный дисбаланс, при котором выработка аминокислот, необходимых для синтеза коллагена и эластина, снижается.
— Недостаточное увлажнение. Нехватка таких значимых для кожи элементов, как гиалуроновая кислота, коллаген, витамин Е делают её уязвимой для агрессивных факторов.
Методы лечения атрофических рубцов на лице
Если атрофическому рубцу более 1 года, то избавиться от него практически невозможно. Однако сделать его менее объёмным и заметным – вполне реально. Методы косметологии смогут лишь обновить кожный покров, восстановить синтез коллагена, выровнять рельеф кожи и нормализовать цвет поврежденной области.
Курс лечения подбирается в зависимости от вида и глубины рубца.
Лазерный пилинг. Этот метод пользуется наибольшей популярностью. Луч, проникая под кожу, точечно воздействует на рубец. Лазер стимулирует естественное восстановление тканей с помощью роста нового коллагена, который буквально вытесняет соединительную ткань. Благодаря этому зона с рубцами выравнивается, а на поврежденных участках активизируются регенерационные процессы. Лазерная шлифовка даёт возможность регулировать глубину проникновения и получить улучшенную структуру рубцовой ткани. Проводится в периоды отсутствия активного солнечного света (зимой и осенью). Для получение более эффективного результата может понадобиться курс процедур.
Плазмотерапия. Процедура предполагает подкожное введение тромбоцитарной плазмы крови. Она богата особыми белками – факторами роста, которые наряду с другими элементами повышают местный иммунитет тканей, стимулируют рост новых клеток. Результат улучшения качества кожи заметен уже после первой процедуры. Ход процедуры таков: у пациента берется венозная кровь в объеме 8-16 мл, затем помещается в центрифугу, где форменные элементы отделяются от плазмы. Затем набирается в шприц и вводится в рубцовую ткань и область вокруг нее. К плюсам методики относится благоприятное сочетание с другими процедурами, а также отсутствие побочных эффектов.
Срединный химический пилинг. Является отличным вариантом для удаления рубцов постакне. Использование трихлоруксусной кислоты в сочетании с лимонной и аскорбиновой кислотами позволяет провести качественное отшелушивание и глубокое обновление клеток.
Мезотерапия. Данная процедура предполагает введение мезококтейля непосредственно в рубец с помощью тонких коротких игл. В его состав входит гиалуроновая кислота, пептиды, витамины, минералы. Такой набор полезных микроэлементов активизирует выработку фибробластов, образование коллагена, нормализацию кровообращения, повышение тургора кожи, поддержку необходимого уровня увлажненности.
Биоревитализация. В этом случае в рубец вводится препарат, содержащий высокий процент гиалуроновой кислоты. Она ускоряет регенерацию тканей, питает кожу и сглаживают эффект после проведения процедуры лазерной шлифовки.
На запущенных стадиях лечение атрофического рубца может проводиться и хирургическим методом. В ходе операции хирург удаляет шрам с помощью скальпеля или лазера, затем накладывает косметический шов.
В качестве наружной терапии используются антибактериальные и ранозаживляющие мази. Они нормализуют кровообращение и благоприятствуют выработке коллагена.
Профилактика новых образований
1. Будьте осторожны и избегайте ожогов и травмоопасных действий.
2. Следите за весом. Резкие колебания массы оказывают негативное влияние на структуру кожи.
3. Ни в коем случае не давите прыщи. Неопытное механическое воздействие – верный залог образования рубца.
4. Для улучшения качества кожи исключите из рациона острую, жареную пищу, фастфуд.
5. Для поддержания водно-липидного баланса не забывайте чаще пить чистую негазированную воду, а также увлажнять кожу с помощью крема.
6. Защищайте кожу от ультрафиолета в любое время года. Воздействие солнца делает рубцы более глубокими и заметными.
Атрофические рубцы на лице: причины и методы лечения
Атрофические рубцы на лице: причины и методы лечения
Методы коррекции рубцовых изменений кожи у пациентов на фоне угревой болезни
Под редакцией медицинского консультанта Огородниковой С. В.
Шиманская И.Г., Волотовская А.В.
Белорусская медицинская академия последипломного образования, Минск
Methods of correction of cicatrical skin changes in patients in case of acne
Резюме
Представлен обзор методов коррекции рубцовых изменений кожи у пациентов с постакне, в том числе рассматриваются методики коррекции рубцов электро- и ультрафонофорезом ферменкола.
Ключевые слова: акне, угревая болезнь, постакне, электрофорез, фонофорез, ферменкол.
Медицинские новости. – 2015. – №9. – С.
Summary
A review of methods for correction of cicatrical skin changes in patients with post-acne is represented, also techniques of correction of cicatrical changes by electro- and phonophoresis of fermenkol.
Keywords: acne, post-acne, electrophoresis, phonophoresis, fermenkol.
Meditsinskie novosti. – 2015. – N9. – P.
Акне – одна из наиболее частых причин формирования рубцов, а также нарушений естественной пигментации кожи. В последнее время сформировался термин «постакне». Постакне включает в себя симптомокомплекс вторичных высыпаний, развившихся в результате эволюции различных форм воспалительных акне и сопровождающихся нарушением пигментации и формированием рубцовых изменений кожи.
Наиболее частые проявления постакне – гиперпигментация, патологические рубцы, а также формирование атером и милиумов.
Длительность и тяжесть патологического процесса напрямую коррелирует с риском развития постакне, который достигает 95% у пациентов данной группы, а при некоторых формах акне (папулопустулезной и узловато-кистозной) постакне наблюдается у 100% пациентов [1–3]. Сформировавшиеся последствия акне, порой обезображивающие, беспокоят пациентов не меньше, чем активные проявления самого дерматоза, сложно корректируются, требуют дорогостоящего лечения и нередко остаются пожизненно, значительно снижая качество жизни пациентов. Проблема реабилитации таких пациентов остается решенной не до конца [4, 5].
В 2006 г. D. Goodman и соавт. предложили шкалу оценки рубцов постакне на лице (табл. 1) [6].
Одновременное присутствие воспалительных акне и рубцов постакне значительно осложняет выбор терапии. При наличии воспалительных элементов лечение в первую очередь должно быть направлено на обеспечение долгосрочной ремиссии заболевания, в том числе с целью профилактики формирования новых рубцов.
Таблица 1. Оценочная шкала рубцов постакне (D. Goodman et al., 2006)
| Оценочная шкала рубцов постакне | Уровень поражения | Клинические проявления |
| 1 балл | Макулярный (пятнистый) | Эритематозные, гипер- или гипопигментные плоские рубцы, не меняющие рельеф кожи, но влияющие на ее цвет |
| 2 балла | Слабый | Слабо выраженные атрофические или гипертрофические рубцы, не различимые на расстоянии 50 см и более, легко маскируемые косметикой, на подбородке у мужчин — тенью отрастающих после бритья волос, при экстрафациальной локализации — естественно растущими волосами |
| 3 балла | Средний | Умеренные атрофические или гипертрофические рубцы, хорошо заметные на расстоянии 50 см и более, плохо маскируемые косметикой, тенью отрастающих после бритья волос или естественно растущими волосами при экстрафациальной локализации; при натяжении кожи атрофические рубцы сглаживаются |
| 4 балла | Выраженный | Выраженные атрофические или гипертрофические рубцы, хорошо заметные на расстоянии более 50 см, плохо маскируемые косметикой, тенью отрастающих после бритья волос или естественно растущими волосами при экстрафациальной локализации; при натяжении кожи атрофические рубцы не сглаживаются |
Для коррекции рубцовых изменений кожи в стадии постакне применяют химические пилинги, механическую дермабразию, лазерные технологии (PDL, лазер Nd:YAG с длиной волны 1320 нм, диодный лазер с длиной волны 1450 нм, лазерную абляцию (СО2-лазер), селективный, в том числе фракционный, фототермолиз), RF- технологии и электрохирургию (табл. 2).
Таблица 2. Методы лечения атрофических рубцов постакне (по материалам The Global Allianceto Improve Outcomesin Acne Group, 2009)
Подтипы рубцов постакне
±филинг
≤ 3 мм в диаметре — лазерная шлифовка
> 3 мм в диаметре — лазерная шлифовка
± хирургическое лечение
локальный
ТСА-пилинг
Дермабразия
СО2-лазерная
шлифовка
Химические пилинги срединного уровня трихлоруксусной кислотой (TCA), в том числе в высокой концентрации 50–100% в форме локальных аппликаций (TCA CROSS техника), дают удовлетворительные результаты коррекции макулярных, V-образных и глубоких U-образных рубцов. При этом возможно транзиторное нарушение пигментации, что определяет необходимость тщательного подбора и подготовки пациентов к процедуре [7].
Механическая дермабразия используется в основном для V-образных и глубоких U-образных рубцов. Эта методика весьма болезненна, может спровоцировать развитие гипертрофических или келоидных рубцов, милиумов, необратимое нарушение пигментации; она требует длительного и тяжелого восстановления пациента. Микродермабразия более поверхностна, легче переносится, но не дает столь хороших результатов. Нидлинг, осуществляемый при помощи дермальных роллеров (устройств, напоминающих мезороллеры), сопоставим по эффективности с микродермабразией, риск развития осложнений еще ниже [8]. Хирургические методики показывают хорошие результаты при коррекции всех видов атрофических рубцов, особенно V- и M-образных. Применяются в основном три техники: субцизия, punch-эксцизия и punch-элевация [8, 9].
Доминирует в коррекции атрофических рубцов постакне лазерная терапия. Она показана при U- и M-образных рубцах; глубокие V-образные рубцы менее поддаются коррекции. Наиболее признанной в этой области считается аблятивная шлифовка СО2-лазером, позволяющая достигать клинического улучшения атрофических рубцов на 50–81% уже после первой процедуры [10, 11].
Применение неаблятивных лазеров (Nd: YAG, Er: YAG, Er: Glass, 1450-нм диодный лазер, PDL и другие) за счет термического повреждения дермы без вапоризации эпидермиса сопровождается значительно меньшим числом побочных эффектов и поэтому практически не требует реабилитации пациента после процедуры [12].
В результате фракционного фототермолиза (ФТ) формируются микротермальные лечебные зоны, на месте которых в последующем запускается каскад реакций асептического воспаления, приводящих к ремоделированию структур дермы [12–15].
Несмотря на обилие методов коррекции рубцовых изменений кожи при постакне, основным субстратом для воздействия различных технологий остаются коллагеновые волокна, что обусловливает интерес к использованию препаратов, содержащих коллагеназу.
«Ферменкол» – гетерогенный полипептидный ферментный препарат, состоящий из изоферментов коллагеназ гидробионтов. Входящие в состав препарата «Ферменкол» коллагенолитические протеазы имеют молекулярные массы 36 кДа, 35 (I) кДа, 35 (II) кДа, 32 кДа, 28 кДа, 25 (I) кДа, 25 (II) кДа, 25 (III) кДа, 23 кДа.
Тяжевые молекулы коллагена метаболически устойчивы и расщепляются только специфическими коллагеназами – ферментами, способными расщеплять трехспиральную молекулу тропоколлагена I, II и III типа. Гидролитическая активность изоферментов препарата «Ферменкол» выражена в наибольшей степени в отношении избыточного коллагена рубцовой ткани.
Действие ферментного комплекса обеспечивается гидролизом тройной спирали нативного коллагена, затем крупные фрагменты коллагеновых молекул подвергаются дальнейшему расщеплению до олигопептидов и аминокислот.
Резорбция рубца при применении данного лекарственного средства связана с разрушением избыточного патологического коллагена. Вместе с тем входящие в его состав полипептиды обладают не только коллагенолитической, но и общей протеолитической и гликолитической активностью.
Таким образом, препарат оказывает комплексное воздействие на все компоненты патологического рубца. Коллагеназы из гидробионтов, в отличие от ферментативных препаратов коллагенолитического действия, получаемых из традиционного источника – условно-патогенных микроорганизмов Clostridium sp., не содержат токсичных примесей.
Для лечения постакне препарат «Ферменкол» может быть использован в виде двух лечебных форм: набор для энзимной коррекции и гель.
Набор для энзимной коррекции включает в себя комплекс коллагеновых протеаз в виде лиофилизированного порошка (4 мг во флаконе) и средство для приготовления раствора – кондиционированный препарат «Солактин» (40 мл во флаконе). Ионный и молекулярный состав этого растворителя обеспечивает стабилизацию многокомпонентного полипептидного препарата «Ферменкол» в водной фазе, ингибирует перекрестный гидролиз полипептидов, угнетает пролиферацию бактерий. Солактин предназначен для приготовления раствора ферменкола для проведения лекарственного электрофореза.
Гель, в который входит комплекс коллагеназ «Ферменкол» (0,1 мг/г активного вещества), предназначен для местного применения в виде аппликаций и может быть использован для фонофореза. Аппликации используются для лечения рубцов, имеющих небольшую толщину, а также в терапии угревой сыпи (acne vulgaris). Аппликации геля «Ферменкол» на область рубцов проводятся дважды в сутки. Продолжительность курса аппликаций зависит от вида рубца и от особенностей обратного клинического развития рубцового процесса; как правило, составляет от 1 до 6 месяцев наружного применения.
Электрофорез постоянным электрическим током позволяет получить значительный клинический результат за более короткий период времени. Гальванический ток, применяемый в методиках электрофореза, обладая выраженными транспортными свойствами, способен вводить в активной форме различные фармакологические средства, усиливая их терапевтическое воздействие.
Наряду с этим сам гальванический ток существенно изменяет уровень протекания тканевого метаболизма, способен изменять pH среды и уровень микроциркуляции, повышать митотическую активность клеток и таким образом стимулировать репаративные процессы [18]. При лекарственном электрофорезе механизм введения веществ электрогенный, то есть их перемещение в электрическом поле и введение в покровы тела происходит по градиенту электрического потенциала.
Электрогенное введение повышает доставку лечебных и биологически активных веществ в область патологического очага (в том числе рубца) на 1–2 порядка по сравнению с пассивной диффузией. При этом препарат «Ферменкол» наносится на подэлектродную прокладку анода. На одну процедуру электрофореза применяется до 4 мл раствора «Ферменкол». Курс лечения составляет 7–15 процедур, процедуры проводятся ежедневно [19].
Гель «Ферменкол» также может быть использован при ультрафонофорезе. Метод лекарственного ультрафонофореза заключается в сочетанном воздействии на организм ультразвуковых колебаний и вводимых с их помощью лекарственных веществ. В результате механического воздействия акустического поля на пораженные ткани происходит своеобразный глубинный тканевой микромассаж на клеточном и субклеточном уровнях; стимулируются функции клеточных элементов, повышается проницаемость мембран, создается новый уровень микроциркуляции, разрыхляется соединительная ткань и повышается чувствительность клеток к химическим агентам.
Происходящее при этом небольшое повышение температуры способствует увеличению активности ферментов, скорости биохимических реакций, диффузных процессов и местного кровообращения. Ультразвук стимулирует тканевое дыхание и окислительные процессы в тканях. Для проведения ультрафонофореза целесообразно использовать 0,01% гель «Ферменкол»; интенсивность ультразвука при воздействии на рубцы лица – 0,2 Вт/см2, при воздействии на рубцы туловища и конечностей – 0,4 Вт/см2. Режим воздействия непрерывный, методика лабильная, контакт излучателя прямой, продолжительность – до 10 мин. Курс лечения составляет 15 процедур, процедуры проводятся ежедневно [20].
С целью изучения возможности клинического применения препарата «Ферменкол» нами были сформированы две группы пациентов с активным течением угревой болезни (УБ):
Лечение проводилось амбулаторно.
Пациентам 1-й группы препарат «Ферменкол» назначался наружно в виде аппликаций дважды в день.
Пациентам 2-й группы проводились процедуры лекарственного электрофореза раствора «Ферменкол» на очаги рубцовых изменений, всего 7 процедур.
Основу раствора «Ферменкол» для электрофореза готовили согласно инструкции производителя. Использовали раствор препарата с концентрацией 0,1 мг/мл как самый экономичный и рекомендованный производителем в качестве оптимального для типовых применений.
Расчет необходимого объема раствора производили следующим образом: на 1 см² рубца требуется приблизительно 0,5 мл раствора «Ферменкол». Раствором смачивали лекарственную прокладку, фермент вводили с анода. Плотность тока с учетом локализации воздействия в области лица составляла не более 0,05 мА/см². Ориентировались и на ощущения пациентов: приятного равномерного покалывания, приятного жжения, полное отсутствие дискомфорта. Продолжительность процедуры составляла до 20 минут [18, 19].
Хороший результат отмечался у 19 (86,4%) пациентов 1-й группы и у 16 (94,1%) пациентов 2-й группы: приостановился активный рост, наблюдалось полное или частичное регрессирование рубца, исчезли локальные неприятные субъективные ощущения (зуд, жжение, болезненность), стерлась разница в цвете между рубцовой и окружающими тканями, обесцветилась интенсивная ярко-фиолетовая окраска рубцов.
Удовлетворительный результат лечения получен у 13,6% пациентов 1-й группы и у 5,9% пациентов 2-й группы. Все пациенты отмечали оседание и размягчение рубцов, уменьшение локальных неприятных субъективных ощущений (зуд, жжение), уменьшение выраженности характеризующих внешний вид рубцового поражения параметров (в частности, высоты выступания).
Таким образом, результаты проведенного исследования дают основание полагать, что при коррекции рубцов кожи, формирующихся на фоне угревой болезни, эффективно курсовое применение неинвазивных методик наружного использования препарата «Ферменкол». При этом методика лекарственного электрофореза обладает большей клинической эффективностью, чем аппликационное нанесение препарата.