кондуктивная тугоухость 1 степени что это у взрослого
Кондуктивная тугоухость – причины, отличительные особенности и лечение
Полезные статьи и актуальная информация от специалистов по слуху «Аудионика»
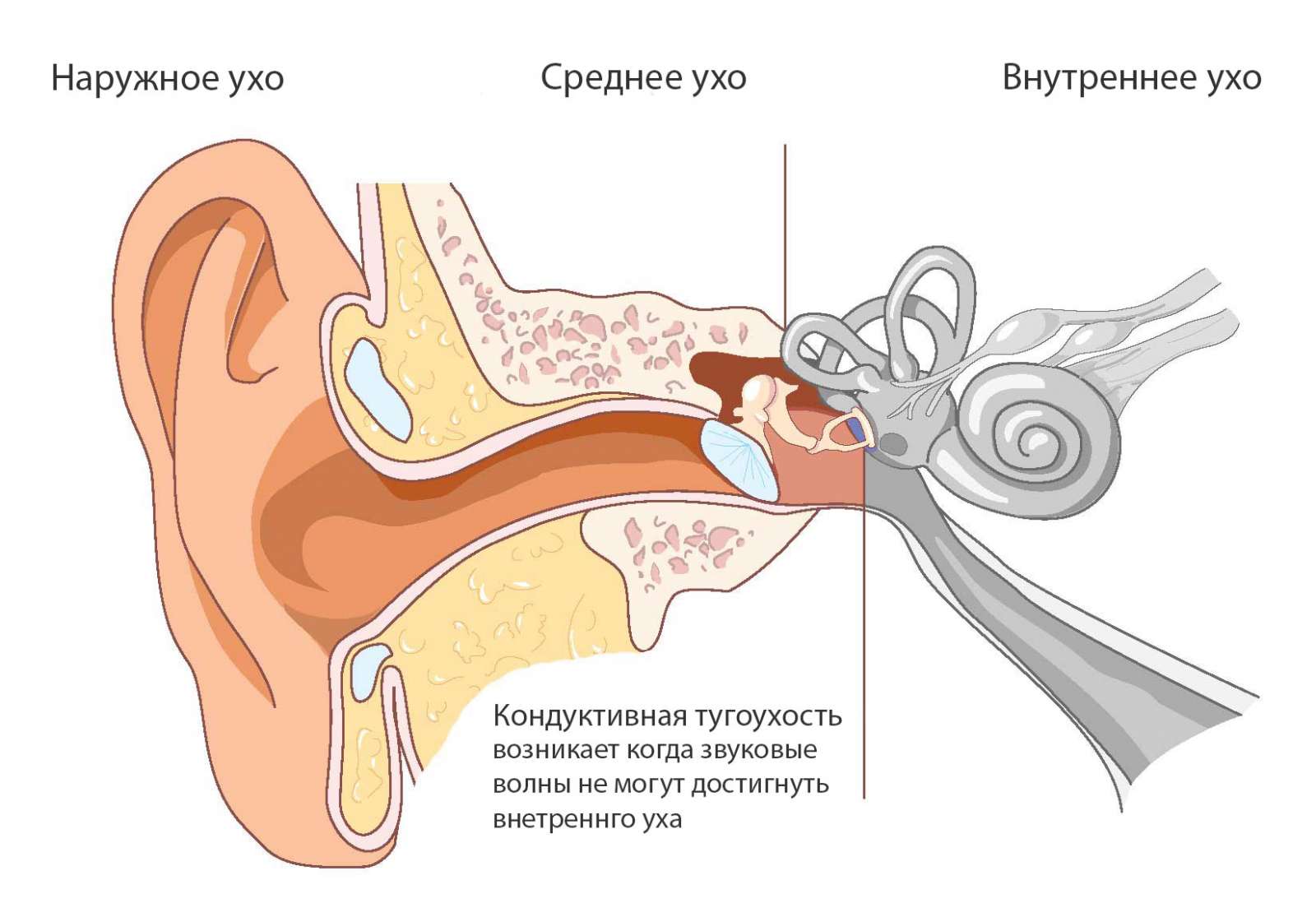
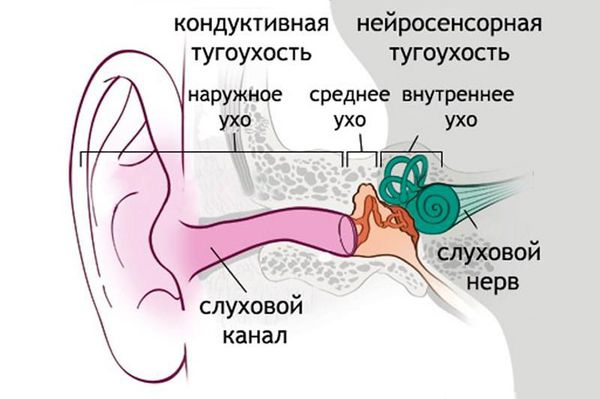
Кондуктивная потеря слуха появляется из-за проблем проводимости звука из внешнего мира во внутреннее ухо человека. Проблемы могут возникнуть, как в наружном ухе, так и в среднем. В отличие от нейросенсорной тугоухости, кондуктивная тугоухость довольно часто поддается лечению, но полное восстановление слуха происходит, увы, не всегда.
Что такое кондуктивная тугоухость
Кондуктивная тугоухость — это такая потеря слуха, при которой процессы в слуховой системе нарушаются таким образом, что становится невозможно попадание звукового сигнала во внутреннее ухо. То есть возникает какое-либо физическое препятствие для передачи звука в мозг.
Причины возникновения кондуктивной потери слуха
Нейросенсорная тугоухость бывает двух видов: врожденной и приобретенной, к тому же это заболевание передается по наследству. Если среди ваших родственников есть слабослышащие люди с таким диагнозом, вам следует обратить особое внимание на защиту вашего слуха от шума – болезнь может не дожидаться ваших преклонных лет и может проявиться даже в молодом возрасте.
При нарушениях в наружном ухе причинами снижения слуха могут стать:
Во всех этих случаях ухо как бы закупоривается в районе наружного слухового прохода, и звук просто не может попасть в среднее ухо для дальнейшей передачи и обработки.
Нарушения, которые могут возникнуть в среднем ухе человека гораздо более разнообразны, как по причинам возникновения, так и по последствиям. Итак, нарушений во внутреннем ухе могут стать:
Также кондуктивная тугоухость может оказаться врожденным заболеванием.
Кондуктивное нарушение слуха. Симптомы.
Главный признак при любой тугоухости — снижение остроты слуха, но кондуктивная тугоухость имеет отличительные черты, на которые следует обратить внимание при диагностике:
Кондуктивная и нейросенсорная потеря слуха. В чем разница?
При нейросенсорной тугоухости человек теряет возможность слышать звуки определенной частоты, что может выбивать из звуковой картины голоса определенных людей, какие-то конкретные звуки в речи или в окружении (например, шум стиральной машинки). Кондуктивная же тугоухость отличается общим снижением громкости и четкости звуков. Как будто кто-то выкрутил уровень громкости на низкий уровень и добавил шумов.
Нейросенсорная потеря слуха на сегодняшний день не лечится, и снижение слуха остается необратимым. При такой тугоухости вам не помогут ни таблетки, ни капли, что продаются в телемагазинах и на страницах газет. Причины кондуктивной тугоухости могут быть устранены при помощи медикаментозного лечения или хирургического вмешательства. Обращаем ваше внимание: ни в коем случае не занимайтесь самолечением! Обратитесь к специалисту за помощью! Ошибка, если повезет, не возымеет эффекта, а если не повезет, — вы потеряете слух навсегда.
Стоит помнить, что и кондуктивная, и нейросенсорная потеря слуха могут развиваться параллельно! Это называется смешанной потерей слуха. Но в любом случае, если вы обнаружили у себя тревожные симптомы любого вида тугоухости — обязательно обратитесь за помощью и пройдите проверку слуха.
Нейросенсорная и кондуктивная тугоухость возникают по разным причинам и имеют различное течение, однако они оказывают одинаково пагубное влияние на качество жизни человека: потеря возможности общаться с людьми, усложнение отношений с близкими, невозможность вести полноценный образ жизни.
Лечение кондуктивной тугоухости
Лечение будет зависеть от того, что спровоцировало развитие кондуктивного снижения слуха, но первый шаг один — отправиться к врачу. Диагностировать это заболевание может терапевт, сурдолог или лор, они же имеют право назначить вам лечение. Первым шагом в диагностике станет проведение тональной пороговой аудиометрии.
Ушные инфекции также служат распространенной причиной возникновения кондуктивной тугоухости. Если запустить болезнь и позволить ей прогрессировать, то она довольно быстро перейдет в хроническую форму. Это чревато образованием рубцов в слуховом проходе, иногда довольно крупных. Важно получать своевременное лечение причины заболевания, потому что рубцы, препятствующие прохождению звука проще всего удалить хирургическим путем.
Только с помощью хирурга можно справиться с опухолями и разного рода разрастаниями, а также при разъединении слуховых косточек.
Слухопротезирование при кондуктивной тугоухости
Наука не стоит на месте. Сегодня существуют специальные цифровые слуховые аппараты и аппараты костной проводимости для слухопротезирования пациентов с кондуктивной тугоухостью. Стандартные модели способны решить основную проблему сниженного слуха — вернуть разборчивость речи и установить баланс при односторонней потере слуха. Устройства костной проводимости решает передают звуки сразу в улитку, минуя пораженные участки внешнего и среднего уха.
Итак, кондуктивное снижение слуха поддается лечению и слухопротезированию, но помните, что всегда гораздо проще предупредить заболевание, чем лечить его!
Кропачева Елена Юрьевна
Врач сурдолог-оториноларинголог. Осуществляет консультативный и диагностический прием по оториноларингологии, сурдологии, слухопротезированию
Кондуктивная тугоухость
Кондуктивная тугоухость – это лор-диагноз, характеризующийся снижением остроты слуха. При кондуктивной тугоухости человек начинает хуже слышать из-за того, что звуковая волна извне не может дойти до структур внутреннего уха, поскольку ей на пути встречаются препятствия.
В норме звуковая волна беспрепятственно попадает в наружное ухо, затем по слуховому проходу добирается до среднего уха, а оттуда уже во внутреннее, где звук преобразуется в специальные сигналы, которые направляются прямиком в головной мозг. Только такая слаженная работа всех структур уха позволяет человеку отлично слышать.
При кондуктивной тугоухости звуковой волне пройти весь этот процесс что-то мешает – «страдает» механизм звукопроведения. Таких своеобразных барьеров достаточно много, поэтому кондуктивная тугоухость – заболевание нередкое. Около 70% проблем со слухом связаны именно с этим видом тугоухости.
Болезнь могут диагностировать и у взрослых, и у детей вне зависимости от пола. Хотя чаще с этой проблемой сталкиваются возрастные пациенты.
В отличие от нейросенсорной тугоухости, когда нарушен процесс звуковосприятия, кондуктивная тугоухость в большинстве своём хорошо поддаётся лечению.
Причины кондуктивной тугоухости
Сбой в системе звукопроведения может случиться как на этапе прохождения звуковой волны через наружное ухо, так и на этапе прохождения через среднее.
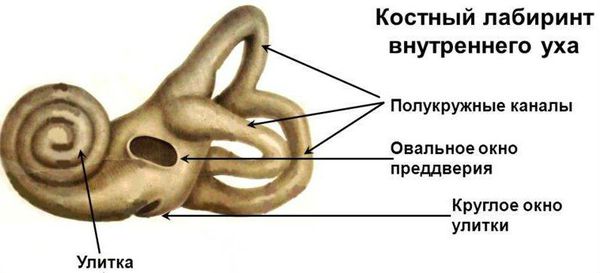
Наружное ухо состоит из ушной раковины и наружного слухового прохода. Среднее ухо имеет ещё более сложное строение. Оно включает барабанную перепонку, слуховую (евстахиеву) трубу, слуховые косточки (стремечко, молоточек, наковальня). Всё вместе – это очень слаженная система. Даже незначительный сбой в работе одной из выше названных структур приводит к ухудшению слуха.
Причинами нарушений в наружном ухе, приводящим к кондуктивной тугоухости, являются следующие заболевания и состояния:
При всех этих состояниях звуковая волна задерживается в наружном ухе и не может пройти дальше в среднее ухо.
Бывают случаи, когда звуковая волна успешно проходит через наружное ухо, но встречает препятствие на уровне среднего уха.
Причины кондуктивной тугоухости, вызванные нарушениями в работе среднего уха:
отосклероз (патологическое разрастание костной ткани в ухе);
Степени кондуктивной тугоухости
Ухудшение слуха у каждого человека с кондуктивной тугоухостью может быть выражено по-разному. В связи с этим, в оториноларингологии принято выделять четыре степени тугоухости. Разделение основано на способности пациента воспринимать звуки той или иной громкости. Определение степени тугоухости помогает лор-врачу выбрать правильную тактику лечения.
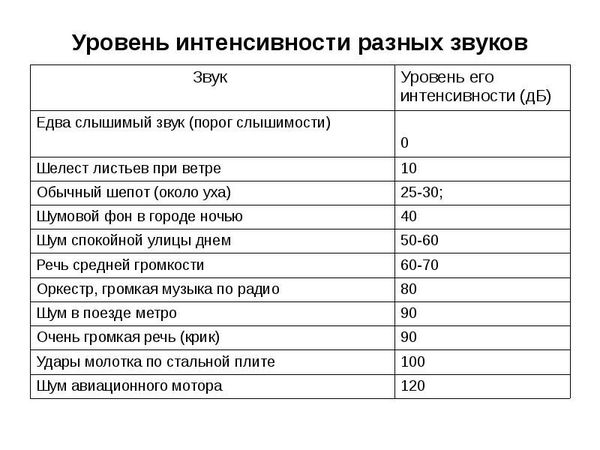
При второй степени, если пациент хочет разобрать шёпот собеседника, ему нужно подойти к нему на расстояние одного метра. Обычная речь воспринимается на расстоянии 5 метров. Порог слышимости человека 40 – 60 децибел. Уровню звука в 60 децибел соответствует громкая речь.
При третьей степени кондуктивной тугоухости пациент слышит разговор на расстоянии до 2 метров. Шёпот не воспринимается вовсе. Порог слышимости 50-70 децибел. Всё, что тише, человек не слышит.
Человек с тугоухостью четвёртой степени не различает человеческую речь без слухового аппарата. Только если ему в ухо закричать. Порог слышимости – выше 70 децибел, что соответствует шуму проезжающего автомобиля или звуку улицы в оживлённое время.
Если человек не различает звуки до 90 децибел, то пациенту ставят диагноз «глухота».
Симптомы кондуктивной тугоухости
Самый главный признак кондуктивной тугоухости – резкое или постепенное снижение слуха. Пациент начинает хуже слышать шёпот и разговорную речь. Если вокруг шумно, становится трудно различить слова собеседника. Звуки воспринимаются нечётко, приглушённо. Отмечается заложенность ушей. Себя начинаешь слышать громче, чем всё, происходящее вокруг.
В зависимости от причины, вызвавшей тугоухость, могут наблюдаться и другие признаки:
Последние симптомы развиваются обычно на фоне воспалительных процессов в ушах. После полноценного лечения они исчезают, и слух восстанавливается.
Нарушение слуха у детей
Слуховые расстройства в детском возрасте могут негативно сказаться на развитии речевой функции и умственных способностей (внимательности, памяти, логики и т.п.). Не говоря уже о трудностях в общении со сверстниками и склонности к обучению. Поэтому чем раньше будет диагностирована и решена проблема, тем более быстрым будет процесс адаптации ребёнка к обычной жизни.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
По статистике на каждую тысячу новорождённых на свет появляются один-два ребёнка со сниженным слухом. Почти каждый ребёнок в возрасте до 10 лет сталкивается с временным ухудшением слуха, вызванным инфекционными заболеваниями.
Самыми распространёнными причинами кондуктивной тугоухости в детском возрасте являются острый наружный и острый средний отиты.
Возбудителем острого наружного отита у детей чаще является бактериальная флора, реже – грибковая. Риск заболеть усиливается летом из-за жары и купания в водоёмах. Ребёнок жалуется на болевые ощущения в ухе, которые становятся сильнее, если дотронуться до ушной раковины. Из-за отёчности слухового прохода ребёнок начинает хуже слышать. Отмечается покраснение уха.
Если ребёнок посещает бассейн, обязательно надевайте ему резиновую шапочку, а после купания тщательно вытирайте ухо полотенцем. Так вы снизите риск заболевания.
Острым средним отитом успевают переболеть почти все дети в возрасте до шести лет. Основные признаки заболевания: сильная, стреляющая боль в ухе, заложенность, гнойные выделения из слухового прохода, повышение температуры, потеря аппетита. Груднички постоянно плачут, становятся капризными, отказываются от молока. Дети маленького возраста могут постоянно теребить своё ушко.
Симптомы обоих диагнозов похожи. Но тактики лечения отличаются. Поэтому не нужно заниматься самолечением. Только лор-врач сможет определить диагноз и назначить эффективную терапию.
Осложнения заболевания
Осложнения заболевания возникают обычно из-за отсутствия своевременной терапии или неправильного лечения.
Воспалительные процессы в ухе, ставшие причиной тугоухости, могут хронизоваться. Больной будет до нескольких раз в год мучаться от обострений заболевания. Это будет негативно сказываться на механизме звукопроведения и вызывать периодические проблемы со слухом.
Воспаление может перейти на близлежащие структуры, например, на височно-нижнечелюстной сустав. Может развиться его дисфункция, и человеку станет трудно жевать, открывать рот. Появятся головные боли, усилится дискомфорт и шум в ушах.
Если воспаление перейдёт на внутреннее ухо, может пострадать процесс звуковосприятия, и кроме кондуктивной разовьётся нейросенсорная тугоухость. В этом случае восстановить слух будет очень сложно и не всегда возможно.
Диагностика
Диагностика кондуктивной тугоухости – это профиль врача – оториноларинголога. В ходе диагностических обследований важно определить причину тугоухости, так как это напрямую влияет на выбор тактики лечения.
Пациенту с подозрением на кондуктивную тугоухость проводят следующие мероприятия:
В ходе диагностики важно отличить кондуктивную тугоухость от нейросенсорной.
Лечение кондуктивной тугоухости
Тактика лечения напрямую зависит от причины снижения слуха. Одной из самых распространённых причин является серная пробка. Серную пробку эффективно и безопасно может удалить только лор-врач. Способов удаления пробки два: промывание уха с помощью шприца Жане или сухой метод с использованием кюретки. Сильно затвердевшие скопления серы доктор предварительно размягчает.
Если в ухе застрял посторонний предмет, не пытайтесь извлечь его самостоятельно. Вы можете загнать его ещё глубже или повредить барабанную перепонку. Нужно обратиться к лор-врачу: доктор аккуратно вытащит предмет с помощью специальных инструментов.
Лечение инфекционных ушных заболеваний включает медикаментозное лечение, лечебные процедуры в клинике (например, пневмомассаж барабанной перепонки, туалет среднего уха, катетеризация слуховой трубы) и физиопроцедуры
В некоторых случаях требуется хирургическое вмешательство. К операции прибегают:
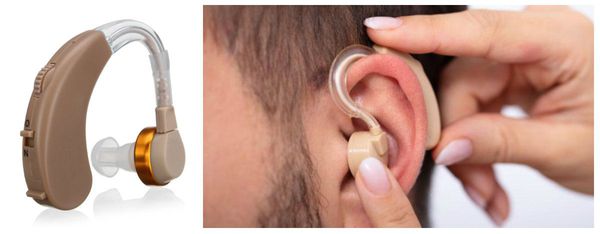
Если состояние органа слуха не поддаётся лечению, пациенту подбирают слуховой аппарат либо устанавливают устройство костной проводимости, которое передаёт звуковую волну сразу во внутреннее ухо, минуя структуры наружного и среднего.
Профилактика
В большинстве случаев кондуктивная тугоухость хорошо поддаётся лечению, но всегда легче предупредить её, чем потом лечить.
Чтобы снизить риск развития тугоухости, важно вовремя пролечивать воспалительные процессы в ушах и носоглотке. Соблюдайте правильную гигиену ушей. Не ковыряйте в ухе посторонними предметами. Избегайте травм головы. И посещайте лор-врача в профилактических целях, чтобы диагностировать снижение слуха на ранней стадии.
Заключение
Кондуктивная тугоухость – диагноз, с которым вам поможет справиться только лор-врач. В «Лор клинике доктора Зайцева» есть всё необходимое оборудование для исследования остроты слуха, включая аудиометрию и тимпанометрию. После качественного исследования наши лор-врачи легко определят причину, степень тугоухости и предложат эффективную тактику лечения.
Лечение кондуктивной тугоухости – профиль нашей лор-клиники. Не оттягивайте свой визит: чем раньше установим причину и проведём лечебные процедуры, тем быстрее вы улучшите свой слух.
Чтобы записаться на приём, звоните, пожалуйста, по телефону +7 (495) 642-45-25.
Что такое тугоухость нейросенсорная? Причины возникновения, диагностику и методы лечения разберем в статье доктора Токаревой Ираиды Юрьевны, сурдолога со стажем в 40 лет.
Определение болезни. Причины заболевания
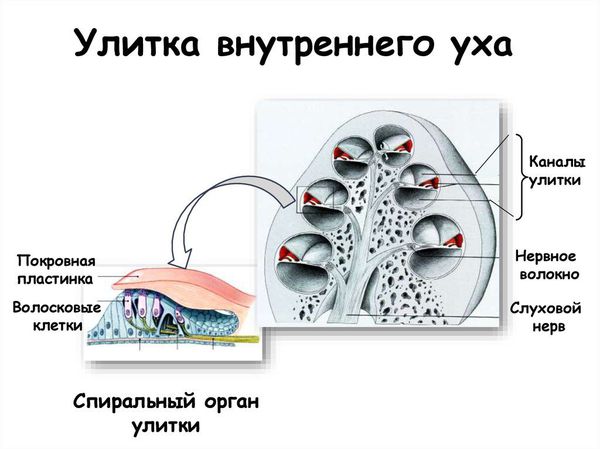
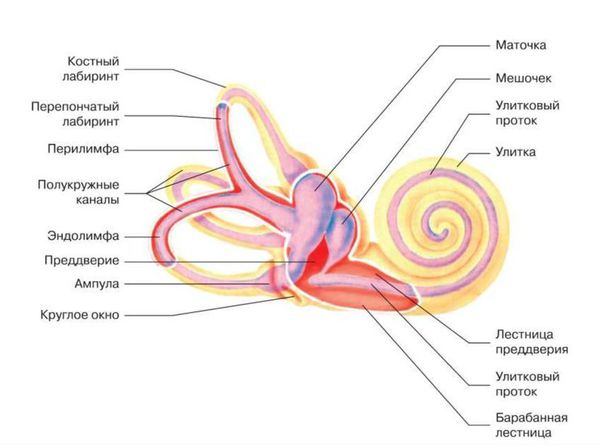
В органе слуха выделяют звукопроводящий и звуковоспринимающий отделы. Звукопроводящий отдел предназначен для передачи звуковых колебания к рецептору, он включает в себя:
З вуковоспринимающий отдел отвечает за реакцию нервной ткани на звуковое раздражение, он включает:
Нейросенсорная тугоухость возникает при нарушениях отдела звуковосприятия. Снижение слуха, связанное с повреждениями в звукопроводящем отделе, называется кондуктивной тугоухостью. Если нарушения есть в обоих отделах, говорят о смешанной тугоухости.
Нейросенсорная тугоухость — это не самостоятельная форма заболевания, это собирательное понятие, объединяющее несколько разных нозологических форм. Причин её возникновения может быть много, но симптом всегда один — снижение слуха. В разных странах и даже внутри одной страны, но в разных научных сообществах, эту болезнь называют по-разному: сенсоневральная тугоухость, нейросенсорная потеря слуха, перцептивная тугоухость, кохлеоневрит, кохлеарная невропатия. Все эти названия актуальны, так как каждое из них отображает понятие о нарушении слуха на разном уровне слуховой системы человека. В России принято название «Сенсоневральная тугоухость».
В Международной классификации болезней 10 пересмотра (МКБ-10) закреплено название “Нейросенсорная потеря слуха”. Согласно определению в Клинических рекомендациях, разработанных Национальной медицинской ассоциацией оториноларингологов Министерства здравоохранения Российской Федерации в 2016 году: “Сенсоневральная тугоухость (нейросенсорная потеря слуха, перцептивная тугоухость, кохлеарная невропатия) — форма снижения (вплоть до утраты) слуха, при которой поражаются какие-либо из участков звуковоспринимающего отдела слухового анализатора, начиная от непосредственного сенсорного аппарата улитки и заканчивая поражением невральных структур.” [8]
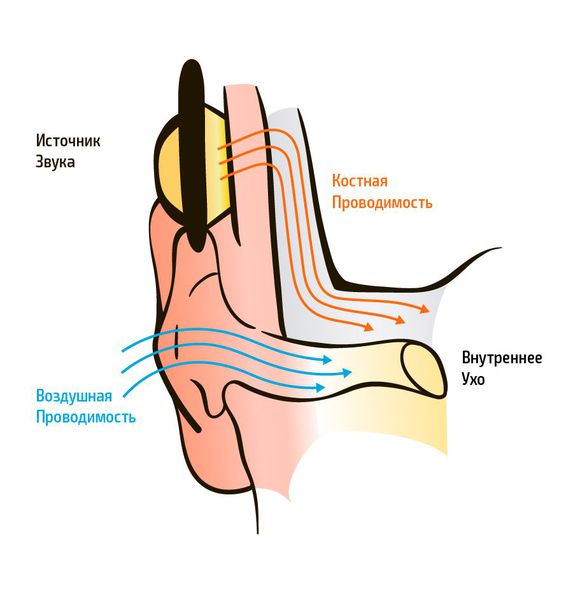
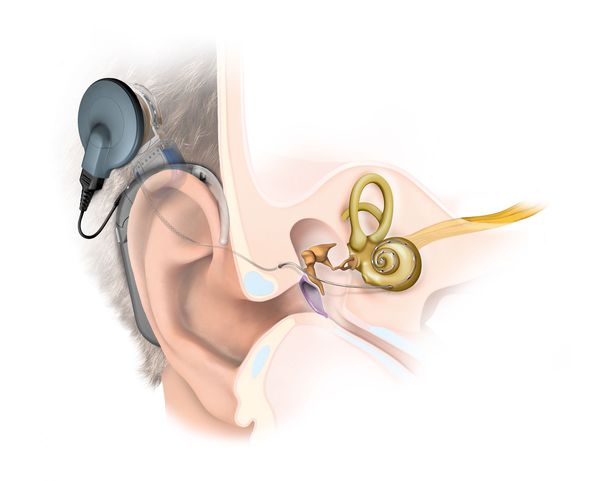
Существует два типа передачи звуковых колебаний из внешней среды: воздушное звукопроведение и костное. Воздушное звукопроведение — это обычный путь поступления звуковых колебаний в ухо, когда звук проходит через ушную раковину и наружный слуховой проход к барабанной перепонке. При костном звукопроведении звуковая вибрация проходит через кости черепа прямо в улитку, минуя среднее ухо.
Причины заболевания
При нейросенсорной тугоухости причина снижения слуха кроется в нарушении (или заболевании) звуковоспринимающей части слухового анализатора на кохлеарном и ретрокохлеарном уровне.
Кохлеарный уровень:
Ретрокохлеарный уровень:
Любая патология, затрагивающая один или несколько уровней звуковоспринимающего слухового анализатора может привести к нейросенсорной тугоухости или глухоте.
Факторы развития нейросенсорной тугоухости
Нейросенсорная тугоухость (сенсоневральная) — заболевание, которое развивается в результате воздействия множества факторов [1] [2] [3] [4] [6] [7] [8] : сосудистых, инфекционных, травматических, обменных, возрастных, врождённых, наследственных, метаболических, иммунных, как осложнение после перенесённых отитов и других заболеваний среднего уха, например отосклероза, тимпаносклероза и многих других.
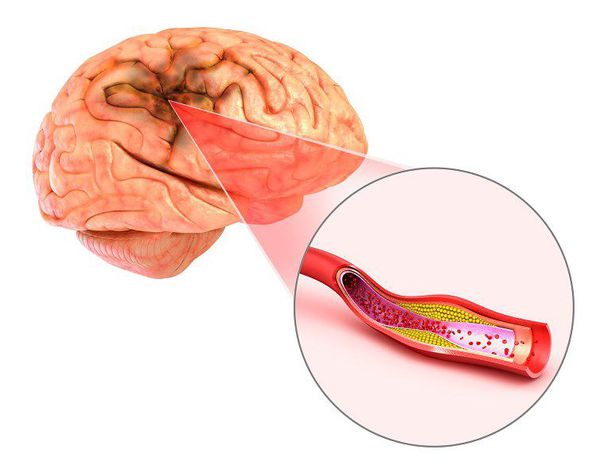
Сосудистые нарушения — самая частая причина возникновения сенсоневральной тугоухости — выявляется примерно в 40 % случаев.
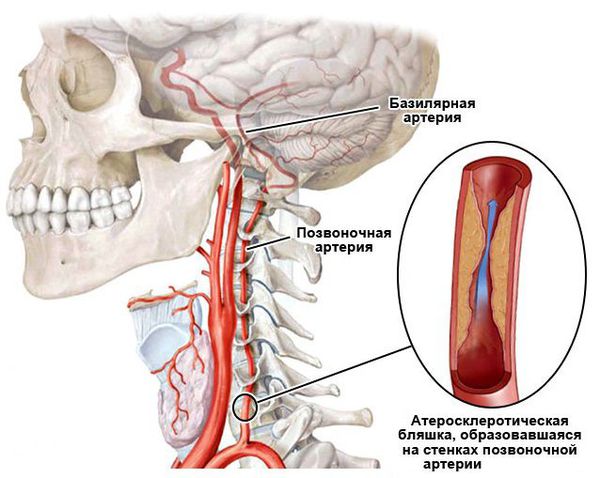
Сосудистые нарушения в слуховом анализаторе возникают при гипертонической болезни, нейроциркуляторной дистонии, при нарушении мозгового кровообращения (инсульте), атеросклерозе сосудов головного мозга, изменении свёртывающей системы крови, при шейном остеохондрозе.
Предрасполагает к сосудистым нарушениям во внутреннем ухе особенность его кровоснабжения — внутренняя слуховая артерия является конечной артерией и не имеет анастомозов (соединения с другими артериями). Поэтому малейшие изменения в кровоснабжении приводят к гипоксии (недостатку кислорода) волосковых клеток и их гибели.
К сосудистым факторам можно отнести и возникновение нейросенсорной тугоухости у детей в околородовый период — это гипоксия плода и гипоксия, возникающая во время родов при нарушении мозгового кровообращения разной степени тяжести.
В 30 % случаев сенсоневральная тугоухость развивается под воздействием инфекционных факторов. Особенно часто поражение слухового анализатора происходит при вирусных инфекциях: чаще всего это грипп, эпидемический паротит (характеризуется преимущественным поражением околоушных слюнных желёз), корь, клещевой энцефалит, герпес, цитомегаловирусная инфекция, особенно перенесённая внутриутробно, менингококковая инфекция, сифилис и некоторые другие. Иногда нейросенсорная тугоухость развивается как осложнение на фоне вирусного неврита (воспаления нервов), вирусного ганглионита (воспаления симпатического нервного узла) или арахноидита задней черепной ямки с поражением мосто-мозжечкового угла.
Инфекционный фактор часто бывает причиной внутриутробно приобретённой нейросенсорной тугоухости у детей, чьи матери во время беременности переболели или были носителям таких инфекций, как токсоплазмоз, ветряная оспа, краснуха, герпетическая инфекция, цитомегаловирусная инфекция, ВИЧ, хламидиоз, гепатит В и С, сифилис, листериоз.
К группе риска по развитию нейросенсорной тугоухости в период новорождённости относятся дети, перенёсшие генерализованные и локализованные инфекционные заболевания: сепсис, омфалит (бактериальное воспаление дна пупочной ранки), менингоэнцефалит, пневмонию.
Любые токсичные вещества, способные проникать через гематоэнцефалический барьер могут вызвать нейросенсорную тугоухость, особенно при сопутствующих заболеваниях почек, отите или снижении иммунитета. Чаще всего это ототоксичные медикаменты, а также бытовые и промышленные яды.
К ототоксичным препаратам относятся:
Ототоксические медикаменты должны назначаться строго только по жизненным показаниям. Их нельзя назначать детям до двух лет, беременным женщинам и лицам из группы риска по развитию тугоухости или уже имеющим любую тугоухость. Тем более нельзя применять эти препараты без назначения врача при самолечении.
К токсическим факторам развития нейросенсорной тугоухости можно отнести гемолитическую болезнь новорождённого или длительную гипербилирубинемию с повышением билирубина у ребёнка более 20 ммоль\л.
Травматические факторы нейросенсорной тугоухости.
Нейросенсорная тугоухость может быть последствием травмы головы, а также акустической травмы, баротравмы (повреждения стенок барабанной полости, вызванного перепадами давления внешней среды), воздействия вибрации, длительного воздействия шума (профессиональная сенсоневральная тугоухость). К травматическим факторам также можно отнести родовые травмы при применении акушерских пособий.
Возрастной фактор нейросенсорной тугоухости.
Пресбиакузис — так называемая старческая тугоухость, связана атрофией слухового анализатора в ходе естественного старения.
Наследственные факторы нейросенсорной тугоухости.
Генетически обусловленная нейросенсорная тугоухость может проявляться с рождения или в любом более позднем возрасте. Может быть изолированной (проявляться только как нейросенсорная тугоухость) или быть синдромальной (существовать наряду с другими генетическими аномалиями). Существует более 300 различных генетических заболеваний с проявлениями нейросенсорной тугоухости. Тугоухость может быть доминантным признаком, либо, чаще, рецессивным и проявляться даже через 6-9 поколений.
Иммунные факторы нейросенсорной тугоухости.
Нейросенсорная тугоухость может быть осложнением или даже первичным признаком некоторых аутоиммунных заболеваний, например рассеянного склероза. Кроме того, в последние десятилетия учёные обнаружили во внутреннем ухе иммуноглобулины, что говорит о наличии иммунной системы внутреннего уха. Поэтому острая или прогрессирующая нейросенсорная тугоухость иногда может проявляться как самостоятельное аутоиммунное заболевание.
Нейросенсорная тугоухость может быть следствием злокачественных или доброкачественных опухолей головного мозга.
Таким образом, при разных причинах и уровнях поражения слухового анализатора патогенез, а следовательно и тактика лечения, будут разными, но без лечения в конечном итоге все факторы приводят к дегенеративно-атрофическим изменениям в тканях слухового анализатора.
Симптомы нейросенсорной тугоухости
При всех формах и видах сенсоневральной тугоухости симптомы будут практически одинаковыми:
Патогенез нейросенсорной тугоухости
1.Сенсоневральная тугоухость вследствие недоразвития или гибели наружных волосковых клеток — это так называемая перцептивная или сенсорная тугоухость.
1.1. Гибель волосковых клеток вследствие сосудистых нарушений. В основе патогенеза лежат гемодинамические нарушения во внутреннем ухе, хотя в зависимости от этиологического фактора имеются некоторые различия:
Среди всех форм врождённой нейросенсорной тугоухости около 70 % — это генетически обусловленные формы тугоухости. В России наиболее часто встречается генетическая мутация в гене GJB2. На сегодняшний день мутации в гене GJB2, кодирующем белок коннексин 26 (Сх26), во всем мире признаны главной причиной врождённой и доречевой несиндромальной тугоухости.
Патология коннексинов нарушает рециркуляцию ионов калия (К+) в органе Корти, что является главным условием механо-электрической трансдукции (преобразования механического стимула в электрическую активность).
3.Сенсоневральная тугоухость, обусловленная патологией на уровне внутренних волосковых клеток (ВВК), синапсов между ВВК и аксонами слухового нерва, самого слухового нерва — в последние годы выделена в отдельную группу заболеваний, называемых “аудиторная нейропатия”.
Классификация и стадии развития нейросенсорной тугоухости
Приобретённая имеет несколько форм:
Хроническая тугоухость по течению заболевание может быть стабильной, прогрессирующей и флюктуирующей.
В зависимости от стороны поражения нейросенсорная тугоухость бывает двух видов:
По уровню повышения порогов слуха сенсоневральная тугоухость делится по степеням: 1,2,3,4 степень и глухота. В 1997 году Всемирной организацией здравоохранения была утверждена единая классификация степеней тугоухости.
Периферическая нейросенсорная тугоухость, в свою очередь, делится на кохлеарную и ретрокохлеарную.
Виды кохлеарной нейросенсорной тугоухости.
1. Сенсоневральная тугоухость, возникшая вследствие недоразвития или гибели наружных волосковых клеток (перцептивная, или сенсорная тугоухость). Имеется две формы:
2. Сенсоневральная тугоухость, возникшая вследствие изменения гидродинамики внутреннего уха.
3. Сенсоневральная тугоухость, возникшая вследствие нарушения функции водопровода улитки — нарушение гомеостаза перилимфы.
4. Сенсоневральная тугоухость, возникшая вследствие патологических процессов на уровне внутренних волосковых клеток (ВВК), синапсов между ВВК и аксонами слухового нерва и самого слухового нерва. Это так называемая аудиторная нейропатия или синдром десинхронизации. Причина может быть в недоразвитии синапсов или в нарушении миелинизации волокон слухового нерва либо пре- и постсинаптические поражения вследствие генетических синдромальных и несиндромальных заболеваний.
В зависимости от уровня нарушения клиническая картина может быть очень разнообразной — от диссоциации нарушений разборчивости речи при незначительном повышении порогов слуха до полной глухоты.
Осложнения нейросенсорной тугоухости
В свете современных представлений об этиологии и патогенезе нейросенсорной тугоухости и возможностей диагностики локализации и уровня поражения слухового анализатора можно сделать вывод, что нейросенсорная тугоухость как таковая не является самостоятельным заболеванием в классическом понимании. Это симптом или осложнение какого-либо врождённого, приобретённого или генетического заболевания, которое вызывает те или иные нарушения в функционировании слухового анализатора.
К осложнениям нейросенсорной тугоухости, особенно у детей, относятся:
У взрослых:
В пожилом возрасте:
Феномен ускоренного нарастания громкости (ФУНГ) — непереносимость громких звуков при значительном снижении слуха (когда человек не слышит, но малейшее усиление чуть выше его порога слышимости вызывает неприятные ощущения) можно также считать осложнением длительной некомпенсированной нейросенсорной тугоухости, особенно это выражено при поражении внутренних волосковых клеток.
Диагностика нейросенсорной тугоухости
Диагноз нейросенсорной тугоухости устанавливается на основании:
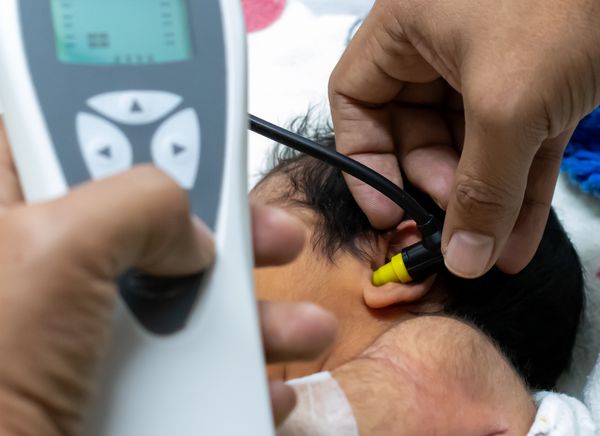
Наибольшую диагностическую ценность для установления диагноза нейросенсорной тугоухости имеют данные аудиологических методов исследования, как субъективных, так и объективных.
К субъективным методам относятся разные виды аудиометрии: тональная пороговая, игровая тональная пороговая, надпороговая, речевая и др. Аудиометрия проводится на аппарате аудиометр, проверяются пороги слуха по воздушному проведению — через наушники и по костному звукопроведению — через костный вибратор.
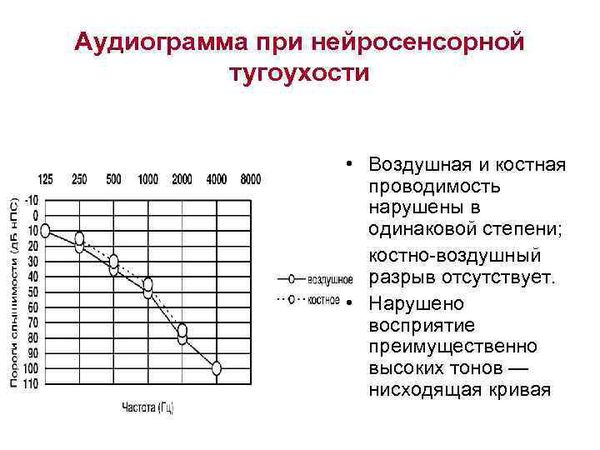
По результатам аудиометрии составляется аудиограмма. При нормальном слухе костная и воздушная кривые на аудиограмме идут параллельно. Костная кривая всегда имеет лучшее значение порогов, разница порогов по костной и воздушной кривой не должно превышать 10 дБ.
Далее по графику оценивается характер нарушения слухового восприятия и степень тугоухости (если имеется).
Кондуктивную тугоухость диагностируют, если снижение восприятия звука (или повышение порогов слуха) при проведении аудиометрии выявляется только при проверке воздушного звукопроведения, т. е. только по воздушной кривой, а костная кривая в пределах нормы. В основном это бывает при нарушениях в наружном или среднем ухе.
Если при аудиометрии отмечается повышение порогов слуха и по воздушной, и по костной кривой, то при оценке разности порогов слуха между воздушной и костной кривой делается заключение о наличии нейросенсорной тугоухости или о смешанной форме тугоухости. Нейросенсорная тугоухость характеризуется отсутствием костно-воздушного интервала между костной и воздушной кривой на аудиограмме, или этот интервал не более 10 дБ.
Объективные методы исследования слуха позволяют определить уровень поражения слухового анализатора. К ним относятся импедансометрия, исследование отоакустической эмиссии и др.
Импедансометрия состоит из тимпанометрии, акустической рефлексометрии и объективного теста слуховой трубы:
Исследование отоакустической эмиссии (ОАЭ) позволяет судить о функции волосковых клеток улитки. Отоакустическая эмиссия — это акустический ответ, который отражает нормальное функционирование слухового рецептора. Исследование ОАЭ проводится при скрининге новорождённых для выявления подозрения на тугоухость. При нормальном функционировании среднего уха и при нормальном слухе ОАЭ регистрируется. Также ОАЭ может регистрироваться при аудиторных нейропатиях и центральных нарушениях слуха несмотря на то, что фактический слух будет снижен. ОАЭ не регистрируется при периферической (сенсорной) тугоухости и при патологии среднего уха.
Исследование слуховых вызванных потенциалов — подразумевает регистрацию ответов различных структур головного мозга на внешние стимулы. Данное исследование позволяет определить уровень поражения слухового анализатора и порог слухового восприятия мозгом. На голове пациента закрепляются электроды — специальные датчики для записи потенциалов мозга, через наушники подаются звуковые сигналы.
Электрокохлеография — объективный метод исследования слуха, регистрирующий активность улитки, применяется при подозрении на эндолимфатический гидропс.
Мультиспиральная компьютерная томография височных костей — позволяет оценить структуру костной капсулы улитки, врождённые аномалии развития, выявить патологию на уровне внутреннего слухового прохода, перилимфатическую фистулу, аномалии водопровода преддверия и водопровода улитки, дефекты и очаги склероза костной капсулы улитки.
Магнитно-резонансная томография вещества и сосудов головного мозга, в том числе с контрастированием — позволяет обнаружить опухоли и аномалии сосудов, вызывающие нейросенсорную тугоухость, и вовремя устранить причину путём хирургического лечения.
Иммунологическое исследование позволяет определить наличие аутоиммунного компонента в патогенезе нейросенсорной тугоухости.
При необходимости назначается консультация генетика, невролога и других узких специалистов, а также клинический и биохимический анализы крови.
Лечение нейросенсорной тугоухости
При назначении лечения прежде всего оценивают остроту процесса и локализацию нарушений слухового анализатора.
Клинические воздействия при нейросенсорной тугоухости очень разнообразны. Основным тактическим моментом при назначении лечения острой нейросенсорной тугоухости является немедленное, срочное, желательно в течение первых суток от появления жалоб, максимум в течение первых трёх дней, назначение глюкокортикоидной терапии и бетагестина.
Затем на фоне начатой терапии необходимо своевременное установление уровня поражения слухового анализатора и причины острой тугоухости. Для этого проводится очень подробный сбор анамнеза с выявлением сопутствующих заболеваний, которые могли бы вызвать тугоухость или осложнить течение заболевания.
В назначении других медикаментозных средств и способов лечения необходимо учитывать все выявленные факторы и подходить строго индивидуально в каждом конкретном случае заболевания, чтобы не навредить и не усугубить течение заболевания.
Реабилитация при хронической нейросенсорной тугоухости.
Лечение и реабилитация пациентов с синдромом широкого водопровода преддверия [4] [10] .
При воздействии производственного шума для сохранения как можно более длительного периода работоспособности необходима ранняя медикаментозная и социальная реабилитация.
Прогноз. Профилактика
Прогноз для жизни при любой форме тугоухости благоприятный, т. е. от нейросенсорной тугоухости не умирают. Неблагоприятным прогнозом является исход тугоухости в глухоту. Но реабилитации поддаётся любая форма тугоухости, она заключается в подборе слуховых аппаратов: для лучшей разборчивости и ориентации слухопротезирование должно быть бинауральным, т. е. на оба уха.
При глубокой степени тугоухости и глухоте проводится кохлеарная имплантация, при аномалии улитки в настоящее время проводят операцию по стволомозговой имплантации.
При хронической двусторонней тугоухости 3, 4 степени и глухоте назначается инвалидность и разрабатывается индивидуальная программа реабилитации. Инвалид по слуху имеет право один раз в 4 года получить бесплатно слуховые аппараты, один раз в год изготовить индивидуальный вкладыш для слухового аппарата или, при отсутствии противопоказаний, может быть направлен на операцию по кохлеарной или стволомозговой имплантации.
При врождённой наследственной глухоте не все граждане хотят обучать своих детей устной речи и пользоваться слуховыми аппаратами или проводить операции, либо некоторые дети в силу определённых обстоятельств не могут овладеть устной речью. Для таких детей в России имеются бесплатные школы, где учат жестовой речи и обучают также на основе дактильной речи и жестов. В дальнейшем эти люди при общении с гражданами, не владеющими жестовой речью, пользуются услугами сурдопереводчика.
Профилактика
Самой важной профилактикой развития тугоухости является охранительный слуховой режим от излишне громкого бытового шум. К бытовому шуму, который может вызвать повреждение слуха, можно отнести громкую музыку, громкий стереозвук в кинотеатре, в автомобиле и даже музыкальные детские игрушки.
Для здорового человека комфортным является звук интенсивности разговорной речи — это 60-70 дБ, неприятные ощущения вызывает звук в 90 дБ — это интенсивность крика человека.
Ещё со времен Советского Союза и у нас шум на производстве включен в раздел профессиональной вредности, указаны также специальные средства защиты от шума. В России есть закон, запрещающий шуметь после 22:00 ночи, но про ограничение интенсивности шума в быту ничего не сказано. Например, в современных кинотеатрах звук намного превышает допустимые нормы.