контагиозный моллюск чем мазать
Что такое контагиозный моллюск? Причины возникновения, диагностику и методы лечения разберем в статье доктора Столяровой Елены Александровны, аллерголога со стажем в 15 лет.
Определение болезни. Причины заболевания
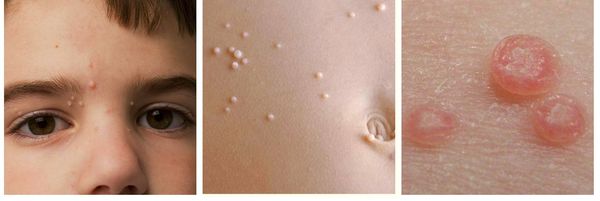
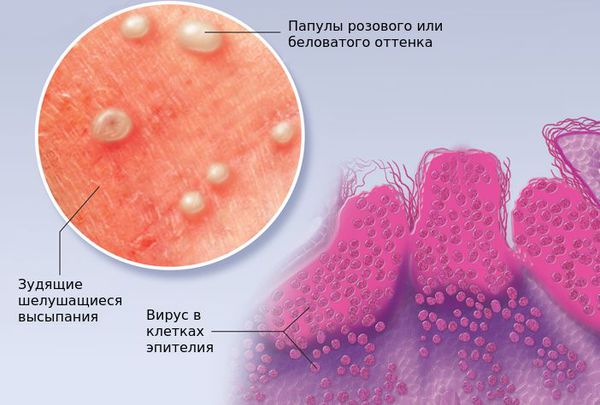
Контагиозный моллюск — вирусное заболевание кожи, которое проявляется полушаровидными узелками розового цвета с вдавлением в центре. Заболевание практически всегда проходит самостоятельно. Такое интересное название оно получило из-за схожести узелков при сильном увеличении с улиткой или жемчужиной. К поеданию морепродуктов или купанию в море болезнь отношения не имеет.
Заболевание вызывает вирус контагиозного моллюска (Molluscum contagiosum virus) семейства Poxviridae. Другой известный представитель этого семейства — вирус натуральной оспы.
Инкубационный период заболевания длится от одной недели до нескольких месяцев и в среднем составляет от 2 до 7 недель. Продолжительность инкубационного периода зависит от количества возбудителя (инфицирующей дозы), его вирулентности (заразности), а также состояния иммунной системы на момент заражения.
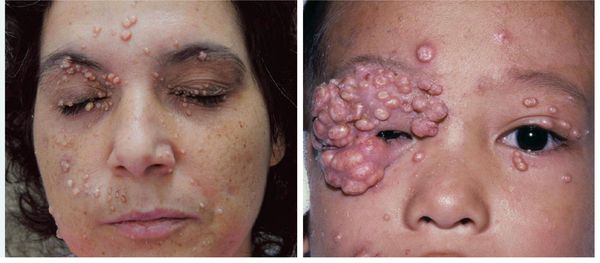
Поражение лица и век контагиозным моллюском:
Контагиозным моллюском чаще болеют:
Контагиозный моллюск у детей
У детей высыпания обычно появляются на туловище, конечностях, голове и шее. У детей школьного возраста заражение происходит в основном контактным путём — при соприкосновении с кожей заражённого человека или инфицированным предметом при посещении плавательного бассейна или спортивных секций.
Контагиозный моллюск у взрослых
Пути передачи инфекции
Симптомы контагиозного моллюска
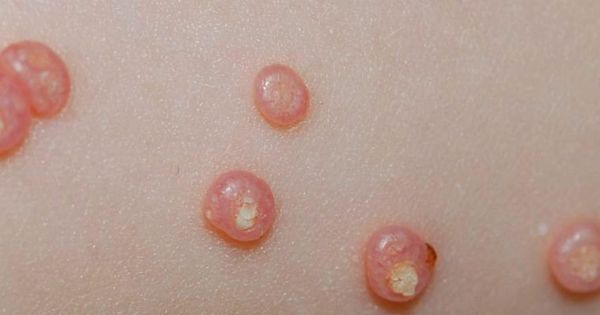
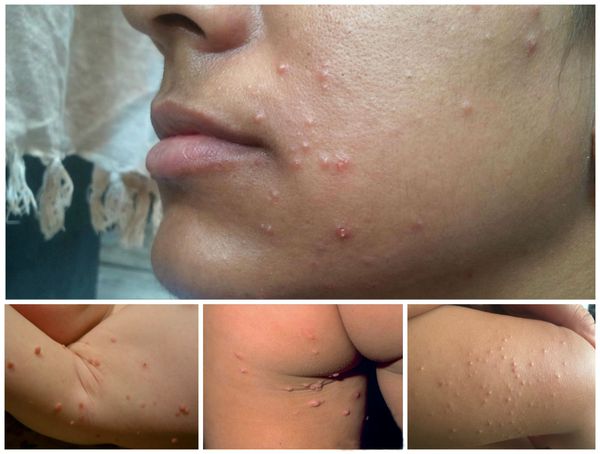
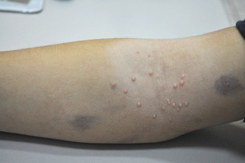
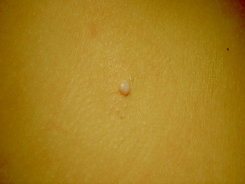
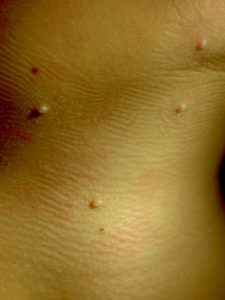
При заболевании на коже возникают мелкие узелки — 1,5-2 мм в диаметре. Они быстро растут и принимают вид телесно-розоватых, красных или прозрачных, не сливающихся между собой полушаровидных папул величиной до 5-10 мм с центральным пупковидным углублением. При надавливании на узелок из него выделяется белая творожисто-кашицеобразная масса, состоящая из ороговевшего эпителия и «моллюсковых телец» — типичных для данного заболевания клеток яйцевидной формы, наполненных вирусными частицами.
Других жалоб заболевание не вызывает, высыпания не болят и не чешутся. Температура тела не повышается, самочувствие и общее состояние не страдает. Возможна любая локализация высыпаний, но чаще всего они поражают лицо, веки, шею, грудь, подмышечные впадины, складки конечностей и половые органы. Высыпания на веках могут сочетаться с хроническим конъюнктивитом или кератитом. Кожа вокруг папул часто легко или умеренно раздражена. Возможно линейное расположение высыпаний, вызванное переносом вируса с одного участка кожного покрова или слизистой на другой.
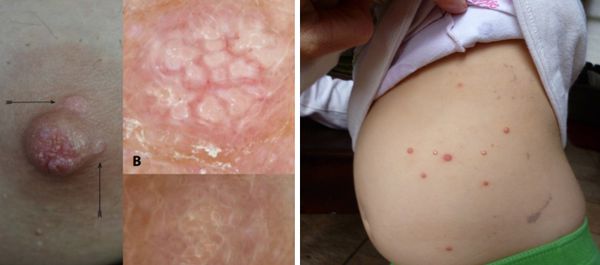
Поражение груди и живота контагиозным моллюском:
Патогенез контагиозного моллюска
Заражение контагиозным моллюском происходит после взаимодействия с инфицированными людьми или заражёнными предметами. Вирус проникает в кожу через небольшие ссадины и микротрещины и размножается исключительно в клетках плоского эпителия. Поражённые клетки увеличиваются в размерах, а при достижении критической точки их стенки лопаются и скапливаются в центре папулы.
Классификация и стадии развития контагиозного моллюска
Существует четыре типа вируса контагиозного моллюска: MCV-1, MCV-2, MCV-3, MCV-4. Наиболее распространённым (75-96 % случаев) является тип MCV-1. Тип MCV-2 зачастую выявляется у взрослых, он связан с ВИЧ и иммунодефицитными состояниями и передаётся половым путём. Клиническая картина заболевания при заражении всеми этими типами схожа.
Контагиозный моллюск поражает:
По количеству поражённых областей:
По количеству папул:
По форме заболевания выделяют:
2. Атипичная форма (встречается очень редко):
Осложнения контагиозного моллюска
Возможные осложнения:
Диагностика контагиозного моллюска
Осмотр
Диагноз чаще всего выставляется на основании осмотра и обнаружения белых, розово-телесных папул с центральным пупкообразным вдавлением.
Изредка необходима увеличительная линза или дермоскопия, которые помогут в визуализации центрального «пупка», если он не виден невооружённым глазом.
Биопсия
Биопсия используется крайне редко, только при атипичных проявлениях заболевания или неясном диагнозе (например, при ВИЧ-инфекции для исключения глубоких микозов кожи).
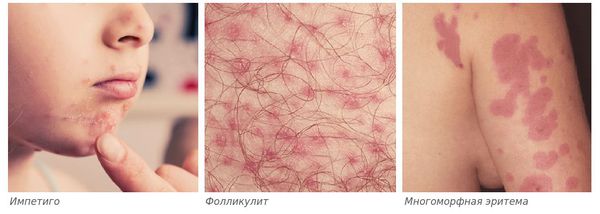
Дифференциальная диагностика
Лечение контагиозного моллюска
Какой врач лечит контагиозный моллюск
Заболевание лечит дерматолог амбулаторно, госпитализация не требуется.
Подходы к лечению контагиозного моллюска в РФ и Европе разнятся:
Удаление контагиозного моллюска
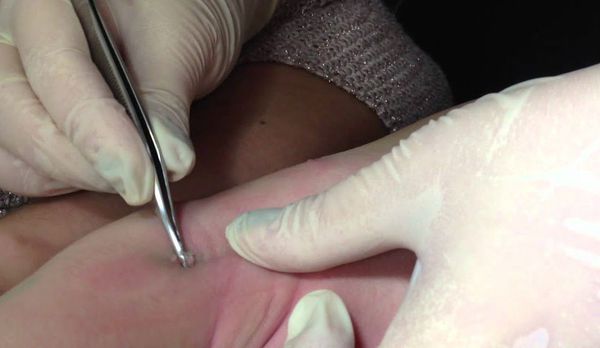
Если имеется всего несколько узелков, то их можно механически удалить пинцетом, иглой или кюреткой.
Согласно данным европейских исследований, кюретаж не рекомендован при поражении лица и генитальной области. Риски проведения кюретажа включают боль, психологическую травму, появление рубцов, гипо- или гиперпигментации. Процедура болезненна, но для уменьшения боли достаточно нанести крем с Lidocaini hydrochloridum (лидокаином) или Prilocainum (прилокаином) за 20-30 минут до удаления узелков. Если удалить папулы механически невозможно, то следует ждать их самостоятельного регресса.
Не рекомендуется заниматься самолечением, так как при неправильном удалении узелков высок риск их инфицирования, появления рубчиков после заживления, а также дальнейшего распространения высыпаний на другие участки тела.
Для лечения также применяются:
Медикаментозное лечение контагиозного моллюска
Системная терапия контагиозного моллюска не проводится. В связи с отсутствием доказательной базы об эффективности и безопасности в РФ местных препаратов по лечению контагиозного моллюска вопрос их применения остаётся спорным.
В мировой практике используют следующие местные препараты:
Проводятся исследования эффективности и безопасности системной терапии контагиозного моллюска циметидином и интерфероном альфа.
У ВИЧ-инфицированных пациентов заболевание не проходит самостоятельно и без лечения быстро прогрессирует. Однако высыпания часто исчезают под действием высокоактивной антиретровирусной терапии.
Во время лечения рекомендуется воздержаться от посещения бассейна и контактных видов спорта. Следует оберегать кожу от повреждений и раздражающего действия косметических средств и пота.
Прогноз. Профилактика
При нормальном иммунитете заболевание проходит самостоятельно, однако период выздоровления может длиться до 24 месяцев. Основная цель терапии состоит в том, чтобы снизить риск передачи инфекции другим людям. У ВИЧ-инфицированных пациентов заболевание, как правило, протекает тяжелее и менее чувствительно к лечению.
Меры профилактики:
Контагиозный моллюск
Причины появления контагиозного моллюска
О таком заболевании как контагиозный моллюск родители обычно узнают от врача, когда приходят на прием с ребенком, у которого появились небольшие плотные белые высыпания-узелки. Несмотря на специфическое название, эта инфекция вызвана не паразитическими организмами, а вирусами, повреждающими клетки кожи.
Термином «контагиозный моллюск» называется доброкачественная вирусная инфекция, поражающая кожу, реже высыпания возникают на слизистых оболочках. В местах поражения образуются полусферические бугорки или узелки, размер которых может быть от просяного зерна до горошинки. Цвет кожи в области бугорков немного светлее, блестит, по центру расположено небольшое углубление, похожее на пупок. Свое название инфекция получила за внешнее сходство пораженных тканей с раковинами моллюсков, если рассмотреть узелки под большим увеличением микроскопа.
Повреждение кожи провоцируют ортопоксавирусы. На сегодняшний день известны 4 типа вирусов, которые вызывают это заболевание. Самый распространенный – первый тип, именно он чаще всего выявляется у детей и становится причиной появления узелков. Второй тип чаще бывает у взрослых, он нередко передается при интимных контактах и имеет специфическую зону высыпаний. Два оставшихся типа еще мало изучены.
Как выглядит контагиозный моллюск?
Высыпания при этой инфекции могут поражать любые участки кожи. В детском возрасте узелки чаще появляются на лице, в области век и на лбу, а также на шее и груди, в области подмышек, на тыльной стороне кистей.
У взрослых симптомы чаще обнаруживаются на нижней части живота и на лобке, в области бедер, на промежности. Если высыпания появляются на веках, возможно развитие конъюнктивита.
Кожные высыпания имеют достаточно характерный внешний вид – узелки под кожей полусферической формы или немного приплюснутые, размерами около 2 мм. Кожа над ними обычной окраски, бледно-розовая, с глянцевым блеском, по центру может быть небольшое углубление. При прощупывании узелки безболезненные, если ребенок случайно сдирает узелок или давит его, из него выделяется творожистая белая масса. По мере развития инфекции узелки подрастают до 5-7 мм, всего может быть от 5-10 узелков до нескольких десятков.
Никаких неприятных ощущений, зуда или болезненности сыпь не вызывает, представляет только косметическую проблему. Без лечения элементы могут исчезать на протяжении нескольких месяцев или лет: в среднем от полугода до 4-5 лет. Часто дети трогают, пытаются расчесывать, ковырять элементы, что создает риск бактериального инфицирования. Кроме того, при расчесывании вирус разносится из одного участка тела на другой.
Как ребёнок может заразиться?
Эта инфекция типична только для человека, животные не болеют и не могут стать переносчиками вируса. Дети заражаются контагиозным моллюском при тесных контактах с больными детьми или взрослыми. Возможна передача вируса через общие предметы, например, полотенца, салфетки и одежду. Высыпания развиваются не сразу после заражения, период инкубации в среднем длится до 2-7 недель, из-за чего сложно определить источник заражения.
Чаще других болеют малыши до 4-х лет, их иммунитет еще несовершенен, а кожа наиболее нежная, эпидермис рыхлый, что позволяет вирусу особенно легко проникать в ткани. Дети более старшего возраста могут заболеть после посещения общественного бассейна или при спортивных занятиях, где они могут тесно контактировать с зараженными детьми. Риск заболеть выше при наличии повреждений кожи, атопического дерматита, при лечении стероидными препаратами или подавлении иммунитета.
Как ставится диагноз?
В основном, врач ставит диагноз на основании жалоб родителей и типичных высыпаний на коже. Если есть сомнения в том, что это контагиозный моллюск, проводится микроскопическое исследование образцов кожи, взятых с элементов.
Как проводится лечение
контагиозного моллюска?
Хотя заболевание доброкачественное, и высыпания могут проходить самостоятельно, ребенку необходимо лечение. Это необходимо, чтобы не передавать вирус другим детям, и не создавать условий для инфицирования элементов, если малыши будут ковырять и чесать бугорки.
Тактика лечения зависит от возраста и количества элементов, расположения высыпаний. У подростков и взрослых ведущий способ – удаление всех элементов. Удаление проводится механическим способом – выскабливанием кюреткой, при помощи методов электрокоагуляции, лазерной и криодеструкции. Свежие высыпания вылущивают тонким пинцетом. Подобные процедуры крайне неприятны для детей, может потребоваться несколько сеансов, после которых могут остаться пигментация и небольшие рубцы. После удаления элементов кожа обрабатывается антисептиками для того, чтобы предотвратить распространение вируса и вторичную инфекцию.
В детском возрасте подобные методы лечения не применяются, они слишком травматичны и болезнены для малышей. Также есть случаи, когда удаление элементов невозможно из-за расположения на участках кожи с высокой чувствительностью или в труднодоступных местах (лицо, аногенитальная область), поэтому необходим также и консервативный подход – обработка кожи различными препаратами, которые обладают противовирусной активностью, помогают в заживлении кожи.
Октагель для кожи с признаками контагиозного моллюска
В настоящее время врачи отдают предпочтение для обработки сыпи комбинированным средствам, таким как Октагель. Основной компонент Октагеля – аммония глицирризинат имеет прямое противовирусное действие, способствует снижению количества пораженных вирусом клеток в области высыпаний контагиозного моллюска, ускорению периода регрессии элементов сыпи и их полному исчезновению, снижению распространения вируса на соседние и не зараженные зоны кожи.
Применение Октагеля при контагиозном моллюске не должно ограничиваться точечным нанесением только на элемент моллюска. Наносите гель на кожу вокруг элемента в диаметре не менее 10 см, то есть на элемент контагиозного моллюска и на близлежащий участок кожи для предотвращения распространения вируса. Длительность нанесения Октагеля составляет от 4-х до 12 недель в зависимости от скорости полного регресса элементов!
Мазь от контагиозного моллюска
Лечение контагиозного моллюска не требует специального лечения, потому что болезнь самоизлечивается. Но для ускорения процесса излечения врачи часто назначают различные мази.
Виды мазей от контагиозного моллюска:
Мази для лечения контагиозного моллюска назначают в комплексной терапии с системными препаратами, для защиты от вируса внутри и снаружи.

Виферон не дает инфекции попадать на здоровые участки кожи и убивает вирус. Смазывать места высыпаний, не повреждая папулы в течение семи дней по несколько раз в день.
Циклоферон обладает противовоспалительной и противовирусной активностью. Не дает вирусу размножаться. Смазывать пораженные участки два раза в день в течение пяти-семи дней.
Панавир-гель увеличивает выработку интерферона, убивает вирус, не дает ему размножаться. Смазывать высыпания тонким слоем четыре раза в день в не менее семи дней.
Также врач может назначить противовирусные мази: Ацикловир и Оксолиновую мазь.
Оксолиновая мазь при контагиозном моллюске
Очень хорошо помогает от контагиозного моллюска Оксолиновая мазь. Это противовирусное средство, содержащее вещество «оксолин», не позволяющее вирусам проникать в клетки и размножаться. Обычно для лечения врач назначает 3%-ю мазь. Он же указывает, сколько и как часто ее использовать.
Принцип использования: нанести на пораженные участки кожи и покрыть вощеной бумагой. При этом может быть ощущение жжения. Мазь противопоказана только лицам с индивидуальной непереносимостью оксолина. Специалисты разрешают применять ее для лечения пациентов любого пола и возраста.
Также для лечения контагиозного моллюска врачи назначают и более сильные мази: «Веррукард», «Алдара», «Ферезол» и другие.
Мазь от контагиозного моллюска отзывы:
Молодые мамы очень хорошо отзываются об использовании мазей при контагиозном моллюске у детей.
«… У трехлетней дочери на животике появились странные высыпания. Пошла с ней к дерматологу. Он сказал, что это контагиозный моллюск и предложил эти шишечки удалить. Я отказалась. Дома вечер просидела на форумах и решила попробовать мазь Ацикловир.
Мазь от контагиозного моллюска отзывы:
Молодые мамы очень хорошо отзываются об использовании мазей при контагиозном моллюске у детей.
Совсем не страшный «моллюск»
В последнее время заболевание контагиозный моллюск встречается часто у детей самых разных возрастов. В этой статье я отвечу на наиболее распространенные вопросы родителей относительно данного состояния.
Название «контагиозный» означает «заразный», и раньше это заболевание именовалось как «заразительный моллюск». Слово «моллюск» не означает, что высыпания на коже связаны с проникновением животных класса Моллюски. Дело в том, что форма вирусных частиц, которые определяются под микроскопом, напоминает форму моллюсков, отсюда и название этого заболевания.
Контагиозный моллюск является заболеванием вирусной природы. Передается болезнь контактным путем, т.е. при прямом контакте кожи больного ребенка и кожи здорового, а также при контакте с игрушками и другими предметами общего пользования. Если раньше это заболевание встречалось у детей, начиная с 3-ех лет, т.е. у тех, которые ведут активный контактный образ жизни, посещают детский сад, то сейчас контагиозный моллюск часто встречается у детей первого года жизни, которые в большинстве своем не контактируют с другими детьми. Таким образом, нашими личными предположениями относительно путей передачи вирусной инфекции у детей первого года жизни являются следующие: заражение может происходить при проведении массажа, посещении бассейна, поликлиники.
Контагиозный моллюск – это заболевание, которое не является опасным для здоровья ребенка. В подавляющем большинстве случаев оно не является свидетельством сниженного иммунитета ребенка, а появляется именно у детей потому, что детский иммунитет более уязвимый и незрелый и, в связи с этим, вирус контагиозного моллюска легко размножается в детском организме.
Высыпания при контагиозном моллюске могут располагаться на любом участке тела, но излюбленной локализацией являются туловище, особенно его боковые поверхности, подмышечные области, а также соприкасающиеся с туловищем поверхности рук. Но также мы часто встречаем высыпания на коже лица, в том числе около глаз, носа, на шее и на других частях тела.
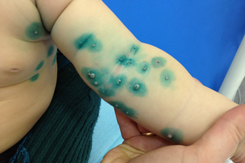
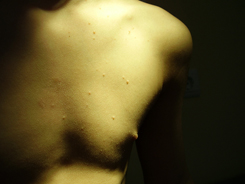
Вот мы и подошли к наиболее тревожащему родителей вопросу: каким способом будет проводиться лечение?
По нашему опыту и опыту зарубежных коллег, назначение противовирусных, иммуномодулирующих препаратов при контагиозном моллюске является нецелесообразным, т.к. еще раз повторюсь, наличие контагиозного моллюска не означает снижение иммунитета у ребенка. А вот вмешательства в здоровый иммунитет путем назначения различных препаратов внутрь, может вызвать куда более серьезные осложнения, чем наличие контагиозного моллюска. Из личных наблюдений можем отметить, что в подавляющем большинстве случаев применение различных комбинаций противовирусных препаратов, назначаемых другими врачами, не приносят желаемого освобождения от этого заболевания.
В редких случаях наблюдается самопроизвольное исчезновение элементов, в то время как чаще всего высыпания распространяются, и тогда из 1-2 элементов появляется 10, далее из 10 появляется 20-30 и так далее. Думаю, что никому из родителей не хочется, чтобы их здоровый малыш общался с ребенком, у которого есть подобные высыпания. Кроме того, наличие таких высыпаний является противопоказанием для посещения детского сада!
Лечение контагиозного моллюска в нашем Центре заключается в удалении элементов механическим способом, т.е. пинцетом. К примеру, в большинстве европейских стран удаление проводят тоже пинцетом или ложечкой Фолькмана, а в США, ОАЭ вообще не лечат, но о скорости распространения высыпаний я уже сказала выше.
Долгое время эта процедура проводилась без всякого обезболивания, что оказывало травмирующее действие на психику ребенка и его родителей. Поэтому врачи нашего Центра одни из первых, еще 10 лет назад, стали активно использовать обезболивающий крем «ЭМЛА».
Процедура удаления состоит из нескольких этапов:
В 90% случаев сама процедура удаления проходит безболезненно и спокойно, занимая приблизительно около 10-20 минут. Но встречаются индивидуальные редкие случаи, когда крем не полностью обезболил кожный покров, и ребенок может получать неприятные, но не болезненные ощущения.
Также течение и продолжительность процедуры зависят от возраста ребенка. Например, совсем маленькие дети до года и взрослые сознательные дети после 7 лет спокойно реагируют на процедуру, а вот малыши в период с 2 до 5 лет могут капризничать из-за страха перед любыми медицинскими процедурами.
И последнее: удаление высыпаний контагиозного моллюска не является гарантией того, что высыпания не появятся вновь. Чаще всего это заболевание рецидивирует, т.е. элементы появляются вновь еще 2-3 раза, но потом бесследно пропадает.
Содержание
Дерматология в России
Зарегистрируйтесь!
Если Вы врач, то после регистрации на сайте Вы получите доступ к специальной информации.
Если Вы уже зарегистрированы, введите имя и пароль (форма в верхнем правом углу или здесь).
Обновленная информация о лечении контагиозного моллюска
Обновленная информация о лечении контагиозного моллюска
Контагиозный моллюск является кожной вирусной инфекцией, которая обычно наблюдается у здоровых детей и детей с ослабленным иммунитетом. Инфекция вызвана вирусом контагиозного моллюска семейства Poxviridae. Контагиозный моллюск проявляется в виде единичных или множественных мелких белых или телесного цвета папул, которые обычно имеют углубление в центре. Углубление не всегда может быть у детей младшего возраста, и, вместо этого, папулы могут иметь вид угревой сыпи. Повреждения различаются по размеру (от 1 мм до 1 см в диаметре) и безболезненны, хотя отдельных пациентов может беспокоить зуд в области высыпаний. В среднем на теле появляется до 11-20 папул и часто болезнь склонна к спонтанному разрешению. Тем не менее, у пациентов с ослабленным иммунитетом контагиозный моллюск может быть тяжелой инфекцией с сотнями папул на теле. Обширные ивысыпания указывают на позднюю стадию иммунодефицита.
Биология и патогенез контагиозного моллюска
Белок MC54L предотвращает воспаление путем связывания провоспалительного цитокина человеческого интерлейкина-18. 20 MC148 способствует репликации вируса, предотвращая дифференциацию инфицированных кератиноцитов. MC159 взаимодействует с Fas (CD95 членом семейства рецепторов фактора некроза опухоли), фактор фактора некроза опухоли (ФНО), и ФНО, связывается с апоптозиндуцирующим лигандом (TRAIL), чтобы ингибировать апоптоз. MC80R, главный комплекс гистосовместимости (МНС) класса I гомолог, сталкивается с хостом презентации пептидов, специфичных для КМ и ингибирует клеточную цитотоксичность инфицированных клеток. Наконец, инфицированные клетки экспрессируют глутатионпероксидазу, чтобы предотвратить лейкоцитов-опосредованное окислительное повреждение. В совокупности эти вирусные генные продукты могут не поддерживать активную инфекцию, пока иммунная система хозяина постепенно преобладает.
КМ попадает в кожу через небольшие ссадины; это объясняет, почему КМ часто встречается у лиц с экземой и атопией, которые, как правило расчесывают воспаленные участки на коже. Далее КМ проникает в нижние слои эпидермиса и начинает репликацию, распространяясь в эпидермисе. По разным оценкам инкубационный период колеблется от 14 дней до 6 месяцев. Когда активная инфекция начинается, эпидермис гипертрофируется, распространяясь в подлежащую дерму. По мере прогрессирования инфекции, количество вирусов нарастает, заставляя клетки сосочкового слоя мигрировать вверх в то время как гиперплазия клеток базального слоя одновременно способствует замене ими мигрирующих клеток сосочкового слоя. Вирусные структуры редко наблюдаются в базальном слое и структура базальной пластинки остается неизменной. Гипертрофированные клетки эпидермиса выступают над кожей и образуют характерную опухоль наблюдаемую при контагиозном моллюске в виде папулы.
Диагностика
Клиническое ведение
Почти у всех иммунокомпетентных лиц контагиозный моллюск является самоограничивающейся болезнью, которая спонтанно разрешается, как правило, без рубцов. Разрешение этой инфекции без терапевтического вмешательства является одной из стратегией лечения, что также минимизирует расходы на здравоохранение. Независимо от того, требуется ли лечение, очень важно, чтобы врач информировал пациента о необходимости избегать посещения бассейнов, где купаются здоровые люди, не давать личные предметы гигиены здоровым лицам (полотенце, одежда и др., у детей личные игрушки), избегать физического контакта с другими людьми.
Терапевтическое вмешательство в лечении контагиозный моллюск предназначено только для ускорения процесса ликвидации. Систематический обзор в 2009 году показал, что нет достаточных доказательств, чтобы поддержать использование любого лечения как окончательно эффективного. Тем не менее, для быстрого разрешения ограниченных поражений клинический опыт выступает за использование выскабливания, криотерапии, и некоторых местных средств. Таким образом, пациент, возможно, пожелает обратиться за лечением по целому ряду причин, в том числе: уменьшение зуда, минимизация аутоинокуляции, а также передача инфекции другим, решение косметических проблем, предотвращение образования рубцов, вторичной инфекции или кровотечения из поражений. Пациенты с передаваемым половым путем КМ должны получать лечение на ранней стадии, чтобы предотвратить распространение инфекции на будущих сексуальных партнеров. Быстрое лечение также показано для ослабленных иммунитетом пациентов, у которых инфекция может стать серьезной.
До начала лечения, врач должен провести осмотр кожи всего тела, чтобы выявить все повреждения. Отказ от лечения всех повреждений может привести к дальнейшему распространению инфекции и аутоинокуляции. Кюретаж, криотерапия, и кантаридин считаются методами терапии первой линии в связи с их популярностью и установленной эффективностью для разрешения ограниченных поражений. Кюретаж предполагает физическое удаление поражений с использованием кюретки и является предпочтительным выбором лечения в Нидерландах. Неэффективность лечения часто встречается при обширных поражениях и сопутствующем атопическом дерматите. Для уменьшения боли и дискомфорта, связанных с процедурой выскабливания, которая может вызывать стресс у некоторых детей, используют местные анестетики.
Криотерапия представляет собой использование ватного тампона, смоченного в жидком азотес экспозицией для каждого элемента от 6 до 10 секунд. В исследованиях показано преимущество метода криотерапии перед кремом имиквимод. Однако, криотерапия также имеет достаточно побочных эффектов, таких как боль, образование пузырей, депигментаций и мягких рубцов.
В литературе были описаны некоторые виды терапии второй линии, в том числе (но не ограничиваясь ими): Имиквимод, sinecatechins мазь, подофиллин, гидроксид калия, салициловая кислота, топические ретиноиды, оральный циметидин, импульсные лазеры на красителях и нитрат серебра. Однако, эффективность этих методов лечения является спорной. В своих обзорах Ван дер Воуден и соавт (2009г.) и Браун и соавт. (2006г.) проанализировали сравнительные исследования с участием вышеупомянутых методов лечения второго ряда. У пациентов с иммунодефицитом моутт развиваться серьезные, постоянные инфекции не только КМ, но и условно-патогенных микроорганизмов.
Процедуры, которые приводят к образованию ран, такие как кюретаж, у них следует избегать, поскольку раны повышают риск дополнительного инфицирования. Вместо этого рекомендуется применение имиквимода 3 раза в неделю. Проведены исследования, позволившие добиться успешного сокращения генитальных поражений с использованием 0,05% геля ингенола мебутата в виде точечной обработки у пациентов, перенесших трансплантацию почки. У ВИЧ-положительных пациентов резистентные поражения иногда разрешаются только после начала высокоактивной антиретровирусной терапии (ВААРТ).
Регресс резистентных поражений у ВИЧ-положительных пациентов был достигнут за счет использования внутривенного цидофовира, нуклеотидного аналога дезоксицитидина монофосфата. Однако, системный цидофовир может быть токсичным для почек. В связи с этим в настоящее время изучается в качестве потенциального терапевтического агента топический цидофовир. Авторы одного из испытаний сообщили о достигнутом полном разрешении серьезного случая КМ на лице больного ВИЧ через 2 месяца после лечения топическим цидофовиром в виде 2% мази.
Заключение
В настоящее время нет утвержденной FDA терапии для КМ и нет широко распространенных стандартов медицинской помощи. Многие педиатры предпочитают спонтанное разрешение агрессивной терапии. Тем не менее, исследования должны по-прежнему проводиться в надежде найти ответ на подход к лечению этой детской инфекционной болезни. Кроме того, передаваемый половым путем, КМ должен рассматриваться не только в интересах пациента, но и для предотвращения заражения сексуального партнера. Самое главное в том, что стандартизированная терапия должна быть разработана для пациентов с ослабленным иммунитетом, которые могут сильно пострадать от генерализованного КМ как физически, так и психологически, особенно на лице и гениталиях.