конъюнктивит и блефарит чем отличаются
Блефароконъюнктивит – причины, симптомы и лечение
Автор:
Блефароконъюнктивит, по-другому называемый краевым блефаритом, разновидность конъюнктивита, которая возникает на фоне воспаления век (блефарита).
Сопутствующими заболеваниями становятся розацеа (розовые угри), себорейный и стафилококковый блефароконъюнктивиты и пр.
Причины возникновения
Среди воспалительных заболеваний органа зрения, особенно часто встречаются конъюнктивиты (не менее 67%) и блефариты (примерно 23%).
По статистике, до 50% всех пациентов амбулаторного потока к офтальмологу составляют воспалительные заболевания глаз инфекционной и аллергенной природы. Причем основная часть их, это больные с синдромом «красного» глаза.
По общему числу заболеваний, на демодекозные блефариты и блефароконъюнктивиты приходится, по разным данным, от 39 до 88%.
Самый частый путь заражения конъюнктивы — извне, причем нередки аутогенные инфекции. Факторы, располагающие к возникновению заболевания, также становятся микротравмы конъюнктивы, ранее перенесенные инфекции, миопия, астигматизм, ослабление иммунитета из-за переохлаждения/перегрева.
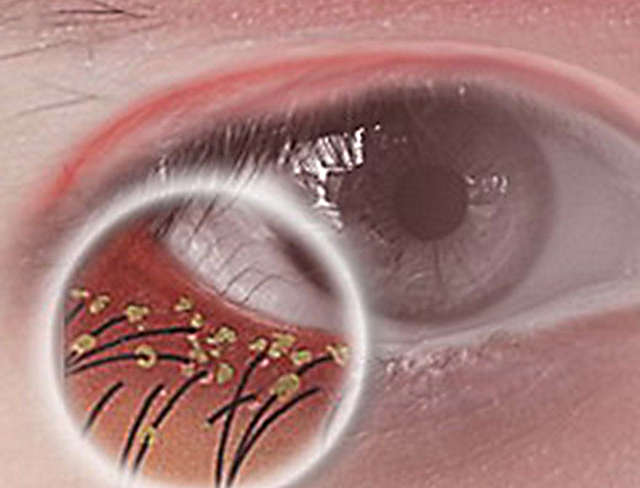
Блефароконъюнктивиты передаются при контакте, так как имеют вирусную или аденовирусную этиологию, реже – аллергенную. Возбудителями блефароконъюнктивитов, обычно являются микроорганизмы кокковой природы (стрептококки, гонококки, пневмококки, стафилококки, а также палочки Коха-Уикса или Моракса-Аксенфельда), либо микроскопические клещи рода Demodex.
Виды блефароконъюнктивитов
Любые виды блефароконъюнктивитов имеют характерную клиническую картину признаков. К ним относятся: выраженная отечность век, покраснение конъюнктивы и прилегающих к ней тканей, из-за чего белки глаза приобретают ярко-красный цвет, развивается светобоязнь, наблюдается постоянное слезотечение и выделение гнойного секрета.
Пациенты отмечают ощущение жжения глаз, хотя настоящий зуд, обычно, отсутствует. Особое беспокойство больных вызывает истечение гнойного секрета и склеивание век по утрам.
Видео нашего специалиста о заболевании
Диагностика
Диагностика блефароконъюнктивитов не вызывает затруднений и основана на клинической картине воспаления глаз и жалоб пациента. Для уточнения диагноза назначаются лабораторные исследования, включающие: соскоб, мазок и отпечаток эрозии. Эта информация позволяет выявить этиологию заболевания и назначить адекватную терапию.
Лечение блефароконъюнктивита
Схему эффективнго лечения заболевания должен назначить врач-офтальмолог. Хотя, иногда может понадобится и консультация дерматолога.
Все конъюнктивиты по своей природе очень заразны. В этой связи, первое, что должен сделать заболевший человек – это постараться не стать причиной заражения для окружающих и вторично для самого себя. Поэтому, надо соблюдать правила личной гигиены:
Это заболевание тяжело поддается терапии и часто имеет хроническое течение. При блефароконъюнктивитах назначается комплексное лечение противовирусными и противомикробными препаратами (антибиотиками) системного применения, также используют кортикостероиды, антисептики, дезинфицирующие средства в каплях и мазях. Однако, терапия каждого вида заболевания имеет и собственную специфику.
При стафилококковом блефароконъюнктивите корочки с век удаляют при помощи ватных аппликаторов, смоченных в шампуне, имеющим нормальный (нейтральный) рН фактор. После этого выполняют наложение мазей, с содержанием ГК.
Себорейный блефароконъюнктивит требует консультации дерматолога для лечения вызвавшего его основного заболевания – себореи. Врач должен регулярно проводить осмотр пораженных участков век.
При «розовых» угрях назначают антибиотики (тетрациклин).
Аллергический конъюнктивит требует включения в терапию антигистаминных средств.
Обычно, течение вирусных конъюнктивитов продолжается три недели, однако, в некоторых случаях, лечение может затянуться на месяц или более.
Профилактика и прогноз
Прогноз исхода лечения блефароконъюнктивитов чаще благоприятный. В запущенных тяжелых случаях, могут наблюдаться осложнения — язвенные изменения в роговице глаза. В дальнейшем риск рецидивов заболевания очень высок.
Московская Глазная Клиника» предлагает всестороннюю диагностику и эффективное лечение заболеваний глаз. Применение современной аппаратуры и высокий профессиональный уровень работающих в клинике специалистов исключают диагностические ошибки.
По результатам обследования каждому посетителю будут даны рекомендации по выбору наиболее эффективных методов лечения выявленных у них патологий глаз.
Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч.
Полный комплекс обследований, лечебных процедур и их стоимость можно посмотреть здесь.
Интересующие вас вопросы можно задать специалистам по телефонам 8 800 777-38-81 и 8 (499) 322-36-36 или онлайн, с помощью соответствующей формы на сайте.
Конъюнктивит и блефарит чем отличаются
Задайте свой вопрос офтальмологу нашей клиники
Блефароконъюнктивит: причины, симптомы и лечение
Термин «блефароконъюнктивит» представляет собой комбинированный диагноз, который в офтальмологии встречается очень часто и указывает на воспалительный процесс одновременно в веках и конъюнктиве. Что такое «веки», объяснять не нужно: зеркало есть в каждом доме. Конъюнктива – тонкая прозрачная слизистая оболочка глазного яблока; ею же выстланы и прилегающие к роговице поверхности век. Конъюнктива вырабатывает особый жидкий секрет, который в составе слезной жидкости служит для увлажнения, очищения и смазки глазного яблока.
Очень высокая частота воспалений в этой зоне, – а конъюнктивиты и блефариты являются самой распространенной причиной обращения к офтальмологу, – объясняется сложностью и компактностью строения глаза, тесной взаимосвязанностью всех его компонентов. Действительно, на очень ограниченном участке сосредоточены разветвленные сосудистые сетки кровоснабжения, выходы различных желез, места контакта или сопряжения различных функциональных тканей. Поэтому практически в любой патологический процесс рано или поздно вовлекаются смежные структуры – что и происходит при блефароконъюнктивите. Веки просто не могут остаться здоровыми, если воспалены их внутренние стенки, и наоборот: если поверхностное кожное воспаление на веках развивается у ресничной каймы и достигает границы внутреннего слизистого слоя, процесс распространяется на конъюнктиву.
В зависимости от локализации, блефариты делят на ангулярные (угловые), передние краевые и задние краевые. Первый вариант означает воспаление преимущественно в углах глазной щели, второй – поражение внешних стенок век, третий – более глубокое воспаление с вовлечением задних, внутренних поверхностей. Именно тенденция к экспансии воспалений позволяет использовать термин «краевой блефарит» как синоним блефароконъюнктивита: воспаление конъюнктивы в этом случае практически неизбежно.
Симптоматика
Очевидно, что при сочетанном воспалении и симптоматика будет комплексной, включающей реакцию со стороны всех пораженных тканей. Проявления блефароконъюнктивита разнообразны, неприятны, зачастую изнурительны; во многих случаях они упорно сопротивляются терапии и вызывают, кроме прочего, выраженный косметический дискомфорт.
К основным, наиболее распространенным симптомам относятся покраснение, отечность, мутность, нездоровый блеск глаза, заметное набухание кровеносных сосудов; выраженная гиперемия и опухлость век (особенно по краям); жжение, ощущение «песка» или инородного тела, иногда боль, тяжесть; слизистые или слизисто-гнойные выделения различной интенсивности (в зависимости от источника воспаления), ссыхающиеся в плотные, трудно устранимые и дополнительно травмирующие корки; скопления хлопьев и чешуек отшелушенного эпителия у ресничных оснований; гиперлакримация (обильное слезотечение), болезненная чувствительность к свету.
Прогностически неблагоприятным является то, что для воспалений век (т.е. для блефаритов) очень характерна хронификация; это же клиническое свойство присуще и блефароконъюнктивитам, – зачастую они приобретают хроническое течение и, в целом, терапии поддаются плохо. Достаточно опасны возможные осложнения: в частности, дальнейшее распространение воспалительного процесса на роговицу (что чревато значительным снижением или даже утратой зрения) и/или на железы век (халязион), рубцевание эпидермиса, нарушение или прекращение роста ресниц и т.д.
Патогенные факторы (причины)
На сегодняшний день нет единого, статистически достоверного представления о роли и соотношении основных причин блефароконъюнктивита. В большинстве источников блефароконъюнктивиты делятся по этиопатогенетическому критерию на три вида.
Инфекционные, при которых различные классы возбудителей характеризуются специфическими для них особенностями клинической картины:
Аллергические обычно развиваются в структуре более общей, системной реакции, и характеризуются непреодолимым зудом (особенно по краю век), слезотечением, выраженной припухлостью век, бурной сопутствующей симптоматикой со стороны носоглотки.
Себорейные (дерматические) обусловлены функциональными нарушениями в ресничных фолликулах и выходах сальных желез; проявляются шелушением, скоплением перхотных хлопьев и чешуек на веках и ресницах, зудом, ощущением шершавой сухости, тенденцией к вторичному инфицированию при расчесах.
Описывается также ряд провоцирующих и потенцирующих факторов:
На последнем факторе следует остановиться подробнее.
Хронический демодекозный блефароконъюнктивит
Публикуется множество сообщений о том, что от 40% до 85% случаев блефароконъюнктивита изначально являются демодекозными, и только потом присоединяется, в зависимости от характера вторичных патогенных факторов, инфекционно-воспалительная или инфекционно-аллергическая симптоматика. Как известно, Demodex обнаруживается у абсолютного большинства людей (свыше 95%) и ничем себя не проявляет до наступления благоприятных для него условий, – которые, в целом, отражены вышеприведенным перечнем провоцирующих факторов. При активизации клеща кожный эпидермис и ресничные фолликулы (где преимущественно обитает паразит) интенсивно травмируются, скапливаются токсичные и аллергенные продукты жизнедеятельности – что и создает почву для развития одной из трех основных форм блефароконъюнктивита (или их комбинации).
Лечение острой и хронической формы заболевания
Этиопатогенетическая терапия ориентируется на максимально полное, по возможности, устранение патогенного фактора. При вирусных инфекциях основу лечения составляют меры по укреплению иммунитета (препараты, содержащие интерферон или стимулирующие его секрецию); при бактериальных применяются антибиотики различного спектра действия, в различных фармацевтических формах и дозировках (определяется спецификой и чувствительностью возбудителя, назначается исключительно врачом, принимается и отменяется только под врачебным контролем); при грибковых – антимикозные мази, капли и т.п.
Аллергические воспаления требуют угнетения чувствительности к аллергену (если он не может быть радикально исключен из жизненного пространства), т.е. назначения десенсибилизирующей и антигистаминной схемы, нередко с включением гормональных противовоспалительных средств.
Дополнительно, по показаниям, могут назначаться различные увлажняющие, успокаивающие, противовоспалительные препараты, в т.ч. отвары ромашки, календулы, шалфея, чая.
Блефароконъюнктивиты дерматитного, грибкового, демодекозного, розацейного генеза являются, как уже подчеркивалось, терапевтически резистентными и легко хронифицирующимися заболеваниями. Первостепенное значение в терапии имеют местные антисептические и антипаразитарные процедуры – промывания, протирания, мази (напр., на основе эфира, цинка, димексида и пр.). Для каждого конкретного случая терапевтическая стратегия, обычно комбинированная (вкл. иммуностимуляцию и устранение вторичных инфекционных факторов), подбирается индивидуально; лечение обычно продолжительное, с переменным терапевтическим успехом, т.е. вероятность рецидивов и обострений весьма высока.
С учетом вышесказанного, наиболее эффективным лечением блефароконъюнктивита является его профилактика: своевременное устранение очагов инфекции и обострений соматической или эндокринной патологии, соблюдение санитарно-гигиенических и эргономических норм, оздоровление рациона питания, отказ от разрушительных привычек и самолечения. При первых признаках воспаления век или конъюнктивы необходимо срочно показаться квалифицированному офтальмологу, т.к. даже вполне разумные советы провизора из ближайшей аптеки или использование народных средств на практике зачастую оборачиваются тяжелыми последствиями.
Кератит и конъюктивит: в чем различия.
Конъюктивит
Конъюнктивитом принято называть воспалительные процессы, возникающие в слизистой оболочке глаз. Различают несколько причин его появления:
Причины определяются конкретными видами возбудителей конъюнктивита. Кроме различных бактерий и вирусов или аллергических реакций человека болезнь может быть вызвана физическими или химическими воздействиями на глаза.
Симптомы заболевания различаются в зависимости от источника или от причины его появления. При этом любая форма конъюнктивита имеет общие признаки. К таковым относят:
Острому конъюнктивиту свойственна внезапная резкая боль. При хроническом конъюнктивите происходит его постепенное развитие, период течения болезни — длительный. Обычно при надлежащей диагностике и лечении болезнь может продолжаться от пяти-шести дней до трех недель. При бактериальном конъюнктивите в числе симптомов — появление светобоязни и слезотечения.
При аденовирусной форме болезни могут предшествовать поражение верхних дыхательных путей и появление точечных кровоизлияний, появляются ограниченные слизистые выделения и мелкие фолликулы.
При конъюнктивите геморрагического эпидемического характера на веках появляются кровоизлияния, которые затрагивают также глазное яблоко.
Симптомы аллергических конъюнктивитов более разнообразны и имею прямую зависимость от аллергена, вызвавшего заболевание. Наиболее часто причиной аллергии бывает непереносимость каких-либо лекарственных препаратов. Первый признак — жжение в глазах, появление ринита (насморк).
Лечение. Для диагностики и назначения лечения необходимо обращаться к офтальмологу. Лечение назначается в зависимости от причины болезни. Обычно хирургического вмешательства не требуется и достаточно проведения курса приема антибиотиков в виде глазных капель, промывания глаз фурацилином, применения мазей.
Кератит
Кератит — это воспаление роговой оболочки переднего отдела глазного яблока. Причины появления довольно разнообразны:
Последствием заболевания может быть ухудшение зрение, поэтому важно своевременное определение по симптомам и назначение должного курса лечения.
Симптомы. Несмотря на различную этиологию у этой болезни есть ряд общих симптомов.
Основной симптом — нарушается прозрачность роговицы. Но определить это может только врач-офтальмолог. К таким же симптомам, которые определяются исключительно на специальном офтальмологическом оборудовании, относятся утрата блеска эпителия роговой оболочки, появление на ней шероховатости, иногда отслаивание и слущивание, поверхностная эрозия.
Лечение. При кератите, особенно в острых его формах, рекомендуется лечение в стационаре. Совмещаются медикаментозные препараты (в том числе и антибиотики) с физиологическими процедурами (например, электрофорез с использованием медпрепаратов). Хирургическое вмешательство не требуется.
Конъюнктивит и блефарит чем отличаются
Все болезни глаз
Задайте свой вопрос!
Специалисты нашего центра с радостью ответят на Ваш вопрос!
Блефароконъюнктивит: причины, симптомы и лечение
Термин «блефароконъюнктивит» представляет собой комбинированный диагноз, который в офтальмологии встречается очень часто и указывает на воспалительный процесс одновременно в веках и конъюнктиве. Что такое «веки», объяснять не нужно: зеркало есть в каждом доме. Конъюнктива – тонкая прозрачная слизистая оболочка глазного яблока; ею же выстланы и прилегающие к роговице поверхности век. Конъюнктива вырабатывает особый жидкий секрет, который в составе слезной жидкости служит для увлажнения, очищения и смазки глазного яблока.
Очень высокая частота воспалений в этой зоне, – а конъюнктивиты и блефариты являются самой распространенной причиной обращения к офтальмологу, – объясняется сложностью и компактностью строения глаза, тесной взаимосвязанностью всех его компонентов. Действительно, на очень ограниченном участке сосредоточены разветвленные сосудистые сетки кровоснабжения, выходы различных желез, места контакта или сопряжения различных функциональных тканей. Поэтому практически в любой патологический процесс рано или поздно вовлекаются смежные структуры – что и происходит при блефароконъюнктивите. Веки просто не могут остаться здоровыми, если воспалены их внутренние стенки, и наоборот: если поверхностное кожное воспаление на веках развивается у ресничной каймы и достигает границы внутреннего слизистого слоя, процесс распространяется на конъюнктиву.
В зависимости от локализации, блефариты делят на ангулярные (угловые), передние краевые и задние краевые. Первый вариант означает воспаление преимущественно в углах глазной щели, второй – поражение внешних стенок век, третий – более глубокое воспаление с вовлечением задних, внутренних поверхностей. Именно тенденция к экспансии воспалений позволяет использовать термин «краевой блефарит» как синоним блефароконъюнктивита: воспаление конъюнктивы в этом случае практически неизбежно.
Симптоматика
Очевидно, что при сочетанном воспалении и симптоматика будет комплексной, включающей реакцию со стороны всех пораженных тканей. Проявления блефароконъюнктивита разнообразны, неприятны, зачастую изнурительны; во многих случаях они упорно сопротивляются терапии и вызывают, кроме прочего, выраженный косметический дискомфорт.
К основным, наиболее распространенным симптомам относятся покраснение, отечность, мутность, нездоровый блеск глаза, заметное набухание кровеносных сосудов; выраженная гиперемия и опухлость век (особенно по краям); жжение, ощущение «песка» или инородного тела, иногда боль, тяжесть; слизистые или слизисто-гнойные выделения различной интенсивности (в зависимости от источника воспаления), ссыхающиеся в плотные, трудно устранимые и дополнительно травмирующие корки; скопления хлопьев и чешуек отшелушенного эпителия у ресничных оснований; гиперлакримация (обильное слезотечение), болезненная чувствительность к свету.
Прогностически неблагоприятным является то, что для воспалений век (т.е. для блефаритов) очень характерна хронификация; это же клиническое свойство присуще и блефароконъюнктивитам, – зачастую они приобретают хроническое течение и, в целом, терапии поддаются плохо. Достаточно опасны возможные осложнения: в частности, дальнейшее распространение воспалительного процесса на роговицу (что чревато значительным снижением или даже утратой зрения) и/или на железы век (халязион), рубцевание эпидермиса, нарушение или прекращение роста ресниц и т.д.
Патогенные факторы (причины)
На сегодняшний день нет единого, статистически достоверного представления о роли и соотношении основных причин блефароконъюнктивита. В большинстве источников блефароконъюнктивиты делятся по этиопатогенетическому критерию на три вида.
Инфекционные, при которых различные классы возбудителей характеризуются специфическими для них особенностями клинической картины:
Аллергические обычно развиваются в структуре более общей, системной реакции, и характеризуются непреодолимым зудом (особенно по краю век), слезотечением, выраженной припухлостью век, бурной сопутствующей симптоматикой со стороны носоглотки.
Себорейные (дерматические) обусловлены функциональными нарушениями в ресничных фолликулах и выходах сальных желез; проявляются шелушением, скоплением перхотных хлопьев и чешуек на веках и ресницах, зудом, ощущением шершавой сухости, тенденцией к вторичному инфицированию при расчесах.
Описывается также ряд провоцирующих и потенцирующих факторов:
На последнем факторе следует остановиться подробнее.
Хронический демодекозный блефароконъюнктивит
Публикуется множество сообщений о том, что от 40% до 85% случаев блефароконъюнктивита изначально являются демодекозными, и только потом присоединяется, в зависимости от характера вторичных патогенных факторов, инфекционно-воспалительная или инфекционно-аллергическая симптоматика. Как известно, Demodex обнаруживается у абсолютного большинства людей (свыше 95%) и ничем себя не проявляет до наступления благоприятных для него условий, – которые, в целом, отражены вышеприведенным перечнем провоцирующих факторов. При активизации клеща кожный эпидермис и ресничные фолликулы (где преимущественно обитает паразит) интенсивно травмируются, скапливаются токсичные и аллергенные продукты жизнедеятельности – что и создает почву для развития одной из трех основных форм блефароконъюнктивита (или их комбинации).
Лечение острой и хронической формы заболевания
Этиопатогенетическая терапия ориентируется на максимально полное, по возможности, устранение патогенного фактора. При вирусных инфекциях основу лечения составляют меры по укреплению иммунитета (препараты, содержащие интерферон или стимулирующие его секрецию); при бактериальных применяются антибиотики различного спектра действия, в различных фармацевтических формах и дозировках (определяется спецификой и чувствительностью возбудителя, назначается исключительно врачом, принимается и отменяется только под врачебным контролем); при грибковых – антимикозные мази, капли и т.п.
Аллергические воспаления требуют угнетения чувствительности к аллергену (если он не может быть радикально исключен из жизненного пространства), т.е. назначения десенсибилизирующей и антигистаминной схемы, нередко с включением гормональных противовоспалительных средств.
Дополнительно, по показаниям, могут назначаться различные увлажняющие, успокаивающие, противовоспалительные препараты, в т.ч. отвары ромашки, календулы, шалфея, чая.
Блефароконъюнктивиты дерматитного, грибкового, демодекозного, розацейного генеза являются, как уже подчеркивалось, терапевтически резистентными и легко хронифицирующимися заболеваниями. Первостепенное значение в терапии имеют местные антисептические и антипаразитарные процедуры – промывания, протирания, мази (напр., на основе эфира, цинка, димексида и пр.). Для каждого конкретного случая терапевтическая стратегия, обычно комбинированная (вкл. иммуностимуляцию и устранение вторичных инфекционных факторов), подбирается индивидуально; лечение обычно продолжительное, с переменным терапевтическим успехом, т.е. вероятность рецидивов и обострений весьма высока.
С учетом вышесказанного, наиболее эффективным лечением блефароконъюнктивита является его профилактика: своевременное устранение очагов инфекции и обострений соматической или эндокринной патологии, соблюдение санитарно-гигиенических и эргономических норм, оздоровление рациона питания, отказ от разрушительных привычек и самолечения. При первых признаках воспаления век или конъюнктивы необходимо срочно показаться квалифицированному офтальмологу, т.к. даже вполне разумные советы провизора из ближайшей аптеки или использование народных средств на практике зачастую оборачиваются тяжелыми последствиями.
Глазные капли и мази для лечения конъюнктивита
Конъюнктивит – воспаление тонкой слизистой оболочки, охватывающей глазное яблоко и прилегающие к нему поверхности век. Эта соединительная оболочка, или конъюнктива, в норме прозрачна и бесцветна; она служит для увлажнения роговицы жидким слизистым секретом, который вырабатывается собственными железами конъюнктивы в дополнение к секрету основных слезных желез. Питание конъюнктива получает с циркуляцией крови в сети мелких, практически незаметных сосудов, тесно связанных с системой кровоснабжения век. Воспалительные процессы в этом важном структурном элементе зрительной системы проявляются как общими для всех конъюнктивитов симптомами, обусловленными анатомическим строением конъюнктивы (покраснение глаз из-за набухания и кровенаполнения сосудистой сетки, характерная мутность, ощущения дискомфорта в глазу, усиленное слезотечение), так и специфическими, обусловленными причиной и источником воспаления (наличие/отсутствие гнойного экссудата, зуда или боли, светобоязни или отечности век, и пр.). Наконец, некоторые формы конъюнктивита, – например, хламидийный на ранних этапах, – могут длительное время протекать практически бессимптомно.
Природой и патогенными свойствами поражающего фактора, а также типом течения конъюнктивита (острый или хронический) определяется и терапевтический подход. Так, наряду с устранением общих симптомов (противовоспалительные, десенсибилизирующие, по показаниям – увлажняющие препараты) при конъюнктивите всегда должны приниматься меры этиопатогенетической направленности, призванные устранить причины воспаления. Поэтому первоочередной задачей офтальмолога обычно выступает изучение анамнеза, дифференциация между различными предполагаемыми типами конъюнктивита, уточняющая диагностика (например, бактериальный посев или серологическое исследование для точной идентификации возбудителя инфекционно-воспалительного процесса).
Таким образом, от этиологических причин конъюнктивита зависит и клиническая картина, и наиболее вероятная динамика развития, и ответная терапевтическая стратегия. Кроме того, этиологический критерий лежит в основе общепринятой типологической классификации конъюнктивитов. Так, ниже приведены наиболее распространенные варианты конъюнктивита и наиболее эффективные, на сегодняшний день, средства его лечения. Следует подчеркнуть, что данные сведения предоставляются исключительно в информационно-ознакомительных целях и никоим образом не могут использоваться в качестве рекомендаций для самолечения.
Инфекционный конъюнктивит
Статистически лидирующий вариант воспаления конъюнктивы. В зависимости от возбудителя, делится на подгруппы: вирусный, бактериальный, грибковый. При этом заболеваемость у детей распределяется по этим подгруппам с примерно равной частотой, тогда как у взрослых обнаруживаются преимущественно вирусные формы (свыше 80%). В общей структуре заболеваемости возрастает доля грибковых конъюнктивитов (офтальмомикозов), что объясняется, прежде всего, катастрофически безответственным и бесконтрольным применением антибиотиков населением (при подавлении бактериальной флоры активизируется грибковые культуры, в т.ч. патогенные).
Препараты для лечения вирусного конъюнктивита
При вирусном конъюнктивите (он может быть вызван вирусами гриппа, герпеса и др.; всего насчитывается около 40 опасных для человека видов) основной терапевтической задачей является стимуляция и интенсификация иммунного отклика. С этой целью назначаются:
Капли и мази при бактериалной (гнойной) форме
При бактериальном конъюнктивите назначаются антибиотики:
Назначать лекарственные средства (и их дозировку, кратность и продолжительность применения) и оценивать эффективность их применения может только специалист! Обращаясь в наш офтальмологический центр Вы можете быть уверены в индивидуальном подходе и высоких результатах лечения заболеваний глаз у детей и взрослых.
Лечение грибковых поражений (микозов)
При грибковом конъюнктивите (офтальмомикозе) лечение, как правило, длится значительно дольше, чем при других инфекционных конъюнктивитах, и включает специфические антимикозные средства, причем в промышленных масштабах глазные противогрибковые капли в мире практически не производятся – их готовят экстемпорально (по мере необходимости): Флуконазол, Амфотерицин и др.
Некоторые случаи требуют дополнительного приема таблетированных форм антимикотика, а также одновременного применения противовоспалительных, антигистаминных (противоаллергических) и антибактериальных капель и мазей.
Рис.3 Глазные капли закладываются за веко на ночь и обеспечивают длительное воздействие
Глазные капли и мази при аллергическом конъюнктивите
При аллергическом конъюнктивите необходимо, в первую очередь, устранить или минимизировать контакт с аллергеном. Для купирования симптоматики назначаются антигистаминные H1-блокаторы, угнетающие аллергическую реакцию:
Могут быть также назначены таблетированные препараты системного антигистаминного действия (напр., Тавегил, Супрастин, Лоратадин и их аналоги).
Лекарства при хроническом конъюнктивите
Под хроническим конъюнктивитом, как правило, подразумевается раздражение и воспаление конъюнктивы, вызванное длительным действием вредоносных физических или химических факторов, либо активными очагами хронической инфекции в других органах.
Поэтому важно не только лечить причину конъюнктивита, но и применять слезозаменители. [1]
Рис.4 Слезозаменители (увлажняющие капли) используемые при хроническом конъюктивите
«Катионорм» – это уникальная катионная эмульсия, которая подойдет людям с глаукомой, блефаритом, аллергическим конъюнктивитом и людям, применяющим гормонозаместительную терапию (гормоны в менопаузу, оральные контрацептивы). Препарат восстанавливает все три слоя слезы и предотвращает зуд и покраснение глаз. Катионорм помогает при выраженных резях и сухости в глазах, появляющихся уже с утра, и быстро снимает дискомфорт. Капли можно наносить прямо на линзы. Применять капли следует по 1-2 капли в глазной мешок 1-4 раза в сутки. [2]
«Окутиарз» – глазные капли на основе гиалуроновой кислоты (естественной составляющей слезы человека) со сверхвысокой молекулярной массой помогают быстро облегчить сухость и устранить резь в глазах, возникающие эпизодически, после продолжительной зрительной работы (компьютерный синдром у офисных сотрудников, автомобилисты/мотоциклисты, часто летающие, путешественники, студенты). Кроме того, капли подходят людям после офтальмологических операций и людям, которые носят контактные линзы недавно. Не содержат консервантов, могут находиться в непосредственном контакте с линзами. Способ применения: 1-4 раза в сутки по 1 капле. [3]
«Офтагель» – глазной гель с карбомером в максимальной концентрации длительно увлажняет глазную поверхность, устраняет рези и слезотечение глаз, при этом не требует частых закапываний, его можно применять один раз в день, как средство дополнительного увлажнения глаз. Подходит людям не имеющим возможности или желания пользоваться каплями в течении дня. Применять по 1 капле препарата 1 – 4 раза в сутки в зависимости от степени выраженности симптомов. [4]
В заключение необходимо акцентировать следующие моменты:
Применяемые в офтальмологии современные препараты обладают, как правило, широким спектром и комбинированным характером действия, поэтому одно и то же лекарство может назначаться при различных типах и формах конъюнктивита. С другой стороны, каждый вариант воспалительного процесса требует особого подхода, – например, герпетическая вирусная инфекция лечится несколько иначе, чем «простая» аденовирусная.
Далее, существуют весьма опасные, но статистически более редкие, или же не типичные для наших широт формы конъюнктивита, – паразитарный, эпидемический Коха-Уикса, этиологически неясный, смешанный (с вовлечением роговицы, век и т.д.), – терапия которых выходит за рамки объема данной статьи.
Наконец, многие из описанных выше препаратов имеют абсолютные или относительные противопоказания, т.е. должны исключаться или назначаться в щадящих дозировках (либо под особым медикаментозным прикрытием) при лечении конъюнктивита в таких категориях пациентов, как дети, беременные или кормящие женщины, люди со слабым иммунитетом, больные с тяжелой соматической патологией и пр. Учитывая огромное количество подобных клинических, терапевтических, фармакологических нюансов, следует категорически исключить любые попытки самолечения, в т.ч. «народными» средствами. Конъюнктивит любого генеза (происхождения) не настолько безобиден, как кажется многим; в некоторых случаях он несет прямую опасность зрению, поэтому столь важна своевременность обращения за офтальмологической помощью.