кожная почесуха что это
Пруриго: современный взгляд на этиологию, диагностику и лечение
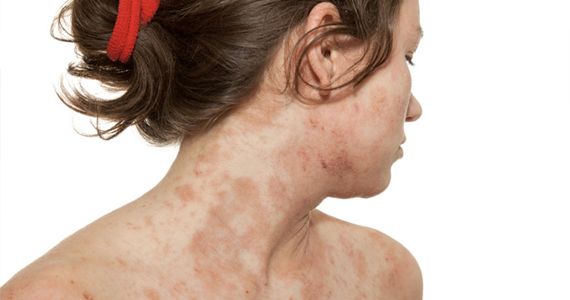
Почесуха (пруриго) — хроническое заболевание из группы нейроаллергодерматозов, характеризующееся папулезными, папуловезикулезными, узловатыми высыпаниями, сопровождающимися сильным зудом.
Почесуха (пруриго) — хроническое заболевание из группы нейроаллергодерматозов, характеризующееся папулезными, папуловезикулезными, узловатыми высыпаниями, сопровождающимися сильным зудом. Выделяют почесуху детскую (строфулюс, крапивница детская), почесуху взрослых (почесуха простая), почесуху узловатую (крапивница папулезная стойкая, нейродермит узловатый) [2, 4, 5, 8]. Помимо указанных форм, представляющих собой самостоятельные нозологические единицы, различают симптоматические формы простого пруриго: пруриго беременных, летнее пруриго, зимнее пруриго, лимфатическое (лейкозное) и лимфогранулематозное пруриго.
Почесуха детская (строфулюс, детская крапивница) развивается у детей в возрасте от 6 месяцев до 3 лет (иногда до 5 лет) и является одним из проявлений аллергического диатеза, чаще в период начала прикорма. Патогенез связан с сенсибилизацией к пищевым продуктам (коровье молоко, шоколад, мед, цитрусовые, клубника и т. д.). Реже болезнь вызывается лекарственной сенсибилизацией или глистной инвазией [5, 8]. В развитии строфулюса имеют значение некоторые анатомо-физиологические особенности строения детской кожи. В младшем детском возрасте дерма тоньше и отличается по своему строению. В ней преобладают клеточные элементы, а волокнистые структуры недостаточно дифференцированные и морфологически незрелые. Лимфатические сосуды и канальцы у детей функционально лабильны, часто образуют лимфатические озера, что приводит к легкому возникновению отечности кожи. Значительное количество тучных клеток, активно вырабатывающих биологически активные вещества, способствует тому, что кожа детей становится органом-мишенью, участвующим в аллергических и псевдоаллергических реакциях [3]. Несомненно, ведущую роль в формировании аллергодерматозов и в частности строфулюса играет психоэмоциональное развитие ребенка. На тесную взаимосвязь между состоянием нервной системы, эмоциональным фоном и заболеваниями кожи детей обращали внимание многие ученые еще в конце XIX века. Так, основоположник отечественной школы дерматологии А. Г. Полотебнов постоянно указывал на ведущую роль нервной системы в патогенезе многих кожных заболеваний.
Последние исследования указывают, что в развитии аллергодерматозов наибольшее значение имеет синдром вегетовисцеральных дисфункций. Научные исследования, посвященные изучению роли различных отделов вегетативной нервной системы (ВНС) в формировании заболеваемости у детей, выявили, что чаще всего у младенцев с аллергическими заболеваниями преобладает тонус парасимпатической нервной системы. Парасимпатикотония является фактором, потенцирующим реакцию генетически предрасположенного к атопии организма на введение аллергена. Как правило, при выраженных вегетовисцеральных изменениях присутствуют функциональные нарушения со стороны желудочно-кишечного тракта (ЖКТ) (учащение стула, усиление перистальтики кишечника), затем наслаивается вторичная ферментная недостаточность, дисбактериоз, нарушения всасывания, расстройства питания, что, в свою очередь, ухудшает течение заболевания. Частым спутником вегетовисцеральных дисфункций является синдром повышенной нервно-рефлекторной возбудимости, который поддерживается упорным зудом при строфулюсе [3]. У детей с пруриго присутствуют невротические расстройства: плохой сон, раздражительность, плаксивость [8].
Таким образом, у ребенка с аллергодерматозом создается порочный круг: гиперсенсибилизация — зуд — нервно-рефлекторная возбудимость — вегетовисцеральные нарушения — дисфункция ЖКТ [3].
Детская почесуха клинически проявляется множеством ярко-розовых отечных узелков размерами с булавочную головку, в центре которых формируется маленький пузырек (папуло-везикула или серопапула), в основании которого нередко обнаруживается волдырь. В результате расчесов пузырек срывается и образуется узелок, покрытый в центре кровянистой корочкой. Высыпания локализуются на туловище, разгибательных поверхностях конечностей, ягодицах, лице. На месте экскориаций у детей обычно развивается пиогенная инфекция, чаще всего в форме вульгарного импетиго. Заболевание протекает хронически с небольшими ремиссиями и обычно при достижении 3–5-летнего возраста самостоятельно проходит или происходит трансформация в нейродермит [8].
Почесуха у взрослых — заболевание, встречающееся чаще у женщин среднего и пожилого возраста, нередко в связи с нарушением функции ЖКТ, эндокринными (сахарный диабет и др.), нервно-психическими или онкологическими заболеваниями. Развитию почесухи у взрослых может способствовать алиментарный фактор (чрезмерное употребление меда, шоколада, кофе, алкоголя и других аллергогенных продуктов) [5, 8].
На коже разгибательных поверхностей конечностей, а затем на туловище появляются пруригинозные высыпания, в виде полушаровидных папул красно-бурого цвета, плотной консистенции, покрытые кровянистой корочкой, величиной с чечевицу, обычно их диаметр не превышает 3 мм. Узелки располагаются рассеянно, не склоны к слиянию, сопровождаются сильным зудом. Течение хроническое, рецидивирующее, от нескольких недель до нескольких месяцев и лет [5, 8]. Дифференциальный диагноз проводят с чесоткой, дерматитом Дюринга.
Почесуха узловатая Гайда — полиэтиологическое редкое заболевание, в патогенезе которого имеют значение метаболитические расстройства, аутоинтоксикации, эндокринная патология, атопия, глистные инвазии. Среди причинных факторов некоторые авторы отмечают влияние нервных стрессов и укусов москитов [8].
Последние исследования указывают на роль иммунных сдвигов в развитии дерматоза, так как у больных часто обнаруживают повышение уровня IgE в сыворотке крови, дисбаланс между Т- и В-лимфоцитами [2]. Зарубежные авторы выявили факт, что при почесухе Т-лимфоциты вырабатывают значительное количество медиаторов воспаления (гистамин, лейкотриены, интерлейкин-31) и обладают повышенной миграционной активностью, причем повышение их числа коррелирует с интенсивностью зуда [10].
Почесуха узловатая Гайда встречается чаще у женщин после 40 лет. Заболевание начинается с сильнейшего зуда, возобновляющегося несколько раз в сутки. Клинически характеризуется наличием твердых полушаровидных папул буровато-красного цвета величиной от горошины до лесного ореха, которые обычно локализуются в области конечностей. Папулы, вначале бледно-розовые, из-за грубых экскориаций постепенно становятся коричнево-красными или синюшными. Вследствие расчесов из-за интенсивного приступообразного зуда поверхность папул покрывается кровянистыми корками или веррукозными разрастаниями. Высыпания в одних случаях одиночные, в других — множественные, иногда с тенденцией к группировке, но не к слиянию [2]. Высыпания персистируют длительное время, затем разрешаются с образованием рубцов, пигментированных по окружности.
Таким образом, со временем характер высыпаний принимает полиморфный характер, что придает почесухе Гайда сходность с поздней кожной порфирией. Однако при порфирии наблюдаются связь с инсоляцией, нарушения пигментации и наличие пузырей при обострении дерматоза. Течение заболевания при узловатой почесухе длительное, может достигать десятков лет. Лишь очень редко отдельные папулы разрешаются, чему предшествует исчезновение зуда на этом участке. По мнению некоторых авторов, стойкость элементов сыпи связана с гиперплазией нервных окончаний [5, 8].
Дифференциальный диагноз проводят с бородавчатой формой красного плоского лишая, бородавчатым туберкулезом, мелкоузелковой формой саркоидоза, почесухой Гебры [2]. Наиболее часто приходится дифференцировать с веррукозной формой красного плоского лишая, учитывая, что при этих заболеваниях часто поражаются голени. Следует иметь в виду, что при узловатой почесухе элементы сыпи обычно не многочисленные, более крупные, плотные, имеют полушаровидную, овальную форму. В отличие от пруриго, при красном плоском лишае вокруг крупных очагов, а нередко и на других участках кожного покрова обнаруживают типичные для данного заболевания полигональные папулы. Кроме того, при почесухе высыпания на слизистых отсутствуют [1].
Диагностика и лечение. Тактика ведения больных пруриго предусматривает комплексное обследование пациентов с целью исключения очагов хронической инфекции, онкологических заболеваний, эндокринных нарушений, санацию очагов хронической инфекции [4].
Согласно клиническим рекомендациям (2007) больным пруриго необходимо провести следующие лабораторные исследования: общие анализы крови и мочи, определение глюкозы в периферической крови, биохимический анализ крови (общий белок, общий билирубин, аланинаминотрансферазу (АЛТ), аспартатаминотрансферазу (АСТ), щелочную фосфатазу (ЩФ), креатинин, мочевину), анализ кала на дисбактериоз кишечника. Обязательным является определение антител к антигенам лямблий, аскарид, токсокар, описторх [4].
Началом лечения почесухи у взрослых и детей является соблюдение строгой гипоаллергенной диеты: исключение облигатных пищевых аллергенов, продуктов с красителями, консервантов, острораздражающих блюд, алкоголя, ограничение поваренной соли, углеводов [4].
Основу терапии заболевания составляют антигистаминные препараты, длительность приема которых зависит от степени тяжести дерматоза. Зуд — основной ориентир для назначения антигистаминных препаратов, поскольку от уровня гистамина зависит интенсивность раздражения чувствительных нервных окончаний в коже. Действие гистамина опосредовано различными типами рецепторов, через Н1-рецептор гистамин увеличивает тонус гладких мышц бронхов, следствием чего может быть астматическое удушье, усиливает перистальтику кишечника и в случае пищевой аллергии приводит к диарее, повышает проницаемость кровеносных сосудов, вследствие чего между эндотелиальными клетками венул образуются промежутки, через которые выходит плазма и формируется внутриэпидермальный отек.
Через Н2-рецептор гистамин замедляет сердечный ритм и стимулирует образование соляной кислоты в ЖКТ. В ЦНС гистамин действует как нейротрансмиттер: он необходим для поддержания состояния бодрствования [6, 7]. Н1- и Н2-рецепторы могут быть заблокированы с помощью селективных антагонистов. Первые антигистаминные средства (Н1-гистаминные препараты) являются неспецифическими и блокируют другие рецепторы, например, М-холинорецепторы. Эти препараты использовались в качестве противоаллергических, противорвотных, неспецифических седативных и снотворных средств. Побочными действиями таких препаратов являются сонливость и эффекты, напоминающие действие атропина (сухость во рту, запоры). Новые средства («препараты второго и третьего поколения») не проникают в ЦНС и поэтому не имеют седативного эффекта. Возможно, в эндотелии гематоэнцефалического барьера они транспортируются обратно в кровь и не обладают атропиноподобным эффектом [7].
Рекомендуемые препараты для приема внутрь: хлоропирамин, мебгидролин, хифенадин, клемастин, диметинден, лоратадин, дезлоратадин, цетиризин. Заслуживает внимания антигистаминный препарат III поколения, являющийся активным метаболитом, — цетиризин (Зодак). Действующее вещество препарата — избирательный блокатор периферических Н1-рецепторов, значит, препарат не имеет значительного антисеротонинового и антихолинергического действия, что важно при назначении больным с хроническими аллергодерматозами. Действующее вещество Зодака в незначительном количестве проникает через гематоэнцефалический барьер, поэтому развитие седативного эффекта, включая сонливость, не выражено или выражено в очень легкой степени. Важно, что действующее вещество Зодака влияет как на гистаминзависимую — раннюю фазу аллергических реакций, так и на позднюю клеточную фазу. Под действием цетиризина происходит угнетение высвобождения гистамина из базофилов и тучных клеток, снижение миграции эозинофилов и других клеток. Биодоступность действующего вещества одинакова для всех лекарственных форм препарата: сиропа, капель и таблеток.
Кроме антигистаминных препаратов рекомендуется назначать дополнительное лечение: гипосенсибилизирующие средства (глюконат кальция, пантотенат кальция, глицерофосфат кальция, тиосульфат натрия) и энтеросорбенты (лигнин гидролизный, диосмектит, энтеросгель, лактофильтрум). При необходимости включают ферментные препараты курсом на три недели (панкреатин, энзистал), седативные фитопрепараты (настойки валерианы или пиона). Наружно в виде аппликаций назначаются 2% борно-нафталановая, 2% борно-ихтиоловая, антисептик стимулятор Дорогова (АСД) III фракция в сочетании с глюкокортикостероидными мазями. При тяжелой степени течения пруриго или отсутствии тенденции к регрессу высыпаний необходимо провести дезинтоксикационнцю терапию, присоединяются глюкокортикостероиды системно (преднизолон 15–20 мг в течение 14–25 суток, с дальнейшим снижением), транквилизаторы. При отсутствии противопоказаний можно использовать ПУВА-терапию — 15–25 сеансов 4 раза в неделю [4].
Альтернативным подходом могут быть хирургические методы: обкалывание элементов сыпи дексаметазоном, гидрокортизоном, целестоном, раствором метиленового синего в новокаине, орошение хлорэтилом, жидким азотом; криодеструкция, диатермокоагуляция [4].
Физиотерапия. Электросон ежедневно рекомендуется детям с 4 лет с выраженной неврастенией и нарушением сна. Ультразвук или фонофорез гидрокортизона на область позвоночника продольно паравертебрально детям можно применять с 6–7 лет. Из других физических методов используют диадинамотерапию области шейных симпатических узлов, димедрол-электрофорез эндонозально, микроволновую терапию области проекции надпочечников паравертебрально, индуктотермию [8, 9]. Хороший эффект оказывает селективная фототерапия — 20–30 сеансов 4–5 раз в неделю [4]. Не следует забывать о действенности радоновых и сульфидных ванн, которые оказывают рассасывающее, спазмолитическое действие. Под влиянием сульфидных ванн улучшается обмен веществ в коже, ее трофика, усиливается секреция сальных и потовых желез, стимулируются окислительно-восстановительные процессы. Радоновые ванны оказывают выраженное седативное, тормозящее действие на ЦНС, углубляют сон, уменьшают боли, блокируя пути проведения болевых импульсов, благоприятно воздействуют на периферическую нервную систему [8, 9].
Заключение
Больные почесухой, как и все пациенты с хроническими заболеваниями из группы нейроаллергодерматозов, требуют планомерной лечебно-профилактической помощи. Тактика ведения такого контингента больных предусматривает комплексное обследование с целью исключения очагов хронической инфекции, онкологических заболеваний, эндокринных нарушений, санацию очагов хронической инфекции. Базисная терапия заключается в назначении пролонгированных антигистаминных препаратов III поколения. Необходимо объяснить больному целесообразность тщательного обследования, длительной терапии и профилактического лечения.
(Neurodermitis diffusa infantum s. prurigo Besnier)
Синонимы: prurigo diffusa chronica cum lichenificatione; atopic dermatitis; eczema constitutionale; eczema pruriginosum; prurigo diathetica; spatexsudatives Ekzematoid (Rost).
Определение
О природе и клинической индивидуальности или идентичности диффузного нейродермита, почесухи Бенье и атопического дерматита и их сходстве с экземой и с другими «пруригинозными» процессами существует еще немало невыясненных вопросов и споров. В настоящее время преобладающим является мнение, что диффузный нейродермит, почесуха Бенье и атопический дерматит американских авторов — идентичные заболевания. Невыясненность существует в особенности в отношении связи между ними и истинной детской экземой. Последнюю многие авторы называют еще конституциональной или атопической экземой; при этом отмечают, что детская экзема в более старшем возрасте «переходит» в почесуху Бенье, диффузный нейродермит или атопический дерматит.
Мы не разделяем этого мнения о детской экземе. По нашему мнению, существует истинная детская экзема, уже описанная выше, которая обычно проходит бесследно к концу второго года. Кроме того, существует вид экземы у более старших грудных и у маленьких детей, являющаяся первым выражением диффузного нейродермита или диатезной почесухи Бенье или атопического дерматита. Она не проходит к концу второго года жизни, а продолжается и после этого, иногда всю жизнь: для нее характерен ряд морфологических, эволютивных и общих симптомов, которые и индивидуализируют ее.
Бенье описывает как prurigo diathesique хроническое, отличающееся сильным зудом заболевание, с полиморфными изменениями кожи. Оно начинается обычно в первые месяцы жизни. Морфологические изменения кожи напоминают на данном этапе развития сухие подострые экземные процессы, в связи с чем немецкие дерматологи это заболевание причислили к группе хронических экзем, где оно и фигурировало в течение немалого времени. Обычно этим экземным воспалениям предшествовал сильный зуд, легко приводящий к лихенификации кожи, что делало невозможным на данном этапе отдифференцировать это заболевание от диффузного нейродермита. Особая эволюция заболевания, которое начинается в грудном и раннем детском возрасте, особая локализация изменений, сочетание или чередование с рядом других аллергических проявлений (астма, астматический бронхит, сенная лихорадка, строфулюс, припухание лимфатических узлов и вообще наличие более выраженных симптомов общего расстройства всего организма), составляют отличительные черты диатезной почесухи Бенье.
Под названием нейродермита была описана (Брок) группа патологических процессов кожи, в первую очередь — одна ограниченная и одна диффузная формы отличающиеся сильным зудом, лихеноидными папулами и типичной лихенификацией. Как при ограниченных, так, в особенности, при диффузных формах, высыпание напоминает подострые и хронические экземные процессы; поэтому некоторые авторы отнесли нейродермит к хроническим экземам. По своему развитию, общим симптомам и патогенезу нейродермит у грудных и маленьких детей, в особенности его диффузные формы, не отличается от почесухи Бенье. Поэтому независимо от спора о том, следует ли у взрослых диффузный нейродермит идентифицировать с почесухой Бенье, мы считаем, что в грудном и детском возрасте это идентичные заболевания.
Введенное американскими авторами название «атопический дерматит» не дает ничего нового для морфологии, эволюции и нозологии описываемых дерматозов, а. является лишь новым названием нейродермита, почесухи Бенье и подобных им процессов. При создании этого названия исходили из предположения, что в патогенезе этих процессов участвует атопический диатез Коки (A. Coca). Распространение этого понятия и на клинику, как говорит Л. П. Машкиллейсон, не необходимо. Оно лишь обременяет и без того сложную дерматологическую терминологию. Мы не согласны в особенности с полным идентифицированием детской экземы с атопическим дерматитом.
Сущность диффузного нейродермита (почесухи Бенье) в грудном и детском возрасте. Уже давно авторы замечали, да и теперь замечают, различные особенности в части случаев детской экземы. Совокупность этих особенностей является характерной для третьего вида (после себороидного дерматита и истинной детской экземы) экземной реакции в грудном и детском возрасте — нейродермита или почесухи Бенье.
Начало заболевания
Нейродермит возникает также в первые месяцы жизни, но в общем позже, чем истинная детская экзема. В некоторых случаях могут заболеть и дети 4—5 лет. Одним словом, каждая начавшаяся после 4—5-го месяца жизни экзема в грудном и детском возрасте может возбудить подозрение на нейродермит.
Морфология и локализация. Гистопатологическая картина нейродермита соответствует картине подострых и хронических экзем с более выраженным акантозом и почти полным отсутствием интраэпидермальных пузырьков. В начале своего развития в грудном возрасте, при рецидивах и обострениях нейродермита поражение у детей может быть эритемо-отечным и мокнуть, полностью напоминая истинную детскую экзему. Однако при внимательном наблюдении можно обнаружить, что при нейродермите пораженная кожа более сухая, склонна к лихенификации, меньше мокнет и мокнутие менее продолжительно.
В более поздних и более типичных случаях высыпным элементом является лихеноидный узелок, а одновременно с экземоподобными бляшками появляются и отдельные папуло-уртикарные или папуло-везикулезные элементы, напоминающие высыпь при строфулюсе. Также в более поздних стадиях кожа на пораженных участках начинает инфильтрироваться, утолщаться, покрываться ссадинами, корочками, лихенифицируется и темнеет.
Изменения, в особенности вначале, локализуются главным образом на лице, причем наряду со щеками чаще поражается и лоб. Вместе с тем постепенно появляются изменения и на затылке, в локтевых и подколенных сгибах, вокруг рта, на кистях, в области половых органов, на внутренних поверхностях бедер, наружных поверхностях конечностей и на других участках кожи. Вообще диссеминированная и лихенифицированная экзема в грудном и детском возрасте чаще бывает не истинной детской экземой, а нейродермитом.
Эволюция и симптомы
В то время как истинная детская зкзема обычно проходит бесследно приблизительно к концу второго года жизни, почесуха Бенье большей частью с ремиссиями различной продолжительности может продлиться и до полового созревания, а иногда не проходит и до конца жизни. Заболевание развивается приступами, возникающими часто сезонно (главным образом зимой и весной).
До и во время каждого приступа отмечается очень сильный зуд. Зуд делает грудных и маленьких детей, которые болеют диффузным нейродермитом, чрезвычайно неспокойными; они плохо спят, бледны, плаксивы, капризны, худы. При малейшем раздражении у них возникает приступ зуда и дети неудержимо начинают чесаться. С течением времени наступает «холодное» опухание паховых, бедренных и других лимфатических узлов.
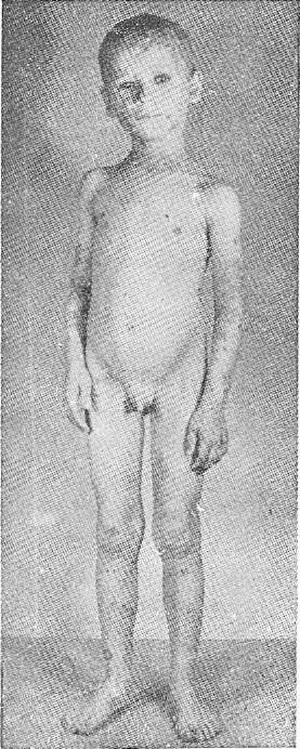
Рис. 2.
Prurigo Besnier у 6-летнего мальчика
Одновременно с кожными явлениями у большинства детей, больных почесухой Бенье, наблюдается аллергический ринит, астматический бронхит, а позже и бронхиальная астма. Эти явления сопутствуют кожным приступам или же чередуются с ними.
Этиология и патогенез. В настоящее время преобладает мнение, что диффузный нейродермит обусловлен особым, врожденным или приобретенным состоянием повышенной чувствительности по отношению к различным экзо- и эндогенным раздражителям антигенного и неантигенного характера. Кожные пробы с различными аллергиями весьма часто бывают положительными; в особенности это касается вдыхаемых аллергенов (пыль, волосы, животного происхождения, растительные продукты и пыльца). Часто обнаруживаются антитела (методом пассивного перенесения). Наблюдаются также положительные комплементсвязывающие реакции, явления коллоидоклазии (положительный индекс Зогана). Однако все попытки установить специфическую аллергическую сверхчувствительность оказались безрезультатными. Удаление аллергенов, по отношению к которым получились положительные кожные пробы не приводило к излечению. Введение их не всегда связано с последующим ухудшением. Неожиданными и неадекватными являются реакции на различные лечебные средства: сильно раздражающие средства могут переноситься кожей хорошо, а с виду индифферентные средства могут вызвать раздражение кожи. Хилл (Hill) допускает, что при нейродермите существует особый местный Х-фактор, обусловливающий склонность к белому дермографизму, сужению сосудов и сверхчувствительности кожи по отношению к различным раздражителям. Тенденция к спазму мелких кровеносных сосудов кожи при нейродермите считается в известной мере аналогичной спазму бронхов при бронхиальной астме, сопровождающей это заболевание.
Обсуждалась роль status thymicolymphaticus, плюригландулярной эндокринной дисфункции, гельминтиаза и торпидной туберкулезной интенции, однако особых доказательств представлено не было.
На основании семейных анкет удалось установить, что нейродертмит развивается главным образом при небрежном, грубом, недостаточно заботливом уходе за детьми.
В отношении диффузного нейродермита было установлено особенно нужное обстоятельство, что он поддается влиянию перемены обстановки, причем улучшается, в частности, при пребывании на море или на высоте более 1200 м над уровнем моря. Считается, что в этих условиях, наряду с устранением раздражающих аллергенов, влияние оказывают и климатические факторы (атмосферное давление, влажность, температура, ветры и пр.).
Из сказанного видно, что этиология и патогенез нейродермита до сих пор все еще остаются невыясненными. Наряду с ролью некоторых трофаллергенов и пылевидных аллергенов, при обсуждении патогенеза всё больше пробивает себе путь предположение, что нейродермит представляет собой своеобразный трофический невроз, развивающийся у людей с функциональной недостаточностью центральной нервной системы (С. Т. Павлов). В подкрепление этого предположения, наряду с данными изложенными выше в разделе о патогенезе экземы, можно привести ещё следующие. Еще Брок, давая наименование этому заболеванию, на основании клинического наблюдения связал его возникновение и развитие с состоянием нервной системы. В настоящее время также известно, наилучшие результаты лечения нейродермита получаются при применении средств, воздействующих на центральную и вегетативную нервы, систему. Клиническое улучшение нейродермита при высокогорном летний, согласно нашим наблюдениям, сопровождается прежде всего нормализацией тонуса вегетативной нервной системы и процессов возбуждения и торможения центральной нервной системы. На роль вегетативной нервной системы в патогенезе нейродермита указывают также исследования А. В. Логинова и О. К. Шапошникова, которые обнаружили в коже больных нейродермитом наличие подобного адреналину вещества и снижение проницаемости кожных сосудов. В качестве непосредственных причин возникновения нейродермита указывают на различные экзогенные и Эндогенные интоксикации.
Диагноз
Если принять во внимание перечисленные особенности морфологии, эволюцию, локализацию и общие симптомы, то поставит диагноз почесухи Бенье сравнительно не трудно. В грудном и раннем детском возрасте ее нужно дифференцировать главным образом от истиной детской экземы и себороидного дерматита; об этом дифференцированном диагнозе говорилось выше. Особое диагностическое значение приписывают сопровождающим детский нейродермит папуло-уртикарным высыпям и уртикарному характеру кожных реакций по отношению к различным аллергенам. У более старших детей почесуху Бенье нужно дифференцировать от prurigo Hebrae, других пруригинозных процессов, некоторых контактно-аллергических дерматитов, от красного плоского лишая, псориаза, золотушного лишая, которые рассматриваются в соответствующих разделах.
Прогноз почесухи Бенье quo ad sanationem всегда серьезный. Как было сказано, заболевание с более или менее продолжительными ремиссиями может продлиться до периода полового созревания и позже. В связи с прогнозом нужно учитывать следующие осложнения и особенности развития некоторых случаев диффузного нейродермита.
При диффузном нейродермите у детей наблюдаются вторичные инфекции, но они значительно слабее и реже, несмотря на очень сильный зуд и расчесы.
В части случаев диффузного нейродермита развивается так называемая атопическая эритродермия. Она может предшествовать или сопутствовать основному заболеванию и остаться после выздоровления последнего. При этом состоянии кожа всего тела светло-красного цвета, напоминает гусиную; она утолщена и не имеет особой склонности к везикуляции и мокнутию. Существует выраженное шелушение, общее увеличение лимфатических узлов, очень сильный зуд. При этой форме очень заметна повышенная чувствительность к различным антигенным раздражителям и более выражена склонность ко вторичной инфекции. В крови обнаруживается выраженная эозинофилия; значительно увеличено число белых кровяных клеток без признаков заболевания крови.
В небольшом числе случаев при почесухе Бенье в возрасте между 16 и 35 годами наблюдается развитие катаракты [ Роксбург (Rox- rurgh), Брунстинг)]
Многолетнее прослеживание участи детей, болевших почесухой Бенье, «оказало следующее: из 84 еще в грудном возрасте от вторичной инфекции умерло 6 (летальность выше, чем в контрольной группе); у 55% больных экземные явления продолжались до 13-летнего возраста, а у многих лиц до 20 лет; в течение первых трех лет жизни выздоровело 27% детей; астма, хронический бронхит и сезонный ринит были обнаружены у 73% больных (в контрольной группе — 5—7%); наиболее часто наблюдалась астма; 22% детей по одному или нескольку раз переболели пневмонией у контрольных — 2%); у 23% больных были головная боль и частая рвота, а у 17% — крапивница (в контрольной группе значительно более низкое число подобных нарушений — до 0%). У детей, родители которых болели экземой, продолжительность заболевания была больше. Вообще диффузный нейродермит у грудных и маленьких детей считается серьезным заболеванием, значительно нарушающим и подвергающим опасности здоровье и дальнейшее развитие детей.
Лечение
Наружное лечение проводят как при истинной детской экземе. Дети больные почесухой Бенье, хорошо переносят дегти. Часто применяется хорошо промытый сосновый деготь, чистый или в комбинациях.
В особенно тяжелых и не поддающихся другому лечению случаях при более значительной инфильтрации кожи можно иметь в виду и внимательно применять рентгенотерапию или пограничные лучи, а во всех случаях — общее облучение ртутно-кварцевой лампой и противозудные ванны. 2 апреля 2019