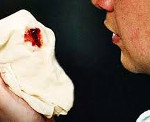
кровь горлом пошла что это
Кровохарканье (гемоптизис)
Кровохарканье или кашель с кровью из дыхательных путей называется гемоптизис. Количество выделяемой крови может колебаться от нескольких прожилок крови, смешанных с нормальной мокротой, до больших количеств чистой крови.
В зависимости от причины кровохарканья могут присутствовать другие симптомы, такие, как повышение температуры тела и затрудненное дыхание.
Нарушение свертывания крови (при использование антикоагулянтов или препаратов, которые растворяют сгустки).
Признаки: Иногда кровотечение из других очагов, таких, как нос или желудочно-кишечный тракт. У людей, принимающих антикоагулянты или тромболитики. Иногда семейная история нарушения свертывания крови.
Бронхоэктатическая болезнь
Признаки: Хронический кашель и выработка слизи у людей с рецидивирующими инфекциями в анамнезе.
Бронхит (острый или хронический)
Признаки: При остром-кашель, который может быть продуктивным или непродуктивным, иногда симптомы инфекций верхних дыхательных путей. При хроническом-продуктивный кашель в течение большинства дней месяца или в течение 3 месяцев в году в течение 2 лет подряд у курильщиков или у людей, страдающих от хронической обструктивной болезни легких.
Некоторые хронические легочные инфекции (туберкулез, грибковые инфекции, паразитарные инфекции или сифилис с поражением легкие)
Признаки: У людей, у которых известно наличие инфекции, развивается повышение температуры тела, кашель, ночная потливость и потеря массы тела. Часто наличие в анамнезе ослабления иммунной системы, вызванного заболеванием или приемом препарата.
Инородное тело
Признаки: Хронический кашель (обычно у младенцев или маленьких детей) без симптомов инфекции верхних дыхательных путей.Иногда повышение температуры.
Сердечная недостаточность
Признаки: Пенистая, розовая мокрота, иногда с прожилками крови. Одышка, ухудшающаяся в положении лежа и возникающая через 1–2 часа после засыпания. Шумы в легких, выслушиваемые через стетоскоп, свидетельствующие о возможном наличии жидкости в легких. Обычно отек ног.
Абсцесс легкого
Признаки: Повышение температуры тела обычно в течение одной или нескольких недель. Кашель, ночная потливость, потеря аппетита и потеря массы тела.
Рак легкого
Признаки: Ночная потливость и потеря массы тела. Обычно у людей среднего возраста или пожилых с интенсивным курением в анамнезе.
Пневмония
Признаки: Повышение температуры тела, чувство болезни, кашель и одышка. Внезапное появление боли в груди при глубоких вдохах. Некоторые необычные звуки при дыхании, выслушиваемые через стетоскоп.
Тромбоэмболия легочной артерии (внезапная закупорка артерии в легких сгустком крови, часто при онкологических заболеваниях, адинамии, образованиях сгустков крови в ногах, беременности, применении противозачаточных таблеток, перенесенных хирургических вмешательствах в недавнем прошлом, а также семейный анамнез подобного заболевания).
Признаки: Внезапное появление боли в груди, которое обычно усиливается при вдохе, одышка, учащенное сердцебиение и учащенное дыхание
Легочный васкулит (синдром Гудпасчера или гранулематоз с полиангиитом)
Признаки: Усталость и потеря массы тела. Часто кровь в моче. Иногда одышка, отек ног.
Кровотечения из глотки
Кровотечения из глотки встречаются не так часто, как, например, носовые кровотечения. Поэтому человек, столкнувшись с этим симптомом, поддаётся панике и первое, что приходит ему на ум — туберкулёз лёгких. Но у данного лор-симптома есть много других причин.
Кровь может попасть в глотку из полости носа и носоглотки, например, при наличии аденоидов, воспалительных процессов в носу, а также из трахеи или гортани. Злокачественные и доброкачественные образования носоглотки могут также служить причиной глоточного кровотечения.
Кровотечения наблюдаются при повреждении стенок сосудов, расположенных в миндалинах.
Причиной проявления данного симптома могут стать фарингиты и другие острые воспалительные процессы в слизистой оболочке глотки. Кровотечение из глотки может наблюдаться при остром тонзиллите, образованиях на стенках сосудов (аневризмах) и заглоточном абсцессе.
Спровоцировать выделение крови из глотки могут сильное откашливание, физические нагрузки. Часто глоточное кровотечение наблюдается у людей, страдающих заболеваниями крови, болезнями лёгких, почек и других внутренних органов.
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
Кровотечения из глотки могут быть последствиями перенесённых операций по частичному или полному удалению нёбных миндалин, удалению аденоидов.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Бывает, что пациенты путают кровотечение из глотки с выделением крови по утрам из больных рыхлых дёсен.
Привести к кровотечениям могут различные травмы и повреждения глотки: огнестрельные ранения, колюще-режущие раны, термические или химические ожоги. Внутренние повреждения стенок глотки могут быть вызваны попаданием внутрь инородного предмета. Глотка — очень важный орган, который участвует в дыхательном и питательном процессах. Рядом с глоткой расположены сонные артерии, шейный отдел позвоночника, пищевод, поэтому любые повреждения глотки очень опасны и могут привести к неблагоприятному исходу. При травмах глотки требуется оперативная медицинская помощь!
При обнаружении данного симптома необходимо обратиться к врачу, чтобы верно диагностировать болезнь и получить эффективную схему лечения. Сначала врачу необходимо будет исключить лёгочное кровотечение. Как правило, кровотечение из лёгких гораздо обильнее, чем глоточное, и не такое продолжительное. Кровотечения из глотки обычно не сопровождаются кашлем, в то время как при кровотечении из лёгких кровь выделяется во время приступов кашля. Кровь из глотки гораздо быстрее свёртывается, нежели кровяные выделения из лёгких. Дальнейшая схема лечения зависит уже от выявленной причины, вызвавшей это патологическое состояние.
Кровохарканье ( Гемоптизис )
Кровохарканье (гемоптизис) – это респираторный симптом, характеризующийся откашливанием прожилок или сгустков крови. Может свидетельствовать об инфекциях и опухолях дыхательных путей, торакальных травмах, сосудистых поражениях, системных заболеваниях, коагулопатиях. Кровохарканье относится к потенциально опасным состояниям, т.к. может перерасти в фатальное легочное кровотечение, поэтому всегда требует незамедлительной и тщательной диагностики. Топическое определение источника кровотечения включает фибробронхоскопию, рентген и КТ легких. До приезда СМП необходимо сохранять покой, лежать с приподнятым изголовьем, можно принять гипотензивные и противокашлевые средства.
Общая характеристика кровохарканья
Причины и механизмы развития кровохарканья (гемоптизиса) в целом аналогичны этиологии и патогенезу легочного кровотечения (гемоптоэ). Разница между этими состояниями, главным образом, количественная: при откашливании небольшого количества крови (менее 50 мл в сутки) принято говорить о кровохаркании, при выделении большего объема – о кровотечении.
Возникновению гемоптизиса может предшествовать упорный кашель, гипертонический криз, интеркуррентные заболевания. Спровоцировать данный симптом может активная физическая нагрузка, тепловые и водные процедуры, например, парение в бане, парафинотерапия, общие ванны и лечебные души. Также началу кровохарканья нередко способствуют метеорологические факторы: повышение атмосферного давления, холодная или жаркая погода.
Обычно кровохарканье начинается внезапно. Во время очередного откашливания мокроты пациент замечает в ней следы крови. Некоторые больные отмечают предвестники кровохарканья: першение (щекотание) и клокотание (бульканье) в горле, загрудинную боль, иногда – неприятное тепло, разливающееся по грудной клетке. На фоне затрудненного дыхания возникает кашель с выделением крови. При этом ощущается солоноватый привкус крови во рту и ее специфический запах.
Кровь при гемоптизисе выделяется периодически, не при каждом кашлевом приступе. В одних случаях кровохарканье имеет вид прожилок в слюне или мокроте, в других ‒ отдельных плевков алой (свежей) либо темной (старой) крови. Если выделение алой крови повторяется при кашле систематически, считается, что у больного началось легочное кровотечение. Во время эпизода кровохарканья пациент бледнеет, выглядит испуганным, чувствует слабость во всем теле, головокружение. Хронические и рецидивирующие приступы гемоптизиса приводят к анемизации.
Причины кровохарканья
Опухоли легких и бронхов
Гемоптизис нередко отмечается при различных опухолевых процессах дыхательных путей, хотя и не является обязательным симптомом бронхолегочных неоплазий. Кровохарканье может быть вызвано прорастанием опухолью сосудов бронхиальной стенки, сдавлением и узурацией крупных артериальных стволов быстро растущим новообразованием, распадом опухолевой массы, содержащей новообразованные сосуды. Треть пациентов с опухолевыми заболеваниями впервые обращается к врачу именно по причине рецидивирующего кровохарканья. Данный признак может указывать на следующие неопластические процессы:
Туберкулез легких
При кровохаркании туберкулезный больной откашливает слизисто-гнойную мокроту с ярко-красными кровяными включениями или отдельные плевки чистой крови. При длительном нахождении крови в полости каверны ее цвет становится темно-коричневым или ржавым. Во время кашля больные ощущают жжение груди и могут точно указать пораженную сторону и источник гемоптизиса. О начале легочного кровотечения сигнализирует обильное откашливание алой пенящейся крови или кровяных сгустков.
Пневмонии
С кровохарканьем протекают различные морфологические (долевая, геморрагическая, атипичная) и этиологические формы пневмонии (пневмококковая, клебсиеллезная, стафилококковая). Вначале пациента беспокоят общие симптомы – слабость, лихорадочно-интоксикационный синдром, ознобы, одышка. Кашель с кровохарканьем присоединяется уже в развернутой фазе пневмонии. При различных видах воспаления легких кровохарканье имеет свои отличия:
«Кровавая мокрота» также встречается при ряде других пневмоний. Так, приступообразный мучительный кашель с отделением мокроты ржаво-коричневого цвета отмечается при бензиновой пневмонии. Примесь крови в слизисто-гнойном секрете может обнаруживаться при легочном воспалении орнитозной и микоплазменной этиологии. Геморрагические осложнения в виде кровохарканья, желудочных кровотечений, гематурии характерны для легионеллезной пневмонии. В целом же, кровохарканье не является специфическим признаком пневмонии, поэтому при его обильном или упорном характере необходимо искать другие причины, прежде всего – туберкулез и рак легкого.
Заболевания бронхов
Кашель любой этиологии относится к наиболее частым факторам, провоцирующим кровохарканье. Кашлевые пароксизмы сопровождают различные заболевания легких и сердечно-сосудистой системы, но прежде всего, ассоциируется с патологией трахеобронхиального дерева. Установлено, что около 60-70% случаев кровохарканья обусловлены тем или иным поражением бронхов:
Грибковые и паразитарные инвазии
Гемоптизисом осложняются легочные формы различных гельминтозов. В подобных случаях развитие геморрагического синдрома может быть обусловлено миграцией паразитов через легкие (шистосомоз, аскаридоз, стронгилоидоз), образованием кист и очагов деструкции (парагонимоз, эхинококкоз). Кашель возникает приступообразно, нередко сопровождается бронхоспазмом, одышкой. Мокрота слизистая или слизисто-гнойная с вкраплениями крови. При микроскопии в секрете бронхов могут определяться личинки гельминтов. По мере прогрессирования паразитарного очага в легких кровохарканье усиливается вплоть до гемоптоэ.
С явлениями кровохарканья протекают некоторые грибковые инвазии: актиномикоз, кандидоз, аспергиллез органов дыхания. Развитию геморрагической симптоматики способствует прорастание мицелия, выделение грибками протеолитических ферментов, расплавляющих легочную ткань. Кровохарканье чаще необильное, эпизодическое, в виде включений крови в откашливаемом секрете. Клиническую картину дополняет надсадный кашель, повышенная температура тела, одышка. Верификации диагноза и вида пневмомикоза способствует обнаружение грибка в секрете и бронхиальных смывах.
Эндометриоз легких
Для легочной формы эндометриоза типично кровохарканье, которое повторяется во время месячных. Объем гемоптизиса варьирует от небольшого до значительного, приводящего к анемии, и не зависит от менструальной кровопотери. В мокроте могут присутствовать обрывки эндометриоидной ткани. Кровохарканье возобновляется не каждую менструацию, степень его выраженности также различается от цикла к циклу.
Во время беременности кровохарканье прекращается, однако после медаборта откашливание кровянистой мокроты может стать более регулярным и обильным. Кроме кашля и гемоптизиса, эндометриоз легких сопровождается ноющими или колющими болями в груди. Все проявления типичны для женщин репродуктивного возраста.
Травмы бронхов и легких
Откашливание крови может быть связано с прямым механическим повреждением дыхательных путей, при котором происходит нарушение целостности бронхиальных и легочных артерий, пропитыванием паренхимы легких кровью. При этом в генезе кровохарканья всегда четко прослеживается связь с воздействием травмирующего фактора. Гемоптизис может возникать сразу после травмы или отсрочено, быть однократным или сохраняться несколько суток.
Сердечно-сосудистая патология
Наследственные и врожденные заболевания
Генетические и врожденные дефекты не играют ведущей роли в структуре этиофакторов гемоптизиса. Как правило, легочные геморрагические проявления развиваются вторично, на фоне морфологических и функциональных изменений в легких. Реже, например, при ангиодисплазиях, причиной кровохарканье становится первичная неполноценность стенок сосудов легких.
Аутоиммунные заболевания
Синдром кровохарканья может сопровождать клинику васкулитов, протекающих с поражением легочных сосудов: синдрома Гудпасчера, гранулематоза Вегенера, аллергической пурпуры (болезни Шенлейн–Геноха). Для системных васкулитов характерны полиорганные поражения (кожный, суставной, почечный, легочный и др. синдромы), склонность к геморрагиям. Кровохарканье носит рецидивирующий характер, может прогрессировать в легочное кровотечение. Иногда гемоптизис сопутствует саркоидозу, болезни Бехчета, узелковому полиартерииту и другим аутоиммунным патологиям.
Иммунокомплексный механизм, предположительно, лежит и в основе идиопатического гемосидероза легких, характеризующегося рецидивирующими альвеолярными кровоизлияниями. Этот фактор и определяет клинику заболевания – постоянный сухой кашель, во время которого отхаркиваются плевки крови без примесей, одышка. При длительном кровохаркании развивается анемический синдром (головокружение, слабость, мушки перед глазами). Заболевание манифестирует в детском возрасте.
Болезни крови
Гематологические нарушения, как причины кровохарканья, встречаются сравнительно редко. В этих случаях гемоптизис обусловлен либо патологией различных звеньев гемостаза, либо ятрогенными факторами – неправильным назначением и применением кроверазжижающих медикаментов. Среди состояний, осложняющихся кровохарканием, рассматриваются:
Обследование
Многообразие причин кровохарканья ставит перед медицинскими специалистами серьезные диагностические задачи, которые должны быть решены в кратчайшие сроки. Предположительно определить ведущие этиофакторы помогает внимательное изучение анамнеза, оценка данных внешнего осмотра и аускультативного исследования. Первичная диагностика проводится терапевтами и пульмонологами, в дальнейшем с учетом причины кровохарканья курация пациента может осуществляться фтизиатром, ревматологом, онкологом. Для получения объективных данных при кровохаркании используются:
Кровохарканье в процессе диагностики дифференцируют с кровотечением из варикозных вен пищевода, желудка. При гемоптизисе кровь откашливается с мокротой, чаще имеет алый цвет, щелочную реакцию. Длительность кровохарканья – от нескольких часов до нескольких суток. Кровохарканье никогда не случается во сне, без отхаркивания выделение крови из дыхательных путей наружу невозможно.
При кровотечении из ЖКТ кровь выделяется с рвотными массами («кофейная гуща»), рвота обильная и кратковременная, реакция крови кислая, характерен дегтеобразный стул. Пищеводное кровотечение сопровождается отрыжкой, выделяемая кровь имеет бурый цвет, сгустки, неприятный кислый запах. Иногда за кровохарканье ошибочно принимают кровотечения из носа или десен.
Симптоматическое лечение
Первоочередные лечебные мероприятия направлены на остановку кровохарканья и предотвращение его прогрессирования в легочного кровотечение. Если кровохарканье началось дома, необходимо вызвать бригаду СМП и не оставлять больного одного до приезда медиков. Необходимо уложить пациента в кровать, придать ему полусидячее положение или приподнять головной конец. Нужно постараться успокоить больного, убедить его спокойно дышать, не разговаривать, не форсировать кашель. Для обеспечения достаточного доступа кислорода следует расстегнуть одежду, извлечь зубные протезы, открыть окно или дать кислород через носовой катетер.
Разрешается положить пациенту на грудь пузырь со льдом или предложить глотать кусочки льда с интервалом 15-20 минут. Из лекарственных средств допустим прием легких транквилизаторов при излишнем возбуждении, противокашлевых средств при упорном кашле, гипотензивных препаратов при повышенном АД, периферических вазодилататоров (нитросорбида) под язык. Симптоматическая терапия при кровохарканье на догоспитальном этапе включает введение с гемостатической целью раствора аминокапроновой кислоты, кальция хлорида, транексамовой кислоты внутривенно, инъекции викасола внутримышечно.
До прекращения кровохарканья категорически запрещается:
Внимание (это важно)!
Следует помнить, что даже небольшое однократное или периодически повторяющееся кровохарканье может явиться предвестником массивного легочного кровотечения. Аспирация или заглатывание больным части крови, выделяющейся из различных отделов дыхательных путей, зачастую делает затруднительной оценку истинных масштабов кровопотери. Даже единичный эпизод кровохарканья – повод для незамедлительного обращения врачу и тщательного всестороннего обследования.
Глоточное и гортанное кровотечение
Глоточное кровотечение
Причины. Огнестрельные и неогнестрельные ранения глотки, в т.ч. ятрогенные после аденоидэктомии, тонзилэктомии, юношеские ангиофибромы, ангиомы, распадающающиеся злокачественные опухоли, варикозно расширенные вены небных дужек, задней стенки глотки, корня языка, нарушение свертывающей системы крови.
Симптомы. Выделение свежей крови из полости рта, иногда из полости носа. Возможны кашель, рвота с примесью измененной темной крови. Источник кровотечения выявляют при орофарингоскопии. Обычно видно свежую кровь, стекающую по задней стенке глотки и мягкому небу, а также кровь из миндаликовых ниш, следы крови на языке.
Осложнения. Геморрагический шок, постгеморрагическая анемия.
Первая врачебная помощь. Больного помещают на бок, прикладывают холод на область шеи, назначают кровоостанавливающие препараты. По показаниям выполняют тампонаду носоглотки (заднюю тампонаду носа), прижимают кровоточащую рану в ротоглотке (миндаликовая ниша) марлевым тампоном на зажиме с растворами кровоостанавливающих препаратов, гемостатической губкой. Пострадавшего срочно эвакуируют в оториноларингологическое отделение.
Специализированная помощь оказывают с учетом этиологического фактора, локализации кровотечения, степени кровопотери, тяжести состояния пациента, эффективности предшествующего лечения.
Для этого повторно производят аденоидэктомию, тампонаду носоглотки, лигирование сосудов, наложение тонзиллокомпрессора, прошивание миндаликовых ниш кетгутом, воздействуют на кровоточащие участки физическими факторами – электрокоагулятором, криоаппликатором, низкочастотным ультразвуком, высокоэнергетическим лазером, радиоволной.
Остановка кровотечения из глотки бывает затрудненной. У некоторых пострадавших после предварительной трахеостомии выполняют тугую тампонаду глотки, а при угрожающем кровотечении – перевязку наружной сонной артерии.
При сосудистых опухолях глотки осуществляют склерозирующую терапию, гемостатическую терапию. При постгеморрагической анемии в/в вводят эритроцитарную массу, плазму.
Гортанное кровотечение
Причины. Огнестрельные и неогнестрельные ранения гортани, повреждение слизистой оболочки гортани инородным телом с острыми краями, сосудистая или распадающаяся злокачественная опухоль, изъязвления различной природы, перенапряжение голоса на фоне заболеваний, приводящих к застою в системе верхней полой вены (пороки сердца, цирроз печени).
Симптомы. Наружное кровотечение из раны, выделение воздуха из раны, кровохаркание, затруднение дыхания вследствие затекания крови в нижние дыхательные пути. В полости рта, в глотке, гортани — следы свежей крови.
Осложнения. Аспирационная асфиксия, пневмония, геморрагический шок, постгеморрагическая анемия.
Первая врачебная помощь. Пациента укладывают на бок. На область шеи прикладывают холод. При незначительном наружном кровотечении на рану накладывают асептическую повязку. Назначают гемостатические препараты. При угрожающем кровотечении прижимают сонную артерию к поперечному отростку C-VI позвонка (на уровне перстневидного хряща). Пострадавшего в срочном порядке переводят в стационар.
Специализированная помощь. При продолжающемся наружном кровотечении на кровоточащие сосуды накладывают лигатуры. При невозможности определить источник кровотечения прибегают к перевязке приводящих сосудов – верхней щитовидной, нижней щитовидной или наружной сонной артерии.
Незначительное кровотечение может быть остановлено физическим воздействием – радиоволной, высокочастотным лазером, криоаппликатором. Гортанное кровотечение, связанное с биопсией злокачественной опухоли, не прекращающееся после применения гемостатических препаратов, останавливают тампонадой полости гортани. Предварительно выполняют трахеостомию.
Кашель с кровью
Содержание статьи
Единичные покашливания или редкий кашель – это нормальная реакция дыхательной системы на раздражители (пыль, химические вещества в воздухе). Проникновение вирусов или микробов в дыхательную систему может привести к инфекционному кашлю. Он обычно сухой, с постепенным переходом во влажный, с выведением прозрачной, желтоватой или белой мокроты. Но иногда возникает сильный сухой кашель с прожилками крови, и это может сильно напугать пациента. Когда такое возможно, что это значит и насколько опасно такое состояние?
Кашель с кровью: причины болезни у взрослого
При каких болезнях типично кровохарканье
Появление мокроты с кровью при кашле называют кровохарканьем, оно возможно при различных болезнях:
Помимо этого, примеси крови в откашливаемой слизи возможны при поражениях носоглотки (в том числе носовом кровотечении), верхних отделов пищеварительного тракта.
Методы диагностики
Так как кашель с кровью может быть проявлением серьезной болезни, важно как можно быстрее и точнее поставить диагноз. Необходим комплекс лабораторных исследований и обязательно рентгенография или КТ, УЗИ или МРТ, чтобы определить источник кровотечения, особенно если оно достаточно сильное. Иногда кровь может поступать не из респираторной системы, а из мягких тканей, плевральной полости или пищевода.
Важен подробный анамнез – все проблемы со здоровьем, которые предшествовали появлению кашля (курение, травмы, простуды, боль в животе и т.д.). Они могут указать на возможные причины. Если источник кровотечения – в бронхах, дополнительно может быть назначена бронхоскопия. Все процедуры диагностики обычно выполняют в условиях госпитализации в клинику.
Методы диагностики
Лечение
Важно помнить, что кровохарканье – это лишь симптом. Важно лечить основное заболевание и предпринимать усилия по остановке кровотечения. Если это воспалительные процессы (пневмония, бронхиты), показан курс антибиотиков и противовоспалительная терапия в комбинации с препаратами для регуляции свертывания крови. Также показано регулярное очищение бронхов от кровавой мокроты (санация).
Профилактика
Основные методы профилактики кровохаркания – это предотвращение патологий, которые его вызывают. Важен отказ от курения, ведение здорового образа жизни, регулярные занятия спортом, своевременное лечение простуды.