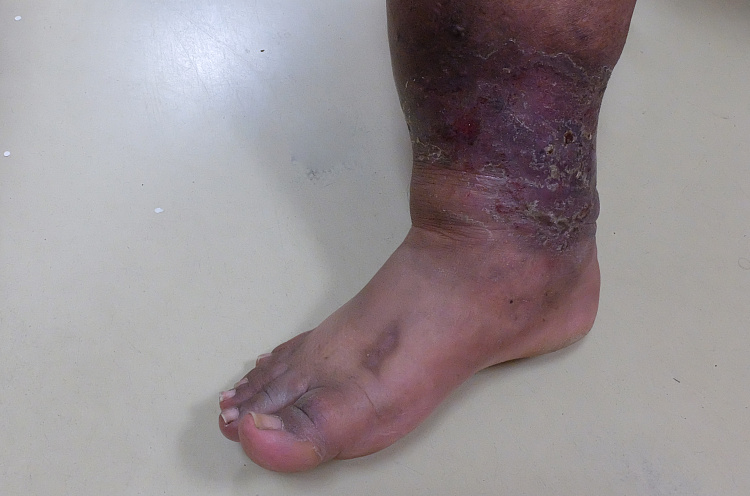
ладони синеют что это
Синдром Рейно
Поделиться:
Замечали ли вы когда-нибудь, что у вас синеют или краснеют пальцы на холоде или при стрессе? А может быть, кожа пальцев меняет цвет даже без видимой причины? Иногда эти симптомы могут сигнализировать о серьезных проблемах со здоровьем.
Как проявляется синдром Рейно
Синдром Рейно протекает в виде приступов с онемением и изменением цвета кожи пальцев длительностью 15–20 минут. Спровоцировать приступ может стрессовая ситуация или холод а иногда провоцирующий фактор не очевиден.
Конечно, неприятные ощущения в пальцах и покраснение на холоде бывают и у здоровых людей, это нормальная реакция сосудов кожи. Но у людей с синдромом Рейно можно заметить важное отличие — последовательное изменение окраски кожи пальцев: они сначала заметно бледнеют, потом синеют и в конце приступа краснеют. При этом вовлекаются все пальцы, кроме первых (больших).
Читайте также:
Туннельный синдром
Кроме пальцев могут вовлекаться уши, кончик носа, язык. Часто присоединяется покалывание, онемение и даже боль в пальцах, которые проходят по завершении приступа.
Причины появления
Предположительно, в основе лежит генетическая предрасположенность. А сам синдром обусловлен кратковременным спазмом мелких сосудов.
Выделяют первичный синдром (болезнь) Рейно и вторичный синдром Рейно. В подавляющем большинстве случаев (примерно в 90 %) встречается первичный синдром Рейно. Само по себе это заболевание хоть и неприятно, но для жизни и здоровья не опасно. Обычно первые симптомы проявляются в молодом возрасте (в 20–30 лет).
Вторичный синдром Рейно всегда возникает на фоне другой болезни и может быть сигналом серьезного заболевания (например, склеродермии, гипотиреоза, сахарного диабета, сирингомиелии и др.). Поэтому если у вас есть симптомы, характерные для синдрома Рейно, и тем более если они появились в зрелом возрасте, необходимо пройти тщательное обследование.
Кто в группе риска
Среди факторов риска наиболее значимые:
И первичный, и вторичный синдром Рейно могут усиливаться при употреблении веществ, вызывающих спазм сосудов (например, при курении, употреблении крепкого кофе), применении сосудосуживающих препаратов (например, триптанов от мигрени).
Необходимые обследования
Если вы подозреваете у себя синдром Рейно, то в первую очередь необходимо обратиться к терапевту. Будьте готовы подробно ответить на вопросы о времени возникновения симптомов, возможных провоцирующих факторах, характере вашей работы, а также о других проблемах со здоровьем.
Все эти детали необходимы для планирования дальнейшего обследования и исключения вторичного синдрома, ведь крайне важно установить, не вызваны ли симптомы другим заболеванием. Для вторичного синдрома, в отличие от первичного, характерны следующие признаки:
После беседы с терапевтом, возможно, потребуются консультации других специалистов — ревматолога, флеболога, сосудистого хирурга, эндокринолога, невролога — с последующими обследованиями.
Лечение: с таблетками и без
Если при обследовании выявлен вторичный синдром Рейно, то в первую очередь проводится лечение основного заболевания.
Применяют как медикаментозные, так и немедикаментозные методы лечения. Наиболее часто используют следующие лекарства:
Активно применяются физиотерапия, иглоукалывание, массаж. И крайне редко, лишь при неэффективности других методов лечения, приходится прибегать к хирургическому лечению.
Товары по теме: [product strict=»Нифедипин, ФЕНИГИДИН, НИФЕКАРД, КОРДИПИН, КОРДАФЛЕКС, КОРИНФАР, КАЛЬЦИГАРД»](Нифедипин), [product strict=»Амлодипин, НОРВАСК, ЭГИПРЕС, КАРДИЛОПИН, НОРМОДИПИН, ТЕНОКС, КАЛЧЕК, АМЛОВАС, ЭКВАМЕР»](Амлодипин), [product strict=»Дипиридамол, КУРАНТИЛ, АГРЕНОКС»](Дипиридамол), [product strict=»Но-Шпа»](Но-Шпа)
Посинение пальцев рук
Посинение пальцев рук – достаточно распространённая жалоба, которую предъявляют пациенты как пожилого, так и молодого возраста. Более половины пациентов не считают данный симптом серьезным поводом для обращения к специалисту и занимаются самолечением. Как правило, такой подход не только не эффективен, а еще и приводит к усугублению состояния – развиваются осложнения. Несмотря на то, что работоспособность резко снижается, многие все-равно игнорируют сложившуюся ситуацию, что в последующем приводит к полному обездвиживанию.
Юсуповская больница – лучшее медучреждение Москвы, которое на высоком уровне в любое время дня и ночи оказывает квалифицированную помощь. Специалисты Юсуповской больницы настаивают на обязательных профилактических осмотрах, на адекватном лечении острых состояний и профилактике обострений хронических. Причинами посинения пальцев рук довольно часто выступают запущенные хронические заболевания. Врачи Юсуповской больницы имеют знания и все необходимое оборудование чтобы установить причину, которая привела к возникновению данного симптома. Запись к специалисту Юсуповской больницы проводится по телефону или онлайн.
Причины
Поврежденный палец практически сразу отекает и меняется цвет кожных покровов. Рентгенологическое исследование ушибленной конечности позволяет оценить состояние костей. Врач-травматолог в обязательном порядке осматривает пострадавшего, при необходимости назначает диагностические исследования и лечение.
Если причиной посинения пальцев не является травматическое повреждение, то обязательно необходимо обратиться к врачу для исключения угрожающих жизни состояний и для подбора эффективной терапии.
Заболевания сосудов и сердечной мышцы очень часто сопровождаются появлением данного симптома. Посинение пальцев рук может быть симптомом таких заболевания, как болезнь Рейно, болезнь Бюргера, криоглобулинемия и отсутствие или неадекватность лечения могут привести к усугублению состояния и даже к ампутации.
В случае, когда посинение пальцев сопровождается зудом, гиперемией и отеком необходимо исключить аллергическую реакцию.
Тщательный сбор анамнеза заболевания так же может помочь установить причину – сделанный накануне маникюр, ссадины, мелкие раны пальцев руки т.д. могут послужить местом присоединения инфекции и как следствие – палец меняет свой цвет.
Посинением пальцев рук сопровождаются такие серьезные заболевания, такие как васкулит, склеродермия, системная красная волчанка и т.д. Пальцы могут приобрести синюшный оттенок в следствии воздействия низких температур.
В любом случае, чтоб обезопасить себя и предотвратить осложнения, необходимо обратиться в хорошее медицинское учреждение с лучшими специалистами, такое как Юсуповская больница. Каждому пациенту больницы оказывается, как высококвалифицированная помощь, так и надлежащий уход.
Лечение
В случае травматического повреждения необходимо доставить пострадавшего в травмпункт, где смогут провести рентгенологическое исследование, диагностировать или исключить перелом. По результатам исследования можно будет планировать дальнейшее ведение пациента.
Если синюшность пальцев рук не связана с травмой – необходимо обратиться к специалисту Юсуповской больницы для обследования и при необходимости – лечения. Только хороший специалист сможет определить причину возникновения посинения пальцев рук, а в Юсуповской больнице для этого созданы все условия.
В зависимости от причины, зависит и лечение. Оно может быть, как медикаментозное, так и при необходимости – хирургическое.
Лучшее оборудование и компетентные специалисты своего дела помогут решить любую проблему, касающуюся здоровья. Комфортные условия, продуманный досуг и внимание персонала помогут восстановиться максимально быстро и качественно. Запись на прием по телефону и онлайн
Синюшность кожи причины, способы диагностики и лечения
Синюшность кожи или цианоз – патологический процесс, для которого характерен синюшный оттенок кожных покровов и слизистых вследствие высокого содержания в крови восстановленного гемоглобина. Нередко он сигнализирует о наличии гипоксии, анемии и полицитемии. Многие заболевания сердечно-сосудистой системы сопровождаются посинением кожи на верхних и нижних конечностях. Это связано с нарушением кровообращения.
Симптомы синюшности кожи
По механизму возникновения врачи делят цианоз на 2 вида:
Периферический цианоз вызывает следующие проявления:
Если цианоз вызван сердечной недостаточностью, то у пациента отмечается одышка в состоянии покоя или при любой нагрузке, быстрая утомляемость и отеки.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 07 Декабря 2021 года
Содержание статьи
Причины
Диффузное посинение кожи возникает на фоне таких причин:
Периферический цианоз может поражать уши, глаза, щеки и губы, пальцы, руки и ноги, шейку матки и половые губы. Он развивается из-за непроходимости артериальных сосудов или тромбофлебита нижних конечностей. В редких случаях периферическое посинение кожи сигнализирует о бронхиальной астме и эмфиземе легких.
У женщин обычно диагностируется акроцианоз, не связанный с окклюзирующим поражением артерий, а возникающий при спазме мелких сосудов вследствие переохлаждения. Он поражает пальцы, кисти и стопы. Они могут сильно потеть и опухать. При таком нарушении кожный покров длительное время не возвращает прежнюю здоровую окраску. Болевой синдром отсутствует, трофические изменения и язвы не появляются. Также акроцианоз возникает при отравлении лекарственными препаратами, угарным газом, ядами и наличии дефектов межжелудочковой перегородки.
Цианоз, развивающийся в течение нескольких минут, считается признаком эмболии легочной артерии и асфиксии. Если патология развивается от нескольких часов до суток, то это может быть симптомом бронхиальной астмы и пневмонии, хронических заболеваний сердца и легких.
Цианоз может встречаться у новорожденных детей по причине тонкой кожи и морфологически несовершенных органов дыхания. Такой процесс не несет опасности для ребенка, но родителям все равно следует проконсультироваться с педиатром.
К провоцирующим факторам развития цианоза относятся:
Цианоз может возникать у пожилых людей и у женщин во время беременности.
Диагностика
В первую очередь, врач осматривает пациента с прослушиванием дыхания и сердечных тонов, выявляет дополнительные симптомы. Чтобы поставить точный диагноз, он может назначить несколько диагностических исследований:
Для диагностики синюшности кожи в сети клиник ЦМРТ применяют такие методы:
Синдром Рейно
Синдром Рейно – заболевание сосудов, находящихся на периферии тела. Оно приводит к нарушению кровотока в стопах и кистях. Синдром служит признаком множества заболеваний – указывает на ревматизм, эндокринные нарушения, психические заболевания.

Причины появления и симптомы
Заболевание встречается у женщин в 5 раз чаще, чем у мужчин. Оно не относится к числу редких, так как диагностируется почти у 5% взрослого населения. Причиной появления болезни специалисты называют в первую очередь врожденные особенности. В некоторых случаях патология развивается из-за приобретенных изменений структур сосудов.
Провоцирующими факторами называют:

Патология Рейно имеет одну характерную особенность – она всегда симметрична. Если боль появилась на одной руке, то через некоторое время она будет и на второй. Это утверждение касается и ног.
Приступ болезни можно разделить на три фазы:

Для диагностики врач опрашивает пациента. Если подтверждается, что он имеет необычную чувствительность к холоду, у него часто становятся белыми или синеватыми пальцы, врач поставит диагноз “Феномен Рейно” и отправит к неврологу.
Синдром Рейно – лечение
Терапией болезни Рейно занимается невропатолог или невролог. Лечение назначается в виде комплекса мероприятий. Больному прописывают препараты для:
Необходимо устранить причину приступы. Например, сменить профессию, или повысить температуру в квартире. Большую пользу приносит физиотерапия. Используют ультрафиолет, гальванические ванны, электрофорез.
Синдром Рейно – профилактика
Чтобы болезнь не развивалась, специалисты рекомендуют тренировать сосуды с помощью контрастного душа и ванночек для рук и ног. Сначала пальцы опускают в горячую воду, затем в холодную, и повторяют несколько раз. Последней всегда должна оставаться ванночка с холодной водой. Смена температуры заставляет сосуды сжиматься и расширяться. В результате они начинают правильно реагировать на внешние воздействия.
Больные должны беречь себя – всегда носить перчатки и теплую обувь. Нужно избегать продуктов, вызывающих сужение сосудов. В первую очередь это кофе.
Болезнь Рейно не заразна, не передается по наследству, она в большинстве случаев носит врожденный, а не приобретенный характер. Патология не обязательно передастся всем потомкам, но у некоторых она может возникнуть. Таким людям нужно уделять особенное внимание профилактике: держать руки в тепле, стараться не травмировать пальцы, не нервничать, тренировать нервную систему, используя аутотренинг и другие методики воздействия на сосуды и мускулатуру. Нужно избегать вибрации. Категорически запрещено курение – эта вредная привычка отрицательно влияет на сосуды, приводит к их деформированию и способна даже вызвать гангрену пальцев.
Синдром Рейно – заболевание, которое раз возникнув, никогда не исчезнет полностью. Избавиться от него можно только хирургическим способом, но такое лечение требуется крайне редко. Физиопроцедуры, полезные привычки и предусмотрительность помогут свести количество приступов к минимуму и избежать опасных последствий.
Синдром Рейно
Синдром Рейно (СР) — это эпизодическое нарушение периферической циркуляции вследствие локальной артериальной вазоконстрикции (спазм) дигитальных артерий и кожных сосудов в ответ на воздействие холода или эмоциональный стресс. Клинически синдром проявляет
Синдром Рейно (СР) — это эпизодическое нарушение периферической циркуляции вследствие локальной артериальной вазоконстрикции (спазм) дигитальных артерий и кожных сосудов в ответ на воздействие холода или эмоциональный стресс. Клинически синдром проявляется резко очерченными изменениями цвета кожи пальцев кистей. В основе повышенного спазма сосудов лежит дефект центральных и локальных механизмов регуляции вазомоторных реакций.
Распространенность СР в общей популяции составляет 3–5% и различается между отдельными климатическими зонами [1]. Заболевание начинается преимущественно в подростковом или молодом возрасте и у женщин встречается чаще, чем у мужчин. Наблюдается тенденция к семейной агрегации заболевания.
Выделяют первичный и вторичный СР. Первичный, или идиопатический, СР характеризуется спазмом пальцевых артерий и терморегуляторных сосудов кожи при воздействии холода, без каких-либо признаков поражения сосудов. При вторичном СР наблюдается сочетание синдрома Рейно с симптомами других заболеваний.
Наиболее часто при СР поражаются кисти рук. Основным клиническим признаком СР является последовательная смена окраски кожи пальцев кистей на холоде. В начале приступа вазоспазма обычно появляется бледная окраска кожи, после чего в течение нескольких минут кожа приобретает синевато-фиолетовый оттенок. Вазоспазм обычно длится 15–20 мин и завершается быстрым восстановлением кровотока, о чем свидетельствует интенсивно розовая окраска кожи (реактивная гиперемия).
У некоторых больных приступы вазоспазма сопровождаются ощущением замерзания кистей, онемением и покалыванием в пальцах, которые проходят после восстановления кровотока. В фазе реактивной гиперемии больные могут чувствовать боль в пальцах кистей.
На ранних этапах заболевания изменения цвета кожи могут наблюдаться на дистальной фаланге одного или нескольких пальцев кистей. В дальнейшем область поражения охватывает все пальцы кистей и, возможно, стоп, при этом большие пальцы обычно остаются интактными. Вазоспазму могут подвергаться также сосуды кожи лица и других участков. В этих случаях можно наблюдать характерные изменения окраски кончика носа, губ и ушных раковин, а также кожи над коленными суставами. У отдельных больных в процесс вовлекаются и сосуды языка, что проявляется дизартрией во время приступа вазоспазма. При эпизодах вазоспазма может появляться мраморный рисунок на верхних и нижних конечностях — симптом, называемый сетчатым ливедо (livedo reticularis). Частота и продолжительность эпизодов вазоспазма могут варьировать как у различных больных, так и у одних и тех же пациентов в разное время года (зимой более интенсивные, чем летом).
Трехфазная перемена окраски кожи (побеление–посинение–покраснение) выявляется не во всех случаях; у части больных наблюдается двухфазное или однофазное изменение цвета. В зависимости от количества фаз изменения цвета кожи, выделяют достоверный и вероятный СР.
Более чем у 80% больных выявляется первичный СР. Для верификации первичного СР применяются диагностические критерии, предложенные E. V. Allen и G. E. Brown в 1932 г. и модифицированные в последние годы. Эти критерии, разработанные с учетом клинических и некоторых лабораторных показателей, а также результатов капилляроскопии ногтевого ложа, включают [2]:
Средний возраст развития СР составляет 14 лет; только у 27% больных болезнь дебютирует в возрасте старше 40 лет [3]. При первичном СР симптомы болезни обычно умеренно выражены, и только у 12% больных наблюдаются интенсивные эпизоды вазоспазма [4]. Приблизительно у 1/4 больных СР выявляется среди родственников первой линии [5].
Вместе с тем при большом числе состояний и заболеваний, ассоциирующихся с СР, он считается вторичным (таблица).
Наиболее часто вторичный СР ассоциируется с системной склеродермией, системной красной волчанкой, другими заболеваниями соединительной ткани, гематологическими нарушениями и приемом некоторых лекарств. При длительном наблюдении за больными, которым был поставлен предварительный диагноз первичного СР, удалось выявить, что у 13% из них на определенном этапе болезни развиваются признаки системного заболевания соединительной ткани (наиболее часто — системной склеродермии) [6].
Несмотря на идентичность клинических проявлений первичного и вторичного СР, при этих двух состояниях имеются некоторые различия в отдельных признаках. На вероятность вторичного характера СР указывают следующие признаки:
Вторичный СР развивается обычно в возрасте старше 30 лет, отличается более выраженными и болезненными эпизодами вазоспазма, структурными изменениями капилляров [7]. АНФ имеет относительно низкую прогностическую ценность для заболеваний соединительной ткани (30%), тогда как выявление специфических аутоантител значительно повышает вероятность вторичного характера СР [6, 8, 9]. Приблизительно у 15–20% больных СР, у которых выявляются специфические аутоантитела и/или капилляроскопические изменения, но отсутствуют симптомы заболеваний соединительной ткани, в дальнейшем (обычно в течение двух лет) развивается то или иное заболевание соединительной ткани [10, 11].
У всех больных со впервые выявленным СР необходимо проводить специальные исследования с целью дифференциальной диагностики первичного и вторичного характера патологии.
В первую очередь следует уточнить:
Необходимо учитывать, что клинические признаки ассоциированного с СР заболевания могут развиться по истечении нескольких месяцев или лет после начала СР. Наиболее объективным и специфичным инструментальным методом дифференциальной диагностики первичного и ассоциированного с системными заболеваниями соединительной ткани (прежде всего с системной склеродермией) СР является капилляроскопия ногтевого ложа. В норме капилляроскопическая картина представляет собой правильный ряд равномерно распределенных по краю ногтевого ложа и одинакового размера капилляров. При системной склеродермии, с которой наиболее часто ассоциируется СР, изменения количества капилляров (редукция) и их размеров (дилатация) появляются на ранних стадиях и часто предшествуют развитию клинических признаков заболевания.
Дифференциальная диагностика СР
Повышенная чувствительность к холоду характерна для популяции в целом. Холодная кожа или неочерченная крапчатость кожи пальцев, кистей и конечностей считаются нормальным ответом на воздействие холода. У больных СР, помимо повышенной чувствительности, под влиянием холода эпизодически наблюдаются побледнение и цианоз дистальных отделов пальцев. СР следует отличать от акроцианоза — состояния, характеризующегося продолжительным цианозом кистей или стоп, который усиливается под влиянием холода.
Повышенную чувствительность к холоду могут вызвать карпальный туннельный синдром и другие невропатии. При дифференциальной диагностике следует учитывать такие состояния, как криопротеинемии, диспротеинемии, контакт с поливинилхлоридом, наличие опухоли или гипотиреоза. Если признаки заболевания проявляются асимметрично, необходимо провести исследования для выявления окклюзивных заболеваний крупных сосудов. Атеросклероз не сопровождается типичными симметричными признаками СР, но в ряде случаев проявляется перемежающейся хромотой при нагрузках, асимметричным поражением конечности, изолированной или персистирующей дигитальной ишемией. Васкулиты, эмболии или другие окклюзивные поражения сосудов могут приводить к критической ишемии, но не к развитию типичного СР. Имеются доказательства того, что СР может служить клиническим проявлением генерализованных вазоспастических заболеваний, таких как стенокардия Принцметал и мигрень [12].
Сетчатое ливедо наблюдается также при васкулитах, антифосфолипидном синдроме и окклюзивных заболеваниях периферических сосудов, при которых, в отличие от СР, этот признак имеет устойчивый характер.
На замерзание конечностей, их онемение и покалывание довольно часто жалуются больные с заболеваниями периферических сосудов, сопровождающимися снижением кровотока и ишемией. При СР, в отличие от заболеваний периферических сосудов, указанные симптомы наблюдаются только во время вазоспазма и полностью проходят после восстановления исходного кровотока.
Лечение СР
Общие рекомендации для больных первичным и вторичным СР:
Соблюдения указанных рекомендаций часто бывает достаточно для лечения больных первичным СР.
Дигитальные артерии и терморегуляторные сосуды кожи находятся преимущественно под симпатическим адренергическим контролем. Эмоциональный стресс может спровоцировать дигитальный вазоспазм, а состояние тревоги часто усиливает индуцированные холодом атаки Рейно [13]. В таких случаях бывает полезным назначение седативных средств. Важно избегать применения препаратов, которые могут вызвать вазоконстрикцию (симпатомиметики, клонидин, эрготамин, агонисты серотониновых рецепторов и др.). Курение может редуцировать пальцевой кровоток, вследствие чего больным СР следует отказаться от этой привычки.
Медикаментозное лечение СР
В случаях частых и продолжительных эпизодов вазоспазма при первичном СР и у больных вторичным СР необходимо назначение лекарственной терапии. Для лечения СР применяют препараты с вазодилатирующим действием или средства, влияющие на реологические свойства крови.
Блокаторы кальциевых каналов
Блокаторы кальциевых каналов обладают наибольшим вазодилатационным потенциалом. Препаратами выбора являются дигидропиридиновые производные — нифедипин, амлодипин, исрадипин и фелодипин. Обладающий кратковременным действием нифедипин в разовой дозе 10–20 мг при 3-кратном ежедневном приеме значительно уменьшает частоту и выраженность, а в некоторых случаях и продолжительность эпизодов вазоспазма [15]. Однократный прием 5–20 мг нифедипина достаточно эффективно предупреждает индуцированный холодом вазоспазм при приеме за 15–20 мин до воздействия холода. При назначении нифедипина наблюдается достоверное повышение кожного и мышечного кровотока [16]. Приблизительно у 1/3 больных на фоне приема нифедипина развиваются побочные эффекты, среди них наиболее часто встречаются артериальная гипотония, головная боль, гиперемия, тахикардия, отеки голеней. Уменьшение побочных эффектов возможно при назначении ретардных форм нифедипина в суточной дозе 20–40 мг [17]. У больных первичным СР, по сравнению со вторичным, терапевтический эффект препарата обычно проявляется в большей степени. При длительном приеме нифедипина в больших дозах возможны парестезии, боли в мышцах, а также развитие толерантности и уменьшение лечебного действия препарата.
Наряду с нифедипином, в лечении СР с успехом применяются и другие производные дигидропиридина — амлодипин, исрадипин и фелодипин, которые относятся к длительно действующим препаратам [18]. Амлодипин назначается один раз в день в дозе 5 мг, при недостаточном эффекте суточная доза может быть повышена до 10 мг. Наиболее распространенным побочным эффектом амлодипина является отек лодыжек. Исрадипин назначается в дозе 2,5 мг 2 раза в день. Побочные эффекты в виде головных болей и гиперемии обычно носят умеренно выраженный характер. Фелодипин применяют в дозе 10 мг 1 раз в сут, преимущественно в виде лекарственных форм, обеспечивающих постепенное высвобождение лекарственного вещества. Блокаторы кальциевых каналов подавляют активацию тромбоцитов, что также оказывает благоприятное действие при СР [19].
При наличии противопоказаний или непереносимости блокаторов кальциевых каналов для лечения СР применяются вазодилататоры других лекарственных групп.
Назначение симпатолитических препаратов обосновано тем, что адренергическая стимуляция играет важную роль в вазоконстрикции. Празозин достоверно уменьшает выраженность и частоту вазоспазма у больных с первичным СР [20].
Простагландины оказывают комплексное физиологическое воздействие, в частности речь идет о вазодилатации, антиоксидантном действии, подавлении агрегации тромбоцитов и др.
Алпростадил (вазапростан) при ежедневных в/в инфузиях 20–40 мкг препарата в 200 мл изотонического раствора NaCl в течение 15–20 дней достоверно уменьшает как частоту, так и интенсивность вазоспазма у больных с первичным и вторичным СР [21].
Илопрост уменьшает число атак в неделю и интенсивность вазоспазма у больных первичным и вторичным (ассоциированным с системной склеродермией) СР в среднем на 39 и 35% соответственно [22].
Пентоксифиллин обладает антиагрегационным и слабым вазодилатационным действием. Назначается в комбинации с другими сосудорасширяющими препаратами на длительное время.
В лечении СР применяется ряд вазодилататоров (нитроглицерин трансдермальный, гидралазин, папаверин, миноксидил), которые могут быть эффективными у отдельных больных. Однако частое развитие побочных эффектов (системная гипотензия, головная боль) ограничивает применение этих препаратов. Результаты исследований эффективности ингибиторов ангиотензинпревращающего фермента у больных СР весьма противоречивы, в настоящее время препараты этой группы не нашли широкого применения в клинической практике.
Ксантинола никотинат назначается в таблетках по 150 мг 3 раза в день. Длительность приема, с учетом переносимости и противопоказаний к его назначению (как и других препаратов никотиновой кислоты), устанавливается индивидуально и определяется эффективностью и переносимостью средства.
Лекарственная терапия СР имеет некоторые ограничения, включая недостаточный ответ, развитие толерантности при длительном применении, развитие ряда побочных эффектов, многие из которых становятся причиной отмены того или иного препарата. При неэффективности консервативной терапии с целью уменьшения проявлений СР возможно хирургическое лечение — локальная дигитальная симпатэктомия. Однако продолжительность и ожидаемая выраженность лечебного эффекта симпатэктомии до сих пор не уточнены, в связи с чем их трудно прогнозировать. Предполагаемая эффективность симпатэктомии может быть оценена в дооперационный период с помощью фармакологической симпатэктомии.
В большинстве случаев СР представляет собой заболевание, характеризующееся благоприятным прогнозом и стабильным течением. В дебюте заболевания, особенно при наличии факторов риска вторичного характера СР, все больные СР подлежат диспансеризации и врачебному осмотру один раз в год. Пациенты должны быть предупреждены о необходимости дополнительного визита к врачу при появлении новых симптомов, указывающих на возможное развитие заболеваний, с которыми наиболее часто ассоциируется СР, прежде всего системных заболеваний соединительной ткани.
По вопросам литературы обращайтесь в редакцию.
Р. Т. Алекперов, доктор медицинских наук
Институт ревматологии РАМН, Москва
 Читайте также:
Читайте также: