лампасные боли в ноге что это значит
Трохантерит и «лампасный синдром»: о чем свидетельствует заболевание и как с ним бороться?
«Лампасный синдром» указывает на зажатие нерва пятого поясничного позвонка в результате межпозвонковой грыжи, воспаления, мышечного спазма. Такое заболевание часто иррадиирует в ногу, лишает возможности передвигаться самостоятельно. Еще 3-5 лет назад лечить такое заболевание можно было только хирургически. На сегодня, разработана методика УВТ, позволяющая нормализовать работу мышц, снять болевой синдром.
Причины боли в тазобедренном суставе
«Лампасный синдром» может указывать на развитие трохантерита – дегенеративного воспаления сухожилий и близлежащих тканей, при котором нарушается их фиксация с костью бедра (трохантером).
Если «лампасный синдром» является результатом трохантерита тазобедренного сустава, симптомы будут следующими:
Трохантерит может возникать из-за инфекции (как осложнение от хронического кариеса, гайморита, тонзиллита), в результате туберкулезного очага в зоне тазобедренной кости, или асептическое (из-за травмы, изменения массы тела, высоких нагрузках). Основная причина болезни: снижение эластичности связок.
Лечение трохантерита и «лампасного синдрома»
Трохантерит намного проще поддается лечению, чем другие заболевания области таза и бедер. В зависимости от природы заболевания, врачи корректируют курс медикаментов. Однако важно также устранить «лампасный синдром» и предотвратить рецидив. Сделать это поможет ударно-волновая терапия.
«Центр стимуляции мозга» проводит процедуры, направленные на купирование боли, расслабление мышц, пережимающих нерв, а также укрепление эластичности связок в зоне тазобедренного сустава и поясницы. В результате уходит болевой синдром, сковывающий бедра, нормализуются обменные процессы, происходит укрепление мышц, сухожилий, связок.
Специалисты в нашем центре проводят УВТ с применением современного оборудования. На кожу бедра наносится гель, далее прикладывается аппарат со специальным аппликатором. Через него проходят ударные волны заданной частоты и силы. Вся процедура длится 15-20 минут. Такие сеансы повторяются через 3-5 дней в течение месяца. По итогам курса пациент чувствует улучшения: исчезают внешние признаки болезни, уходит боль. Спустя еще пару месяцев начинается полное выздоровление.
Защемление седалищного нерва
Защемление седалищного нерва – дискомфорт в нижней части тела, связанный со сдавливанием или раздражением самого нерва. Чаще всего недугу подвержены люди старше 30 лет.
Седалищный нерв – самый большой в нашем организме. Он охватывает большую часть тела – от пояснично-крестцового отдела позвоночника, далее проходит в ягодицу, по задней поверхности бедра и к нижней части ноги. Потому важно следить за его состоянием. Малейшее раздражение в одной части нерва приведет к боли по всему его участку. При отсутствии своевременного лечения постепенно теряется чувствительность и подвижность нижних конечностей.
Защемление может появиться из-за:
Поэтому специалисты разделяют недуг на два вида – первичный и вторичный. Первичный связан с пережатием нервного ствола поврежденной мышцей, а вторичный вызван патологией позвоночного столба, тазобедренных суставов, а возникает на фоне беременности или заболеваний органов малого таза.
Защемление нерва может развиваться быстрее при наличии лишнего веса. Также важно следить за поступлением необходимых витаминов и минералов в организм, так как их отсутствие или недостаток приводит к риску ускоренного развития заболевания.
Симптомы и лечение при защемлении седалищного нерва
Этот недуг довольно болезненный и бесследно не пройдет. Потому при появлении первых симптомов стоит показаться специалисту – неврологу, невропатологу или терапевту. Он назначит необходимое лечение и медицинские препараты.
Симптомы защемления седалищного нерва
Именно при наличии данных симптомов невропатологи, неврологи и терапевты диагностируют защемление седалищного нерва. Если у специалиста есть сомнения, то для полного прояснения ситуации пациента направляют на КТ или МРТ. По результатам процедур будут определены диагноз и лечение.
Симптомы у женщин при защемлении седалищного нерва
Недуг может возникнуть во время беременности. На втором или третьем триместре увеличенная матка давит на тазовые мышцы, тем самым вызывает спазм. У будущей мамы происходит перераспределение центра тяжести и смещаются поясничные позвонки. Также в области малого таза растущая голова плода сдавливает седалищный нерв.
На боли в пояснице жалуются от 40 до 80% беременных женщин. Однако не всегда причиной тому защемление седалищного нерва, оно наблюдается лишь в 5% случаев.
Врачи говорят, что недуг может пройти после родов. Однако терпеть боль до этого момента не стоит, лучше показаться специалисту, чтобы избежать серьезных последствий и усиления боли.
Лечение защемления седалищного нерва
Чаще всего боль настигает внезапно. Потому перед обращением к специалисту нужно проделать несколько простых шагов:
Неотложную медицинскую помощь необходимо вызывать при нестерпимой боли, которая не притупляется и не подавляется анальгетиками. В случаях более благоприятных тоже необходима медицинская помощь. Лучше всего обратиться к неврологу, невропатологу или терапевту. Как только боль будет купирована, обратитесь к врачу в местной клинике.
Как лечат защемление седалищного нерва?
После опроса о симптомах и осмотра врач направляет пациента на рентген, УЗИ, КТ, МРТ или общий и биохимический анализ крови. Процедуры необходимы для того, чтобы определить масштаб проблемы. Также на основе их результатов врач устанавливает причину защемления седалищного нерва и обнаруживает воспаления.
После чего специалисты прописывают противовоспалительные препараты, комплекс витаминов группы «В» и миорелаксанты. Также пациент может получить направление на физиотерапию и ЛФК. Обычно процедуры назначаются при нестерпимой боли, которая не уходит даже после комплексного лечения. В особых случаях доктор может прописать и дополнительные витаминные комплексы, антиоксиданты и обезболивающие средства. Таким образом будут сниматься не только симптомы недуга, но и начнется борьба с болезнью-возбудителем.
Дополнительно специалисты назначают и санаторно-курортное лечение, которое подразумевает бальнеологические процедуры, например, грязелечение.
При защемлении седалищного нерва к хирургическому вмешательству врачи обращаются редко. В таком случае показаниями будут запущенные формы остеохондроза, которые не поддаются терапии, или же объемные процессы в пораженной области – опухоли или абсцессы.
Боль боковой поверхности бедра, в области лампаса
Если боль возникает по боковой поверхности бедра в проекции «галифе», то это может быть симптом нескольких заболеваний:
1. Дисфункция крестцово-подвздошного сустава (артроз КПС)
2. Болезнь Рота- Бернгардта
3. Трохантерит (бурсит большого вертела) – подробнее Вы можете прочитать здесь: https://www.clinicaboli.ru/articles/kist/trokhanterit/?sphrase_id=2480
4. Синдром подвздошно-большеберцового тракта (илио-тибиального тракта)
5. Тендинит средней ягодичной мышцы
Для того чтобы заподозрить одно из них необходимо понимать в какой период возникает боль (утро, день, вечер). При каких обстоятельствах усиливается боль (положение на боку, ходьба, длительное положение сидя). Есть ли дополнительные симптомы помимо боли, снижение чувствительности или «парастезии» по боковой поверхности бедра, слабость в ноге.
Для постановки точного диагноза и назначения лечения рекомендуем обратиться к травматологу-ортопеду.
Нет опубликованных отзывов
Окончил в 1998г. Приднестровский государственный университет им. Т.Г. Шевченко по специальности «Лечебное дело»
2002г. – 2005г. – Московский областной институт управления, г. Балашиха. Квалификация «юрист» по специальности «Юриспруденция».
повышение квалификации по терапии – в 2008, 2013гг.
повышение квалификации в ГОУ ВПО «Калужский государственный университет имени К.Э. Циолковского» по программе «Современные технологии образования» в 2011г.
Наличие сертификатов специалиста:
«Организация здравоохранения и общественное здоровье»
Обучение по нейрохирургии для взрослых в 1998, 2006 и 2011 годах. Специализация по детской нейрохирургии в 2000 году. Специализация по хирургии и лечению заболеваний позвоночника в 2006 году. В 2008 году прошел узкую специализацию «Локальная инъекционная терапия болевых синдромов»(Проведение блокад). Ежегодно принимает участие в Российских и Европейских научных конференциях по нейрохирургии и проблемам боли.
Член Российской Ассоциации интервенционного лечения боли.
В 2011 году прошел первичную специализацию «Организация здравоохранения и общественное здоровье» и обучение в Высшей медицинской школе «Организация работы медицинского центра». С 2012 года ведет хирургическую практику в Клинике «Ортоспайн» г Москва. В 2014 году прошел курс обучения «Малоинвазивные методы хирургического лечения заболеваний позвоночника». В 2017 году прошел специализацию по технике проведения УЗИ контролируемых медикаментозных блокад.
В 2005г. поступил на факультет «Лечебное дело» в Смоленскую Государственную Медицинскую Академию. Успешно окончил ее в 2011г., получил квалификацию врача по специальности «Лечебное дело».
С 2011г. по 2012г. проходил интернатуру на базе больницы скорой медицинской помощи г. Смоленска по специальности «Травматология и ортопедия». За время прохождения интернатуры получил базовые знания работы с пациентами травматологического профиля. По окончании интернатуры получил сертификат по специальности «Травматология и ортопедия».
В 2012г. произошло первое знакомство с городом Калуга, получил опыт работы в Больнице Скорой Медицинской Помощи им. Шевченко К.Н. в травматологическом отделении. За время работы в должности врача травматолога-ортопеда овладел всеми видами консервативного лечения пациентов травматологического и ортопедического профиля, основными методиками интрамедуллярного, накостного, комбинированного, внеочагового остеосинтеза при переломах различной локализации и степени сложности у пациентов травматологического и ортопедического профиля.
С 2019 г. по настоящее время работает в ортопедическом отделении Калужской Областной Клинической Больнице в должности врача травматолога-ортопеда.
С 2020 г. работает в Калужской Клинике Боли в должности врача травматолога-ортопеда.
Боли в мышцах бедра и ноги
Боль, онемение, жжение мышцы в области бедра является одним из частых симптомов заболеваний позвоночника, бедренной кости и мышцы, таза. В Юсуповской больнице врачи выявляют причину мышечной боли в бедре с помощью современных методов обследования. Комплексная диагностика позволяет вовремя определить причину и остановить заболевание.
Для лечения пациентов созданы все условия:
Врачи индивидуально подходят к выбору метода лечения каждого пациента. Профессора, врачи высшей категории все случаи сильной боли в мышце бедра обсуждают на заседании экспертного совета, принимают коллегиальное решение в отношении дальнейшей тактики ведения пациента.
Причины боли в бедре
Когда возникает боль в бедренной мышце, причины могут быть разными. Осложнённый межпозвоночными грыжами остеохондроз вызывает выраженную боль, онемение, жжение мышцы бедра. Данные проблемы обычно возникают в молодом и среднем возрасте.
Заболевания тазобедренного сустава проявляются болью в бедре. Она возникает при движениях или нагрузках на сустав. У пациентов возникает ограничение подвижности. При попытках развести ноги, суставы оказываются заблокированными и дальнейшее движение невозможно. Заболевание чаще развивается после 65-ти лет. Лечение в Юсуповской больнице позволяет остановить дегенерацию хрящевой ткани и уменьшить боль в мышцах бедра.
При разной длине ног нагрузка на нижние конечности неодинакова, является причиной боли в бедре. Пациент начинает прихрамывать, происходит перекос туловища, плечи устанавливаются на разной высоте, развивается кривошея, возникает сильная боль в икроножной мышце. Нередко ложное укорочение ноги вызывает перекос таза.
Мышечная боль в бедре возникает при синдроме грушевидной мышцы. Она локализуется между крестцом и ягодицей. Пациенту трудно сидеть. Боль усиливается при движении, со временем возникает онемение ноги, уменьшается её объём. Меняется походка. Проблема возникает на фоне патологии позвоночника или таза.
Синдром подвздошно-поясничной мышцы является одной из причин боли в бедре. Она начинается в глубине живота, реже в глубине поясницы, и распространяется по передней поверхности бедра. У женщин может появляться при половом акте. Происходит выпрямление поясничного лордоза, периодически возникают боли в пояснице. Если не проводить лечение, мышца держит в постоянном напряжении тазобедренный сустав, происходит его разрушение, уменьшается количество хряща, развивается деформирующий артроз.
Причинами боли в мышцах бедра и ноги являются следующие заболевания:
Мышечная боль в бедре может быть симптомом патологии центральной нервной системы, остеомиелита, ушиба, растяжения или разрыва бедренной мышцы. Боль в бедре при подъеме по лестнице возникает при тендините подвздошно-поясничной мышцы.
Лечение боли в мышцах бедра
Прежде чем приступать к лечению, врачи Юсуповской больницы определяют причину мышечной боли в бедре с помощью современных диагностических методов:
Методы лечения боли в мышцах бедра и ноги зависят от причины, вызвавшей её. Врачи Юсуповской больницы, определив причину болевого синдрома, устраняют её, останавливают прогрессирование заболевания, проводят восстановительную терапию, направленную на укрепление позвоночника, мышц и связок.
Как снять боль мышц бедра? Мышечную боль в бедре можно снять, растягивая мышцы на больной конечности по той поверхности, где есть боль, а на противоположной ноге – обратную поверхность. Если боль локализуется по задней поверхности правой ноги, растягиваем справа заднюю поверхность, а слева – переднюю. При артрозах коленных суставов делаем растяжки по всей поверхности бедра. Если беспокоит лампасная боль по наружной поверхности бедра, делайте следующее упражнение: лёжа на спине, не отрывая одноименного плеча от поверхности, перекидывайте больную нижнюю конечность на противоположную сторону и оставляйте её висеть, расслабляя мышцы. Выполняйте упражнение в течение 5-6 минут.
Разотрите кожу бедра согревающей или обезболивающей мазью. Обеспечьте больной конечности покой – примите горизонтальное положение с приподнятой на 30 о ногой (под голень можно положить подушку или валик). Если причиной боли в бедре является варикозная болезнь нижних конечностей, флебологи рекомендуют утром, не опуская ног с постели, надеть компрессионные чулки или колготы. При наличии воспаления мышц бедра боль уменьшается после приёма нестероидных противовоспалительных препаратов (ибупрофена, диклофенака, нимесулида).
При мышечном напряжении и боли в бедре реабилитологи используют тейпы. Для того чтобы наклеить тейп на тазобедренный сустав, пациент должен лежать на спине. Обе ноги разводят в стороны, сгибая их в коленных суставах (поза лягушки). Поворачивают ногу кнаружи, чтобы растянуть область паха (приводящую группу мышц бедра). Накладывают якорь стабилизирующего тейпа на верхней части поверхности бедра и расправляют тейп с внутренней стороны, заканчивая чуть выше колена. Накладывают тейп на бедро практически без натяжения.
Лечебная физкультура при мышечной боли в бедре
Старший инструктор-методист ЛФК Юсуповской больницы индивидуально подбирает каждому пациенту с болью в мышцах бедра и ноги комплекс упражнений, которые направлены на снятие спазма мускулатуры и повышение мышечного тонуса. Существует физиологический рефлекс, который расслабляет мышцу, если она длительно находится в состоянии растяжения. Он включается примерно через 2 минуты при непрерывном натяжении мышцы. Расслабление действует около 6 часов. На эффекте этого рефлекса и основан данный комплекс упражнений. Они не воздействуют на причину заболеваний, а оказывающие симптоматическое действие – снимают мышечную боль в бедре.
Стоя на здоровой ноге, согните больную нижнюю конечность в колене. Возьмите соответствующей рукой за голеностопный сустав и оттягивайте назад, растягивая переднюю поверхность бедра больной ноги. Держите натяжение непрерывно в течение 2-3 минут, затем медленно отпускайте ногу. Данное упражнение помогает при боли в мышцах бедра спереди.
Для растяжения мышц задней поверхности бедра выполните следующее упражнение:
При боли в ногах по задней поверхности бедра помогает растяжение мышц голени. Подойти к стенке или любой вертикальной поверхности. Поставьте стопу больной ноги к стенке – пятка на полу, подошва на стене. Притяните колено больной нижней конечности и всё туловище максимально близко к стенке, растянув икроножную мышцу. Непрерывно держите натяжение в течение 2-3 минут, затем медленно уберите ногу. Это упражнение помогает при боли в ноге ниже колена.
Причину мышечной боли должен определить врач. Если в течение недели, невзирая на проведенное лечение и гимнастику, боль не уменьшается или нарастает, звоните по телефону Юсуповской больницы. После комплексного обследования врачи установят причину боли в мышцах бедра и ноги, проведут медикаментозную терапию заболевания, назначат физиотерапевтические процедуры. Индивидуальный комплекс упражнений, составленный реабилитологами, иглоукалывание, инновационные техники мануальной терапии позволят пациенту избавиться от боли в бедренной мышце, невзирая на причины.
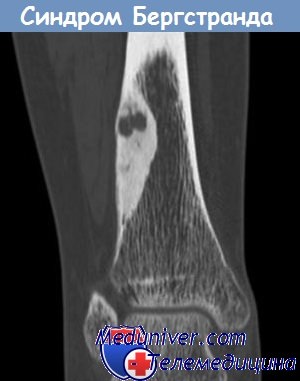
Лампасные боли в ноге что это значит
Псевдокорешковая иррадиация боли по наружной поверхности ноги вниз (в виде «лампасов») характерна для поражения тазобедренного сустава.
Иррадиация боли после внутримышечной инъекции чаще всего представляет собой «инъекционный паралич седалищного нерва». Она всегда сопровождается объективными неврологическими симптомами, чаще всего в зоне иннервации малоберцового нерва.
Диффузная простреливающая боль только при ходьбе, которая исчезает при остановке, характерна для истинной сосудистой перемежающейся хромоты при стенозе тазовой артерии или артерии в проксимальном отделе ноги (следует учитывать сосудистые факторы риска, признаки поражения других сосудов, результаты аускультации брюшной полости). Необходим дифференциальный диагноз с корешковой болью, провоцируемой ходьбой, при каудогенной перемежающейся хромоте.
Диффузная боль, иррадиирующая из области бедра в дистальном направлении, наблюдается при саркоме бедра и при доброкачественной остеоидной остеоме, в последнем случае боль может быть ремиттирующей и усиливаться по ночам. Решающим является рентгенологическое исследование, результат которого подтверждается КТ или сцинтиграфией костей.
Боль в тазобедренном суставе.
В основе может лежать одно из следующих заболеваний:
• Поражение самого тазобедренного сустава (артроз, артрит или же остеохондроз; решающими для диагностики являются рентгенологическое исследования, иногда КТ или спинтиграфия).
• Периартропатия тазобедренного сустава (пациенты пожилого возраста, болезненное ограничение подвижности, болезненность при пальпации; при рентгенологическом исследовании изменений в суставе не наблюдается, но иногда выявляются околосуставные кальцификаты).
• Алгодистрофия бедра (чаще бывает у мужчин, боль усиливается при нагрузке и движениях, субхондральная деминерализация на рентгенограмме, признаков воспаления не выявляется, иногда провоцирующим фактором служит травма). При болезни Аддисона и при гипопитуитаризме могут развиваться болезненные контрактуры, особенно сгибания бедра и голени.
Среди причин следует назвать ряд заболеваний, некоторые из них уже были упомянуты:
• периартропатия тазобедренного сустава;
• бурсит (например, вертельной сумки);
• местный воспалительный или опухолевый процесс, не затрагивающий самого тазобедренного сустава (решающим является рентгенологическое исследование);
• остеоидная остеома, которая может вызывать как хроническую, так и рецидивирующую ночную боль;
• если дискретная локальная боль появляется только при ходьбе, это вызывает подозрение на «щелкающее бедро» (при пальпации тазобедренного сустава у идущего пациента врач ощущает руками «прощелкивание» широкой фасции бедра о большой вертел).











