латеральная гиперпрессия надколенника что это
О чем нам могут сказать боль и хруст в коленном суставе?
Из всех суставов нашего организма именно коленный сустав чаще всего подвержен различным заболеваниям. Одной из причин боли в колене может являться – латеральная гиперпрессия надколенника – состояние, при котором во время сгибания в коленном суставе надколенник не скользит в межмыщелковой борозде, а смещается кнаружи колена. Это приводит к перераспределению нагрузок, воздействующих на хрящ бедренно – надколенникового сустава. Происходит сдавливание хряща надколенника, что и вызывает боль при повышенных нагрузках или травмах. Возможно повреждение структуры хряща!
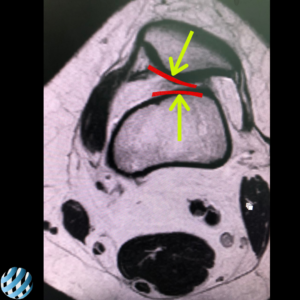
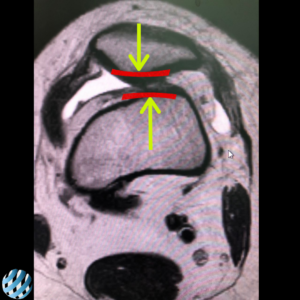
Снимок МРТ до операции
Ось надколенника и бедра не совпадают
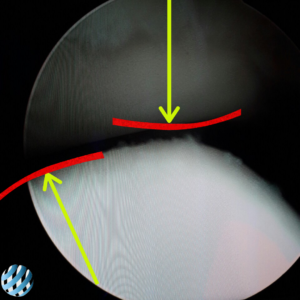
Снимок камеры артроскопа
Повреждение хряща наружной поверхности надколенника III-IV степени (латеральной фасетки)
Снимок камеры артроскопа
Лечение
Консервативная терапия дает положительный результат при лечении молодых пациентов без повреждения суставного хряща и хронической боли (боль беспокоит только при повышенных нагрузках, отсутствует в быту и длится это состояние менее 6 месяцев).
При наличии постоянных болевых ощущений (боль беспокоит даже при бытовых нагрузках – ходьбе, приседании), «грубого» хруста, щелчков – рекомендовано оперативное лечение!
В клинике МИК мы успешно проводим оперативное лечение данной проблемы с использованием новейшего оборудования для артроскопии коленного сустава, что позволяет провести операцию эндоскопически – через два маленьких прокола.
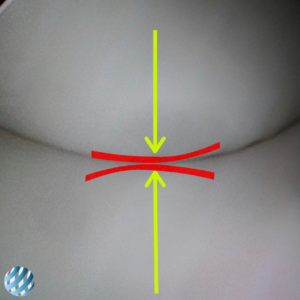
После операции полностью восстановлен баланс в пателлофеморальном суставе
Результат после восстановления баланса надколенника и обработки поврежденного хряща (термоабляция).
Снимок МРТ через месяц после проведенной операции
Преимущество данной методики перед обычной операцией с разрезом и вскрытием сустава:
Оперативное лечение позволяет не только восстановить правильную биомеханику в колене и предотвратить повреждение хряща надколенника, а также уменьшить уже нанесённую травму хрящу. Это уменьшит или полностью исключит “хруст” и боль в колене. При правильной хирургической тактике лечения возможно полноценное восстановление и даже возвращение к спортивным занятиям. Реабилитационный курс подбирается в соответствии с проведенной операцией.
Современный подход к диагностике и лечению острой и хронической латеральной нестабильности надколенника в молодом возрасте
Изучены результаты лечения острой и хронической латеральной нестабильности надколенника в молодом возрасте. Проведены 52 операции (по различным методикам) у пациентов с хроническим вывихом надколенника и в сочетании с синдромом латеральной гиперпрессии. Средний возраст оперированных пациентов составил 15,1 года. Применение современных малоинвазивных методик позволило достичь лучших результатов при меньшем сроке госпитализации пациентов.
Modern approach to diagnosis and treatment of acute and chronic lateral instability of the patella at a young age
Надколенник — самая крупная сесамовидная кость, имеет форму треугольника, с вершиной, направленной дистально. По данным Grelsamer et al., основанным на исследовании 564 больных, длина надколенника колеблется от 47 до 58 мм, а ширина — от 51 до 57 мм [1, 2]. Суставная поверхность надколенника имеет 7 фасеток, а продольный бугорок делит ее на две неравные части (меньшую медиальную и большую латеральную), каждую состоящую из 3 фасеток, седьмая — срединная — узкая продольная фасетка на медиальной стороне кости. Степень контакта каждой из фасеток зависит от угла сгибания в суставе [1, 3].
При разогнутом суставе с бедром контактируют только две нижние фасетки, проксимальные фасетки плотно прижимаются к мыщелкам бедра только при полном сгибании, причем, основная нагрузка падает на внутреннюю фасетку из-за большего размера внутреннего мыщелка. В норме в артикуляции не участвует почти 25% длины надколенника [3, 4].
Важнейшее значение для стабильности надколенника имеют поддерживающие связки и его сухожильное растяжение. Наружные и внутренние retinaculum cостоят из продольных волокон апоневроза наружной и внутренней широких мышц, вместе с широкой фасцией и двумя пателло-тибиальными связками они вплетаются в надколенник, препятствуя боковым смещениям [1, 3]. Внутренняя широкая мышца более тонкая и слабая. Она не поддерживается таким мощным образованием как илио-тибиальный тракт, который прикрепляется снаружи к бугорку Gerdy. Во многом эти анатомические особенности объясняют преобладание наружных вывихов надколенника, хотя основной причиной привычного вывиха считается дисплазия наружного мыщелка бедра и вальгусная деформация сустава.
Theut и Fulkerson показали, что косая порция внутренней головки vastus medialis obliquus в состоянии противодействовать 60% сил, смещающих надколенник кнаружи. Еще 22% защиты обеспечивают медиальный retinaculum и медиальная мениско-пателлярная связка. Таким образом, функция vastus medialis obliquus больше заключается в ограничении латерального смещения надколенника, чем в разгибании голени [1, 4].
Вывих надколенника встречается сравнительно редко (0,4-0,7% всех вывихов). Отличительной чертой этой травмы является склонность к частым рецидивам в последующем. В случае развития привычного вывиха у детей, как правило, с возрастом формируется деформация коленного сустава в виде вальгусного отклонения голени и прогрессирующее нарушение функции конечности. В большинстве случаев возникает латеральный вывих надколенника, реже — медиальный. Очень редко встречается вывих надколенника, называемый торсионным, при котором надколенник поворачивается вокруг своей оси [1, 3, 6]. При латеральном вывихе надколенника происходит разрыв медиальной поддерживающей связки надколенника, повреждения суставного хряща преимущественно медиальной суставной фасетки надколенника, а также травма суставной поверхности латерального мыщелка бедренной кости (в том числе и с образованием свободных остеохондральных или хондральных фрагментов) (Рис. 1) [10]. При медиальном вывихе надколенника повреждение капсулы и связок может иметь место, как на противоположной, так и на одноименной вывиху стороне [4,5,6,10].
Рисунок 1. Повреждение медиального разгибательного аппарата при латеральном вывихе надколенника

Клиническая картина. Характерной особенностью травматических вывихов и подвывихов надколенника является острая боль, неустойчивость, нарушение функции. При этом нестойкая дислокация надколенника в большинстве случаев самостоятельно или при оказании медицинской помощи пострадавшему устраняется. В связи с этим, преобладающее число детей доставляется в лечебное учреждение уже без вывиха, с проявлением следовой реакции в виде припухлости и сглаживания контуров коленного сустава, выраженной болезненностью при пальпации, явлений гемартроза и ограничения активных и пассивных движений.
При латеральной дислокации надколенника определяется уплощение передней поверхности и увеличение поперечных размеров коленного сустава. На фоне имеющейся сглаженности контуров и явлений гемартроза по передненаружной или латеральной поверхности суставного конца бедра удается прощупать надколенник. Голень чаще слегка согнута и отведена по отношению к бедру. Кверху и книзу от надколенника можно пропальпировать уплотненные тяжи — связки надколенника и сухожилия прямой мышцы бедра. Активные движения в коленном суставе при этом невозможны, а пассивные резко ограничены и болезненны. При вертикальных вывихах в связи с поворотом надколенника вокруг своей продольной оси кнаружи или вовнутрь латеральный или медиальный его края отчетливо контурируются под кожей и легко определяются как при внешнем осмотре, так и во время пальпации. По этой причине заметно увеличиваются переднезадние размеры коленного сустава. При пальпации отчетливо выявляются уплотненные тяжи, идущие кверху и книзу от выступающего края повернутого надколенника, острые боли и невозможность малейших движений в суставе. При несвежих вывихах острые явления постепенно стихают, типичные признаки сглаживаются и все отчетливее выявляются характерные изменения коленного сустава диспластического происхождения [6, 7, 8].
Лечение вывиха надколенника. Острые латеральные вывихи надколенника в большинстве случаев лечатся консервативным методом. Для вправления вывиха необходимо обеспечить адекватное обезболивание и расслабления мышц. Нижнюю конечность сгибают в тазобедренном суставе под прямым углом, а в коленном — разгибают. Пальпаторно смещают надколенник до момента вправления. После вправления вывиха необходимо выполнение рентгенографии сустава для оценки положения и выявления в нем рентгенконтрастных костно-хрящевых тел, иногда образующихся при вывихе. Конечность иммобилизуют гипсовой повязкой от верхней трети бедра до лодыжек на 4-5 недель (желательно с медиализацией надколенника). Полная нагрузка возможна не ранее чем через 1 месяц [9, 10, 11, 13].
На сегодняшний момент разработано большое количество методов хирургического лечения латеральной нестабильности надколенника. Среди открытых методик, которых, по данным Marion and Barcat уже в 1950 году насчитывалось около 100, наиболее распространены модификации операций по Roux (перемещение tuberositas tibiae кнутри), по Krogius (вскрытие фиброзной капсулы сустава, фиксация надколенника полоской капсулы), по Фридланду (мобилизация прямой мышцы бедра вместе со связкой надколенника, их перемещение в медиальном направлении с фиксацией к сухожилиям портняжной, большой приводящей и медиальной широкой мышц бедра и ушиванием суставной капсулы с медиальной стороны в продольную складку) [9, 12, 13]. Однако при использовании этих методик необходимы широкий разрез кожи, длительная послеоперационная иммобилизация конечности, длительная реабилитация. Возможны такие осложнения, как вторичный остеоартрит, ретропателлярный артроз с развитием медиальной гиперпрессии, усталостные переломы tibia в результате внедрения трансплантата, невриты, бурситы, инфекции, хондромаляции и др.
В 1972 году Chen и Ramanathan предложили следующую методику: после проведения предварительной артроскопии через имеющиеся артроскопические доступы (нижне- и, при необходимости, верхнелатеральный) проводят релиз (т.е. рассечение) латеральной порции разгибательного аппарата изнутри коленного сустава (с использованием электрокоагуляционного ножа или ножа Smillie). Данная методика характеризуется значительной эффективностью и безопасностью: частота осложнений — менее 10 % [N.C. Small, 1989]. По данным Small, общий уровень осложнений в серии наблюдений, состоящей из 446 манипуляций из множества хирургических центров, был 7,2%, причем наиболее частым осложнением был гемартроз, а наибольший риск осложнений наблюдался при использовании ножниц для рассечения тканей во время артроскопии и оставлении дренажа на срок более 24 часов, что нивелируется при использовании электрокоагулятора [9, 13, 14].
В 1995 году Henry and Pflum дополнили названную методику артроскопическим наложением швов на медиальный удерживатель с использованием специального инструмента и созданием, таким образом, его складки (рифинг) [9, 12, 13, 15].
Часто применяется комбинация артроскопического релиза и открытого рифинга — т.н. семиартроскопическая операция. На сегодняшний день, учитывая высокую диагностическую значимость артроскопии, даже в случае, если запланировано открытое вмешательство, предварительно проводится артроскопическая оценка хрящевых поверхностей для решения вопроса о наличии артроза и определения тактики дальнейшего лечения [9, 10, 12].
Материал и методы. С 1984 года на базе детского травматолого-ортопедического отделения 6-я ГКБ г. Минска было проведено 52 операции 50 пациентам с хроническим вывихом надколенника и в сочетании с синдромом латеральной гиперпрессии, из них 31 (59,6%) — артроскопические. Средний возраст оперированных пациентов был 15,1 года. Средний срок пребывания пациентов в стационаре по поводу традиционных вмешательств — 22,4 суток, по поводу вмешательств с использованием артроскопического доступа — 8 суток.
Двум (3,8%) пациенткам с хронической нестабильностью надколенника артроскопический релиз был по оригинальной методике дополнен транспозицией-тонизацией мышечно-сухожильной части vastus medialis на передне-нижнюю поверхность надколенника с пластикой-дубликатурой передне-медиального участка капсулы сустава с медиализацией и выведением надколенника в проксимальном направлении. В 1 (1,9%) случае была произведена малоинвазивная полуартроскопическая (включающая миниартротомию) рефиксация остеохондрального фрагмента наружного мыщелка бедра. В 15 (28,8%) случаях выполнялось артроскопическое удаление свободных хондральных и остеохондральных фрагментов и латеральный релиз.
Прооперированы также 7 пациентов в остром периоде после вывиха надколенника, все вмешательства проводились артроскопически. Средний возраст пациентов — 13,2 года. Пациенты поступали в приемное отделение, где проводилось вправление рентгенологически подтвержденного вывиха надколенника. При дальнейшем обследовании (компьютерная томография, электромиография, магнитно-резонансная томография) выявлялись признаки дисплазии коленного сустава, а также наличие в суставе свободных хондральных или остеохондральных фрагментов. В 6 (85,7%) случаях выполнялся латеральный релиз и удаление свободных фрагментов, в 1 (14,3%) случае латеральный релиз не выполнялся в связи с выраженным посттравматическим синовитом.
При клиническом исследовании пациентов с вывихами надколенника с целью клинической дифференциальной диагностики нами в основном используется симптом «вилки», который является характерным для повреждений медиального разгибательного аппарата. Симптом определяется разведенными 2-м и 3-м пальцами кисти, каждый из которых располагается по краям надколенника на несколько сантиметров выше верхнего полюса, затем движением кисти происходит смещение пальцев дистально по направлению к нижнему полюсу вдоль краев надколенника (рис. 2). Симптом считается положительным при выявлении точки болезненности в области медиального разгибательного аппарата (рис. 3).
Рисунок 2. Методика определения симптома «вилки»


Рисунок 4. Артроскопически контролируемый латеральный релиз

Рисунок 5. Выполненный латеральный релиз — иссечение считается завершенным, когда показывается подкожная клетчатка

Результаты. Отдаленные результаты лечения хронической нестабильности надколенника (от 1 мес. до 20 лет) удалось проследить у 38 пациентов (11 — открытая методика и 27 — артроскопическая). Оценка проводилась с использованием шкалы Crosby and Insall. Результаты открытых операций: 3 (27,2%) — отлично, 4 (36,4%) — хорошо, 4 (36,4%) — удовлетворительно, с использованием артроскопической методики: 23 (85,2%)— отлично, 4 (14,8%) — хорошо. Результаты артроскопического лечения острых вывихов надколенника в 6 (85,7%) случаях оказались отличными, в 1 (15,3%) — хорошими.
Обсуждение. Можно отметить следующие преимущества артроскопических операций: малая инвазивность, высокая эффективность, относительно короткие сроки послеоперационной иммобилизации, реабилитации, пребывания пациента в стационаре, малый риск развития осложнений (в результате операций, проведенных на базе 6-я городская клиническая больница г. Минска, а также, по данным Chen, 1984, и Dandy, 1989, — осложнений не было) [9, 12, 13, 14,16].
Выводы. Проведение латерального релиза с использованием артроскопического доступа как эффективный метод хирургического лечения молодых пациентов с хронической нестабильностью надколенника рекомендуется к более широкому внедрению в работу детских травматолого-ортопедических клиник, поскольку благодаря неоспоримым преимуществам данной методики (эффективность, малотравматичность, щадящее отношение к структурам сустава, низкая вероятность развития осложнений, возможность ранней активизации пациента и непродолжительный срок пребывания его в стационаре), широкое ее внедрение в клиническую практику позволяет улучшить результаты лечения пациентов с хронической нестабильностью надколенника, снизить частоту развития послеоперационных осложнений и вторичных заболеваний сустава.
М.А. Герасименко
Минский городской клинический Центр травматологии и ортопедии
6-я городская клиническая больница, г. Минск
Герасименко Михаил Александрович — кандидат медицинских наук, доцент, заместитель главного врача по травматолого-ортопедической помощи 6-й городской клинической больницы
1. Roberts J.M. Fractures and dislocations of the knee. Fractures in children. Philadelphia: J.B. Lippincott, 1984.
2. Студеников М.Я., Яковлева А.А. Детская артрология / под ред. — Л.: Медицина, 1981. — С. 124-195.
3. Eileгt R.E. Arthroscopy in children. In: McGinty JB, ed. Орerative Arthroscopy. New York: Raven Press. 1991.
4. Angel K.R., Hall D.J. The role of arthroscopy in children and adolescents. Arthroscopy 1989; 5: 192-196.
5. Крестьяшин В.М. Повреждения и заболевания коленного сустава у детей (клиника, диагностика, лечение). — Диссертация доктора медицинских наук. — Москва, 1999.
6. Герасименко М.А., Белецкий А.В., Скакун П.Г., Жук Е.В. Диагностика и сравнительная характеристика внутрисуставных повреждений хряща коленного сустава в различных возрастных группах. — Военная медицина. — 2007. — № 3. — С. 32-35.
7. Меркулов В.Н., Самбатов Б.Г. Особенности внутрисуставных мягкотканных повреждений коленного сустава у детей и подростков. — Детская хирургия. — 2009. — № 2. — C. 4-7.
8. Chen S.C., Ramanathan E.B.S. The treatment of patellar instability by lateral release. J Bone Joint Surg 1984; 66-B: 344-348.
9. Герасименко М.А., Белецкий А.В. Артроскопия в диагностике и лечении повреждений коленного сустава у детей и подростков. — Медицинский журнал. — № 1. — Минск. — 2007. — С. 100-101.
10. Синельников Р.Д., Синельников Я.Р. Атлас анатомии человека: Учеб. пособие. — 2-е изд., стереотипное. — В 4 томах. — Т. 1. — М.: Медицина, 1996. — 344 с.
11. Хемпфлинг Х. Артроскопия: диагностика и терапия. Ed. Karl Storz, 1990.
12. Шойлев Д. Спортивная травматология. София. — Медицина и физкультура, 1986. — 249 с.
13. Герасименко М.А., Белецкий А.В. Диагностика и лечение повреждений и ортопедических заболеваний коленного сустава, монография. Минск: Технология, 2010. — С. 167.
14. Эйсмонт О.Л. Артроскопическая диагностика и лечение травматических повреждений хряща коленного сустава (клинико-экспериментальное исследование): автореф. дис. … д-ра мед, наук: 14.00.22. — Минск, 2005.
15. Aglietti P., Insall J.N., Cerulli G. Patellar pain and incongruence I: measurements of incongruence. Clin Orthop 1983; 176: 217-224.
16. Dandy D.J., Griffiths D. Lateral release for recurrent dislocation of the patella. J Bone Joint Surg [Br] l989; 71-B: 121-125.
17. Farr J. Distal realignment for recurrent patellar instability. Operative Tech Sports Med. 2001; 9 (3): 176-82.
Наклон и подвывих надколенника, дисплазия мыщелков бедренной кости
Обычно эту косточку называют коленной чашечкой, но в медицине используют другой термин – надколенник.
Надколенник – эта маленькая, но очень важная косточка. Она расположена в передней части коленного сустава. На самом деле надколенник – эта сесамовидная кость. В медицине так называют кости, которые расположены внутри сухожилий. У человека несколько сесамовидных костей, и надколенник – самая крупная из них. Сесамовидные кости, и надколенник в частности, нужны затем, чтобы повысить эффективность тяги мышцы, увеличить ее силу, поскольку эти кости работают как блок.
Изнутри надколенник покрыт толстым слоем хряща, который нужен для того, чтобы скользить по хрящу мыщелков бедренной кости. Хрящ надколенника – самый толстый у человека – его толщина может превышать 5 миллиметров! Естественно, он толстый не просто так, а потому, что надколенник испытывает очень сильные нагрузки. Подробнее об анатомии коленного сустава и надколенника в частности вы можете узнать на нашем сайте.
Слева – колено в положении сгибания. Надколенник ложится в борозду на бедренной кости, благодаря чему он работает как блок, увеличивая эффективность тяги сухожилия четырехглавой мышцы.
Для того, чтобы работа надколенникак как блока при разгибании в коленном суставе была максимально эффективной, он должне ложиться в борозду между мыщелками бедренной кости правильно, т.е. центрированно. Если надколенник ложится в борозду неправильно, не по центру, то говорят о наклоне надколенника.
Практически всегда при проблемах в бедренно-надеколенниковом суставе надколенник смещается кнаружи, и лишь в очень редких случаях надколенник смещается кнутри. Если наклон будет небольшим, то говорят о латеральной гиперпресии (т.е. повышенном давлении надколенника на наружный мыщелок бедренной кости), или о медиальной гиперпрессии, если надколенник смещен кнутри. При большем смещении надколенника появляется подвывих, и наконец, если надколеннник полностью выходит за пределы борозды между мыщелками бедренной кости, то говорят о вывихе надколенника.
Слева направо: нормальный сустав (ширина внутренней и наружной частейц сустава одинакова), наклон надколенника или латеральная гиперпрессия (наружная щель уже, чем внутренняя), подвывих надколенника (часть надколенника вышла наружу за пределы мыщелка) и вывих (надколенник полностью сместился за пределы сустава)
Наклон и подвывих надколенника представляют собой один из вариантов его нестабильности, т.е. состояния, когда надколенник может подвывихиваться или полностью вывихиваться.
Причины
Наклон и подвывих могут быть вызваны различными факторами, чаще всего — одновременно несколькими. Среди главных причин можно выделить следующие:
У надколенника есть две связки, которые удерживают его по бокам (иногда их неазывают не связками, а удерживателями). Наружная связка тянет надколенник кнаружи и не дает ему смещаться кнутри, а внутренняя связка, наоборот, тянет надколенник кнутри и не дает ему вывихиваться кнаружи. Избыточное натяжение наружной связки, поддерживающей надколенник, или слабость внутренней связки, поддерживающей надколенник (может развиться вследствие разрыва этой связки) могут приводить к тому, что надколенник будет ложиться в борозду между мыщелками бедренной кости не центрированно, а с большим смещением кнаружи.
В норме тагя богковых связок надколенника (наружной и внутренней) сбалансирована и надколенник центрирован. При нарушении этого баланса, например, при разрыве внутренней связки, надколенник будет стремиться сместиться кнаружи за счет некомпенсированной тяги наружной связки.
Стабильность надколенника обсепечивается не только связками, но и мышцами. В частности, медиальная (внутренняя) широкая мышца бедра тянет надколенник кнутри. Эта мышца входит в состав четырехглавой мышцы бедра, состоящих из четырех головок. Если внутренняя широкая мышца бедра будет слабой, то она не будет полноценно стабилизировать надколенник и он будет смещаться кнарущи.
Х-образное или вальгусное искривление голеней (отклонение голеней наружу). Если смотреть на скелет спереди, то можно увидеть как бедро соединяется с голенью под углом, который называют углом квадрицепса или Q-углом. Размер угла Q определяется шириной таза. У женщин таз более широкий, чем у мужчин, поэтому у женщин и Q-угол больше, чем у мужчин. Кроме того, к увеличению Q-угла может приводить врожденная X-образная деформация голеней. Большой угол Q приводит к тому, что надколенник легче смещается наружу. Кроме того, при большом Q-угле легче рвется передняя крестообразная связка.
Q-угол. Нормальным считается значение 20° для женщини 15° для мужчин. Аномальный Q-угол необязательно сопровождается болью по передней поверхности коленного сустава или подвывихом надколенника, но он способствует подвывиху надколенника при сокращении четырехглавой мышцы бедра
Дисплазия мыщелков бедренной кости. Борозда между мыщелками бедренной кости должна быть достаточно глубокой, чтобы в ней удерживался надколенник. При дисплазии мыщеков бедренной кости, т.е. врожденной особенности развития костей, борозда менее глубокая и надколенник легче смещается наружу. Научные исследования показали, что у людей с дисплазией мыщелков бедренной кости глубина борозды в среднем на 7 миллиметров меньше. Существует несколько вариантов дисплазии: дисплазии обоих мыщелков, изолированная дисплазия наружного или внутреннего мыщелков, кроме того, дисплазия может быть разной интенсивности. Определить дисплазию можно по осевым рентгенограммам или на магнитно-резонансной томографии (МРТ), причем точность этих двух методов в определении дисплазии примерно одинаковая, но МРТ в отличие от рентгенограмм позволяет оценить не только кости, но и мягкие ткани (хрящ, связки и т.д.).
Переразгибание в коленном суставе и выское стояние надколенника (patella alta) приводят к тому, что надколенник тоже будет выскальзывать из борозды между мыщелками и смещаться кнаружи. При переразгибании надколенник выталкивается из борозды, а при врожденном высоком стоянии надколенника он ложится в борозду выше, где борозда сглаживается и не такая глубокая, чтобы удержать надколенник.
Ротация (кручение) голени кнутри способствует смещение надколенника кнаружи
Симптомы наклона/подвывиха надколенника
Часто помимо боли при сгибании и разгибании коленного сустава под надколенником может возникать болезненный щелчок или хруст. Эти болезненные щелчки и хруст в коленном суставе под коленной чашечкой происходят из-за неправильного скольжения надколенника в межмыщелковой борозде.
При сгибании ноги надколенник обычно скользит по межмыщелковой борозде бедренной кости, но при почти полном разгибании смещается наружу. В этот момент больные обычно ощущают «провал» в суставе, хотя истинный вывих надколенника происходит у них редко.
Наклону/подвывиху надколенника часто предшествует травма, которой повреждаются структуру, препятствующие смещению надколенника кнаружи. Например, часто хронический подвывих надколенника развивается после вывиха надколенника. Кроме того, наклон/подвывих надколенника моржет развиться как осложнение после некоторых операций на коленном суставе.
При длительно существующем наклоне/подвывихе надколенника в суставе может скапливаться жидкость (синовит), что будет проявляться отеком коленного сустава главным образом выше надколенника.
Кроме того, при вывихе надколенника может произойти травма хряща надколенника (остеохондральный перелом), что также будет способствовать равитию артроза коленного сустава.
Осмотр врача
При осмотре врач обращает внимание на н еравномерное развитие мышц-разгибателей коленного сустава. При наклоне и подвывихе надколенника часто можно увидеть атрофию и слабость медиальной широкой мышцы бедра.
Помимо этого врач при осмотре обращает внимание на все остальные факторы, способствующие развитию наклона/подвывиха надколенника: осанку и походку, высокое стояние надколенника, аномально большой Q-угол, Х-образное искривление ног, антеверсию бедренной кости, дисплазия надколенника или бедренной кости, плоскостопие и гипермобильность суставов.
Приблизительную оценку траектории движения надколенника можно провести, медленно разгибая сидящему пациенту ногу в коленном суставе. В норме надколенник должен перемещаться по прямой линии. В некоторых случаях можно заметить J-признак — траекторию движения, напоминающую перевернутую букву J, когда надколенник уходит наружу по мере разгибания сустава. При внутреннем подвывихе надколенника можно увидеть обратный J-признак за счет смещения надколенника в положении полного разгибания кнутри. Если J-признак заметен при разгибании свободно свисающих ног, то это может свидетельствовать о слабости медиальной широкой мышцы бедра, что определяет тактику лечения.
Траектория движения надколенника при разгибании колена из точки A в точку В. При наклоне/подвывихе надколенника он идет не по прямой, и загибаясь кнаружи по мере разгибания колена, что похоже на перевернутую букву J, поэтому этот симптом называют J-признаком
Для определения наклона и подвывиха надколенника врач проводит специальные тесты: при надавливании на надколеннник, при попытке сдвинуть надколенник пальцами наружу может усилиться боль и/или появиться страх, предчувствие вывиха надколенника. Кроме того, повышенная подвижность надколенника, выявляемая при этом тесте, так же будет свидетельствовать в пользу латерального наклона/подвывиха надколеника.
Так же тщательно обследуют боковые поддерживающие связки надколенника. Болезненность этих связок при пальпации часто сопутствует их перегрузке у больных с подвывихом надколенника. Болезненность в области медиального надмыщелка — так называемый признак Бассетта — характерен для травмы медиальной бедренно-надколенниковой связки.
Проба для обнаружения избыточной тяги наружной поддерживающей связки состоит в измерении наклона надколенника. Пробу проводят при расслабленном и пассивно разогнутом коленном суставе. Когда замечают, что наружный край надколенника приподнялся, внутренний край фиксируют. В норме угол между горизонтальной плоскостью и наружным краем надколенника должен составлять около 15°. При меньших значениях причиной боли в переднем отделе коленного сустава может быть избыточное натяжение латеральной поддерживающей связки; по показаниям проводят мобилизацию наружного края. При смещении надколенника наружу больной иногда, чтоб избежать боли, старается уменьшить амплитуду движений. Этот симптом с большой вероятностью свидетельствуют о гипермобильности или нестабильности надколенника.
Смещение надколенника по суставной поверхности из стороны в сторону позволяет судить о целости структур, ограничивающих его подвижность. Смещение наружу предотвращают наружная часть суставной капсулы, наружная поддерживающая связка и косая часть медиальной широкой мышцы бедра. Надколенник сдвигают рукой наружу и измеряют полученное смещение относительно нейтрального положения в четвертях от ширины надколенника. Сдвиг более чем на три четверти свидетельствует о гипермобильности, менее одной четверти при медиальном смещении — об избыточном натяжении медиальной поддерживающей связки. Описанная проба может дать ценную информацию о состоянии связочного аппарата, но при этом она относительно субъективна.
Пальпация надколенника: врач надавливает на надколенник и пытается сместить его встороны, оценивая амплитуду подвижности и интенсивность боли. На рисунке изображена проба Бассета
Страх, предчувствие вывиха надколенника. При смещении надколенника пальцами врача наружу пациент может почувствовать страх вывиха и усиление боли. Обратите внимание, как пациент пытается остановить врача. Иллюстрация Hughston JC, Walsh WM, Puddu G: Patellar subluxation and dislocation. In: Saunders monographs in clinical orthopaedics, vol 5, Philadelphia, 1984, Saunders с изменениями авторов travmaorto.ru
При выполнении большинства проб больной лежит на спине, но можно также обследовать коленный сустав в положении больного на животе. В этом случае неподвижность таза и невозможность согнуть бедро делают возможной более точную оценку гибкости суставных структур при разгибании. Кроме того, легко можно выявить антеверсию бедренной кости вперед и ротацию большеберцовой кости. Уменьшение амплитуды внутренней ротации может быть ранним признаком артроза тазобедренного сустава, что иногда вызывает и боль в колене.
Для уточнения диагноза проводят дополнительные методы исследования, самыми важными из которых являются рентгенография, компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Первичное обследование бедренно-надколенникового сочленения включает рентгенографию в прямой и боковой проекциях в положении стоя. На рентгенограмме в прямой проекции можно обнаружить значительный подвывих, перелом или деформацию надколенника. Прежде чем судить о наличии подвывиха, надо убедиться, что это не ошибка укладки. Боковая рентгенограмма также может дать ценную информацию. Прежде всего она позволяет получить представление о глубине и рельефе межмыщелковой борозды. Центр ее соответствует самой задней линии, и суставные поверхности латерального и медиального мыщелков можно различить по отдельности. По этим точкам измеряют глубину борозды и выявляют дисплазию. По боковой рентгенограмме можно определить высокое или низкое стояние надколенника, рассчитать отношение длины связки надколенника к диагонали надколенника. В норме это отношение составляет 0,8—1,0; большие значения свидетельствуют о высоком стоянии надколенника, меньшие — о низком.
Дополнительную информацию о положении надколенника дает рентгенография в осевой проекции при сгибании коленных суставов под углом 20° (по Лаурину) и под углом 45° (по Мерчанту). Для уменьшения лучевой нагрузки обычно достаточно сделать снимок в одной из этих проекций. Рентгенограммы в осевой проекции очень удобны для выявления наклона и подвывиха надколенника. На этих рентгенограммах определяют два угла: наружный бедренно-надколенниковый угол и угол конгруэнтности. Первый образован линиями, проведенными через мыщелки бедра и вдоль латеральной фасетки надколенника. Обычно эти линии расходятся наружу; если они параллельны или расходятся внутрь, то это с большой вероятностью свидетельствует о наклоне надколенника. Угол конгруэнтности используют для выявления подвывиха надколенника. Для построения угла конгруэнтности сначала проводят биссектрису угла, образованного скатами мыщелков бедренной кости, а затем измеряют угол между этой биссектрисой и линией, проведенной из низшей точки ската к средней части края надколенника. В норме конгруэнтность в согнутом под углом 45° коленном суставе составляет 6 ± 11°. Надколенник при таком угле сгибания должен располагаться по центру суставной поверхности, изменение же степени конгруэнтности указывает на возможный его подвывих.
Укладка пациента для выполнения рентгенограмм по Мерчанту (A.C. Merchant)
Компьютерная томография (КТ) позволяет определить наклон и подвывих несколько точнее, чем рентгенограммы в осевой проекции, что связано с отсутствием проекционных искажений и наложения теней анатомических структур друг на друга. Кроме того, КТ можно получить при любом сгибании коленного сустава. Это особенно актуально для выявления наклона и подвывиха надколенника при практически разогнутом колене, когда надколенник лишен фиксации со стороны наружного мыщелка бедра.
Как мы уже отмечали, важным фактором развития наклона/подвывиха надколенника является положение бугристости большеберцовой кости, к которой крепится связка надколенника. Точную оценку пространственного взаимоотношения бугристости, надколенника и межмыщелковой борозды опять же можно произвести на компьютерных томограммах (КТ). Самым важным показателем на них будет индекс ТТ-TG (от английских термином tibial tuberosity и trochlear groove). Для этого измеряют расстояние между бугристостью и межмыщелковой бороздой бедренной кости, накладывая два среза в аксиальной проекции один на другой. Расстояние более 15 мм свидетельствует о подвывихе надколенника со специфичностью 95% и чувствительностью 85%.
Компьютерная томограмма. На этом рисунке наложены друг на друга два среза: на уровне межмыщелковой борозды и на уровне бугристости большеберцовой кости. Благодаря этому наложению можно измерить расстояние между бугристостью и бороздой. В норме оно арьирует от 10 до 15 мм. На этом снимке оно составляет 21 мм, что свидетельствует о подвывихе надколенника.
Магнитно-резонансную томографию (МРТ) можно использовать для подтверждения данных, полученных по КТ и рентгенограммам, но больше она подходит для диагностики состояния мягких тканей и оценки повреждений хряща. Метод хорошо зарекомендовал себя для обнаружения травм, сопряженных с вывихом надколенника: отрыва медиальной бедренно-надколенниковой связки от бедренной кости или, реже, от медиальной фасетки надколенника; выпота в суставе; зон повышенной интенсивности сигнала и повреждений косой части медиальной широкой мышцы бедра; гематом в области латерального мыщелка бедра и медиальной фасетки надколенника.
Поскольку боль в коленном суставе часто может быть из-за других причин, не связанных с положением надколенника, то МРТ используется достаточно часто.
Лечение
Консервативное лечение. Лечение наклона/подвывиха надколенника в основном консервативное, т.е. безоперационное. Основу лечения составляют физические упражнения. Силу и выносливость четырехглавой мышцы лучше всего тренировать статическими упражнениями на разгибание с небольшой амплитудой при сгибании коленного сустава на 0—30° (то есть при наименьшем соприкосновении надколенника и бедренной кости). Упражнения направлены на восстановление баланса мышц-разгибателей, особое внимание следует уделять косой части медиальной широкой мышцы бедра.
Упражнения при наклоне/подвывихе надколенника
Для дополнительной стабилизации надколенника можно использовать специальные ортопедические повязки, ортезы, бандажи, но необходимо, чтобы больной осознавал необходимость их ношения. Ортезы также улучшают архитектонику нижней конечности, особенно у больных с тенденцией к Х-образному искривлению ног, усугубляющему нестабильность надколенника.
Очень эффективно тейпирование, которое позволяет скомпенсировать смещение надколенника кнаружи и убрать боль в коленном суставе на фоне гиперпресии наружных отделов бедренно-надколенникового сочленения.
Продуманное консервативное лечение эффективно в большинстве случаев, однако в некоторых случаях оно не приносит успеха и тогда без хирургического вмешательства часто не обойтись.
Хирургическое лечение. Как и при других заболеваниях бедренно-надколенникового сочленения, сопровождающихся болью в переднем отделе коленного сустава, сначала проводят артроскопию: через прокол длиной один сантиметр в сустав вводят видеокамеру и осматривают колено изнутри. В ходе артроскопии оценивают не только бедренно-надколенниковый сустав, состояние хряща надколенника, правильность погружения надколенника в межмыщелковую борозду но и оценивают все остальные структуры коленного сустава: крестообразные связки, мениски, хрящ и т.д.
Если нет подвывиха надколенника, а есть только наклон надколенника с латеральной гиперпрессией, то проводят артроскопическую мобилизацию наружного края надколенника. Для этого рассекают всю наружную поддерживающую связку и косую часть наружной широкой мышцы.
Схема операции артроскопической мобилизации наружного края надколенника (латеральный релиз)
Прогноз
Прогноз в большинстве случаев наклона или подвывиха надколенника благоприятный. Как при правильной консервативной, так и при хирургической тактике лечения возможно полноценное восстановление и даже возвращение к спортивным занятиям после восстановления подвижности, стабильности и силы. Интенсивность нагрузок и тренировок следует увеличивать постепенно. Реабилитационный курс подбирают в соответствии с проведенной операцией. На время заживления мягких тканей и кости необходим покой.