левограмма на экг что это
Левокардия (Q24.1)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация, содержащая данные о локализации основных отделов сердца:
1. Правосформированное праворасположенное сердце (с нормальным расположением органов брюшной полости).
2. Правосформированное серединнорасположенное сердце (с нормальным расположением органов брюшной полости).
3. Правосформированное леворасположенное сердце (с обратным расположением органов брюшной полости).
4. Левосформированное праворасположенное сердце (с обратным расположением органов брюшной полости).
5. Левосформированное леворасположенное сердце (с обратным расположением органов брюшной полости).
Этиология и патогенез
Левосформированное леворасположенное сердце
Анатомия. При левосформированном леворасположенном сердце полые вены находятся медиальнее и кзади, чем в условиях левосформированного праворасположенного сердца, и соединяются с правым предсердием, которое расположено также справа.
Правое предсердие посредством трехстворчатого клапана сообщается с правым желудочком, который лежит кпереди от него. Выходной отдел правого желудочка направлен медиально, вверх, назад и дает начало легочной артерии.
Легочные вены соединяются с правосторонним левым предсердием, которое находится несколько кпереди, чем левостороннее правое предсердие. Через клапан левое предсердие сообщается с левым желудочком, лежащим спереди и слева от левого предсердия, справа и спереди от правого желудочка. Межжелудочковая перегородка ориентирована влево и кпереди. Выходной отдел левого желудочка лежит кзади от выходного отдела правого желудочка и от него отходит восходящая часть аорты, которая располагается слева и кзади от легочного ствола. Дуга и нисходящая часть аорты также локализуются справа. Верхушка сердца направлена влево, вперед и вниз.
Правосформированное леворасположенное сердце с обратным расположением органов брюшной полости
Эпидемиология
Факторы и группы риска
Факторы риска, влияющие на формирование врожденных пороков сердца у плода
Семейные факторы риска:
— наличие детей с врожденными пороками сердца (ВПС);
— наличие ВПС у отца или ближайших родственников;
— наследственные заболевания в семье.
Клиническая картина
Cимптомы, течение
Диагностика
Левосформированное леворасположенное сердце
Лечение
Прогноз
Профилактика
Профилактика возникновения врожденных пороков сердца (ВПС) очень сложна и в большинстве случаев сводится к медико-генетическому консультированию и разъяснительной работе среди людей, относящихся к группе повышенного риска заболевания. К примеру, в случае, когда 3 человека, состоящие в прямом родстве, имеют ВПС, вероятность появления следующего случая составляет 65-100% и беременность не рекомендуется. Нежелателен брак между двумя людьми с ВПС. Помимо этого необходимо тщательное наблюдение и исследование женщин, имевших контакт с вирусом краснухи или имеющих сопутствующую патологию, которая может привести к развитию ВПС.
Профилактика неблагоприятного развития ВПС:
— своевременное выявление порока;
— обеспечение надлежащего ухода за ребенком с ВПС;
— определение оптимального метода коррекции порока (чаще всего, это хирургическая коррекция).
Обеспечение необходимого ухода является важной составляющей в лечении ВПС и профилактике неблагоприятного развития, так как около половины случаев смерти детей до 1-го года во многом обуславливаются недостаточно адекватным и грамотным уходом за больным ребенком.
Специальное лечение ВПС, (в том числе, кардиохирургическое) должно проводиться в наиболее оптимальные сроки, а не немедленно по выявлению порока, и не в самые ранние сроки. Исключение составляют только критические случаи угрозы жизни ребенка. Оптимальные сроки зависят от естественного развития соответствующего порока и от возможностей кардиохирургического отделения.
Электрокардиограмма здорового человека
Заболевания системы в развитых странах занимают первое место по смертности. Стоит отметить, что заболевания сердца сильно помолодели за последние годы. На приеме кардиолога можно встретить как людей среднего и пожилого возраста, так и молодое поколение. Ряд болезней сердца протекает практически бессимптомно. Однако, даже при возникновении первых симптомов, мы не бежим к врачу со своей проблемой, а начинаем заниматься самолечением.
Важно! Не стоит самостоятельно ставить себе диагноз и принимать лекарственные препараты, ставя эксперименты над своим здоровьем. Использование современных методов скрининговой диагностики состояния системы пациента помогают кардиологу в постановке диагноза. Электрокардиография — один из наиболее простых, быстрых и эффективных медом оценки состояния сердечно-сосудистой системы человека.
Перед снятием электрокардиограммы (ЭКГ) проверяется готовность прибора к работе (проводится калибровка). Электроды определенным образом накладываются на конечности пациента, для удобства они отмечены разным цветом. Сигнал от электродов преобразуется в электрокардиограмму и отображается на экране монитора.
Правила проведения ЭКГ
Первый электрокардиограф был изобретен талантливым нидерландский физиологом Виллемом Эйнтховеном. Ученый трудился над созданием прибора целых семь лет и 14 ноября 1903 года представил его человечеству. Прибор мог регистрировать и измерять электрические импульсы, которые появлялись в процессе сокращения сердечной мышцы. Вес прибора достигал 270 кг, чтобы снять электрокардиограмму требовалась помощь пяти человек, при этом пациент должен был погрузить руку и ногу в емкость с жидкостью. Несмотря на это, данное изобретение произвело революционный прорыв в медицине.
Сегодня, аппарат для снятия ЭКГ представляет собой компактное и портативное устройство. Данное устройство получило широкое распространение, используется практически в каждом медицинском учреждении: машины скорой медицинской помощи и реанимации, поликлиники и стационары круглосуточного пребывания. Для проведения процедуры снятия ЭКГ, рекомендуется соблюдать следующие правила:
Пациенту необходимо раздеться до пояса и принять горизонтальное положение. Перед наложением электродов необходимо обработать их специальным токопроводящим гелем для наилучшего контакта с кожей.
Важно! Для верной расшифровки ЭКГ необходимо записаться на консультацию к кардиологу.
Расшифровка показателей
Сердце, как точный часовой механизм, работает по определенным принципам. Ему присуще:
По результатам ЭКГ можно понять общую картину состояния сердца пациента. В покое сердечная мышца электрически нейтральна. Под воздействием возбуждающего импульса формируется биопотенциал (разность потенциалов). В электрокардиографии разность потенциалов, которые мы измеряем, называются отведениями.
Как же правильно прочитать зашифрованное послание от нашего сердца? Типовая ЭКГ человека состоит из пяти положительных и отрицательных колебаний — зубцов, соответствующих циклу сердечной деятельности. Эти зубцы формируются за счет изменения значения амплитуды и высоты сигнала. Зная правильное толкование этих показателей, можно сделать вывод о работе системы.
Зубцы ЭКГ
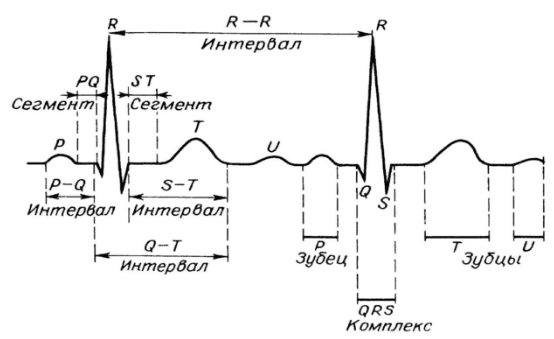
Зубцы ЭКГ принято обозначать латинскими буквами — P,Q,R,S,T. Форма и величина этих зубцов отличается в разных электрокардиографических отведениях. На любой ЭКГ выделяют несколько зубцов, сегментов и интервалов, отражающий сложный процесс распространения волны возбуждения по сердцу. Ниже, на рисунке приведен пример нормальной ЭКГ человека:
Рисунок 1. Схема нормальной ЭКГ человека
Значения основных зубцов, представленный на кардиограмме:
Таким образом, наблюдение за электрокардиограммой позволяют характеризовать работу сердца. При наличии различных отклонений в работе сердца, они отображаются на электрокардиограмме отсутствием зубцов или их наличием не свойственному данному отведению, изменением продолжительностью интервалов, полярностью и амплитудой зубцов.
Оценка состояние сердца по электрокардиограмме
Только квалифицированный специалист может верно интерпретировать результат электрокардиограммы. Внимательно изучив ЭКГ, проведя расчет интервалов между зубцами врач способен дать объективную оценку работы системы. Электрокардиограмма с синусовым ритмом является нормой для здорового человека.
Следует учитывать следующие ключевые аспекты при расшифровке кардиограммы:
Современные аппараты ЭКГ имеют расширенный спектр функций с возможностью автоматической расшифровки кардиограммы, точно регистрируя изменения разности потенциалов. Помимо этого, могут обеспечивают вывод на дисплей основных показателей и даже поставить диагноз. Однако, полностью доверять таким приборам не стоит, а постановку окончательного диагноза лучше доверить врачу — кардиологу.
Электрокардиограмма — это объективное графическое отображение состояния сердца. Простой, быстрый и неинвазивный метод диагностики не имеет противопоказаний. Процедура проведения ЭКГ не займет у Вас много времени, однако позволит выявить заболевания системы.
ЭКГ: описание, норма и признаки патологий
Принцип ЭКГ
Работа аппарата ЭКГ заключается в том, что датчики, размещенные на теле пациента фиксируют вектор и силу электрического заряда, который создает сердце в процессе работы. Изменения вектора электрического заряда записывается на бумажной ленте в виде графика. Анализ этого графика позволяют сделать вывод о правильности работы сердца и возможных заболеваниях.
Регистрация электрокардиограммы осуществляется в:
Регистрация ЭКГ в 3 стандартных отведениях
Регистрация электрокардиограммы в 3 стандартных отведениях называется одноканальной ЭКГ. Она позволяет получить общую картину состояния сердца и используется при кардиологическом обследовании пациента при отсутствии специфических жалоб.
Определяется разность потенциалов между:
Эти отведения образуют равносторонний треугольник Эйнтховена, вершины которого расположены на электродах, размещенных на конечностях. В середине треугольника находится электрический центр сердца. Электрод на правой не используется для отведений, а предназначен для заземления.
Регистрация ЭКГ в 12 отведениях
Регистрация электрокардиограммы в 12 отведениях используется при специфических жалобах пациентов для получения дополнительной информации о работе сердечно-сосудистой системы, небольших изменениях, выявления очага ишемии или некроза, причин нарушения проводимости и ритма.
Помимо 3 стандартных отведений определяется разность потенциалов между:
Кроме этого используются шесть однополюсных грудных отведений, когда 6 электродов устанавливаются непосредственно на грудную клетку:
Регистрация данных с однополюсных грудных отведений позволяет судить о положении сердца в грудной клетке, величине желудочков, определить гипертрофию правых отделов, оценить состояние предсердий и выявить различные патологии.
Регистрация ЭКГ в 12 отведениях позволяет определить даже небольшие изменения в работе сердца, которые не покажет регистрация ЭКГ в 3 стандартных отведениях.
Что показывает ЭКГ
При наличии патологий электрокардиография может выявить:
Нормальная ЭКГ
На нормальной электрокардиограмме последовательно отображаются:
Норма интервалов составляет:
Частота сердечных сокращений рассчитывается как:
Нормой считается 50-90 ударов в минуту.
Например, если расстояние R составило 20 мм, а кардиограмма снята при скорости 25 мм/c:
ЧСС = 60/(20*0,04) = 75 ударов в минуту (в норме).
Сердечный ритм оценивается по степени ритмичности кардиограммы. В норме она должны быть повторяющейся с возможными отклонениями до 10%. Для оценки отклонений сравниваются расстояние между зубцами R-R.
При этом сердечный ритм в норме имеет синусовую природу, на что указывает зубец P, который положителен в 1 и 2 отведении и отрицателен в отведении aVR.
В основном такие показатель говорят о том, что сердце здорово. Но стоит помнить, что расшифровку ЭКГ должен делать врач, только он может поставить правильный диагноз, поэтому не стоит расшифровывать электрокардиограмму самостоятельно.
Патологии в ЭКГ
Электрокардиограмма отличная от нормальной может указывать на различные заболевания и нарушения в работе сердца.
Среди заболеваний могут быть:
Аритмия
Аритмия характеризуется тем, что среди нормальных сокращений сердца есть и сокращения с отклонениями от нормы, сердце бьется реже или чаще, чем нужно, размер зубцов кардиограммы не одинаковый в каждом сердцебиении.
Такие особенности ЭКГ могут говорить об аритмии.
Аритмия может быть опасна и приводить к тромбоэмболии, сердечной недостаточности и даже остановке сердца при отсутствии своевременного лечения и помощи.
Гипертрофия предсердий
При гипертрофии левого предсердия на ЭКГ зубец P в 1 и 2 отведении является двугорбым, а в V1 отрицательным и продолжительными.
Гипертрофия миокарда предсердий — это увеличение толщины миокардиальной стенки сердца, в условиях хронической перегрузки работы сердца объемом и давлением. Гипертрофия может привести к аритмии сердца.
Блокада
При блокаде ножек пучка Гиса на ЭКГ наблюдается уширением интервала QRS, а при полной блокаде сегмент ST и зубец Т становятся отрицательными.
Ишемическая болезнь
При ишемической болезни сердца на ЭКГ сегмент ST слегка опущен, а зубец T имеет неглубокое отрицательное значение.
Ишемическая болезнь представляет собой стеноз коронарных артерий в результате атеросклероза. В результате закупорки артерии может развиться инфаркт миокарда.
Перикардит
При своевременной диагностике и лечении пациент полностью выздоравливает.
Миокардит
При миокардите на ЭКГ чаще наблюдается депрессия сегмента ST и отрицательный зубец Т. Но не всегда, бывают и другие особенности ЭКГ, которые указывают на миокардит, такие как изменение продолжительности интервала PQ, признаки, указывающие на блокады левой или правой ножки ПГ и нарушение ритма сердца.
При обнаружении миокардита положена госпитализация и лечение.
Тромбоэмболия
Тромбоэмболия представляет собой закупорку сосуда тромбом и нарушение кровотока.
При обнаружении тромбоэмболии необходима срочная госпитализация и лечение.
Гипокалиемия
Лечение направлено на восполнения уровня калия в организме.
Тахикардия
Тахикардия характеризуется увеличением частоты сердечных сокращений выше 90 ударов в минуту в покое. При тахикардии на ЭКГ может наблюдаться увеличенный сегмент QRS.
Тахикардия это симптом, который указывает на наличие ряда заболеваний чаще эндокринной и нервной систем.
При выявлении тахикардии требуется дальнейшая диагностика для выявления причины и ее устранения.
Инфаркт миокарда
При инфаркте миокарда на ЭКГ в одном случае может наблюдаться как отсутствие подъема сегмента ST и зубца Q, так и подъем и деформация сегмента ST, большой зубец Q и остроконечный отрицательный зубец T.
Инфаркт миокарда возникает из-за тромбоза коронарной артерии, в результате чего возникает закупорка артерии, частичное или полное прекращение кровоснабжения и начало процесса отмирания тканей.
Как проходит диагностика ЭКГ
Процедура электрокардиографии происходит безболезненно и быстро:
При суточном холтеровском мониторировании врач размещает датчики на теле пациента, которые подключены к небольшому портативному устройству, собирающими данные электрокардиографии непрерывно в течение суток. Датчики и устройство ЭКГ прячутся под одежду и пациент носит их 24 часа. Затем возвращается к врачу, снимает устройство и датчики. Доктор анализирует ЭКГ, делает выводы и ставит диагноз пациенту.
Методы ЭКГ
Расшифровка ЭКГ
Расшифровкой электрокардиограммы занимается врач, только он может выявить заболевания, поставить правильный диагноз и дать дальнейшие направления. Человеку без медицинского образования заниматься расшифровкой ЭКГ не следует.
При расшифровке электрокардиограммы диагност обращает внимание на продолжительность, амплитуду, форму, частоту, повторяемость и прочие параметры следующих элементов кардиограммы:
Когда нужно делать ЭКГ
Электрокардиографию следует делать в следующих случаях:
Стоимость ЭКГ в нашей клинике
Мы оказываем следующие услуги в области кардиологии и ЭКГ диагностики:
Записаться на ЭКГ к врачу можно через онлайн форму на сайте или по телефонам 8 (800) 350-94-58 и +7 (4872) 49-57-57.
Стандартная электрокардиография в педиатрической практике
Электрокардиография (ЭКГ) остается одним из самых распространенных методов обследования сердечно-сосудистой системы и продолжает развиваться и совершенствоваться. На основе стандартной электрокардиограммы предложены и широко используются различные модифи
Электрокардиография (ЭКГ) остается одним из самых распространенных методов обследования сердечно-сосудистой системы и продолжает развиваться и совершенствоваться. На основе стандартной электрокардиограммы предложены и широко используются различные модификации ЭКГ: холтеровское мониторирование, ЭКГ высокого разрешения, пробы с дозированной физической нагрузкой, лекарственные пробы [2, 5].
Отведения в электрокардиографии
Однополюсные грудные отведения обозначают латинской буквой V (потенциал, напряжение) с добавлением номера позиции активного положительного электрода, обозначенного арабскими цифрами:
С помощью грудных отведений можно судить о состоянии (величине) камер сердца. Если обычная программа регистрации 12 общепринятых отведений не позволяет достаточно надежно диагностировать ту или иную электрокардиографическую патологию либо требуется уточнение некоторых количественных параметров, используют дополнительные отведения. Это могут быть отведения
Техника регистрации электрокардиограммы
ЭКГ регистрируют в специальном помещении, удаленном от возможных источников электрических помех. Исследование проводится после 15-минутного отдыха натощак или не ранее чем через 2 ч после приема пищи. Пациент должен быть раздет до пояса, голени следует освободить от одежды. Необходимо использовать электродную пасту для обеспечения хорошего контакта кожи с электродами. Плохой контакт или появление мышечной дрожи в прохладном помещении может исказить электрокардиограмму. Исследование, как правило, проводится в горизонтальном положении, хотя в настоящее время стали также осуществлять обследование в вертикальном положении, так как при этом изменение вегетативного обеспечения приводит к изменению некоторых электрокардиографических параметров [7].
Нормальная электрокардиограмма
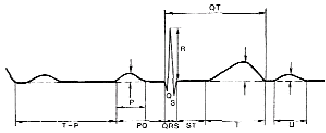 |
| Рисунок 1. Нормальная электрокардиограмма |
Анализ электрокардиограммы
Общая схема анализа ЭКГ включает несколько составляющих.
Анализ сердечного ритма и проводимости
Определение источника возбуждения производится по определению полярности зубца Р и по его положению относительно комплекса QRS. Синусовый ритм характеризуется наличием во II стандартном отведении положительных зубцов Р, предшествующих каждому комплексу QRS. При отсутствии этих признаков диагностируется несинусовый ритм: предсердный, ритм из АВ-соединения, желудочковые ритмы (идиовентрикулярные), мерцательная аритмия.
ЧСС = 60 R-R,
При неправильном ритме можно ограничиться определением минимальной и максимальной ЧСС, указав этот разброс в «Заключении».
Регулярность сердечных сокращений оценивается при сравнении продолжительности интервалов R-R между последовательно зарегистрированными сердечными циклами. Интервал R-R обычно измеряется между вершинами зубцов R (или S). Разброс полученных величин не должен превышать 10% от средней продолжительности интервала R-R. Показано, что синусовая аритмия той или иной степени выраженности наблюдается у 94% детей. Условно выделены V степеней выраженности синусовой аритмии:
Кроме физиологически наблюдаемой синусовой аритмии, неправильный (нерегулярный) ритм сердца может наблюдаться при различных вариантах аритмий: экстрасистолии, мерцательной аритмии и других.
Оценка функции проводимости требует измерения продолжительности зубца Р, которая характеризует скорость проведения электрического импульса по предсердиям, продолжительности интервала P-Q (P-R) (скорость проведения по предсердиям, АВ-узлу и системе Гиса) и общую длительность желудочкового комплекса QRS (проведение возбуждения по желудочкам). Увеличение длительности интервалов и зубцов указывает на замедление проведения в соответствующем отделе проводящей системы сердца.
Интервал P-R может быть укороченным (менее 0,10 с) в результате ускоренного проведения импульса, нарушений иннервации, из-за наличия дополнительного пути быстрого проведения между предсердиями и желудочками. На рисунке 3 представлен один из вариантов укорочения интервала P-R.
На данной электрокардиограмме (см. рис. 2) определяются признаки феномена Вольффа-Паркинсона-Уайта, включающего: укорочение интервала P-R менее 0,10 с, появление дельта-волны на восходящем колене комплекса QRS, отклонение электрической оси сердца влево. Кроме того, могут наблюдаться вторичные ST-T-изменения. Клиническое значение представленного феномена заключается в возможности формирования наджелудочковой пароксизмальной тахикардии по механизму re-entry (повторного входа импульса), так как дополнительные проводящие пути обладают укороченным рефрактерным периодом и восстанавливаются для проведения импульса быстрее, чем основной путь [8].
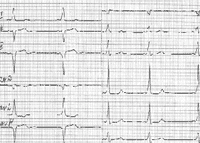 |
| Рисунок 2. ЭКГ ребенка В. Г., 14 лет. Диагноз: феномен Вольффа-Паркинсона-Уайта |
Определение положения электрической оси сердца
Повороты сердца вокруг переднезадней оси. Принято различать три условные оси сердца, как органа, находящегося в трехмерном пространстве (в грудной клетке).
Поперечная ось проходит через середину основания желудочков перпендикулярно продольной оси. При повороте вокруг этой оси наблюдается смещение сердца верхушкой вперед или верхушкой назад.
Основное направление электродвижущей силы сердца представляет собой электрическую ось сердца (ЭОС). Повороты сердца вокруг условной переднезадней (сагиттальной) оси сопровождаются отклонением ЭОС и существенным изменением конфигурации комплекса QRS в стандартных и усиленных однополюсных отведениях от конечностей.
Повороты сердца вокруг поперечной или продольной осей относятся к так называемым позиционным изменениям.
Определение ЭОС проводится по таблицам. Для этого сопоставляют алгебраическую сумму зубцов R и S в I и III стандартных отведениях.
Различают следующие варианты положения электрической оси сердца:
Анализ предсердного зубца Р
Анализ зубца Р включает: изменение амплитуды зубца Р; измерение длительности зубца Р; определение полярности зубца Р; определение формы зубца Р.
При более горизонтальном положении сердца в грудной клетке, например у гиперстеников, зубец Р увеличивается в отведениях I и aVL и уменьшается в отведениях III и aVF, а в III стандартном отведении зубец Р может стать отрицательным.
Анализ желудочкового комплекса QRST
Комплекс QRST соответствует электрической систоле желудочков и рассчитывается от начала зубца Q до конца зубца Т.
Составляющие электрической систолы желудочков: собственно комплекс QRS, сегмент ST, зубец Т.
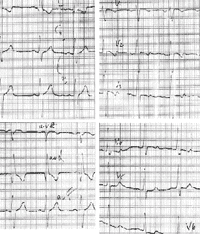 |
| Рисунок 3. ЭКГ ребенка Р. Б., 4 года. Диагноз: аномальное отхождение левой коронарной артерии от легочной артерии |
В то же время у детей грудного возраста глубокий зубец Q может быть в отведении III, aVF, а в отведении aVR весь желудочковый комплекс может иметь вид QS.
За зубцом Т следует горизонтальный интервал Т-Р, соответствующий периоду, когда сердце находится в состоянии покоя (период диастолы).
Зубец U появляется через 0,01-0,04 с после зубца Т, имеет ту же полярность и составляет от 5 до 50% высоты зубца Т. До настоящего времени четко не определено клиническое значение зубца U.
Интервал Q-T. Продолжительность электрической систолы желудочков имеет важное клиническое значение, поскольку патологическое увеличение электрической систолы желудочков может быть одним из маркеров появления угрожающих жизни аритмий.
Электро кардиограф ические признаки гипертрофии и перегрузок полостей сердца
Электрокардиографические изменения при этом обусловлены: увеличением электрической активности гипертрофированного отдела сердца; замедлением проведения по нему электрического импульса; ишемическими, дистрофическими и склеротическими изменениями в измененной мышце сердца.
Однако следует отметить, что широко используемый в литературе термин «гипертрофия» не всегда строго отражает морфологическую сущность изменений. Нередко дилатация камер сердца имеет те же электрокардиографические признаки, что и гипертрофия, при морфологической верификации изменений.
При анализе ЭКГ следует учитывать переходную зону (рис. 4) в грудных отведениях.
 |
| Рисунок 4. Состояние основных зубцов лектрокардиограммы в грудных отведениях. Переходная зона |
Признаки перегрузок предсердий
Электрокардиографические признаки перегрузки левого предсердия формируют электрокардиографический комплекс признаков, называемый в литературе Р-mitrale. Увеличение левого предсердия является следствием митральной регургитации при врожденной, приобретенной (вследствие ревмокардита или инфекционного эндокардита), относительной митральной недостаточности или митрального стеноза. Признаки перегрузки левого предсердия представлены на рисунке 5.
Увеличение левого предсердия (см. рис. 5) характеризуется:
Поскольку удлинение зубца Р может быть обусловлено не только увеличением левого предсердия, но и внутрипредсердной блокадой, то наличие выраженной отрицательной фазы зубца Р в отведении V1 более важно при оценке перегрузки (гипертрофии) левого предсердия. В то же время выраженность отрицательной фазы зубца Р в отведении V1 зависит от частоты сердечных сокращений и от общих характеристик вольтажа зубцов.
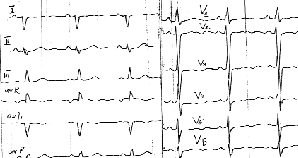 |
| Рисунок 6. ЭКГ ребенка В. С., 13 лет. Первичная легочная гипертензия |
Признаки увеличения правого предсердия представлены на рисунке 6.
Увеличение правого предсердия (см. рис. 6) характеризуется:
На рисунке 6 кроме признаков перегрузки правого предсердия отмечаются также признаки перегрузки правого желудочка.
Признаки перегрузок(гипертрофии) желудочков
Поскольку в норме ЭКГ отражает активность только левого желудочка, электрокардиографические признаки перегрузки левого желудочка подчеркивают (утрируют) норму. Там, где в норме высокий зубец R (в отведении V4, положение которого совпадает с левой границей сердца), он становится еще выше; где в норме глубокий зубец S (в отведении V2), он становится еще глубже.
Преобладающая дилатация левого желудочка имеет следующие признаки: R в V6 больше, чем R в V5, больше, чем R в V4 и больше 25 мм; внезапный переход от глубоких зубцов S к высоким зубцам R в грудных отведениях; смещение переходной зоны влево (к V4) (рис. 7).
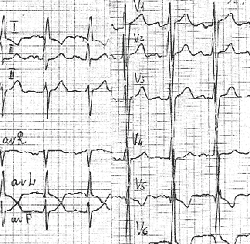 |
| Рисунок 7. ЭКГ ребенка Г. Ш., 3 года. Диагноз: врожденная недостаточность митрального клапана |
Признаками преоблающей гипертрофии миокарда левого желудочка является депрессия (смещение ниже изолинии) сегмента S-T в отведении V6, возможно, и в V5 (рис. 8) [4, 7].
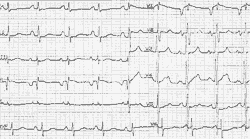 |
| Рисунок 8. ЭКГ ребенка Г. Ш., 3 года. Диагноз: врожденная недостаточность митрального клапана |
Дополнительными признаками являются вторичные изменения в виде смещения сегмента S-T и изменения зубца Т. При некоторых патологических состояниях, в частности при дефекте межпредсердной перегородки, гипертрофия правого желудочка демонстрируется также неполной блокадой правой ножки пучка Гиса в виде rsR в отведении V1 (рис. 9) [7].
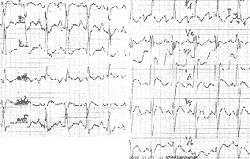 |
| Рисунок 9. ЭКГ ребенка М. К., 8 лет. Диагноз: дефект межпредсердной перегородки |
По вопросам литературы обращайтесь в редакцию.
Редакция приносит свои извинения за опечатки
В выходных данных статьи «Ящур», № 8 2004, следует читать:
А. Е. Кудрявцев, кандидат медицинских наук, доцент,
Т. Е. Лисукова, кандидат медицинских наук, доцент,
Г. К. Аликеева, кандидат медицинских наук
ЦНИИ эпидемиологии МЗ РФ, Москва
В статье И. Ю. Фофановой «Некоторые вопросы патогенеза внутриутробных инфекций», № 10.2004. На странице 33 во 2-й колонке слева направо следует читать: «Во II триместре (после уточнения диагноза) показано применение антибактериальной терапии с учетом чувствительности антибиотиков (пенициллинового ряда или макролидов). Назначение амоксиклава, аугментина, ранклава, азитрокса, сумамеда при беременности возможно, только когда предполагаемая польза для матери превышает потенциальный риск для плода или ребенка. Несмотря на то, что в экспериментальных исследованиях тератогенного действия этих препаратов выявлено не было, применения их во время беременности следует избегать».
Е. В. Мурашко, кандидат медицинских наук, доцент РГМУ, Москва