лихорадка денге что это такое и как передается сколько живут
Лихорадка Денге
Заболевание известно достаточно давно. В соответствии с основным симптомокомплексом болезнь называли костоломной лихорадкой. Понятие о геморрагической лихорадке денге утвердилось лишь в 1954 г. после описания клинической картины заболевания у детей на Филиппинах, а затем и в других странах Юго-Восточной Азии. К этому времени уже были получены доказательства вирусной этиологии болезни.
Что провоцирует / Причины Лихорадки Денге:
За последние 10-15 лет наблюдается значительное повышение заболеваемости в различных регионах. Сообщалось о значительных вспышках денге в Китайской Народной Республике, Вьетнаме, Индонезии, Таиланде и на Кубе. Во время вспышки на Кубе в 1981 г. лихорадка денге наблюдалась почти у 350 000 человек, около 10 000 из них болели более тяжелой геморрагической формой, умерло 158 больных (смертность 1,6%). В Китайской Народной Республике во время эпидемии 1980 г. заболело 437 468 человек (умерло 54). Во время эпидемической вспышки 1985-1986 гг. заболело 113 589 человек (умерло 289). Причины подъема заболеваемости остаются неясными, несмотря на большой интерес к проблеме лихорадки денге (за период 1983-1988 гг. в периодической печати было опубликовано 777 работ, кроме того, проблема денге рассматривалась в 136 книгах).
Источником инфекции служат больной человек, обезьяны и, возможно, летучие мыши.
Естественная восприимчивость людей высокая, чаше болеют дети и лица, приехавшие в эндемичные районы. Постинфекционный иммунитет типоспецифичный, стойкий и длится несколько лет. Повторные заболевания возможны по истечении этого времени или при инфицировании вирусом иного типа.
Патогенез (что происходит?) во время Лихорадки Денге:
В настоящее время установлено, что геморрагическая лихорадка денге и шоковый синдром денге могут вызывать все четыре серотипа вируса денге. В патогенезе заболевания особо важную роль играет внедрение в организм человека вирусов серотипов 1, 3 или 4, за которым через несколько лет следует и серотип 2. В развитии геморрагической лихорадки денге особое значение имеют иммунологические факторы. Усиленный рост вируса денге серотипа 2 происходит в мононуклеарных фагоцитах, полученных из периферической крови иммунизированных доноров или в клетках неиммунизированных доноров в присутствии субнейтрализующих концентраций вируса денге или перекрестных гетеротипичных антител к флавовирусам. Комплексы вирус-антитело присоединяются, а затем внедряются в мононуклеарные моноциты с помощью Fc-рецепторов. Активная репликация вируса в этих клетках может приводить к серии вторичных реакций (активация комплемента, системы кинина и др.) и к развитию тромбогеморрагического синдрома. Таким образом, геморрагические формы возникают в результате повторного инфицирования местных жителей или при первичном инфицировании новорожденных, получивших антитела от матери. Интервал между первичным (сенсибилизирующим) и повторным (разрешающим) заражением может колебаться от 3 мес до 5 лет. При первичной инфекции любым типом вируса возникает классическая форма денге. Вновь пребывающие в эндемический очаг заболевают только классической формой денге.
Геморрагическая форма развивается лишь у местных жителей. При этой форме поражаются преимущественно мелкие сосуды, где выявляются набухание эндотелия, периваскулярный отек и инфильтрация мононуклеарами. Повышение проницаемости сосудов приводит к нарушению объема плазмы, аноксии тканей, метаболическому ацидозу. С поражением сосудов и нарушением агрегатного состояния крови связано развитие распространенных геморрагических явлений. В более тяжелых случаях возникают множественные кровоизлияния в эндо- и перикарде, плевре, брюшине, слизистой оболочке желудка и кишечника, в головном мозге.
Вирус денге оказывает также токсическое действие, с которым связаны дегенеративные изменения в печени, почках, миокарде. После перенесенного заболевания иммунитет длится около 2 лет, однако он типоспецифичен, возможны повторные заболевания в тот же сезон (через 2-3 мес) за счет заражения другим типом.
Симптомы Лихорадки Денге:
По клиническому течению различают лихорадочную форму денге (классическую) и геморрагическую лихорадку денге.
Геморрагическая лихорадка денге (филиппинская геморрагическая лихорадка, таиландская геморрагическая лихорадка, сингапурская геморрагическая лихорадка) протекает более тяжело. Болезнь начинается внезапно, начальный период характеризуется повышением температуры тела, кашлем, анорексией, тошнотой, рвотой, болями в животе, иногда очень сильными. Начальный период длится 2-4 дня. В отличие от классической формы денге миалгии, артралгии и боли в костях возникают редко. При обследовании отмечается повышение температуры тела до 39-40°С и выше, слизистая оболочка миндалин и задней стенки глотки гиперемирована, пальпируются увеличенные лимфатические узлы, печень увеличена. В период разгара состояние больного быстро ухудшается, нарастает слабость.
Для оценки тяжести процесса ВОЗ предложила клиническую классификацию геморрагической лихорадки денге. Выделяют 4 степени, которые характеризуются следующими клиническими симптомами.
Степень III. См. Степень II + циркуляторная недостаточность, возбуждение. Лабораторно: гемоконцентрация и тромбоцитопения.
Диагностика Лихорадки Денге:
При распознавании учитываются эпидемиологические предпосылки (пребывание в эндемичной местности, уровень заболеваемости и др.). В период эпидемических вспышек клиническая диагностика не представляет трудностей и основывается на характерных клинических проявлениях (двухволновая лихорадка, экзантема, миалгия, артралгия, лимфаденопатия).
Лабораторно диагноз подтверждают выделением вируса из крови (в первые 2-3 дня болезни), а также по нарастанию титра антител в парных сыворотках (РСК, РТГА, реакция нейтрализации).
Дифференцируют от малярии, лихорадки чикунгунья, паппатачи, желтой лихорадки, других геморрагических лихорадок, инфекционно-токсического шока при бактериальных заболеваниях (сепсис, менингококцемия и др.).
Лечение Лихорадки Денге:
Специфических средств лечения обычных форм лихорадки денге не существует. При геморрагической лихорадке и шоковом синдроме используют кортикостероиды и антибиотики, но их эффективность не доказана. В случаях шокового синдрома рекомендуются меры по поддержанию водного баланса организма и применение средств, увеличивающих объем плазмы.
Прогноз благоприятный при классической и серьёзный при геморрагической форме заболевания (летальность при последней составляет 30-50%).
Профилактика Лихорадки Денге:
Иммунизация
На сегодняшний день лицензированных вакцин против денге нет. Разработка вакцин против болезни денге (как легких, так и тяжелых форм) затруднена в связи с тем, что ее может вызывать любой из четырех вирусов денге, и, поэтому, вакцина должна защищать от всех четырех вирусов, то есть она должна быть тетравалентной. К тому же, отсутствие подходящих животных моделей и ограниченное понимание патологии болезни и иммунных реакций, ответственных за защиту, еще более затрудняют разработку и клиническую оценку вакцин-кандидатов против денге. Тем не менее, в разработке вакцин, способных защитить от всех четырех вирусов денге, достигнут прогресс. Две вакцины-кандидата находятся на стадии клинической оценки в эндемичных странах, а целый ряд других вакцин-кандидатов — на более ранних стадиях разработки. Инициатива ВОЗ по исследованию вакцин поддерживает разработку и оценку вакцин против денге путем технического консультирования и руководства в таких областях, как, например, измерение иммунитета вакцинного происхождения и тестирование вакцин в эндемичных по этой болезни районах.
В настоящее время единственным способом контроля или предотвращения передачи вируса денге является борьба с комарами-переносчиками.
В Азии и Америке Aedes aegypti размножаются, главным образом, в созданных человеком емкостях, таких как глиняные сосуды, металлические бочки и бетонные цистерны, используемые для хранения домашних запасов воды, а также выброшенные пластиковые контейнеры для пищевых продуктов, старые автомобильные шины и другие предметы, в которых накапливается дождевая вода. В Африке комары широко размножаются также и в естественной среде — в дуплах деревьев и на листьях, образующих «чашки», в которых собирается вода.
В последние годы Aedes albopictus, переносчик денге в Азии, имеющий второстепенное значение, распространился в Соединенных Штатах Америки, ряде стран Латинской Америки и Карибского бассейна, а также некоторых частях Европы и Африки. Быстрое географическое распространение этого вида произошло, в значительной мере, в результате международной торговли старыми шинами, являющимися средой размножения комаров.
Борьба с переносчиками инфекции проводится на основе рационального использования окружающей среды и применения химических методов. Надлежащая утилизация твердых отходов и улучшенная практика хранения воды, в том числе в закрывающихся емкостях, которые предотвращают доступ откладывающих яйца самок комаров, входят в число методов, рекомендуемых в рамках программ на уровне общин. Использование надлежащих инсектицидов в местах скопления личинок и, особенно, в домашних хозяйствах, например, в сосудах для хранения воды, позволяет предотвратить размножение комаров в течение нескольких недель, а затем такую обработку необходимо периодически повторять. С некоторым успехом используются также мелкие рыбы и крошечные ракообразные, питающиеся комарами.
Во время вспышек болезни чрезвычайные меры борьбы с переносчиками инфекции могут также включать широкое использование инсектицидов, распыляемых из переносных или установленных на грузовиках устройств или даже с самолетов. Однако эффективность таких мер по уничтожению комаров носит временный характер и зависит от того, проникли ли капли аэрозоля внутрь помещений, где могут оставаться отдельные взрослые особи. К тому же, это дорогостоящие и трудно осуществимые мероприятия. Для правильного выбора химических веществ необходимо проводить регулярный мониторинг чувствительности переносчиков к широко используемым инсектицидам. Для определения эффективности программ наряду с мерами по борьбе с переносчиками необходимо проводить активный мониторинг и эпиднадзор за природными популяциями комаров.
К каким докторам следует обращаться если у Вас Лихорадка Денге:
Лихорадка денге что это такое и как передается сколько живут
В отдельных случаях до появления температуры может отмечаться головная боль, утомляемость, боли в спине, озноб, ригидность мышц затылка.
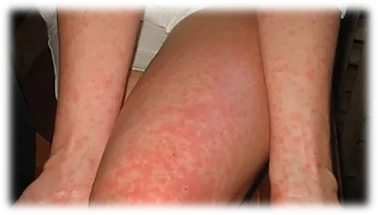
Чаще всего болезнь начинается с резкого подъема температуры до 39-41оС. Главными симптомами являются боли по ходу позвоночника, в суставах, особенно в коленных, в костях, мышцах бедер и спины. Изредка отмечается припухлость мелких суставов. Походка больного, вследствие затруднения подвижности становится вертлявой. С первого же дня отмечается интенсивная головная боль, тошнота, головокружение, снижение аппетита, боль в глазных яблоках, иногда сопровождающаяся светобоязнью. Также отмечается увеличение всех лимфоузлов, увеличение печени. Нередко, на 2 день болезни отмечается диффузная эритема.
Характерный внешний вид больных – лицо резко гиперемировано, одутловато, отмечается блек глаз, инъекция сосудов склер.
В типичных случаях высокая температура держится 3 – 4 дня, затем резко падает, что сопровождается сильным потоотделением. Состояние больного улучшается, но боли в мышцах и суставах, а также напряженная походка сохраняются. Период ремиссии продолжается 1-2 дня.
Второй лихорадочный период длится 2-3 дня. В этой фазе на фоне лихорадки возможно появление сыпи.
Заболевание длится 6-10 дней.
Постинфекционный иммунитет стойкий и длится несколько лет. Повторные заболевания возможны по истечении этого времени или при инфицировании вирусом иного типа.
Осложнения заболевания:
• тромбофлебит;
• перикардит;
• миелит;
• полиневриты;
• постинфекционные психозы;
• пневмонии;
• орхиты;
• абсцессы;
• фурункулез;
• у беременных возможны выкидыши.
Прогноз обычно благоприятный. Смертность колеблется в пределах 2 %. В основном наблюдается среди лиц пожилого возраста и ослабленных детей.
Профилактика.
Основным средством борьбы с лихорадкой денге является уничтожение мест выплода комаров и истребление комаров в населенных пунктах.
Больных выявляют и изолируют в помещения, исключающие доступ переносчиков в заразном периоде.
Уничтожают комаров на пароходах, самолетах, в аэропортах, морских и речных портах.
Как предотвратить укусы насекомых:
Существует 2 основных пути профилактики укусов насекомых – репелленты и настороженность (избегание укусов).
• В помещениях должны быть сетки на окнах и дверях, если сеток нет – окна должны быть закрыты. Желательно наличие кондиционера.
• Репеллент наносить на кожу каждые 3-4 часа в период между сумерками и рассветом.
• Если комары проникают в помещение, над кроватями должна быть сетка, заправленная под матрас, убедиться, что сетка не порвана и под ней нет комаров.
• В помещениях, предназначенных для сна использовать аэрозоли и специальные спирали
• Одежда должна быть закрытая.
В целях профилактики инфекционных и паразитарных заболеваний соблюдайте меры предосторожности.
Лицам, перенесшим ранее лихорадку денге или лихорадку денге с геморрагическим синдромом и планирующим повторный выезд в эндемичный очаг, учитывая повышенный риск развития лихорадки денге с геморрагическим синдромом и лихорадки денге с геморрагическим синдромом и шоком, следует быть особо осторожными и использовать все меры защиты от кровососущих насекомых.
По возвращении из страны пребывания и в случае ухудшения состояния здоровья, следует обратиться к врачу, обязательно сообщив ему о месте вашего путешествия.
Денге и тяжелая денге
Основные факты
Денге – вирусная болезнь, передаваемая комарами и в последние годы быстро распространяющаяся во всех регионах ВОЗ. Переносчиками вируса денге являются женские особи комаров, в основном, вида Aedes aegypti и, в меньшей степени, Ae. albopictus. Эти комары являются также переносчиками вирусов чикунгуньи, желтой лихорадки и Зика. Денге широко распространена в тропиках, при этом риск заражения в различных местах варьируется в зависимости от таких факторов, как режим осадков, температура, относительная влажность и наличие стихийно развивающихся городских массивов.
Денге вызывает широкий спектр клинических проявлений. У зараженных людей они могут варьироваться от субклинических проявлений (люди могут не подозревать о заражении) до тяжелых гриппоподобных симптомов. У некоторых пациентов, хотя и не так часто, развивается тяжелая денге, которая может проявляться в виде ряда осложнений, обусловленных сильным кровотечением, поражением органов и/или выходом плазмы из кровеносного русла. При отсутствии надлежащего лечения тяжелая денге чаще приводит к летальному исходу. Тяжелая денге была впервые идентифицирована в 1950-х гг. во время эпидемий денге на Филиппинах и в Таиланде. В настоящее время тяжелая денге распространена в большинстве азиатских и латиноамериканских стран и является одной из ведущих причин госпитализации и смерти детей в этих регионах.
Возбудителем денге является вирус семейства Flaviviridae; существует четыре разных, но тесно связанных между собой серотипа вируса, вызывающих денге (DENV-1, DENV-2, DENV-3 и DENV-4). Предполагается, что после перенесенной инфекции у человека вырабатывается пожизненный иммунитет к конкретному серотипу. Однако перекрестный иммунитет к другим серотипам после выздоровления бывает лишь частичным и временным. Последующие эпизоды заражения (вторичное инфицирование) другими серотипами повышают риск развития тяжелой денге.
Для денге характерны четкие эпидемиологические особенности, связанные с четырьмя серотипами вируса. Различные серотипы могут одновременно циркулировать в пределах одного и того же региона, а в действительности многие страны являются гиперэндемичными по всем четырем серотипам. Последствия денге для здоровья детей, а также для мировой и национальной экономики не могут не вызывать тревогу. DENV часто переносится из одного места в другое зараженными лицами в ходе поездок; присутствие потенциальных переносчиков в районах прибытия таких лиц создает предпосылки для местной передачи инфекции.
Глобальное бремя денге
За последние десятилетия заболеваемость денге в мире резко возросла. У подавляющего большинства зараженных инфекция протекает бессимптомно или в легкой форме и без обращения за медицинской помощью, и поэтому реально происходящие случаи заболевания регистрируются не в полной мере. Кроме того, часто денге принимают за другие лихорадочные заболевания [1].
За последние два десятилетия численность случаев денге, о которых получает уведомления ВОЗ, возросла более чем в восемь раз – с 505 430 случаев в 2000 г. до более чем 2,4 миллиона в 2010 г. и 5,2 миллиона в 2019 г. Число зарегистрированных случаев смерти за период с 2000 по 2015 г. выросло с 960 до 4032.
Такой тревожный рост заболеваемости отчасти объясняется изменением национальной практики регистрации случаев и представления отчетности по денге министерствам здравоохранения и ВОЗ. Но это также свидетельствует и о том, что правительства признают бремя денге и, следовательно, важность представления отчетности в отношении этого бремени. Поэтому, хотя реальные показатели глобального бремени болезни не установлены, наблюдаемый рост, тем не менее, приближает нас к более точной оценке его масштабов.
Распространение и вспышки денге
До 1970 г. эпидемии тяжелой денге происходили лишь в девяти странах. В настоящее время болезнь является эндемической более чем в 100 странах регионов Африки, Америки, Восточного Средиземноморья, Юго-Восточной Азии и Западной части Тихого океана. Наиболее затронуты регионы стран Америки, Юго-Восточной Азии и Западной части Тихого океана, причем на Азию приходится около 70% глобального бремени болезни.
Распространение болезни в новые районы, в том числе на территории Европы, сопровождается не только ростом числа заболевших, но и стремительными вспышками. Угроза вспышек денге в Европе возникла в последние годы; в 2010 г. была впервые зарегистрирована передача инфекции на местном уровне во Франции и Хорватии, а еще в трех европейских странах были выявлены завозные случаи заболевания. В 2012 г. в ходе вспышки денге на острове Мадейра, Португалия, было инфицировано более 2000 человек, при этом в континентальной части Португалии и десяти других странах Европы выявлялись завозные случаи. В настоящее время во многих европейских странах почти ежегодно происходят автохтонные случаи заболевания. Денге стоит на втором месте после малярии среди наиболее часто диагностируемых причин повышения температуры у лиц, возвращающихся из поездок в страны с низким и средним уровнем дохода.
В 2020 г. денге была ввезена в несколько новых стран, а в таких странах, как Бангладеш, Бразилия, Индия, Индонезия, Йемен, Мавритания, Мальдивские Острова, Майотта (Франция), Непал, Острова Кука, Сингапур, Судан, Таиланд, Тимор-Лешти, Шри-Ланка и Эквадор, произошел рост числа заболевших. В 2021 г. распространение денге продолжается в Бразилии, на Островах Кука, в Колумбии, на Фиджи, в Кении, Парагвае, Перу и на острове Реюньон.
Пандемия COVID-19 создает чрезвычайно тяжелую нагрузку на системы здравоохранения и управления во всем мире. ВОЗ подчеркивает важность продолжения усилий по профилактике, выявлению и лечению таких трансмиссивных заболеваний, как денге и другие арбовирусные инфекции, в этот нелегкий период с учетом роста числа случаев и той, и другой группы заболеваний, в наибольшей степени угрожающих городскому населению. Совокупное воздействие эпидемий COVID-19 и денге может потенциально привести к катастрофическим последствиям для подверженных риску групп населения.
В 2019 г. в мире было зарегистрировано рекордное количество случаев денге. Были затронуты все регионы ВОЗ; передача денге была впервые выявлена в Афганистане.
В одном лишь Регионе стран Америки было зарегистрировано 3,1 миллиона случаев заболевания, причем более 25 000 случаев были классифицированы как тяжелые. Несмотря на тревожную статистику заболеваемости, число связанных с денге случаев смерти было меньше, чем в предыдущем году.
В Азии наибольшее число заразившихся было зарегистрировано в Бангладеш (101 000), Вьетнаме (320 000), Малайзии (131 000) и на Филиппинах (420 000).
В 2016 г. также произошли крупные вспышки денге, при этом в Регионе стран Америки было зарегистрировано более 2,38 миллиона случаев заболевания. В том году только Бразилии произошло около 1,5 миллиона случаев, что примерно в три раза больше, чем в 2014 г.; в этом регионе было также зарегистрировано 1032 случая смерти от денге. В том же году в Регионе Западной части Тихого океана имело место более 375 000 случаев с подозрением на денге, из которых 176 411 случаев было зарегистрировано на Филиппинах и 100 028 случаев – в Малайзии, что аналогично показателям бремени болезни в этих двух странах в предшествующем году. Вспышка болезни была объявлена на Соломоновых Островах, где инфекция подозревалась у более чем 7000 человек. В Африканском регионе локализованная вспышка денге была зарегистрирована в Буркина-Фасо, где имел место 1061 предполагаемый случай заболевания.
В 2017 г. в странах Америки было зарегистрировано значительное снижение числа инфицированных: с 2 177 171 случая в 2016 г. до 584 263 случаев в 2017 г. Соответственно, снижение составило 73%. Рост числа случаев в 2017 г. наблюдался только в Панаме, Перу и Арубе.
Аналогичным образом в 2017 г. было зарегистрировано уменьшение числа случаев тяжелой денге на 53%. Снижение числа случаев денге произошло в период после вспышки болезни, вызванной вирусом Зика (после 2016 г.), при этом конкретные факторы, способствовавшие такому сокращению, пока неизвестны.
Передача инфекции
Передача инфекции от комара человеку
Вирус передается человеку, когда его кусает инфицированная самка комара, в основном Aedes aegypti. Другие виды из рода Aedes могут также быть переносчиками инфекции, но в меньшей степени, чем Aedes aegypti.
Передача инфекции от человека комару
Другие механизмы передачи вируса
Переносчики инфекции в окружающей среде
Характеристики заболевания (признаки и симптомы)
Денге
Подозрения на денге должны возникать, когда высокая температура (40°C/104°F) на лихорадочной стадии сопровождается двумя из следующих симптомов:
Тяжелая денге
Через 3–7 дней после начала болезни у пациента обычно начинается так называемая критическая стадия. Именно в это время, когда температура снижается (ниже 38°C/100°F), у пациента могут появляться признаки осложнений, связанные с тяжелой денге. Тяжелая денге – осложнение, которое может привести к летальному исходу вследствие выхода плазмы из кровеносного русла, накопления жидкости, дыхательной недостаточности, сильного кровотечения или поражения органов.
Признаки осложнений, на которые должен обращать внимание врач, включают следующие:
За пациентами, у которых на критической стадии появляются вышеуказанные симптомы, должно быть на протяжении последующих 24–48 часов установлено пристальное наблюдение, позволяющее оказывать им надлежащую медицинскую помощь во избежание осложнений и риска смерти.
Диагностика
Для диагностики инфекции, вызванной DENV, могут использоваться несколько методов. К ним относятся вирусологические исследования (позволяют обнаруживать непосредственно элементы вируса) и серологические исследования (позволяют обнаруживать иммунные компоненты, вырабатываемые человеческим организмом в ответ на вирус). Применение различных диагностических методов может быть более или менее целесообразным в зависимости от времени обращения пациента. Образцы биоматериала пациентов, полученные в течение первой недели заболевания, должны тестироваться как серологическими, так и вирусологическими методами (ОТ-ПЦР).
Вирусологические методы
Вирус может быть изолирован из крови в течение первых нескольких дней инфицирования. Существуют разные методы, основанные на полимеразной цепной реакции с обратной транскрипцией (ОТ-ПЦР). В целом методы ОТ-ПЦР являются чувствительными, однако для них требуются специальное оборудование и техническая подготовка персонала, осуществляющего тестирование, поэтому они доступны не во всех медицинских учреждениях. Материал ОТ-ПЦР, полученный из клинических образцов, может также использоваться для генотипирования вируса, что позволяет проводить сравнения с образцами вируса из различных географических источников.
Вирус может быть также выявлен путем тестирования на вирусный белок, называемый NS1. Для этого имеются промышленно производимые диагностические экспресс-тесты, которые позволяют получить результат всего лишь примерно через 20 минут без каких-либо специальных лабораторных методик или оборудования.
Серологические методы
Серологические методы, в частности иммуноферментный анализ (ИФА), могут подтвердить наличие перенесенной недавно или в прошлом инфекции с выявлением антител IgM и IgG к денге. Антитела IgM обнаруживаются примерно через одну неделю после инфицирования и достигают максимальных уровней через 2–4 недели после начала заболевания. Их можно обнаружить на протяжении примерно трех месяцев. Присутствие IgM свидетельствует о недавно перенесенной инфекции, вызванной DENV. Для достижения максимальных уровней антител IgG требуется больше времени по сравнению с IgM, но IgG остаются в организме на годы. Присутствие IgG свидетельствует об инфекции, перенесенной в прошлом.
Лечение
Специального лечения лихорадки денге нет.
От мышечных и других болей, а также для снижения температуры можно принимать жаропонижающие и обезболивающие средства.
В случаях тяжелой денге медицинская помощь врачей и медицинских сестер, имеющих опыт в области проявлений и развития болезни, может способствовать спасению жизни и снижению показателей смертности с более чем 20% до менее 1%. При лечении тяжелой денге решающее значение имеет поддержание надлежащего объема жидкостей в организме пациента. При появлении признаков осложнений пациенты с денге должны обращаться за медицинской помощью.
Вакцинация против денге
Первая вакцина против денге Dengvaxia® (CYD-TDV), разработанная компанией Sanofi Pasteur, была лицензирована в декабре 2015 г. и уже зарегистрирована регулирующими органами примерно 20 стран. В ноябре 2017 г. были выпущены результаты дополнительного анализа, имевшего целью ретроспективное определение серологического статуса лиц в момент их вакцинации. В ходе анализа было показано, что подгруппа участников исследования, предположительно имевших серонегативный статус в момент первой вакцинации, подвергалась повышенному риску более тяжелой формы денге и госпитализации в результате этой болезни по сравнению с невакцинированными участниками. В этой связи вакцина предназначается для применения среди людей в возрасте от девяти до 45 лет, проживающих в эндемичных районах и имеющих в анамнезе как минимум один зарегистрированный эпизод инфицирования вирусом денге.
Позиция ВОЗ по вакцине CYD-TDV
Как отмечается в документе с изложением позиции ВОЗ по вакцине Dengvaxia (сентябрь 2018 г.), в ходе клинических испытаний живая ослабленная вакцина против денге CYD-TDV продемонстрировала эффективность и безопасность в отношении лиц, которые ранее перенесли инфекцию денге (серопозитивные лица). Вместе с тем она сопряжена с повышенным риском развития тяжелой денге у лиц, которые были впервые инфицированы денге естественным путем после вакцинации (были серонегативными на момент вакцинации). Рекомендуемой стратегией для стран, рассматривающих возможность вакцинации в рамках программы по борьбе с денге, является проведение предвакцинального скрининга. В соответствии с этой стратегией вакцинации подлежат только лица с доказанной инфекцией денге в анамнезе (на основе теста на антитела или лабораторной документации, подтверждающей факт инфицирования денге в прошлом). Решение о внедрении стратегии предвакцинального скрининга следует принимать, тщательно оценив ситуацию в стране, в том числе чувствительность и специфичность имеющихся тестов, а также местные приоритеты, эпидемиологическую картину денге, страновые показатели госпитализации по поводу с денге и экономическую доступность как CYD-TDV, так и скрининговых тестов.
Вакцинацию следует рассматривать в рамках комплексной стратегии профилактики денге и борьбы с ней. Она не отменяет необходимости постоянно принимать другие меры профилактики заболеваний, в частности вести правильно организованную и целенаправленную борьбу с переносчиками инфекции. Людям, у которых возникают симптомы, напоминающие денге, следует незамедлительно обращаться за медицинской помощью независимо от того, прошли они вакцинацию или нет.
Профилактика денге борьба с ней
Пациентам с установленной денге следует избегать дальнейших укусов комаров в течение первой недели болезни. В это время вирус может циркулировать в крови, и пациент может передать вирус другим неинфицированным комарам, которые, в свою очередь, могут заражать других людей.
Одним из важнейших факторов риска заражения денге и другими инфекциями, передаваемыми комарами Aedes, является близость мест размножения комаров к местам обитания человека. В настоящее время основным способом сдерживания или предотвращения передачи вируса денге является борьба с переносящими его комарами. Это достигается с помощью следующих мер:
Кроме того, многие группы международных партнеров продолжают проводить исследования в целях поиска новых инструментов и новаторских стратегий, которые будут способствовать глобальным усилиям по прекращению передачи денге, а также других болезней, переносимых комарами. ВОЗ поощряет комплексное применение различных подходов к борьбе с переносчиками болезней для обеспечения непрерывности и эффективности локально адаптированных мер по борьбе с переносчиками болезней.
Деятельность ВОЗ
ВОЗ предпринимает следующие ответные меры по борьбе с денге:
Цитируемые ссылки
[1] Waggoner, J.J., et al., Viremia and Clinical Presentation in Nicaraguan Patients Infected Wi1. Waggoner, J.J., et al., Viremia and Clinical Presentation in Nicaraguan Patients Infected With Zika Virus, Chikungunya Virus, and Dengue Virus. Clinical Infectious Diseases, 2016. 63(12): p. 1584-1590.
[2] Bhatt, S., et al., The global distribution and burden of dengue. Nature, 2013. 496(7446): p. 504–507.
[3] Brady, O.J., et al., Refining the global spatial limits of dengue virus transmission by evidence-based consensus. PLOS Neglected Tropical Diseases, 2012. 6(8): p. e1760.
[4] Tjaden, N.B., et al., Extrinsic Incubation Period of Dengue: Knowledge, Backlog, and Applications of Temperature Dependence. Plos Neglected Tropical Diseases, 2013. 7(6): p. 5.
[5] Siler, J.F., M.W. Hall, and A.P. Hitchens, Dengue: Its history, epidemiology, mechanism of transmission, etiology, clinical manifestations, immunity and prevention. 1926, Manila: Bureau of Science.
[6] Watts, D.M., et al., Effect of Temperature on the vector efficiency of Aedes aegypti for Dengue 2 virus. American Journal of Tropical Medicine and Hygiene, 1987. 36(1): p. 143-152.
[7] Carrington, L.B., et al., Fluctuations at low mean temperatures accelerate dengue virus transmission by Aedes aegypti. PLOS Neglected Tropical Diseases, 2013. 7(4): p. e2190.
[8] Lambrechts, L., et al., Impact of daily temperature fluctuations on dengue virus transmission by Aedes aegypti. Proceedings of the National Academy of Sciences of the United States of America, 2011. 108(18): p. 7460-7465.
[9] Anderson, J.R. and R. Rico-Hesse, Aedes aegypti vectorial capacity is determined by the infecting genotype of dengue virus. American Journal of Tropical Medicine and Hygiene, 2006. 75(5): p. 886-892.
[10] Ye, Y.X.H., et al., Wolbachia Reduces the Transmission Potential of Dengue-Infected Aedes aegypti. PLOS Neglected Tropical Diseases, 2015. 9(6): p. e0003894.
[11] Duong, V., et al., Asymptomatic humans transmit dengue virus to mosquitoes. Proceedings of the National Academy of Sciences of the USA, 2015. 112(47): p. 14688–14693.
[12] Nguyen, N.M., et al., Host and viral features of human dengue cases shape the population of infected and infectious Aedes aegypti mosquitoes. Proceedings of the National Academy of Sciences of the United States of America, 2013. 110(22): p. 9072-9077.
[13] Gubler, D.J., et al., Viraemia in patients with naturally acquired dengue infection. Bulletin of the World Health Organisation, 1981. 59: p. 623-630.
[14] Basurko, C., et al., Estimating the Risk of Vertical Transmission of Dengue: A Prospective Study. American Journal of Tropical Medicine and Hygiene, 2018. 98(6): p. 1826-1832.
[15] Mazarin, N., J.M. Rosenthal, and J. Devenge, Mother infant dengue transmission during the 2009-2010 dengue epidemic: Observation of four cases. Archives De Pediatrie, 20141. Waggoner, J.J., et al., Viremia and Clinical Presentation in Nicaraguan Patients Infected With Zika Virus, Chikungunya Virus, and Dengue Virus. Clinical Infectious Diseases, 2016. 63(12): p. 1584-1590.
[16] Sinhabahu, V.P., R. Sathananthan, and G.N. Malavige, Perinatal transmission of dengue: a case report. BMC Research Notes, 2014. 7(795).
[17] Basurko, C., et al., Maternal and foetal consequences of dengue fever during pregnancy. European Journal of Obstetrics & Gynecology and Reproductive Biology, 2009. 147(1): p. 29-32.
[18] Pouliot, S.H., et al., Maternal Dengue and Pregnancy Outcomes A Systematic Review. Obstetrical & Gynecological Survey, 2010. 65(2): p. 107-118.
[19] Trpis, M., et al., DIEL PERIODICITY IN LANDING OF AEDES-AEGYPTI ON MAN. Bulletin of the World Health Organization, 1973. 48(5): p. 623-629.
[20] Scott, T.W., et al., Longitudinal studies of Aedes aegypti (Diptera: Culicidae) in Thailand and Puerto Rico: Blood feeding frequency. Journal of Medical Entomology, 2000. 37(1): p. 89-101.
[21] Medlock, J.M., et al., Analysis of the potential for survival and seasonal activity of Aedes albopictus (Diptera: Culicidae) in the United Kingdom. Journal of Vector Ecology, 2006. 31(2): p. 292-304.
[22] Romi, R., F. Severini, and L. Toma, Cold acclimation and overwintering of female Aedes albopictus in Roma. Journal of the American Mosquito Control Association, 2006. 22(1): p. 149-151.
[23] Paupy, C., et al., Comparative role of Aedes albopictus and Aedes aegypti in the emergence of dengue and chikungunya in Central Africa. Vector-Borne and Zoonotic Diseases, 2010. 10(3): p. 259-266.
[24] Metselaar, D., et al., AN OUTBREAK OF TYPE-2 DENGUE FEVER IN THE SEYCHELLES, PROBABLY TRANSMITTED BY AEDES-ALBOPICTUS (SKUSE). Bulletin of the World Health Organization, 1980. 58(6): p. 937-943.
[25] World Health, O., Dengue: Guidelines for Diagnosis, Treatment, Prevention and Control. Dengue: Guidelines for Diagnosis, Treatment, Prevention and Control. 2009, Geneva: World Health Organization. 1-147.