лимфодинамика движение чем заканчивается патология
Хроническая ЛИМФОВЕНОЗНАЯ НЕДОСТАТОЧНОСТЬ нижних конечностей и лимфосцинтиграфия
Отеки нижних конечностей наблюдаются при посттромбофлебитическом синдроме у 80-100% больных в зависимости от формы заболевания. Согласно классификации В. С. Савельева, различают отечную, отечно-варикозную, варикозно-трофическую или трофическу
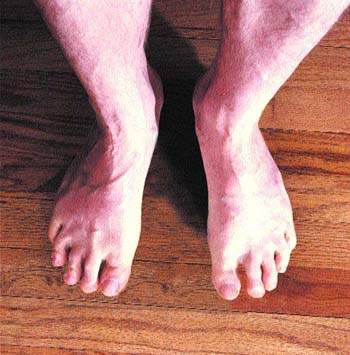 |
Отеки нижних конечностей наблюдаются при посттромбофлебитическом синдроме у 80-100% больных в зависимости от формы заболевания. Согласно классификации В. С. Савельева, различают отечную, отечно-варикозную, варикозно-трофическую или трофическую формы заболевания. Главное внимание при изучении отеков у больных с посттромбофлебитическим синдромом уделялось венозной гипертензии нижних конечностей. С этой позиции рассматривались клапанная недостаточность вен [3], диффузия воды и протеинов в тканях на микроциркуляторном уровне [1, 8], венозная гипертензионная микроангиопатия [14].
Нарушения лимфооттока в нижних конечностях при тромбофлебитическом синдроме изучены в меньшей степени. Основные работы выполнены с помощью рентгенолимфографии. Показано, что на лимфограмме у больного с этим синдромом наблюдаются расширение или, наоборот, сужение и извитость магистральных лимфатических сосудов, плохое контрастирование или отсутствие клапанного аппарата в лимфатических сосудах, их сегментарная облитерация, выраженная сеть патологических коллатералей, множественные анастомозы между лимфатическими сосудами, расширенная сеть лимфатических сосудов кожи, депонирование контрастного вещества с образованием лакун, особенно в области язв и тромбов, регургитация лимфы по лимфатическим сосудам, увеличение или, наоборот, уменьшение размеров паховых лимфатических узлов [2, 4, 9]. Выявлено также замедление эвакуации и изменение характера ресорбции радионуклидных препаратов на стопе.
В настоящей работе представлены результаты дальнейшего изучения основных форм отеков при посттромбофлебитическом синдроме. Наряду с изменениями в венах исследовались нарушения лимфооттока из нижних конечностей с помощью радионуклидной лимфосцинтиграфии.
Всего обследовано 218 больных (190 женщин и 28 мужчин) в возрасте 21 — 75 лет.
Стойкий лимфостаз нижних конечностей имел место у 50% больных с посттромбофлебитическим синдромом, как правило, при отечной и отечно-варикозной формах заболевания. При варикозно-трофической форме синдрома выраженный лимфостаз голеней и стоп встречался крайне редко. Лимфостаза нижних конечностей у больных трофической формой синдрома не наблюдалось. Все больные были прооперированы. У всех установлена реканализованная форма посттромбофлебитического синдрома.
Изучение состояния просвета вен и состоятельности клапанного аппарата поверхностных и глубоких вен нижних конечностей мы выполняли с помощью ультразвукового исследования, используя цветное допплеровское картирование потока крови и анализ спектра допплеровского сдвига частот.
Лимфоотток из нижних конечностей изучался с помощью функциональной радионуклидной лимфосцинтиграфии. Большинство авторов [15, 16] применяли этот метод для обследования больных с лимфедемой нижних конечностей. Лимфостазы при заболеваниях вен нижних конечностей изучены недостаточно.
Метод функциональной радионуклидной лимфосцинтиграфии основан на способности меченых коллоидных частиц после их подкожного введения в ткани поступать в лимфатические сосуды и узлы, которые являются региональными для зон инъекции радиофармакологического препарата. Для исследования применяли препарат лимфоцис, меченый 99m Tc (фирмы “Sorin”, Франция) в количестве 185 МБк в объеме 0,2-0,5 мл. Исследования проводили в гамма-камере. При положении больного лежа на спине радиофармакологический препарат вводили подкожно в первые межпальцевые промежутки стоп. В течение 5 мин после введения препарата больной находился в состоянии мышечного покоя. В это время наблюдали прохождение препарата по лимфатической системе голеней. Через 5 мин проводили трехминутную нагрузку (сгибание-разгибание стоп). После физической нагрузки у части больных отмечалось изменение характера продвижения радиофармакологического препарата на уровне коленных суставов и бедер. После достижения препаратом уровня паховых складок пациенту предлагали походить в течение 40 мин, после чего делали статические снимки области голеней, бедер, таза, печени.
Полученные данные свидетельствуют о том, что при отечных формах посттромбофлебитического синдрома отеки далеко не у всех больных можно объяснить регургитацией крови по магистральным венам, как считалось ранее [4].
При анализе результатов функциональной радионуклидной сцинтиграфии использовались следующие показатели.
1. Тип движения радиофармакологического препарата на сцинтиграмме. При этом различали: магистральное движение по лимфатическим коллекторам (у 25% больных); диффузное движение препарата по интерстицию мягких тканей (15%); смешанное заполнение, при котором отмечали продвижение препарата по магистральным лимфатическим сосудам и диффузную его эвакуацию (60%).
Диффузное движение радиофармакологического препарата на функциональной радионуклидной лимфосцинтиграмме — значимый симптом для определения отека мягких тканей. Он может быть использован, в частности, для диагностики скрытых отеков (латентная стадия лимфостаза), когда клинические данные вызывают сомнение.
2. Скорость движения радиофармакологического препарата (визуализация лимфатических путей голеней по всей длине продолжается в среднем 10 — 15 мин).
3. Характер контрастирования при функциональной радионуклидной лимфосцинтиграфии паховых и подвздошных лимфатических узлов.
Увеличение лимфатических узлов, уменьшение или отсутствие их изображения давали информацию о морфологических изменениях лимфатической системы как на преимущественно пораженной, так и на относительно здоровой конечности.
Исследования показали, что патогенез отеков при выраженном лимфостазе у больных с отечными формами посттромбофлебитического синдрома не может быть полностью объяснен рефлюксом крови по магистральным венам нижних конечностей. Так, у 70 из 81 больного с отечной формой заболевания при одностороннем поражении недостаточность клапанов глубоких вен была выражена в одинаковой степени как на больной, так и на относительно здоровой конечности. При отечно-варикозной форме синдрома недостаточность клапанов глубоких вен была одинаковой на больной и на здоровой конечностях у 38 из 77 больных, а при варикозно-трофической форме у 40 из 60. Следовательно, при отечных формах посттромбофлебитического синдрома рефлюкс крови по магистральным венам далеко не во всех случаях играет ведущую роль при стойких лимфатических отеках. Это нашло подтверждение и в других исследованиях [11]. С помощью ретроградной подколенной флебографии среди больных, страдавших обычным варикозным расширением вен, авторы выявили рефлюкс в системе подколенной вены у 71,1%, из них резко выраженный у 12%, причем лимфостаз у этих больных отсутствовал. Аналогичная закономерность наблюдается также у многих больных с варикозно-трофической формой посттромбофлебитического синдрома, у которых, несмотря на грубые анатомические изменения клапанного аппарата магистральных вен, выраженный лимфостаз нижних конечностей отсутствует.
Основное значение в патогенезе лимфостаза принадлежит нарушению лимфооттока, которое при посттромбофлебитическом синдроме осложняет заболевания периферических вен [10].
Из 218 больных лишь у 44 сохранился естественный для человека чисто магистральный тип движения радиофармакологического препарата, причем во всех случаях контрастирование лимфатических сосудов и регионарных лимфатических узлов было усилено вследствие хронического динамического застоя лимфы. У 121 больного наряду с движением препарата по магистральным лимфатическим путям отмечалось его диффузное перемещение по интерстицию. Предполагается, что диффузное заполнение происходит вследствие распространения радиофармакологического препарата по расширенной сети мельчайших лимфатических сосудов. Не исключено также прямое диффундирование радиофармакологического препарата при отеках по интерстицию из депо препарата на стопе (эффект растекания чернильного пятна по промокательной бумаге).
Наряду с характером продвижения радиофармакологического препарата на голенях, важное значение имела также скорость его распространения в проксимальном направлении. Оказалось, что этот параметр имел определенное прогностическое значение. У 62 больных с ускоренным движением препарата (3-6 мин) после операции на венах с лимфодренирующим вмешательством отмечался стойкий хороший результат. Рецидивов отека у этих больных не было на протяжении всего периода наблюдения (3-4 лет). Наоборот, при замедленной скорости движения препарата (20 мин и более) наблюдался хороший эффект в ближайшем послеоперационном периоде и рецидив отека в отдаленные сроки.
У больных со средней скоростью движения радиофармакологического препарата по голени (10-15 мин) непосредственные результаты после операции не были столь отчетливы, как у пациентов с ускоренным движением препарата. У 56% больных были отмечены рецидивы отеков разной интенсивности. Сложилось предварительное мнение, что скорость движения препарата определяется состоянием насосной функции лимфатических капилляров больной конечности.
Наиболее важным показателем анатомической проходимости путей лимфооттока было изображение подвздошных лимфатических узлов. У всех больных контрастирование подвздошных лимфатических узлов преимущественно на больной конечности было в разной степени снижено по сравнению с относительно здоровой конечностью. У 50 больных контрастирование подвздошных лимфатических узлов на стороне больной конечности отсутствовало, а на стороне здоровой конечности было удовлетворительным. Менее показательной оказалась функциональная радионуклидная лимфосцинтиграфия паховых лимфатических узлов. Из 218 больных у 143 включение радиофармакологического препарата в паховые лимфатические узлы на стороне поражения было снижено по сравнению со здоровой стороной. У 26 больных накопление препарата в паховых лимфатических узлах на стороне больной конечности было интенсивнее, чем на здоровой. У 49 больных паховые лимфатические узлы контрастировались симметрично на больной и здоровой стороне.
Клинически отеки классифицировали как проходящие, частично проходящие и не проходящие. При проходящих отеках избыточная величина окружности на уровне лодыжек по сравнению с относительно здоровой конечностью не превышала 1,5–2,5 см. При этой форме отеки возникали к концу рабочего дня и за ночь исчезали. Отечная жидкость у таких больных содержала относительно мало белка, по нашим данным, не более 15-20 г/л, что соответствует норме содержания белка в лимфе нижних конечностей [12].
Проходящие отеки хорошо поддавались лечению с помощью регулярной эластичной компрессии (бинты, чулки, колготы) и после операции на венах уменьшались, у большинства больных исчезая полностью. Проходящие отеки наблюдались преимущественно при варикозно-трофической форме посттромбофлебитического синдрома. Больные с проходящими, то есть преимущественно флебогенными, отеками в данное исследование не вошли. Частично проходящие отеки характерны для отечной и отечно-варикозной форм заболевания. При варикозно-трофической форме отеки этого типа встречались редко. У таких больных избыточная окружность голени в дистальных отделах достигала 4-5 см и более. Достаточно длительный постельный режим (до трех суток и более) приводил к частичному уменьшению отека: рассасывалась лишь так называемая “подвижная” водянистая часть отека. При этом периметр голени в относительно легких случаях уменьшался на 50-60%, в более тяжелых лишь на 10-15%. Основная, “стойкая”, не проходящая часть отека оставалась, несмотря на соблюдение больными постельного режима, компрессионную терапию и наружное дренирование. Содержание белка в тканевой жидкости после рассасывания проходящей части отека составляло 32-35 г/л, что соответствует данным литературы [12, 13].
Полученные результаты подтвердили, что при посттромбофлебитическом синдроме частично проходящие отеки образуются не только из-за венозной гипертензии, но и в результате затруднения лимфооттока, вызванного нарушением проходимости магистральных лимфатических сосудов и регионарных лимфатических узлов. Лимфостаз все более осложняет венозную недостаточность при посттромбофлебитическом синдроме нижних конечностей. Чем больше содержится в тканевой жидкости белка, тем более нарастает отек вследствие задержки воды в мягких тканях. При нарастании отека слабеет насосная функция лимфатических капилляров, одновременно снижается резорбционная способность кровеносных капилляров [17]. Отеки постепенно приобретают стойкий характер. Декомпенсация оттока тканевой жидкости развивается на протяжении ряда лет, иногда десятилетий.
При несвоевременном лечении отеки становятся постоянными. Клинически отеки приобретают черты лимфедемы (слоновости). У таких больных во время операций на конечностях отмечали гипертрофию подкожного жирового слоя (толщина его до 6-7 см). Избыточный жир располагался циркулярно, главным образом в дистальных сегментах голени. Жировые дольки патологически увеличивались до 3-3,5 см в диаметре.
В особенно тяжелых случаях в области лодыжечного сегмента наблюдали прогрессирующий фиброз межтканевых перегородок; у таких больных жировая ткань приобретала мелкодольчатое строение и крошилась, когда до нее дотрагивались. При отсутствии своевременного лечения к 50-60 годам у больных возникали тяжелые инвалидизирующие осложнения: грубо нарушался внешний вид голени и стопы, у некоторых пациентов возникала чрезкожная лимфорея, хронический дерматоз, вспышки рожистого воспаления, на голени появлялись обширные глубокие трофические язвы.
При хирургическом лечении отечных форм посттромбофлебитического синдрома одновременно производили операции на венах и лимфодренирующее вмешательство: формирование лимфовенозных анастомозов, фенестрацию фасции голени, наружное дренирование и липосакцию.
Итак, при посттромбофлебитическом синдроме имеют место три формы отека нижних конечностей: проходящие, частично проходящие и не проходящие. Проходящие отеки возникают в результате флебостаза. Они исчезают после операций на венах и последующей консервативной терапии. Причиной частично проходящих и непроходящих отеков является венозная недостаточность, осложненная нарастающим лимфостазом в результате нарушения проходимости магистральных лимфатических путей, паховых и, особенно, подвздошных лимфатических узлов, угнетения насосной функции лимфатических капилляров.
Полученные с помощью лимфосцинтиграфии данные помогают уточнить диагноз лимфостаза, установить уровень и протяженность блока лимфатической системы, степень нарушения ее функции, определить показания к проведению лимфодренирующих вмешательств при операциях на венах, выбрать наиболее целесообразный способ дренирования лимфы и прогнозировать результаты хирургического лечения.
Лимфостаз
Лимфоток имеет для организма не меньшее значение, чем работа кровеносной системы. Поэтому любые нарушения в структуре лифматической системы немедленно дают о себе знать заметными внешними признаками. В их числе – лимфостаз, или лимфодема, связанная с нарушением оттока лимфы от внутренних органов или конечностей. Результат – заметная отечность с потемнением кожи в месте застоя лимфатической жидкости, справиться с которой можно только при обращении к квалифицированному специалисту. Сегодня от лимфостаза страдает около 10 млн. человек, преимущественно женщины, у которых застой лимфы в организме связан с физиологическими и гормональными причинами.
Разновидности лимфостаза
В зависимости от причины развития лимфодемы различают:
Врожденная патология развивается на фоне нарушений формирования лимфатической системы во время внутриутробного развития. В редких случаях на нарушение лимфотока может влиять наследственный фактор. Случаи первичного лимфостаза составляют около 6% от общего числа пациентов с данным заболеванием.
Приобретенная форма лимфодемы возникает под воздействием неблагоприятных внешних факторов. Первые симптомы часто дают о себе знать в детском и подростковом возрасте, позже усиливаются в период беременности и лактации, что обусловлено гормональной перестройкой организма при половом созревании и вынашивании плода. Возможно резкое прогрессирование лимфостаза после беременности или получения тяжелой травмы.
Причины
В большинстве случаев развитие лимфомы вызвано наличием у пациента следующих заболеваний:

При длительном застое лимфы из нее выделяются белки, мукополисахариды и другие органические вещества. Они пропитывают стенки сосудов и нарушают их естественную структуру. Внутри проводящих путей быстро разрастается соединительная ткань, сужающая просвет и делающая невозможным передвижение лимфы внутри организма.
Симптомы
Первый признак заболевания – выраженная отечность, которая поднимается от пальцев ног по голеностопному суставу к голени и бедру. По этой причине:
Признаки лимфостаза на разных стадиях заболевания
В зависимости от выраженности симптомов различают следующие стадии заболевания:
Осложнения
При отсутствии медицинского контроля и лечения лимфодема может стать причиной:
При длительном течении заболевания возможно появление признаков лимфоангиосаркомы.
Диагностика
Поставить точный диагноз сосудистому хирургу позволяет:
Лечение
Консервативное лечение нарушения лимфотока эффективно только на первых стадиях, когда мягкие ткани еще не получили необратимых повреждений. Одновременно с приемом медикаментозных препаратов пациенту рекомендуется:
Вопросы-ответы
Как лечить лимфостаз?
Устранение симптомов лимофстаза возможно только при сочетании консервативного лечения и методов физиотерапии. Курс препаратов включает в себя составы симптоматического действия и средства, влияющие на общее состояние организма. Быстрому выздоровлению способствует диета, физическая нагрузка, курс массажа и ношение компрессионных изделий, препятствующих отечным явлениям.
Какой врач лечит лимфостаз?
Диагностика, лечение лимфостаза и наблюдение за пациентами – сфера компетенции флебологов и сосудистых хирургов. Именно эти специалисты ведут первичный прием пациентов и назначают диагностические мероприятия для уточнения выставленного диагноза. Если заболевание спровоцировано более серьезной патологией внутренних органов, к наблюдению за пациентом привлекают профильных специалистов: кардиологов, онкологов, инфекционистов и т.д.
Как определить причину лимфодемы?
Точный ответ на вопрос о причине развития заболевания можно дать только на основании результатов комплексной диагностики. Чаще проблема скрывается в основном заболевании, течение которого нарушило отток лимфы механическим пережиманием сосудов или разрастанием соседних тканей. Реже на патологию влияет гормональный фактор, в 5-6% случаев – наследственность.
Что такое лимфедема и как ее лечить
И как бороться с хроническими отеками
Мое знакомство с лимфедемой случилось несколько лет назад, когда ей заболела моя 45-летняя мама.
О том, что это за заболевание и как с ним бороться, расскажу в этой статье.
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Что такое лимфедема
Лимфа — прозрачная вязкая жидкость, которая перемещается в организме по особой сети тоненьких сосудов, впадающих в разных участках тела в округлые образования — лимфоузлы. Это что-то вроде трассы-дублера для кровеносных сосудов. Такая система нужна для очистки клеток и тканей: в лимфатические сосуды попадают белки, вода, соли и токсины, которые впоследствии оказываются в венах и, пройдя процесс фильтрации в печени и почках, выводятся с мочой из организма.
В отличие от крови, лимфа течет не по кругу, а только в одном направлении: от конечностей и головы в область грудной клетки. Перемещается лимфа за счет сокращения мышц всего тела, причем обратного тока быть не должно — для этого в лимфатических сосудах есть особые клапаны.
За сутки в организме человека вырабатывается до двух литров лимфы. Если с лимфатической системой что-то не так, лимфа начинает скапливаться в пространстве между органами, образуя отеки. Это и есть лимфостаз, или лимфедема.
Лимфедема или лимфостаз?
Фактически лимфедема и лимфостаз — это одно и то же заболевание. Современные врачи чаще используют термин «лимфедема», потому что он соответствует западному названию заболевания.
Но тем не менее термин «лимфостаз» все еще часто встречается — поэтому в статье мы будем использовать оба варианта.
Классификация и причины лимфостаза
Лимфостаз возникает из-за повреждения лимфатических сосудов. В 90% случаев она поражает ноги, в 10% — руки, иногда — лицо, туловище или гениталии.
Выделяют два основных вида лимфедемы: первичную и вторичную.
Первичная лимфедема — врожденное заболевание из-за аномалий лимфатических сосудов, которое диагностируют у детей, или наследственные изменения лимфатической системы конечности, страдающей из-за лимфедемы. В последнем случае признаки лимфедемы обычно появляются в период полового созревания.
Медико-социальная экспертиза, реабилитация и инвалидность при лимфедеме нижних конечностей — Минздрав, 2013 годPDF, 802 КБ
Вторичная лимфедема появляется по разным причинам:
Инфекционные заболевания, способные спровоцировать лимфедему, — это рожа и флегмона. Рожа, или рожистое воспаление — кожное заболевание, вызываемое стрептококком, оно имеет четкие границы на коже и сопровождается поражением лимфатической системы. Флегмона — острое гнойное воспаление, вызываемое стафилококком, реже кишечной палочкой или анаэробными бактериями — клостридиями.
Лимфостаз при мастэктомии — еще одна причина вторичной лимфедемы. Это сильный отек, возникающий в руке у 25% женщин, перенесших удаление молочной железы. Во время мастэктомии, как правило, удаляют часть лимфатических узлов, и лимфатическая система может работать хуже, чем надо, что приведет к лимфедеме. Лимфедема может возникнуть и до операции, если опухоль внутри молочной железы будет давить на лимфоузлы.
Симптомы лимфостаза на разных стадиях
Главный симптом лимфостаза — отек конечностей. На ранних стадиях он может быть не очень заметным и почти безболезненным, но при надавливании на кожу остается ямка. В тяжелых случаях он становится болезненным, может затрагивать шею, живот, спину.
Иногда из-за отека ноги или руки увеличиваются в размерах настолько, что работать ими больной уже не способен. Более того, из-за распухшей конечности ему может быть трудно перемещаться даже по дому, а боль иногда не дает покоя ни днем, ни ночью. Отек бессмысленно лечить горячими или холодными компрессами, нужно обязательно обратиться к врачу.
Другой тревожный признак — появление алых пятен, которое сопровождается болью, зудом и жжением. Такие симптомы говорят о поражении кожи: лимфа скапливается в межклеточном пространстве и провоцирует частые воспаления, сухость, утолщение кожи. Это опасно, потому что у человека с лимфедемой ног могут появляться там язвы, которые сложно будет вылечить.
Отсутствие рисунка подкожных вен тоже может быть симптомом лимфедемы. Но ориентироваться на него не стоит: вены могут быть не видны на конечностях под кожей и у здоровых людей.
Патогенез лимфостаза
Когда нарушается деятельность лимфатической системы, возникает дисбаланс между объемом выработки лимфы и насосной функцией лимфатических сосудов. Это приводит к отекам тканей и нарушению обменных процессов в организме. Лимфа скапливается в пространстве между органами, и начинается лимфедема.
На первой стадии развития лимфедемы изменения во внешнем виде и функционировании руки или ноги часто незаметны или почти незаметны. Появляется отек, но он может пройти после отдыха или если поднять конечность повыше.
Лимфедема и лимфорея: как бороться с отеками и предотвратить осложнения — «Мастерская заботы» и фонд «Вера»PDF, 1400 КБ
На второй стадии отек становится постоянным, но мягким, появляются болезненные ощущения, ухудшается подвижность конечности.
На третьей стадии отек становится плотным и увеличивается в размерах, кожа может стать коричневато-серой. На этой стадии изменения могут стать необратимыми, если не отправиться за помощью к врачам. В идеальном случае это стоит сделать еще на первой стадии.
Чем опасен лимфостаз
Если не лечить лимфостаз, можно остаться человеком с инвалидностью. На третьей стадии болезни лимфа может вытекать из организма через трещины на коже, и вернуть конечности здоровый вид и подвижность будет невозможно.
Запущенное воспаление и трофические язвы без лечения могут привести не только к полной неподвижности больных конечностей из-за сильного непроходящего отека, но и к смерти из-за инфекционных осложнений.
Почему мы решили обратиться к врачу
В нашем случае лимфедема стала отдаленным последствием травмы. Когда мама училась в шестом классе, одноклассник случайно ударил ее в правую ногу. В результате один из хрящей в стопе оказался расплющен. Обычно в таких ситуациях врачи проводили операцию по замене поврежденного хряща, но маме попался неопытный специалист. Он просто посоветовал подержать ногу в горячей воде для снятия отека.
Такое лечение сделало только хуже — вскоре стопа увеличилась до ужасающих размеров. Другой врач раскритиковал методы коллеги и выписал мазь от ушибов. Стопа и лодыжка вернулись к нормальному виду, на этом лечение и закончилось.
С тех самых пор небольшая отечность вокруг злосчастного хряща стала для мамы привычной. Припухлость то появлялась, то исчезала в зависимости от времени года и нагрузки на ногу.
В 2017 году мама пожаловалась, что у нее начала отекать здоровая левая нога. Она не подвергалась никаким воздействиям и травмам. Как позже мы узнали от врача, при лимфедеме перемещение жидкости на другую ногу — частое явление.
Вторым тревожным симптомом стали алые пятнышки, похожие на ожоги от крапивы, которые зудели и доставляли дискомфорт. Они появились на правой голени.
Именно подозрительные отметины на травмированной ноге заставили маму обратиться за помощью к врачу. По рекомендации подруги-невролога она пошла на консультацию к флебологу. Тот выписал направление на УЗИ сосудов ног. Процедуру мама прошла в кардиоцентре Ростова-на-Дону.
стоило УЗИ сосудов нижних конечностей
С результатами обследования мама вернулась к флебологу. Изучив их, он убедился, что сосуды вен в порядке, и исключил заболевания, связанные с нарушением работы кровеносных сосудов. После чего диагностировал лимфедему.
Как победить выгорание
Диагностика лимфостаза
Для правильной постановки диагноза лучше всего обратиться к флебологу. Врач проводит внешний осмотр, изучает историю болезни и при необходимости назначает анализы крови: общий, биохимический, коагулограмму.
Часто назначаются и инструментальные исследования.
Лимфография — рентгеновская диагностика проходимости лимфатических путей. Для этого в лимфатический сосуд медленно вводят контрастное вещество и делают один или несколько рентгеновских снимков.
Как лечить лимфостаз
Полностью вылечить эту болезнь, скорее всего, не получится. Она носит хронический характер, и терапия в большинстве случаев сводится к устранению симптомов. Дело в том, что лимфатические сосуды очень тонкие, и если однажды были повреждены — восстановить их проходимость сложно. Это значит, что лимфа в любом случае будет время от времени накапливаться под кожей, и цель лечения — не давать ей там подолгу застаиваться.
Что включает в себя лечение лимфедемы
Сегодня единственный эффективный способ лечения лимфедемы — комплексная противоотечная терапия. Она включает в себя мануальный лимфодренажный массаж, компрессионное бандажирование, уход за кожей и лечебную физкультуру.
Лекарственная терапия, в том числе и препараты-венотоники, при лимфедеме не применяется. Физиотерапия неэффективна.
Мануальный лимфодренажный массаж — особая техника массажа, которая позволяет стимулировать отток лимфы. Массаж легкий и ритмичный, строится на комбинации поглаживающих движений. Они заставляют лимфу подниматься к центру тела по лимфатическим сосудам. Один сеанс занимает около часа. Болезненность лимфодренажного массажа зависит от степени запущенности лимфедемы.
Пневматический аппаратный массаж — аналог мануального лимфодренажного массажа, для которого используются специальные муфты, куда ритмично нагнетается воздух. Сеансы аппаратного массажа стоят дешевле, чем ручного, и при этом доказывают свою эффективность в исследованиях.
Бандажирование — это в каком-то смысле закрепление эффекта от массажа. Бандаж — эластичный бинт или компрессионный трикотаж — подбирается специалистом с учетом степени запущенности заболевания и индивидуальных особенностей здоровья пациента.
Бандажирование мешает лимфе снова скапливаться в областях с поврежденными сосудами, что предотвращает повторное появление отеков. Без бандажа у массажа окажется лишь краткосрочный эффект: результат воздействия не зафиксируется, и жидкость будет свободно возвращаться в полость между органами.
Кто проводит массаж и бандажирование при лимфедеме
Лимфодренажный массаж должен проводиться специально обученным медицинским работником: массажистом или врачом. После массажа необходимо правильно наложить многослойный нерастягивающийся бандаж на конечность.
Это и есть сеанс лечения лимфедемы. Проводить его нужно ежедневно. В запущенных случаях может понадобиться вплоть до 40 сеансов, чтобы устранить отек.
Лечебная физкультура подразумевает комплекс упражнений, выполнение которых укрепляет сосуды и поддерживает эффект от массажа и бандажирования. Лечебную физкультуру назначает специалист, его можно найти в профильных клиниках и медицинских центрах. Врач ЛФК рассчитывает нагрузку с учетом степени запущенности заболевания и индивидуальных особенностей пациента.
Оперативное лечение. Хирургические операции по устранению лимфедемы не всегда эффективны, поэтому назначают их в основном пациентам, которым не помогает консервативное лечение. К тому же даже успешно проведенное микрохирургическое вмешательство по сшиванию лимфатических сосудов или пересадке лимфоузлов не гарантирует, что пациенту не придется в дальнейшем регулярно ходить на массаж или носить компрессионное белье. Поэтому целесообразность операции стоит обсудить с лечащим врачом.
Уход за кожей при лимфостазе
При лимфостазе рекомендуется регулярно увлажнять кожу. Из-за сухости могут появиться трещины, а в них легко занести инфекцию.
Важно быстро обрабатывать царапины и порезы, пользоваться репеллентами от укусов насекомых, осторожно брить ноги, не допуская порезов. При подозрении на инфицирование раны — обратиться к врачу.
Лимфедема — «Женское здоровье»PDF, 697 КБ
Лимфедема и лимфорея: как бороться с отеками и предотвратить осложнения — «Мастерская заботы» и фонд «Вера»PDF, 1400 КБ
Поврежденную конечность рекомендуют регулярно мыть и содержать в чистоте. Если это рука, не стоит носить на ней украшения, важно пользоваться перчатками во время уборки. На ноге не нужно носить браслеты и тесную обувь, чтобы не сдавливать кожу.
Сколько мы потратили на венотоники
Как ни странно, лечение отчасти помогло: отеки уменьшились, трофические язвы исчезли, боль ушла.
мы заплатили за лекарства, которые не включены в клинические рекомендации по лечению лимфедемы
Пока я работала над статьей, прочитала зарубежные клинические рекомендации по лечению лимфедемы и пообщалась с экспертами. Для меня оказалось сюрпризом, что вообще-то лекарственная терапия считается в лучшем случае вспомогательным методом лечения.
Можно сказать, нам повезло: вероятно, болезнь отступила по комплексу причин. Но нет гарантий, что в следующий раз это снова сработает, ведь лимфедема — неизлечимое заболевание. Поэтому я присматриваюсь к массажным кабинетам, выбираю для мамы компрессионное белье и прикидываю, во сколько обойдется лечение в следующий раз.
Помогают ли упражнения при лимфостазе
При лимфостазе упражнения нужны для поддержания эффекта от массажа и бандажирования, а также для укрепления сосудов. Лимфодренажная гимнастика полезна при любом течении болезни, но не заменяет собой массаж и бандажи. Упражнения подбирает врач ЛФК с учетом состояния и физических особенностей пациента.
Стоит ли использовать народные методы лечения
Народные методы при лимфостазе не показаны и даже могут навредить, потому что будет упущено время. Использование травяных компрессов или применение гирудотерапии бессмысленны. Нет никаких доказательств их эффективности: в научных публикациях они даже не упоминаются.
Современные тенденции в лечении и профилактике лимфедемы нижних конечностей — «Вопросы курортологии, физиотерапии и лечебной физической культуры», 2018 годPDF, 201 КБ
Реабилитация после лечения тяжелых стадий
При тяжелом течении лимфедемы назначают лимфодренажный массаж, лечебную физкультуру, компрессионные бандажи и трикотаж. Во время реабилитации пациент продолжает выполнять упражнения, восстанавливающие функции поврежденной конечности, и постепенно возвращается к обычной жизни.
Цены на лечение лимфостаза
Лечение лимфедемы в соответствии с международными клиническими рекомендациями невозможно получить по ОМС и даже по ДМС. Исключение — ситуации, когда лимфедема развивается как осложнение лечения онкологического заболевания: некоторые онкоцентры предоставляют пациентам сеансы лимфодренажного массажа, обучают лечебной физкультуре. Но чаще всего лечить лимфедему приходится за свой счет.
стоит лечение лимфедемы в месяц в Ростове-на-Дону
