лимфоузел на запястье правой руки что делать
Лимфоузел на запястье правой руки что делать
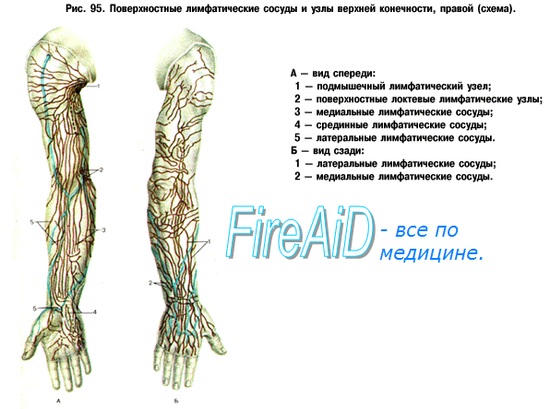
Глубокие лимфатические сосуды кисти и пальцев обычно проходят в сопровождении вен. Инфекция, распространяющаяся по лимфатическим путям, обнаруживается только тогда, когда набухают регионарные подмышечные лимфатические узлы, лежащие подфасциально.
Лимфатические сосуды пальцев на ладонной поверхности по бокам пальцев собираются в небольшие боковые стволы, которые на ладони образуют лимфатическую дугу. Ветви последней переходят на предплечье. На тыльной поверхности кисти лимфатических узлов нет. Лимфатические сосуды предплечья образуют медиальную и латеральную ветви, проходящие главным образом по сгибательной поверхности.
Лимфатические сосуды разгибательной поверхности предплечья переходят на сгибательную поверхность по локтевому краю. По ходу этих поверхностных лимфатических сосудов до самой подмышечной впадины имеется всего один или два поверхностных лимфатических узла, располагающихся около медиального надмыщелка плеча. Ход лимфатических сосудов сгибательной и разгибательной поверхности предплечья чрезвычайно изменчив. Лимфатические сосуды сгибательной поверхности доходят до подмышечных лимфатических узлов без соприкосновения с локтевыми лимфатическими узлами.
Лимфангоит чаще всего присоединяется к воспалительным процессам тыла кисти, особенно стрептококкового происхождения. Панариции реже осложняются воспалением лимфатических путей. При наличии лимфангоита по ходу лимфатических сосудов могут возникать подкожные абсцессы. В подмышечной впадине могут возникать три вида абсцессов, требующих различного лечения. Не всегда представляется возможным отличать друг от друга эти абсцессы. Виды абсцессов: лимфангоитические, субпекторальные и абсцессы потовых желез.
Лимфангоитический абсцесс в подмышечной области возникает после периферического лимфангоита. Воспаленные лимфатические узлы легко прощупать. Лечение: вскрытие абсцесса. В некоторых случаях воспаление подмышечных лимфатических узлов может проникать в глубину, вследствие чего возникает субпекторальный абсцесс. При этом сначала отмечается припухлость области мышцы, а позже она распространяется на грудную стенку. У больного развивается септическое состояние.
Если врач рано распознает наличие субпекторального абсцесса, то вскрытие его и введение антибиотиков может предупредить возникновение тяжелых осложнений.
Отличить гидроаденит от субпекторального абсцесса не представляет трудностей, но отличие от лимфангоитического абсцесса чрезвычайно трудно. Гидроаденит стафилококкового происхождения начинается в виде нескольких плотных узлов, которые могут напоминать лимфаденит поверхностных лимфатических узлов. Лечение лимфаденитического абсцесса: санация очага воспаления на конечности, введение антибиотиков и вскрытие абсцесса.
Ввиду того, что гидроаденит склонен к рецидивам, в лечении его кроме введения антибиотиков может потребоваться пункция, вскрытие абсцесса или же полное его удаление. При лечении хронических гидроаденитов не следует забывать об облучении рентгеном, что является и профилактическим мероприятием против рецидивов. Рубцы, возникающие в подмышечной впадине после операции и ограничивающие движение плеча, подлежат удалению в сроки, пока аддукционная контрактура плеча является обратимой. Дефект кожи замещается с помощью пластики.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Почему воспаляются лимфоузлы?
При лимфоаденопатии особо впечатлительные люди сразу подозревают у себя страшные болезни. Развеиваем страхи и рассказываем, почему воспаляются лимфоузлы.
Когда воспаляются (увеличиваются) лимфоузлы — это лимфоаденопатия. Она у многих вызывает тревогу. А особо чувствительные и впечатлительные люди сразу подозревают у себя страшные болезни и даже рак.
Что такое лимфа и зачем она нужна?
Лимфа — это жидкость, которая вымывает мёртвые клетки организма, а также бактерии, токсины и вирусы.
Всего в теле больше 500 лимфатических желёз или лимфоузлов. В системе они играют роль насосов — заставляют лимфу двигаться по лимфотокам. А лимфоциты (защитные белые кровяные тельца), из которых состоит лимфа, защищают кровеносную систему и не пускают туда бактерии, вирусы и раковые клетки.
Где располагаются лимфоузлы?
| Часть тела | Где находятся? |
| Верхние конечности | — под мышками, — на локтях. |
| Голова | — в районе ушей, — под челюстью. |
| Грудная клетка | — в области трахеи и бронх, — около грудины, — между рёбер. |
| Шея | — в передней части шеи, как на поверхности, так и глубоко. |
| Таз | — в районе крестца, — подвздошной кости. |
| Нижние конечности | — в паху, как на поверхности, так и в глубине, — под коленями. |
| Брюшная полость | — в области печени, — желудка, — внутренних половых органов у женщин. |
Почему воспаляются лимфоузлы?
Лимфоузлы сконцентрированы группами в определённых частях тела. Каждая группа «обслуживает» свою часть организма. И хотя увеличение лимфоузлов может говорить о различных грозныхзаболеваниях (туберкулёз, ВИЧ, ОРВИ, венерические и онкологические заболевания), основная причина всегда кроется в развитии патологии в зоне, на которую работает узел. Когда лимфоцитов не хватает для борьбы с вредными агентами в лимфе, они активно размножаются, чтобы ликвидировать инфекцию. Из-за этого лимфатические узлы увеличиваются и твердеют, а кожа над ними краснеет и становится чувствительной.
То есть воспаление лимфоузлов — это не самостоятельное заболевание, а скорее сигнал, который подаёт организм, когда в нём что-то идёт не так.
В зависимости о того, какие лимфоузлы воспаляются, можно довольно точно определить, где проблема. Этим пользуются врачи, чтобы подтверждать некоторые диагнозы.
Симптомы
Если лимфатический узел увеличился, но температура не повысилась, при надавливании не возникает болевых ощущений, а общее состояние не ухудшилось, значит всё в порядке — просто этот лимфоузел работает активнее других. Это проходит.
Хуже, если вы при лимфаденопатии ощущаете слабость, болят уши, горло или голова, аи температура поднялась. Сходите к терапевту. Если причина воспаления в простуде или гриппе, он поможет их вылечить или отправит к другому специалисту. Например, к стоматологу, если вдруг проблема в кариесе. Избавитесь от заболевания-источника, и лимфатические узлы вернутся к нормальному состоянию.
Но бывают случаи, когда воспалившиеся лимфоузлы причиняют серьёзный дискомфорт и даже представляют опасность для жизни. Вот в этом случае нужно бить тревогу и бежать к врачу.
Беспокоимся, когда:
Бьём тревогу, когда:
А вот если узлы воспалились, а признаков простуды или инфекции нет, это плохо. Проблема может быть в аутоиммунном заболевании или онкологии.
Как помочь себе до посещения врача?
Уже записались на приём к врачу, но хочется как-то облегчить своё состояние уже сейчас? Вот несколько простых советов:
И помните — самолечение это всегда плохо. Лучше обратитесь за помощью к квалифицированному специалисту.
Воспаление лимфоузлов
Содержание статьи:
В большинстве случаев воспаление лимфатических узлов не является самостоятельным заболеванием, а возникает при патологических процессах в различных органах и системах организма. Чаще всего сопровождает инфекционные болезни. Однако длительно текущее воспаление лимфоузлов, неправильное лечение или его отсутствие могут привести к переходу лимфаденита в самостоятельную патологию и развитию серьезных осложнений.
Классификация лимфоузлов
Лимфоузлы, наряду с лимфатическими капиллярами, сосудами, стволами, протоками и некоторыми органами (селезенка, тимус, костный мозг, миндалины) – часть лимфатической системы организма.
Функции лимфатической системы:
Лимфатические узлы – образования округлой или овальной формы, размером от нескольких миллиметров до 1-2 сантиметров. Они играют в системе роль биологического фильтра. Проходя через лимфоузлы, лимфа очищается от бактерий, токсинов, которые захватываются и уничтожаются структурами узла – лимфоидными фолликулами и тяжами лимфоцитов. Кроме того, в лимфоузлах вырабатываются антитела – формируется «иммунная память», а также фагоциты и лимфоциты.
В организме имеются следующие группы лимфатических узлов:
Причины патологии
Неспецифический лимфаденит вызывается чаще всего гноеродными бактериями (стафилококки, стрептококки), продуктами их жизнедеятельности и распада тканей. Неспецифическое воспаление лимфоузлов часто сопутствует следующим патологиям:
Причина специфического лимфаденита – возбудители, вызывающие определенные инфекции. Этот вид воспаления сопровождает такие болезни, как:
Симптомы лимфаденита
Симптоматика зависит от того, в какой форме – острой или хронической – протекает воспаление лимфоузлов, а также от того, вызвано оно неспецифическими или специфическими бактериями.
Острая форма
Острая форма лимфаденита подразделяется на три фазы: катаральную, гиперпластическую (серозную) и гнойную.
Общие симптомы острого процесса:
Для катаральной фазы воспаления характерны незначительное увеличение пораженного лимфоузла, изменение его плотности, невыраженная болезненность, отсутствие общих симптомов.
В серозную фазу воспаление распространяется на окружающие ткани, усиливается болезненность, появляется гиперемия кожи в области поражения, нарастает общая симптоматика. Возможно вовлечение в процесс близлежащих сосудов – лимфангит.
Гнойная фаза характеризуется нарастанием интенсивности местных явлений – гиперемии, отека кожи над лимфатическим узлом, его контуры становятся неоднородными. Усиливается общая интоксикация. По мере нагноения лимфоузла и его гнойного расплавления на коже в области инфильтрата становится заметна флюктуация – чувство волнообразных колебаний при прощупывании.
Хроническая форма
Хроническое неспецифическое воспаление лимфоузлов протекает без остро выраженных проявлений. Лимфоузлы при этом состоянии увеличены, малоболезненные, плотные, не спаяны с окружающими тканями. Часто вследствие хронического течения болезни лимфоидная ткань разрастается либо замещается соединительной, происходит сморщивание лимфоузлов, которые перестают выполнять свои функции. Возможно появление очагов распада и некроза узла, развитие осложнений, связанных с расстройством лимфотока.
Особенности течения специфических процессов
Гонорейный лимфаденит протекает с увеличением и резкой болезненностью паховых лимфоузлов.
Для воспаления лимфоузлов при туберкулезе характерны лихорадка, симптомы интоксикации, периаденит (вовлечение в процесс прилежащей к узлу ткани), нередко – некротические изменения узлов.
Сифилитический лимфаденит отличается отсутствием нагноения. Воспаление одностороннее, при пальпации обнаруживается цепочка лимфоузлов, которые увеличены умеренно, не спаяны между собой и с кожей.
Диагностика
При появлении признаков воспаления лимфатических узлов следует обращаться к терапевту или педиатру, либо к хирургу. При наличии сопутствующих заболеваний привлекаются другие специалисты – инфекционист, дерматовенеролог, онколог.
Диагностика неспецифического лимфаденита обычно не представляет трудностей. Диагноз ставится на основании:
Для подтверждения воспаления лимфоузлов врач может назначить общий анализ крови, мочи, биохимический анализ крови.
При подозрении на специфический лимфаденит проводятся мероприятия для выявления первичного очага – анализ крови на сифилис, ВИЧ, проба Манту или диаскин-тест, посев крови на стерильность для выявления возбудителя.
В качестве дополнительных обследований назначаются:
При хроническом воспалении лимфатических узлов рекомендуется проведение пункционной биопсии узла или его иссечение с последующим гистологическим анализом.
Лечение воспаления лимфоузлов
При имеющемся первичном очаге инфекции требуется его устранение. Одновременно с этим назначаются:
Помимо медикаментозных методов для лечения лимфаденита применяется физиотерапия: УВЧ, ультрафиолетовое облучение, магнитотерапия, электрофорез, лазерное воздействие.
Пациенту с воспалением лимфатических узлов рекомендуется полноценное питание со сбалансированным содержанием белков, жиров и углеводов, обильным питьем. Необходимо потреблять достаточное количество витаминов, микроэлементов.
При неэффективности консервативной терапии, гнойном лимфадените, аденофлегмоне показано хирургическое лечение. Под местной или общей анестезией удаляется содержимое и ткани пораженного узла. Операционный материал отправляется на гистологическое исследование. В рану вставляется дренаж для оттока содержимого. Через несколько дней дренаж удаляется, края раны сшиваются.
Осложнения заболевания
Переход острого процесса в хроническую форму – нередкое осложнение воспаления лимфоузлов. Состояние долгое время не дает никаких симптомов, но при переохлаждении, ослаблении организма лимфоузел может воспалиться с развитием нагноения.
При длительно текущем остром лимфадените, обострении хронического процесса без должного лечения существует риск развития аденофлегмоны – разлитого гнойного воспаления жировой клетчатки вокруг пораженного лимфоузла. Аденофлегмона характеризуется тяжелым общим состоянием пациента, лихорадкой, интоксикацией, выраженной болью и отеком, плотным воспалительным инфильтратом в зоне воспаленного лимфатического узла. Состояние требует неотложной помощи.
Реже развиваются такие осложнения как абсцесс – нагноение пораженного лимфоузла с образованием четких границ, или флегмона – гнойное поражение, не имеющее четкого отграничения от окружающих тканей.
При тяжелом течении воспаления, ослабленном организме пациента, наличии сопутствующих заболеваний, отсутствии адекватной терапии существует опасность возникновения сепсиса. При нем возбудитель лимфаденита попадает в кровь, вызывает поражение любых органов, в тяжелых случаях – полиорганную недостаточность и летальный исход.
Застой лимфы при воспалении лимфатических узлов может спровоцировать развитие тромбофлебита, отеки, слоновость.
Профилактика лимфаденита
Поскольку заболевание часто вызывается неспецифическими возбудителями, то и специфической профилактики не существует. Важно придерживаться здорового образа жизни, отказаться от вредных привычек. Большое значение в поддержании иммунитета имеют сбалансированный рацион с достаточным потреблением белковой пищи, полиненасыщенных жиров, овощей, фруктов, полноценный сон, умеренная физическая активность.
Людям с хроническими заболеваниями необходимо периодически посещать врача и следить за состоянием здоровья. Всем без исключения рекомендуется раз в полгода проходить профилактический осмотр у стоматолога, так как именно заболевания зубов, десен, ротовой полости являются частой причиной лимфаденита.
При появлении первых признаков заболевания нельзя ждать, когда воспаление лимфоузлов пройдет самостоятельно. Следует как можно быстрее обратиться к врачу, чтобы не допустить развития осложнений и перехода болезни в хроническую форму.
Источники статьи:
Рекомендации для кистей и рук после удаления подмышечных лимфоузлов
Здесь приведена информация о том, как предотвратить развитие инфекции и уменьшить отечность кисти и руки после операции по удалению подмышечных лимфоузлов. Соблюдение этих рекомендаций поможет предотвратить развитие лимфедемы.
Информация о лимфатической системе
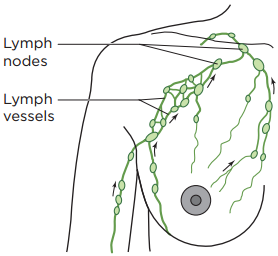
Рисунок 1. Нормальный отток лимфы
Лимфатическая система выполняет 2 функции:
Ваша лимфатическая система состоит из лимфоузлов, лимфатических сосудов и лимфатической жидкости (см. рисунок 1).
Подмышечные лимфоузлы — это группа лимфоузлов в подмышечной области (подмышке), которые отводят лимфатическую жидкость от молочной железы и руки. Количество подмышечных лимфоузлов у всех разное. Удаление подмышечных лимфоузлов — это операция по удалению группы таких узлов.
О лимфедеме
Иногда, в результате удаления лимфоузлов, лимфатической системе становится сложно справляться с выведением жидкости. В этом случае лимфатическая жидкость может накапливаться там, где были удалены лимфоузлы. Эта лишняя жидкость вызывает образование отека, который называется лимфедема.
Лимфедема может развиваться в руке, кисти, молочной железе или туловище со стороны, подвергнутой лечению (сторона, где были удалены лимфоузлы).
Признаки лимфедемы
Лимфедема может развиться внезапно или постепенно. Это может произойти спустя месяцы или годы после операции.
Следите за появлением следующих симптомов лимфедемы в руке, кисти, молочной железе и туловище со стороны, подвергнутой лечению:
Если у вас появился отек, вы можете заметить следующее:
Если у вас есть какие-либо признаки лимфедемы или возникли сомнения, позвоните вашему медицинскому сотруднику.
Снижение риска развития лимфедемы
Важно предотвращать развитие инфекции и отечность, чтобы снизить риск возникновения лимфедемы.
Предотвращение развития инфекции
Лимфедема может возникнуть у вас с большей вероятностью, если в затронутой лечением руке появится инфекция. Это происходит из-за того, что для борьбы с инфекцией ваш организм будет вырабатывать дополнительные белые кровяные тельца и лимфатическую жидкость, и эта жидкость не будет выводиться должным образом.
Соблюдайте эти рекомендации, чтобы снизить риск развития инфекции.
Если вы заметили какие-либо признаки инфекции (такие как покраснение, отек, более теплая, чем обычно, в этом месте кожа или болезненность), позвоните своему медицинскому сотруднику.
Уход за порезами и царапинами
Уход за ожогами
Сразу после операции
Небольшой отек после операции — это нормальное явление. Этот отек может сохраняться до 6 недель, но он носит временный характер и постепенно исчезнет. После операции у вас также могут быть болевые и другие ощущения, например покалывания и пощипывания. Следуйте этим рекомендациям, чтобы снять отек после операции.
Долгосрочная перспектива
Выполнение следующих действий может помочь снизить риск развития лимфедемы.
Когда следует обращаться к своему медицинскому сотруднику?
Позвоните своему медицинскому сотруднику, если у вас появились следующие симптомы:
Лимфостаз верхних конечностей
Что такое лимфостаз рук
По данным ВОЗ, во всем мире более 300 млн. люде страдают от лимфатических отеков. Это заболевание в литературе называется также лимфедемой. При отсутствии лечения оно может быстро прогрессировать.
Лимфатическая система – это сеть сосудов, узлов, капилляров и протоков, которая играет важную роль в обмене веществ. Она является частью сердечно-сосудистой системы. Это означает, что наличие лимфедемы плохо сказывается и на состоянии сердца, и на скорости обменных процессов.
Через систему из тканей выводится излишек жидкости вместе с продуктами жизнедеятельности. Эта жидкость, содержащая также белки и липиды, собирается в лимфоузлах и фильтруется с помощью специальных клеток. Очищенная лимфа снова попадает в сосуды и протоки и оттуда в общий кровоток.
Этому процессу мешает развития лимфостаза – заболевания, представляющего собой постоянный отек, который со временем усиливается. При нем наблюдается застой лимфы, нарушение обменных процессов. Подкожная клетчатка уплотняется, кожа руки грубеет. На ней могут возникать язвы и трещины, их появление сопровождается болями. Объем рук постепенно увеличивается. Развивается слоновая болезнь, которая приносит пациенту не только физические, но и психологические страдания.
Причины возникновения и факторы риска
Для лечения лимфостаза нужно сначала разобраться в его причинах. Без их устранения терапия не даст нужного результата. Хотя мастэктомия играет важную роль, иногда патология бывает вызвана другими причинами. Выделяют первичную и вторичную форму заболевания. У первичной лимфедемы – генетические причины. Это наследственное заболевание, связанное с врожденными аномалиями лимфоузлов и сосудов. Оно встречается при недоразвитии лимфатической системы. Это происходит еще в период внутриутробного развития и проявляется как:
Причина, по которой возникает лимфостаз после мастэктомии – это сама операция. При ней происходит удаление не только молочной железы, но и лимфоузлов, поскольку благодаря лимфе могут распространяться метастазы. При операции хирург делает перевязку лимфососудов, но часто из-за этого нарушается дренаж, накапливается жидкость в межклеточном пространстве и происходит развитие лимфостаза руки – патология, вызывающая физический и психологический дискомфорт.
Появившийся у женщины лимфостаз руки после мастэктомии относится к вторичной форме. Но у нее могут быть и другие причины: