макулодистрофия глаза что это такое и лечение фото
Лечение возрастной макулярной дегенерации
Возрастная макулярная дегенерация (ВМД) – что это?
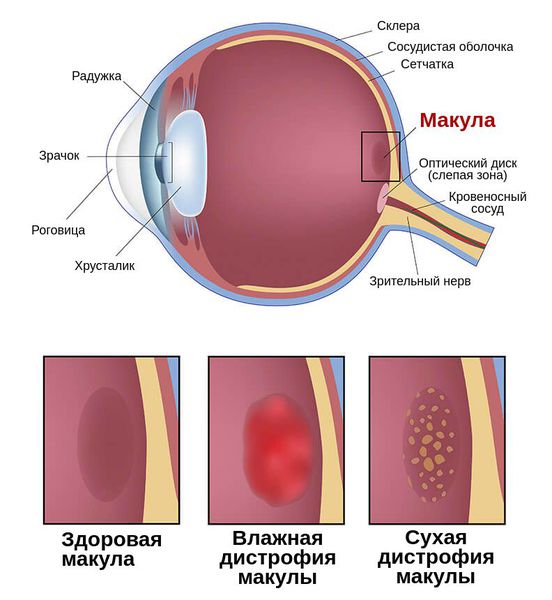
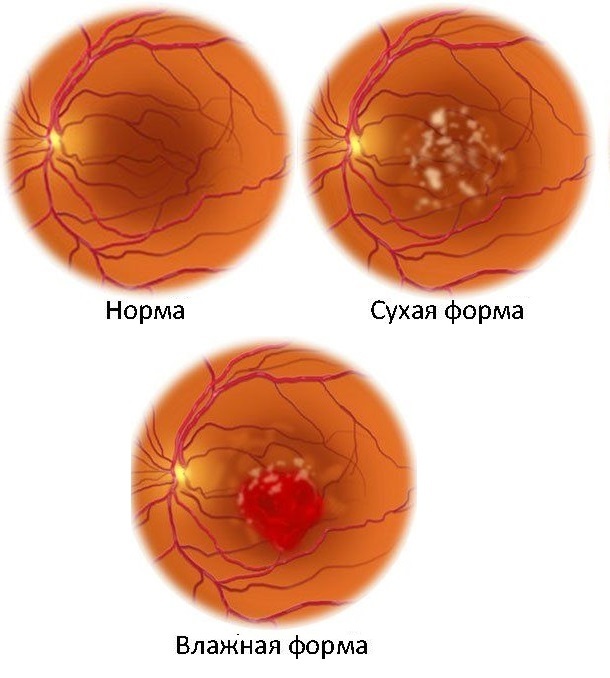
Возрастная макулярная дегенерация (ВМД, макулодистрофия) – это наличие различных видов дистрофических изменений в макулярной области сетчатки. Возрастная макулодистрофия сетчатки – самая частая причина необратимой потери зрения у людей старше 50 лет. В клинической практике выделяют сухую и влажную формы ВМД.
Причины развития
Причин возникновения ВМД несколько. Каждая из них или их совокупность могут «запустить» развитие болезни:
Наследственная предрасположенность – одна из основных причин возникновения дегенерации сетчатки. Если кто-то из ваших близких родственников подвержен этому заболеванию, вам следует регулярно посещать врача-офтальмолога, чтобы контролировать риск возникновения и развития дистрофии сетчатки.
Симптомы возникновения ВМД
Как правило, начало болезни Пациент просто не замечает из-за отсутствия каких-либо «острых» проблем со зрением. Но, учитывая, что при дистрофии сетчатки поражается центральное и цветовое зрение, описать стандартную последовательность развития заболевания можно следующим образом.
Возрастная макулодистрофия – это заболевание парного органа, поражение распространяется на оба глаза. Чаще всего на одном глазу дистрофия сетчатки проявляется и прогрессирует активнее. Проявление заболевания на парном глазу возможно не сразу, даже через 5-8 лет после установления диагноза ВМД. Если Пациент не проходит регулярные проверки у офтальмолога, сам он может не сразу заметить возникшие проблемы со зрением, так как дополнительную нагрузку берет на себя лучше видящий глаз.
Методы диагностики ВМД
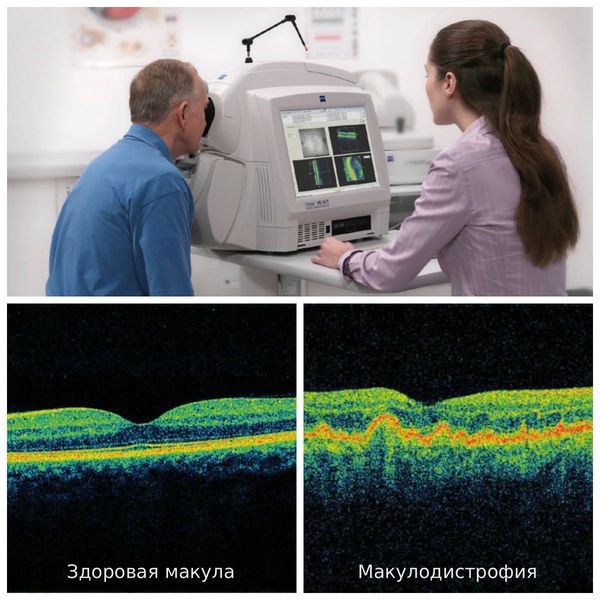
Именно когерентная томография является золотым стандартом диагностики заболеваний глазного дна и позволяет получать наиболее качественные изображения сетчатки глаза, распознавая мельчайшие и самые ранние изменения, сопровождающие возрастную макулодистрофию.
Самостоятельный контроль возрастной макулодистрофии
Следует немедленно обратиться к офтальмологу при появлении любой из перечисленных ниже жалоб:
Диагноз «возрастная макулодистрофия» может быть установлен только врачом-специалистом. Людям с пониженными зрительными функциями, носящим очки, следует с большим вниманием относиться к риску возникновения ВМД и регулярно проверять зрение у офтальмолога, поскольку начальные симптомы дистрофии сетчатки глаза могут остаться незамеченными из-за привычно сниженной остроты зрения.
Развитие и последствия ВМД
Наиболее распространенная, «сухая» форма дистрофии сетчатки развивается чрезвычайно медленно. Пациент в течение нескольких лет, в некоторых случаях – даже десятилетий, не замечает никаких проблем с боковым зрением и зрением вдаль. Но, на близком расстоянии, и в первую очередь во время чтения или при письме, могут обнаруживаться затруднения.
При редко встречающейся, но крайне опасной «влажной» форме дистрофии сетчатки глаза, заболевание очень быстро прогрессирует. Буквально за несколько месяцев или недель зрение вдаль ухудшается и может полностью утратиться.
Очки и ВМД
Очки не могут решить проблему с развитием возрастной макулодистрофии сетчатки. Представьте, что очки – это объектив фотокамеры, а сетчатка – это светочувствительная фотопленка. И эта пленка повреждена. Какой бы «сильной» не была оптика вашего объектива, качественной фотографии не получится – на снимке будут отражаться все недостатки пленки. Тоже самое и с глазами – даже при самых качественных линзах проецируемый на поврежденную сетчатку зрительный образ будет искажен. Увеличительные стекла или лупы помогут только максимально использовать сохранившееся зрение. Офтальмолог может подобрать специальные средства коррекции для слабовидящих Пациентов с диагнозом ВМД – линзы или электронные устройства, увеличивающие размер текста или изображения.
Современные методы лечения возрастной макулодистрофии
К сожалению, современная мировая медицина пока не может предложить действенный метод, позволяющий полностью излечиться от возрастной макулодистрофии сетчатки и восстановить зрение на 100%. Поэтому так важны ранняя диагностика и контроль за ВМД.
Для лечения больных с возрастной макулодистрофией применяются:
Все существующие глазные капли могут работать только на поверхности глаза и не способны достичь сетчатки, поэтому не являются медикаментозными препаратами для лечения ВМД.
Самое эффективное лечение дистрофии сетчатки глаза для вас сможет подобрать только врач-специалист, определив форму и стадию заболевания, с учетом индивидуальных противопоказаний и возможных сопутствующих болезней (таких как сахарный диабет, атеросклероз или гипертония). Самолечение при ВМД категорически противопоказано!
Диета при ВМД
Диета – важный и обязательный аспект для профилактики ранних стадий возрастной макулодистрофии сетчатки.
Лечение возрастной макулодистрофии в Глазной клинике доктора Беликовой.
В нашем офтальмологическом центре используются все современные методики, позволяющие купировать развитие заболевания и облегчить состояние Пациентов.
Комплексная терапия ВМД
Комплексная лекарственная терапия при возрастной макулодистрофии сетчатки включает в себя последовательный прием Пациентом таблетированного препарата в домашних условиях, и введение препарата местно, «под глаз», а также в виде внутримышечных/внутривенных инъекций.
Медикаментозная терапия сочетается с физиотерапевтическим лечением (магнитно- или лазеротерапией).
Период и продолжительность лечения определяет лечащий врач индивидуально в зависимости от клинической картины болезни. Курсы лечения могут назначаться каждые 4-8 месяцев.
Лечение «влажной» формы возрастной макулодистрофии
При «влажной» форме дистрофии сетчатки болезнь развивается стремительно и требует совершенно иной терапии. В этом случае в нашей клинике следующие методы:
Лечение возрастной макулодистрофии в Глазной клинике доктора Беликовой
Удаление неоваскулярных мембран под сетчаткой. Эта операция позволяет увеличить светочувствительность и уменьшить искажение линий.
ВМД и глаукома (заболевание зрительной системы, сопровождающееся повышением внутриглазного давления и атрофией зрительного нерва)
Да, к несчастью, возможно развитие у Пациента обоих заболеваний сразу и даже на одном глазу. Это особенно тяжелая ситуация, так как одновременно страдает и центральное, и периферическое зрение. Скорее всего, преобладать будет та болезнь, которая быстрее прогрессирует или развилась первой. Для лечения этих заболеваний в нашей клинике применяются различные методы, и курсы терапии могут проходить параллельно, независимо друг от друга.
ВМД и катаракта (помутнение хрусталика)
Оперировать катаракту стоит, даже если сопутствующим заболеванием является ВМД. Нельзя допускать развитие катаракты, которое ведет к серьезному ухудшению зрительных функций. Удаление катаракты приведет к восстановлению зрения до той степени, которая была до ее развития и позволит более точно диагностировать и лечить болезни сетчатки.
Пациентам с ВМД рекомендуется во время операции по удалению катаракты имплантировать искусственный хрусталик со специальным светофильтром для защиты от УФ-излучения, что максимально соответствует параметрам естественного хрусталика.
ВМД и сахарный диабет
Сахарный диабет является одним из факторов риска возникновения и развития ВМД. Это заболевание способно вызвать серьезную дегенерацию сетчатки, которая приведет к значительному ухудшению зрения и усугубит развитие ВМД.
Пациентам с сахарным диабетом необходимо выполнять предписания эндокринолога, следить за уровнем сахара крови, а также посещать офтальмолога не реже двух раз в год.
Если у вас есть пожилые родственники, позаботьтесь о здоровье их глаз и запишите на профилактический осмотр в нашу клинику. Если вы заметили, что ваше зрение стало ухудшаться, приходите вместе – за один визит мы проведем диагностику и дадим исчерпывающие рекомендации, а при необходимости назначим лечение.
Что такое макулодистрофия (возрастная макулярная дегенерация)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Казанцевой Е. И., офтальмолога со стажем в 5 лет.
Определение болезни. Причины заболевания
Макулодистрофия (макулярная дегенерация, или макулопатия) — это обширная группа хронических прогрессирующих заболеваний, при которых постепенно поражается центральная зона нервной ткани глаза — макулярная область сетчатки. Сопровождается снижением центрального зрения. Как правило, поражает оба глаза.
В основном данное заболевание поражает женщин, причём после 75 лет оно встречается в два раза чаще. Причина такой закономерности пока неизвестна.
Вероятность развития дистрофии повышается у людей, которые употребляют больше насыщенных жиров и холестерина, а также при высоком индексе массы тела. Ниже риск разрушения макулы у людей, потребляющих достаточное количество омега-3 полиненасыщенных жирных кислот — содержатся в морской рыбе, мясе диких животных, морских водорослях и др.
Симптомы макулодистрофии
При возрастной макулодистрофии зрение снижается постепенно и безболезненно в течение нескольких лет. Пациенты замечают снижение остроты зрения, которое не получается скорректировать подбором очков. Также появляются жалобы на затуманивание зрения, трудности при чтении, снижение контрастной чувствительности, особенно в помещении с плохим освещением или в сумерках.
Иногда при запущенных стадиях центральное зрение снижается до такой степени, что пациенты видят лишь боковым зрением или эксцентрично, а в центре — только чёрное или серое пятно.
Патогенез макулодистрофии
Несмотря на многочисленные исследования возрастной макулодистрофии, патогенез этого заболевания до сих пор остаётся невыясненным. Но часть основных звеньев патогенеза всё же изучена.
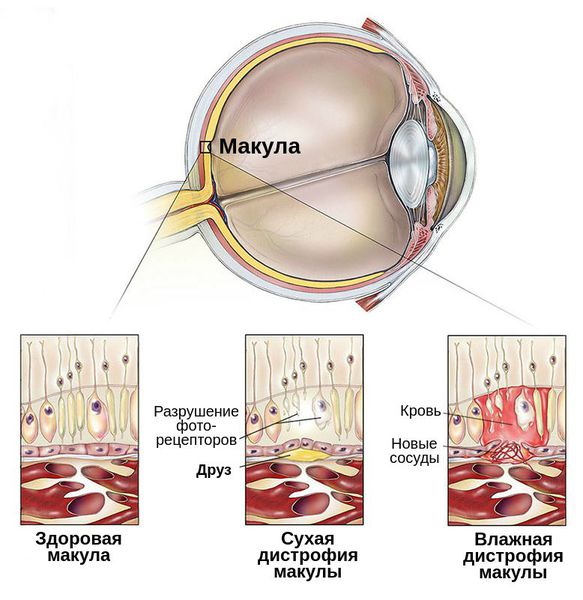
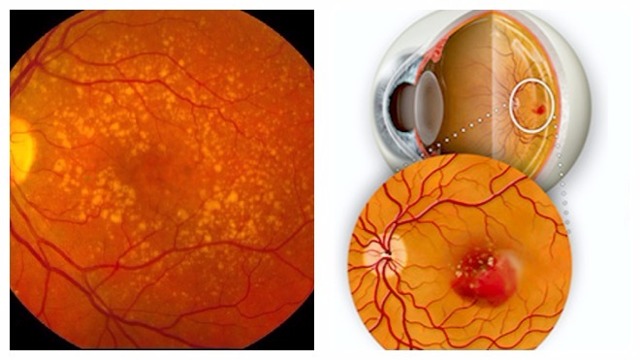
C возрастом между слоями сетчатки откладываются продукты жизнедеятельности фоторецепторов — липофусцин, или пигмент «старости». Их называют друзами. Они возникают из-за ухудшения питания тканей и замедленного выведения из них продуктов обмена.
Далее патогенез может пойти по одному из путей:
Все эти процессы протекают с выраженной дисфункцией макулы и резким ухудшением центрального зрения.
Классификация и стадии развития макулодистрофии
Разные подходы и взгляды на патогенез макулодистрофии, развитие методов диагностики стали причиной появления нескольких вариантов классификаций возрастной макулодистрофии.
Одна из международных классификаций была принята в 1995 году. В ней разделяли обширное понятие «возрастная макулодистрофия» следующим образом:
Но большинство офтальмологов в России используют в своей практике классификацию макулодистрофии, основанную на этапах развития дистрофического процесса. Кацнельсон Л. А. с соавторами выделяют три формы (стадии) заболевания [9] :
Осложнения макулодистрофии
Так как заболевание на начальных стадиях протекает практически бессимптомно, очень высок риск того, что впервые макулодистрофия обнаружится только тогда, когда сетчатка уже будет достаточно повреждена. Это состояние будет сопровождаться стойким снижением остроты и качества центрального зрения.
К тому же при нерегулярных осмотрах врача-офтальмолога можно пропустить переход возрастной макулодистрофии из сухой формы во влажную, из-за чего пациент не получит своевременное и эффективное лечение.
Диагностика макулодистрофии
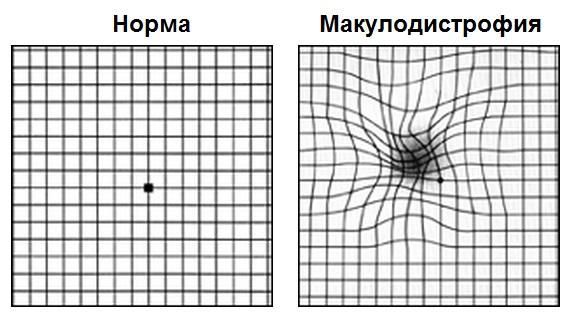
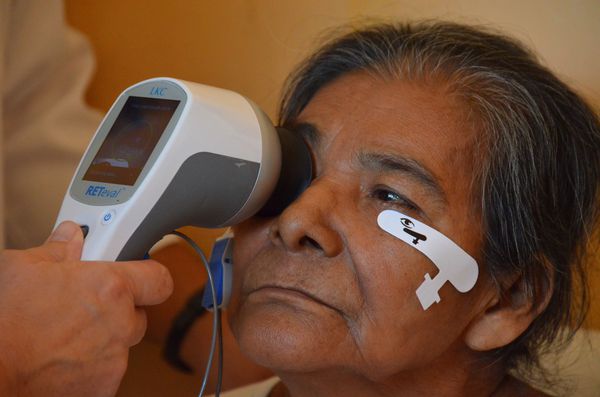
Первым этапом диагностики является самодиагностика с помощью теста Амслера. Для этого пациент располагает тест на расстоянии 15-20 см от лица, сосредотачивает свой взгляд на центральной точке, прикрывает ладонью один глаз и оценивает квадраты и линии вокруг точки: есть ли искривления, искажения, все ли квадраты одинаковое или появились серые пятна. Потом тоже самое он повторяет и для второго глаза.
Такой периодический самоконтроль должен проводить каждый пациент с сухой формой возрастной макулодистрофии. При первых признаках искажений линий требуется немедленное обратиться к специалисту.
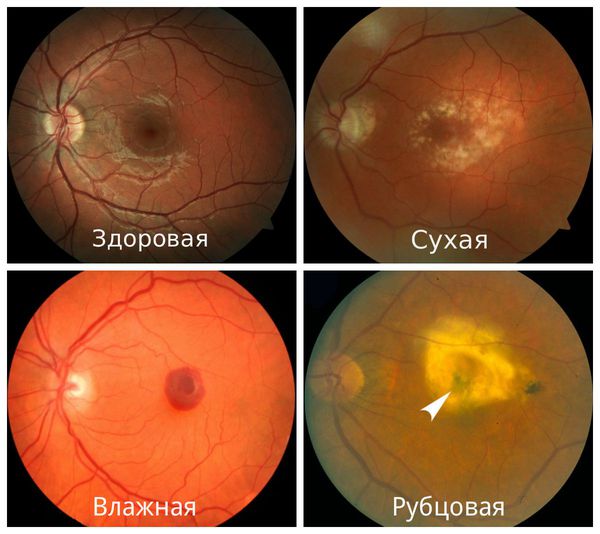
На картинке справа проиллюстрировано то, как видит тест Амслера пациент с сухой макулодистрофией развитой стадии или с рисками перехода из сухой формы во влажную; слева — зрение пациента без макулодистрофии или на начальных стадиях сухой формы болезни.
В целом диагностика возрастной макулодистрофии базируется на основных и дополнительных методах исследования.
Основные данные врач получает при стандартном офтальмологическом осмотре:
К дополнительным методам диагностики относятся:
Наиболее информативными методами выявления патологии сетчатки являются флуоресцентная ангиография и ангиография с индоцианином зелёным. Они визуализируют новообразованные сосуды, состояние пигментного эпителия и кровеносного русла глазного дна в целом. Для проведения этих двух методик использую различные модели фотокамер, а также флуоресцеин или индоцианин зелёный, которые вводят внутривенно перед исследованием. Однако при планировании и проведении данных манипуляций стоит помнить, что эти препараты могут вызывать аллергические реакции и другие побочные эффекты. Поэтому отбор пациентов для таких видов исследований должен быть тщательным.
Противопоказания к ангиографии:
Лечение макулодистрофии
В России есть зарегистрированные витаминно-минеральные комплексы, в которых содержатся каротиноиды, экстракт плодов черники, цинк, витамины А, С, Е. Они предназначены для профилактики возникновения макулодистрофии (если есть риск) и при начальных этапах развития болезни в качестве заместительной терапии.
Для того, чтобы данные витаминно-минеральные комплексы работали, необходимо, чтобы все компоненты находились в правильных пропорциях: лютеин — минимум 2 мг, антоцианы — минимум 10 мг, цинк — более 10 мг, медь — менее 1 мг.
Как показали результаты всемирных клинических исследований, анти-VEGF препараты эффективны в отношении остроты зрения по сравнению с другими методами лечения — использования глюкокортикостероидов, лазерного лечения и др. Поэтому они заслуженно стали препаратами первой линии выбора при лечения влажной макулодистрофии, причиной которой является образование новых кровеносных сосудов.
Прогноз. Профилактика
Пациентам с сухой возрастной макулодистрофией рекомендуется принимать добавки с антиоксидантами — каротиноиды, витамины, микроэлементы. При лечении влажной формы болезни одним из главных и решающих факторов является время, так как перспектива лечения будет напрямую зависеть от своевременно начатой эффективной терапии, т. е. от начала постановки ингибиторов VEGF. Чем раньше начато правильное лечение, тем лучше результат. Терапевтическим окном считают один год от начала заболевания. Важен ежемесячный мониторинг показателей остроты зрения, данных ОКТ и биомикроофтальмоскопии для оценки необходимости повторных инъекций после стандартной «загрузочной дозы».
Стандартное ведение сухой возрастной макулодистрофии предполагает самоконтроль пациента с помощью теста Амслера, регулярные осмотры один раз в 6-12 месяцев с контролем остроты зрения и проведением биомикроофтальмоскопии, а также приём антиоксидантов. Регулярные осмотры позволят как можно раньше выявить признаки перехода болезни из сухой формы во влажную.
Курсовое лечение сухой макулодистрофии в условиях стационара не имеет смысла, так как весь объём наблюдений и необходимой замещающей терапии можно выполнять на уровне поликлиники.
Для профилактики возрастной макулодистрофии требуется ещё в молодом возрасте исключить факторы риска: курение, наличие в рационе большого количества насыщенных жирных кислот, избыточную инсоляцию. Если факторы риска не удалось исключить, то после 50-ти лет нужно начинать профилактический приём витаминно-минеральных комплексов с каротиноидами.
Макулодистрофия сетчатки глаза: особенности лечения
Под названием макулодистрофия сетчатки (сокращенно МДС) в офтальмологии понимают не одну патологию, а обширную группу заболеваний, сопровождающихся нарушением центрального зрения. Главной причиной недуга служит ишемия центральной части сетчатки, которая известна в медицине как макула. Существует несколько разновидностей и форм макулярной дистрофии сетчатки глаза, однако симптоматически они почти не отличаются друг от друга.
Что такое макулодистрофия сетчатки глаза
Макулодистрофия — классический вариант дистрофических изменений на центральной части сетчатки, суть которой состоит в недостаточном притоке обогащенной кислородом крови. В результате окружающие ткани не дополучают питательные вещества, необходимые для восстановления, и начинают постепенно атрофироваться.
Отличительная особенность болезни — формирование в макулярной области желтого пятна. Оно состоит из отмерших колбочек, наполненных желтым пигментом. На начальном этапе развития макулодистрофии сетчатки такое пятно наблюдается на одном глазу, а по мере его прогрессирования такой же патологический очаг формируется в другом.
Полезно знать! Диагностируется МДС преимущественно у пациентов зрелого и преклонного возраста, как и другие последствия недостаточности сосудов. Около 2-3% больных — молодые люди. Оно одинаково распространено среди европейских женщин и мужчин, а среди африканцев макулярная дистрофия сетчатки встречается редко.
Для заболевания характерно слабое прогрессирование с почти полным отсутствием симптоматики. Именно поэтому обнаруживается МДС случайно и уже на поздних стадиях, когда восстановить остроту зрения не в силах даже опытные, владеющие современными методами терапии врачи. Любая степень дистрофического процесса в макулярной области гарантирует получение инвалидности по зрению, так как полноценно жить и трудиться с помутнением в средней части поля зрения проблематично.
Причины
Несмотря на развитие медицины офтальмологам до сих пор неизвестны точные причины возникновения макулодистрофии сетчатки глаза. Судя по результатам многочисленных исследований, природа заболевания связана с возрастными изменениями сосудов. Кровеносная система человека с годами становится хрупкой, капилляры, снабжающие сетчатку, истончаются и разрушаются. Часть из них прекращает выполнять функции в результате закупорки тромбами или холестерином. На фоне этого и возникает ишемия, а затем МДС.
Спровоцировать развитие заболевания могут многие факторы:
Также ученые склонны считать макулодистрофию следствием генетической предрасположенности к сосудистым аномалиям. По статистике, у 20% пациентов с таким диагнозом среди родственников были страдающие этим недугом.
Симптомы
Клинически макулодистрофия сетчатки глаза проявляется только на поздних стадиях. Для нее характерны следующие симптомы:
Перечисленные признаки МДС сначала проявляются слабо и только на одном глазу, из-за чего болезнь игнорируется. Практически вся нагрузка ложится на здоровый глаз, в результате чего возникает его переутомление. Оно может сопровождаться дополнительными симптомами:
Только после вовлечения в патологический процесс второго глаза пациент начинает по-настоящему испытывать проблемы со зрением и обращается за помощью к врачу.
Классификация
Официальная классификация выделяет две формы заболевания:
Полезно знать! Влажная форма макулодистрофии сетчатки глаза считается наиболее агрессивной и опасной для больного, так как она очень быстро лишает человека зрения и почти не поддается лечению.
В офтальмологии существует устоявшаяся классификация сухой макулодистрофии сетчатки. Различают несколько стадий заболевания:
В большинстве случаев мокрая форма болезни сразу диагностируется как последняя стадия и расценивается врачами как запущенная форма сухой макулярной дистрофии.
Диагностика
Для диагностики дистрофии в области макулы используют стандартные офтальмологические методы:
При наличии возможностей проводят более современные лучевые исследования: УЗИ, КТ или МРТ глаз. эти методики помогают подтвердить диагноз, а также понять механизм его возникновения.
Методы лечения
Специфическое лечение макулодистрофии сетчатки не разработано до сих пор, так как врачи не владеют полной информацией о механизме возникновения и причине заболевания. Единственное, что они могут предпринять для устранения проблем со зрением или сдерживания болезни, — поддерживать достаточный уровень кровоснабжения сетчатки и стимулировать ее регенерацию. Для этого используется комплекс консервативных методов терапии, современные малотравматичные и хирургические вмешательства.
Для лечения сухой формы МДС используются медикаментозные средства:
Важно! Местные и системные витаминизированные средства с содержанием некоторых антиоксидантов (бета-каротинов) имеют серьезные противопоказания, а у курильщиков могут спровоцировать рак легких. Поэтому их можно использовать только после консультации с врачом.
Влажная макулодистрофия сетчатки лечится гораздо сложнее, так как, помимо поддержания кровоснабжения сетчатки, предстоит снимать отечность, стимулировать регенерацию тканей и сдерживать распространение патологических пятен. Основу медикаментозной терапии при этой форме болезни составляют:
Сократить сосудистые разрастания помогает лазерная стимуляция сетчатки. В процессе процедуры врач точечно прогревает патологический участок, запуская процесс фагоцитарной активности эпителиальных клеток пигментного слоя. Они поглощают продукты распада нейрорецепторов и помогают антиоксидантам достигать клетки-мишени. Разрушить сосудистые новообразования в макуле помогают и другие прогрессивные малотравматичные операции: фотодинамическая или лазерная деструкция, инъекции вазосклерозирующих препаратов.
Важная роль в терапии любой формы и стадии ВМД играет диета. Специфического рациона для такой патологии нет, однако офтальмологи отмечают важность включения в рацион продуктов, содержащих полезные для сетчатки и кровеносной системы вещества:
Для поддержания здоровья сосудистой системы необходимо отказаться от курения и приема алкоголя, а также сократить употребление твердых животных жиров и продуктов, богатых холестерином.
Лечение макулодистрофии сетчатки («влажная» форма)
Макулодистрофия сетчатки (синонимы ВМД, макулярная дегенерация, ЦХРД) – это хроническое заболевание сетчатой оболочки глаза, которое возникает у людей старше 50 лет и имеет дистрофическую природу. Болезнь вызывает постепенное, но необратимое разрушение светочувствительных клеток сетчатки, что сопровождается прогрессирующим ухудшением зрения, вплоть до развития слепоты. Специалисты называют возрастную дегенерацию макулы одной из трех основных причин ухудшения зрения у людей пенсионного возраста во всем мире (две другие причины слабовидения – глаукома и диабетическая ретинопатия). Частота выявления макулодистрофии в мире составляет примерно 3 на 1000 населения, в России этот показатель гораздо выше и достигает 15 на 1000 населения.
Рис.1 Слои сетчатки глаза
Если вы или ваши близкие находитесь в группе риска (достигли возраста 50 лет, есть симптомы ухудшения зрения), обязательно пройдите осмотре глаз у врача офтальмолога. Очень многие глазные заболевания долгое время никак не дают о себе знать, и в результате человек постепенно слепнет. Это простое и информативное обследование сможет обнаружить ранние признаки болезни и сберечь зрение!
Как развивается «влажная» форма ВМД
Чтобы понять, что происходит в сетчатке при макулодистрофии, нужно вспомнить особенности строения глаза. При макулярной дегенерации поражается область сетчатки, называемая желтым пятном. Это центральная зона задних отделов глазного яблока, на которую фокусируются световые лучи, проходящие сквозь зрачок.
Макула состоит из нескольких слоев специализированных световоспринимающих клеток (фоторецепторов), основная функция которых – обеспечение так называемого центрального зрения. Благодаря рецепторам желтого пятна человек видит четкое детализированное изображение. За слоем фоторецепторов сетчатки расположен слой пигментных клеток, а под ним – тонкая прослойка ткани (она называется мембрана Бруха), которая отделяет рецепторные клетки от подлежащих к ним кровеносных сосудов. По сосудам к сетчатке поступают питательные вещества и кислород.
С возрастом в пространстве между мембраной Бруха и пигментным эпителием появляются глыбки желтоватого пигмента (их называют друзы), которые представляют собой отложения продуктов обмена клеток. Появление друз – это признак старения организма, никаких жалоб при этом не возникает.
Рис.2 Механизм развития влажной формы ВМД
Симптомы «влажной» макулодистрофии
«Влажная» форма ВМД проявляется прогрессирующим ухудшением центрального зрения и необратимым поражением макулярной зоны. Болевые ощущения даже в далеко зашедшей стадии не появляются. Поражение глаз, как правило, двустороннее, но изменения на одном глазу могут прогрессировать быстрее. Пациент некоторое время не замечает явного снижения зрения, потому что более здоровый глаз берет на себя всю зрительную нагрузку и компенсирует ухудшение зрения на втором глазу.
По мере разрушения все большего количества клеток макулы, зрение быстро ухудшается, его становится невозможно скорректировать с помощью очков. В центре поля зрения появляется размытое пятно, которое достаточно быстро увеличивается в размерах и темнеет. Человеку становится трудно читать, писать, различать лица, он не может выполнять работу, которая требует рассматривания мелких деталей. Окружающие предметы могут восприниматься в искаженном виде, с искривленными контурами.
Диагностика экссудативной формы ВМД
Болезнь можно диагностировать уже во время обычного осмотра у офтальмолога (офтальмоскопии). Во время осмотра глазного дна врач может выявить изменения на глазном дне, характерные для экссудативной формы макулодистрофии. Для уточнения диагноза и оценки степени поражения тканей сетчатки применяют дополнительные методы исследования. Одним из наиболее простых и в то же время информативных методов исследования является тест Амслера, который можно проводить даже в домашних условиях. Также выполняют периметрию (осмотр полей зрения), метод ОКТ, флуоресцентной ангиографии и пр.
Лечение «влажной» формы макулодистрофии
Возрастная дистрофия макулы поддается лечению, пока заболевание не перешло в терминальную стадию. Цель проводимого лечения – остановить прогрессирование изменений в сетчатке и сохранить остроту зрения. Раньше при выявлении ВМД основные усилия были направлены на борьбу с последствиями болезни – разрастанием неполноценных сосудов и просачиванием жидкой части крови. Для этого патологические сосуды «прижигали» с помощью медицинского лазера (лазерная коагуляция сетчатки). Эффект такого лечение носил временный характер. В настоящее время для лечения возрастной дегенерацией макулы, наряду с лазерной коагуляцией, применяют внутриглазные (интравитреальные) инъекции препаратов, которые препятствуют росту патологических сосудов (анти-VEGF).
Интравитреальное введение анти-VEGF препаратов обеспечивает прицельное воздействие на белок, который вызывает рост ненормальных сосудов сетчатки. Такое лечение позволяет задержать прогрессирование болезни на долгие годы и значительно повысить качество жизни больных, а в некоторых случаях – несколько повысить остроту зрения пациента с макулодистрофией.
Несмотря на высокую эффективность интравитреальных инъекций анти-VEGF препаратов, они работают только до момента образования на сетчатке грубых рубцов и значительной потери зрения. Если вам поставили диагноз ВМД, регулярно посещайте врача и не откладывайте лечение, чтобы не потерять зрение!
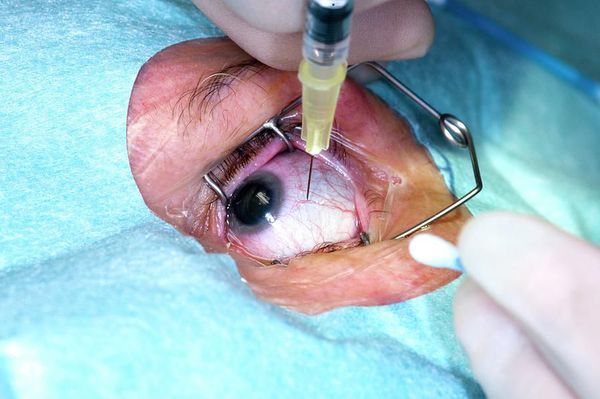
Во время интравитреальной инъекции врач с помощью специальной иглы вводит препарат в полость глаза, в стекловидное тело. Уколы выполняют с помощью стерильных инструментов, в условиях операционной; их может делать только врач, прошедший специальную подготовку и владеющий техникой внутриглазных инъекций. Процедура введения проводится после закапывания обезболивающих капель и не сопровождается болевыми ощущениями.
Анти-VEGF препарат, попадая в полость глаза, блокирует выделение эндотелиального фактора роста сосудов, в результате чего новые аномальные сосуды не появляются, уже образовавшиеся патологические сосуды запустевают и спадаются, жидкость (экссудат) рассасывается. Таким образом, удается не только бороться с уже имеющимися симптомами болезни, но и предотвратить их появление, а в некоторых случаях – улучшить остроту зрения.
Для интравитреального введения при ВМД чаще всего используют препараты Луцентис (Lucentis) и Эйлеа (Eylea), также в некоторых клиниках могут применяться Макуджен (Macugen) или Авастин (Avastin). Последний не зарегистрирован в РФ для применения в офтальмологии.
Луцентис был первым препаратом, разработанным для лечения «влажной» макулодистрофии. Через несколько лет для терапии ВМД также стали применять препарат Эйлеа, который отличает более продолжительный лечебный эффект.
В нашем «Центре сетчатки глаза» применяют только препараты Луцентис и Эйлеа, сертифицированные для лечения экссудативной формы макулярной дегенерации. Инъекции проводят опытные врачи, в совершенстве владеющие техникой интравитреального введения препаратов.
Инъекции Луцентиса выполняют по схеме: 0,05 мл препарата интравитреально один раз в месяц. Обычно проводится три инъекции с интервалом 30 дней (для накопления лекарства в полости глаза), после чего врачу необходимо оценить эффект воздействия препарата и подобрать индивидуальную схему лечения в дальнейшем. Лечение препаратом Эйлеа проводят по похожей схеме: три внутриглазные инъекции по 2 мг с интервалом в 30 дней, затем уколы выполняют один раз в два месяца (или реже).
Если пациент испытывает трудности со зрением на близком расстоянии, рекомендуют установку макулярной линзы Шариота (МЛШ), которая в разы улучшает зрение на близкой дистанции (15 см.) и позволяет читать без очков или иных дополнительных средств (лупы и т.п.). Это возможно при неактивной форме ВМД.
Видео введения препарата Луцентис
Цены на лечение макулярной дегенерации сетчатки
| Лазерное лечение макулярного отёка сетчатки | от 12 000 рублей |
| Интравитреальное введение anti-VEGF препаратов | от 44 000 рублей |
ВНИМАНИЕ! Точную стоимость лечения можно будет сказать только после очной коснультации, когда будет определено состояние сетчатки глаз пациента и составлен план лечения. Узнать стоимость основных процедур и операций вы можете в разделе ЦЕНЫ.