малакоплакия мочевого пузыря что такое
Лейкоплакия мочевого пузыря
Лейкоплакия мочевого пузыря
Статья подготовлена врачом-урологом, к.м.н. Анной Викторовной Царевой
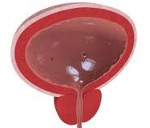
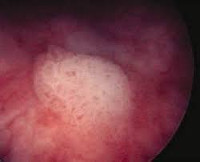
Лейкоплакия мочевого пузыря – это патологическое состояние слизистой оболочки мочевого пузыря, представляющая собой участок плоскоклеточной метаплазии уротелия с ороговением покровного слоя. Это ИСКЛЮЧИТЕЛЬНО (!) патоморфологический диагноз, устанавливаемый на основании гистологического исследования фрагмента слизистой оболочки мочевого пузыря, взятого при биопсии. При проведении цистоскопии визуализируется плотный слой беловатого налёта на поверхности слизистой оболочки мочевого пузыря, чётко отграниченный от неизменённой слизистой, по типу географической карты. По международной классификации лейкоплакию относят к неопухолевым изменениям эпителия мочевого пузыря.
Диагностика заболевания
Крайне часто при проведении уретроцистоскопии и обнаружении слоя рыхлого беловатого налёта на поверхности отёчной и гиперемированной вследствие воспалительного процесса слизистой оболочки мочевого пузыря (хронического цистита) абсолютно неправомерно устанавливается диагноз лейкоплакии мочевого пузыря. Результатом длительно текущего воспалительного процесса в слизистой оболочке мочевого пузыря в области мочепузырного треугольника (от устьев мочеточника до шейки мочевого пузыря), области внутреннего отверстия уретры является метаплазия уротелия.
Это приспособительная реакция на неблагоприятные факторы нарушения кровотока в стенке мочевого пузыря. Слизистая мочевого пузыря становится покрытой плоским эпителием. В лабораторных анализах мочи нет признаков активного воспаления, бактериальный посев мочи, как правило, стерильный. При гистологическом исследовании фрагмента изменённой слизистой выявляются признаки простой плоскоклеточной метаплазии уротелия без ороговения с признаками хронической воспалительной реакции в подслизистом слое. ЭТО НЕ ЛЕЙКОПЛАКИЯ МОЧЕВОГО ПУЗЫРЯ, хотя визуально также выявляется слой беловатого налёта. Подобные изменения в области шейки мочевого пузыря могут являться даже вариантом нормы у женщин с гормональными нарушениями со стороны женских половых гормонов.
Жалобы на жжение и дискомфорт в уретре, дискомфорт при мочеиспускании, учащенные позывы к мочеиспусканию, болезненность в области мочеиспускательного канала особенно при половом контакте являются результатом изменения слизистой оболочки мочевого пузыря и уретры вследствие хронического воспаления – хронического цистита, а не слоя беловатого налёта. При этом состоянии метаплазированная слизистая мочевого пузыря более проницаема для мочи, что приводит к раздражению рецепторов подслизистого слоя и вышеуказанным жалобам.
Цель обследования таких больных – это выявление всех факторов, приведших к изменению слизистой оболочки мочевого пузыря по типу стойкого отёка, гиперемии, усилении рыхлости метаплазированного участка слизистой оболочки. Используя все выявленные факторы, ориентируясь на характеристики изменения слизистой шейки мочевого пузыря, мочепузырного треугольника, мочеиспускательного канала, учитывая особенности расположения и строения наружного отверстия уретры, планируется объём лечебных мероприятий.
Определённое время назад при выявлении белого налёта на слизистой оболочке мочевого пузыря проводилось оперативное лечение в объёме трансуретральной резекции изменённой слизистой мочевого пузыря (ТУР) или электровапоризации данного участка. В Томске применяется аргоноплазменная аблация слизистой мочевого пузыря, изменённой по типу лейкоплакии.
НО! Подобная тактика во всём мире признана порочной и применение подобных операций применимо только в качестве исключительно редкой меры при неэффективности лечения хронического цистита.
Методы лечения
Основными направлениями в лечении хронического цистита с плоскоклеточной метаплазией слизистой оболочки мочевого пузыря являются применение комплекса противовоспалительных мероприятий, включая инстилляции мочевого пузыря р-рами гиалуроновой кислоты, комбинированных смесей с гепарином и др.; физиотерапевтических процедур, комплекса лекарственных препаратов, направленных на поддержание адекватного кровотока в слизистой оболочке мочевого пузыря и нормализацию активности рецепторного аппарата шейки мочевого пузыря.
Главной позицией врача-уролога в работе с пациентом, страдающим стойкими расстройствами мочеиспускания без признаков изменений воспалительного характера в анализах мочи, это не лечение «слоя метаплазированного участка слизистой мочевого пузыря по типу лейкоплакии мочевого пузыря», а лечение больного со всеми особенностями урологического и гинекологического анамнеза, преобладающих жалоб и продолжительности клинических проявлений. Успех лечения состоит исключительно в совместной работе грамотного врача и ответственного пациента.
Приём ведёт уролог Царёва Анна Викторовна
Малакоплакия мочевого пузыря что такое
а) Определение:
• Редкое хроническое гранулематозное заболевание, поражающее мочевыводящие пути; вероятный механизм: нарушение ответа хозяина и дефект фагоцитоза
в) Дифференциальная диагностика малакоплакии:
1. Переходноклеточный рак:
• Признаки при визуализации уротелиального рака и малакоплакии частично совпадают
2. Лейкоплакия:
• Редкое заболевание, проявляющееся плоскоклеточной метаплазией уротелия; наиболее часто встречается в мочевом пузыре
• Точная причина неизвестна; наиболее приемлемая гипотеза реактивной метаплазии предполагает ответ на хроническое/повторяющееся раздражение уротелия (хроническая инфекция, камни т.д.)
• Признаки при визуализации неспецифичны: одиночное или множественное бляшковидное образование(-я)
• Предраковое образование с риском злокачественного перерождения 28%
3. Кистозный уретерит:
• Реактивные пролиферативные изменения уротелия с формированием множественных небольших кист в подслизистом слое
• Образования бесчисленны и имеют гладкую поверхность; наиболее часто встречаются в верхней 1/3 мочеточника
4. Хронический гранулематозный уретерит (туберкулез):
• Приводит к появлению многоочаговой стриктуры или стриктуры длинного сегмента ± кальцификаты
5. Нефрогенная аденома:
• Редкое уротелиальное образование неопухолевой природы, вызванное раздражением уротелия (инфекция, камни, инструментальное исследование и др.)
• Одиночное или множественное; бляшковидные или папиллярные/полипоидные образования
• Отсутствует возможность дифференциальной диагностики только на основе данных визуализации; для постановки диагноза необходима биопсия
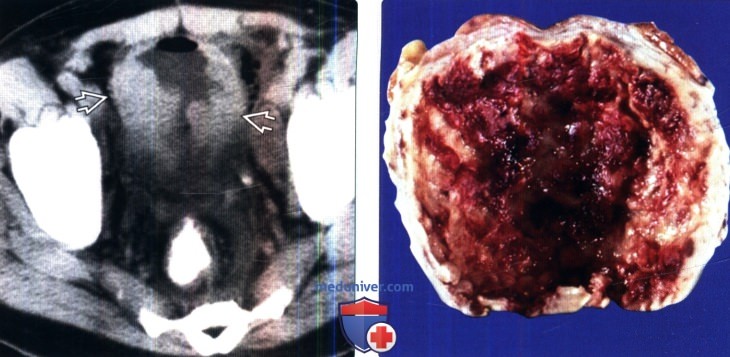
(Справа) Фотография среза образца удаленной ткани: рыхлая поверхность с кровоизлиянием и бросающееся в глаза утолщение стенки. Мочевой пузырь является наиболее частым местом возникновения малакоплакии. Следом идут паренхима почки, верхние отделы мочевыводящих путей, предстательная железа и уретра.
1. Общая характеристика малакоплакии:
• Этиология:
о Вероятный механизм: нарушение ответа хозяина и дефектный фагоцитоз
о Выраженная взаимосвязь с инфекцией Escherichia coli и другими грамотрицательными бациллами
2. Макроскопические и хирургические признаки:
• Различные макроскопические признаки (основываясь на данных цистоскопии):
о Бляшки желтого или желтовато-коричневого цвета различного размера и количества; узлы или полипы о У крупных образований можно определить центральную область изъязвления
3. Микроскопия:
• Гистиоцитарный инфильтрат с зернистой эозинофильной цитоплазмой, формирующий объемное образование (клетки фон Хансемана)
• Гистиоциты содержат характерные базофильные эндоплазматические включения (тельца Михаэлиса-Гуттмана):
о Тельца Михаэлиса-Гуттмана представляют собой минерализованные и плохо переваренные бактерии
д) Клинические особенности:
1. Клиническая картина малакоплакии:
• Наиболее частые признаки/симптомы:
о Гематурия
о Ирритативные признаки мочевого пузыря (дизурия, учащенное мочеиспускание, затрудненное мочеиспускания)
2. Демография:
• Возраст:
о Пик встречаемости в среднем возрасте (5-7 декады)
• Пол:
о Чаще болеют женщины (Ж:М = 4:1)
3. Течение и прогноз:
• Отсутствие тенденции к малигнизации
е) Список использованной литературы:
1. Stamatiou К et.al: Renal failure caused by malakoplakia lesions of the urinary bladder. Nephrourol Mon. 6(4): e18522, 2014
2. Sanchez LM et al: Malacoplakia presenting with obstructive nephropathy with bilateral ureter involvement. Nat Rev Nephrol. 5(7):418-22, 2009
3. Wang J et al: Transitional cell carcinoma of upper urinary tract vs. benign lesions: distinctive MSCTfeatures. Abdom Imaging. 34(1):94— 106, 2009
4. Wong-You-Cheong JJ et al: From the archives of the AFIP: Inflammatory and nonneoplastic bladder masses: radiologic-pathologic correlation. Radiographics. 26(6)4847-68, 2006
5. Gumus Eetal: Extensive bilateral renal pelvis, ureter and bladder leukoplakia. Int J Urol. 9(11 ):653-5, 2002
6. Baumgartner BR et al: Malakoplakia of the ureter and bladder. Urol Radiol. 12(3): 157—9, 1990
7. Long JP Jr et al: Malacoplakia: a 25-year experience with a review of the literature. J Urol. 141(6)4328-31, 1989
8. Arap S et al: Malakoplakia of the urinary tract. Eur Urol. 12(2)4 13-6, 1986
Редактор: Искандер Милевски. Дата публикации: 10.10.2019
Малакоплакия мочевого пузыря: симптомы и лечение
Малакоплакия — редко встречающаяся патология органов мочевыделительной системы, которая характеризуется поражением слизистой оболочки мочевого пузыря. Повреждения имеют вид бляшек, которые могут:
У мужчин малакоплакия мочевого пузыря встречается в 2 раза реже, чем у женщин. Точные причины возникновения заболевания до сих пор не установлены, однако отмечено, что развитию патологических изменений в слизистой предшествуют длительные воспалительные процессы в органах мочеполовой системы.
Когда пора обращаться к врачу?
Заподозрить малакоплакию мочевого пузыря можно по следующим признакам:
Если малакоплакия сопровождается поражением одной или обеих почек, клиническая картина становится более развернутой и дополняется:
По симптоматике малакоплакия схожа с хроническим циститом и туберкулезом мочевого пузыря, поэтому важно как можно скорее обратиться к врачу и пройти дифференциальную диагностику.
Методики лечения
Лечение малакоплакии мочевого пузыря у мужчин направлено на купирование воспалительного процесса и восстановление нормальной структуры слизистой оболочки. С этой целью уролог-андролог назначает:
При своевременно проведенном курсе терапии прогноз благоприятный. Малакоплакию удается устранить полностью, восстановление занимает минимум времени.
Если заболевание осложнилось поражением почек, требуется более серьезное лечение и длительная реабилитация. В отдельных клинических случаях показана нефрэктомия. При поражении обеих почек принимают меры, направленные на профилактику почечной недостаточности.
Столкнулись с симптомами малакоплакии мочевого пузыря? Не откладывайте визит к урологу. В нашей клинике андрологии в Москве ведут прием опытные специалисты, которые проводят точную диагностику и качественное лечение широкого спектра урологических заболеваний, устраняют патологии полового члена. Предварительная запись и подробности — по указанному телефону.
Лейкоплакия мочевого пузыря
Лейкоплакия мочевого пузыря представляет собой патологический процесс, который характеризуется нарушением основных функций многослойного плоского эпителия: отсутствием образования гликогена и возникновением ороговения, которое в норме отсутствует. Урологи Юсуповской больницы проводят диагностику заболевания с помощью новейшей аппаратуры европейских и американских фирм-производителей.
Поскольку в настоящее время отсутствуют протоколы лечения больных лейкоплакией, урологи Юсуповской больницы индивидуально составляют план ведения пациентов, учитывают опыт отечественных и зарубежных коллег. Тактику лечения вырабатывают на заседании Экспертного Совета, в работе которого принимают участие профессора и врачи высшей категории. Медицинский персонал осуществляет профессиональный уход за пациентами.
Причины развития лейкоплакии мочевого пузыря
До настоящего времени недостаточно изучены причины, механизмы развития и особенности клинического течения заболевания. Основными факторами, провоцирующими образование лейкоплакии мочевого пузыря, считают вирусную инфекцию (вирус папилломы человека, вирус простого герпеса) и гормональный дисбаланс.
В развитии лейкоплакии слизистой оболочки мочевого пузыря выделяют 3 последовательных стадии:
Урологи различают 2 понятия: морфологическое (плоскоклеточная метаплазия эпителия слизистой оболочки мочевого пузыря), и более узкое, клиническое – лейкоплакия. Последнее применяют к больным, у которых развилась плоскоклеточная метаплазия со следующими признаками:
Несмотря на некоторые отличия, оба понятия отражают единый метапластический процесс. Плоскоклеточная метаплазия эпителия относится к неопухолевым изменениям эпителия. Учёные считают, что лейкоплакия мочевого пузыря не склонна к озлокачествлению.
Симптомы и диагностика лейкоплакии мочевого пузыря
Основными жалобами у больных с лейкоплакией мочевого пузыря являются:
Выраженность болевого синдрома и дизурических явлений зависят от стадии заболевания. С прогрессированием патологического процесса они усиливаются и достигают своего максимума в третьей стадии болезни. Лейкоплакия шейки мочевого пузыря у женщин проявляется теми же симптомами.
Диагностику лейкоплакии мочевого пузыря урологи Юсуповской больницы проводят согласно алгоритма, который включает следующие исследования:
Затем врачи проводят уродинамическое исследование: урофлоуметрию, профилометрию уретры, цистометрию. На заключительном этапе диагностического процесса выполняют эндоскопическое исследование уретры и мочевого пузыря с биопсией слизистой оболочки мочевого пузыря.
Лечение лейкоплакии мочевого пузыря
На догоспитальном этапе лечения лейкоплакии мочевого пузыря при наличии симптомов заболевания лечение сводится к коррекции гормональных, воспалительных уродинамических нарушений. Женщинам проводят гормонозамещающую терапию. При обнаружении вирусной инфекции всем пациентам, независимо от пола, назначают противовирусные и иммунокорригирующие препараты.
При выявлении расстройств мочеиспускания (нарушения накопительной функции мочевого пузыря, снижения максимальной и средней скорости мочеиспускания, уменьшения цистометрической ёмкости мочевого пузыря, увеличения детрузорного давления) проводят терапию α-адреноблокаторами и спазмолитиками с антихолинергической активностью.
Удаление лейкоплакии мочевого пузыря проводят с помощью операции трансуретральной резекции. После оперативного вмешательства быстро восстанавливается переходной эпителий и мочеиспускание. Врачи Юсуповской больницы проводят динамическое наблюдение пациентов после ТУР в течение 4-6 месяцев. Определение гормонального фона, вирусных инфекций, уродинамическое исследование и смотровую цистоскопию с возможной биопсией проводят не ранее шести месяцев после проведенного лечения.
Больным с первой стадией патологического процесса проводят консервативную терапию. Во второй и третьей стадией процесса проводят трансуретральную резекцию или криодеструкцию слизистой оболочки мочевого пузыря. Позвонив по телефону, можно в Юсуповской больнице пройти курс лечения лейкоплакии мочевого пузыря. Отзывы о клинике хирургии, врачах, условиях пребывания в стационаре, медицинском персонале положительные.
МКБ-10
Общие сведения
Лейкоплакия (лейкокератоз, лейкоплазия) мочевого пузыря встречается в 1:10 000 случаев. Сам термин подразумевает перерождение нормального переходного эпителия в патологический, нетипичный для слизистых — многослойный ороговевающий плоскоклеточный. Впервые состояние описано в 1862 году австрийским патологом К. Рокитанским, который обратил внимание на избыточное образование клеток с явлениями десквамации. Это наиболее опасный тип лейкоплакии, так как кератинизация либо сопутствует карциноме мочевого пузыря, либо имеет риск озлокачествления. Некератинизированный тип лейкоплакии встречается у женщин и маленьких детей (редко) и не представляет опасности.
Причины
Патогенез и этиология до настоящего времени остаются дискутабельными. Некоторые практики считают лейкоплакию мочевого пузыря гистологическими изменениями ткани при длительно существующем (более 2 лет) хроническом цистите с эпизодами рецидивирования. К состояниям, которые рассматривают в качестве возможных причин, относят:
Нерациональный прием некоторых препаратов, курение, хронический алкоголизм и гиповитаминоз А с фоновой иммуносупрессией относят к факторам риска, способствующим атипичной дифференцировке клеток. В тропических странах метаплазия сопутствует шистосомозу ‒ паразитарному заболеванию, при котором яйца гельминтов могут находиться в мелких сосудах мочевого пузыря (мочеполовой шистосомоз).
Патогенез
Воспаление и другие этиофакторы вызывают нарушение общих и местных реакций иммунной системы, из-за чего на слизистой оболочке персистирует инфекционная и условно-патогенная микрофлора. Стойкое инфицирование, процессы альтерации и репарации приводят к метаплазии и фиброзу. В многослойном плоском эпителии, который является результатом нарушения цитодифференцировки, отсутствует гликогенобразование, и в ряде наблюдений возникает ороговение.
Моча оказывает раздражающее действие на видоизмененные клетки, оставшиеся без естественной защиты (утрата антиадгезивного фактора позволяет микробам задерживаться), что поддерживает воспаление и вызывает болевые ощущения, даже если была проведена адекватная антибактериальная терапия. Через разрушенный слой также происходит миграция ионов калия из мочи в интерстиций, что вызывает деполяризацию нервных окончаний, спазм гладкой мускулатуры, альтерацию кровеносных и лимфатических сосудов. Эти механизмы обеспечивают стойкую дизурию.
Классификация
Участки лейкоплакии могут быть единичными, но в тяжелых случаях белесые бляшки занимают значительную область мочевого пузыря. В формировании лейкоплакии выделяют 3 стадии: плоскоклеточная модуляция, плоскоклеточная метаплазия и присоединение кератинизации (ороговения). В зависимости от гистологических особенностей рассматривают:
Симптомы
На 1 стадии какие-либо проявления отсутствуют, по мере прогрессирования заболевания появляются жалобы на затрудненное мочеиспускание с резями (53%), постоянные ноющие боли внизу живота (80%), непреодолимые позывы помочиться с недержанием урины (14%). Выраженный болевой синдром свидетельствует либо о тотальном поражении, либо о лейкоплакии шейки мочевого пузыря, особенно богатой нервными окончаниями.
Осложнения
Диагностика
Специфических изменений в общем анализе мочи, которые позволили бы однозначно подтвердить диагноз лейкоплакии мочевого пузыря, нет. Лечением патологии занимается специалист-уролог, при присоединении осложнений может быть полезна консультация нефролога, андролога. Алгоритм исследований при лейкоплакии может быть следующим:
Лечение лейкоплакии мочевого пузыря
У женщин с некератинизированным подтипом лейкоплакии в отсутствие жалоб проводится динамическое наблюдение, при появлении неблагоприятной симптоматики назначают эстрогены. Лечение лейкоплакии с ороговением может быть на начальных стадиях консервативным (с обязательным наблюдением), далее рекомендован хирургический подход. В клинической практике применяется:
Прогноз и профилактика
Прогноз зависит от стадии заболевания и подтипа лейкоплакии, при отсутствии кератинизации он благоприятный. При лейкоплакии с кератинизацией на 1-2 стадии прогноз удовлетворительный при своевременном обращении, поддерживающем лечении и регулярном наблюдении с целью раннего выявления возможной малигнизации. На продвинутой стадии после успешно выполненного хирургического лечения исход относительно благоприятный. К инвалидизации пациента и социальной дезадаптации приводит распространенная форма заболевания с развитием осложнений.
Профилактика подразумевает своевременное обращение к урологу при первых симптомах неблагополучия со стороны органов мочеполовой сферы, адекватное лечение воспалительной патологии, отказ от вредных привычек, рациональный прием препаратов. Учитывая, что цистит ‒ основной патогенетический фактор в развитии лейкоплакии ‒ может вызываться ИППП, целесообразно придерживаться моногамных отношений или использовать барьерные средства защиты при случайных половых контактах.