медицинский сплав что это такое
Стенты: все, что важно знать о стентировании
Что такое коронарные стенты и зачем нужны?
Стенты позволяют бороться со стенозом артериальных сосудов, возникающим из-за отложения атеросклеротических бляшек. Холестерин откладывается на стенках артерий и сужает просвет, тем самым препятствует течению крови. Плохой кровоток вызывает кислородное голодание и недостаток питательных веществ в органах. Одним из нескольких способов устранения таких узких мест в системе артерий является стентирование. Установка стента показана пациенту не всегда, а только в некоторых тяжелых случаях, когда нет противопоказаний, но об этом чуть позже.
Область применения
Стентирование — процедура по интеграции внутрь сосуда специального расширяющего устройства. Оно представляет собой трубку сетчатой фактуры, способную принимать при вживлении нужную форму. Устройство выступает в качестве каркаса. В результате узкий или спазмированный участок артерии должен расшириться, а кровоток — вернуться в прежнее состояние.
Этот метод лечения относится к эндоваскулярным хирургическим вмешательствам и считается малоинвазивным. Его осуществляют исключительно опытные хирурги высшей категории.
Рассмотрим алгоритм стентирования на примере сердца. Катетер, на котором зафиксирован элемент, проводится через бедренную артерию, через интродьюсер. Проводник нужно передвигать в назначенный участок, где планируется установить расширитель. Как только катетер заведен, искусственный каркас фиксируется, раздуваясь под действием баллончика, и нормализует кровоснабжение в сердечной мышце.
Операция предполагает местную анестезию. Средняя продолжительность сравнительно небольшая, от 20 мин до 3 часов. При необходимости хирург устанавливает сразу несколько устройств.
Показания
Установка коронарных стентов может быть показана врачом в следующих случаях:
Стентирование делают только в тех случаях, если к операции нет противопоказаний. В другом случае делают шунтирование.
Противопоказания к операции
Если больному противопоказано стентирование, но при этом он все равно хочет проведение этой операции, то в некоторых случаях он может настоять на ее проведении под свою ответственность.
Виды и типы коронарных стентов
Стенты отличаются между собой:
Стенты бывают: 8, 10, 13, 16, 18, 23, 28, 33, 38 мм.
Стенты бывают: 2.25, 2.5, 2.75, 3, 3.25, 3.5, 3.75, 4, 4.25, 4.5, 4.75, 5, 5.25, 5.5, 5.75, 6 мм.
По материалу из которого изготовлен каркас:
По способу раскрытия:
По лекарственному покрытию:
В зависимости от производителя стенты могут отличаться своими характеристиками и ценой. В России производство стентов осуществляется по ГОСТ Р ИСО 25539-2-2012.
Преимущества и недостатки применения стентов
Преимущества:
Недостатки:
Разница между стентированием и шунтированием
Обе операции проводятся с целью улучшения кровотока в местах, где артерии сужены из-за образования атеросклеротических бляшек. Разница между этими методами в способе решения проблемы стеноза.
Метод шунтирования предполагает создание участка артерии, идущего в обход проблемного места. Нормальный ток крови обеспечивает именно через этот новый участок. В качестве шунта используется участок подкожной вены бедренной, лучевой или внутренней грудной. Операция шунтирования осуществляется под общим наркозом.
Стентирование предполагает установку в узкое место артерии стента и его расширение, за счет чего нормализуется кровоток. В данном случае не используются шунт, а просто восстанавливается проблемный участок в артерии. Введение стента в артерию осуществляется с помощью катетера с баллоном через небольшое отверстие в теле. В нужно месте стент расширяют с помощью баллона и вытаскивают катетер. Операция проходит под местной анестезией.
Оба метода сейчас используются в медицине, Каждому пациенту лучше подходит определенный метод операции исходя из его диагноза и состояния. Стентирование более совершенный способ лечения стеноза, но кому-то он может быть противопоказан.
Подготовка к стентированию
Перед стентированием пациента обследуют. Берут основные анализы, делают эхо- и электрокардиографию. Проводят коронарографию, вводя контраст в кровеносную систему и осуществляя рентгенологическое исследование. Получают карту коронарных артерий. Определяют место введения стента.
Как правило для подготовки к операции врачи могут потребовать:
Этапы операции
Послеоперационный период
После стентирования больного переводят в палату, где медсестры ведут за ним наблюдение.
Если катетер вводился через бедренную артерию, то пациенту назначают лежать в течение 6 часов не сгибая ногу. Если стент вводился через лучевую артерию, то пациент может сразу сидеть, а через несколько часов уже ходить.
Для быстрого выведения контраста из организма пациенту назначают пить много воды.
Возможно ли стентирование при беременности
Установка стентов не рекомендуется проводить беременным, так как в процессе операции осуществляется рентген, который может оказать вред во время беременности. Операция может вызвать стресс, беременной пациентке вводят контраст, анестезию и прочие препараты, что также может оказать негативное воздействие на плод. Некоторые препараты могут вызвать аллергические реакции.
Операцию беременным назначают только в крайних случаях, хирург заранее ставит в известность пациентку о возможных рисках и последствиях и проводит операцию только с ее согласия.
Осложнения
В некоторых случаях после стентирования могут возникнуть осложнения. Причиной может стать неправильно проведенная операция или особенности организма пациента, то как он реагирует на установленный стент.
Больший риск возникновения осложнений у пациентов с хроническими заболеваниями, такими как сахарный диабет, патология почек и нарушения в свертываемости крови. Для исключения ряда осложнения пациента досконально изучают перед операцией и вносят коррективы в лечение, медикаментозно регулируя свертываемость крови, подбирая стент с нужным лекарственным покрытием. Внимательно наблюдая за состоянием пациента после операции.
Восстановительный период
Во время этого периода для пациента формируется комплекс мер, которые помогут ему быстрее выздороветь и снизить риск появления осложнений и повторного появления заболевания.
После операции пациент лежит в постели 1-3 дня в стационаре. В это время врачи пристально наблюдают за больным. После этого человека выписывают домой, где он также должен находиться в эмоциональном и физическом покое и соблюдать постельный режим. Ему нельзя принимать ванную и душ, нагружать себя физически.
Во время восстановительного периода назначают медикаментозное лечение на полгода, призванное снизить риск возникновения повторного стеноза, тромбоза и инфаркта. И повысить продолжительность и качество жизни.
Во время восстановительного периода врач назначает все необходимо для того чтобы:
Медикаментозная терапия
После установки стента пациенту, как правило, выписывают следующие препараты:
Набор выписываемых лекарств зависит от состояния и особенностей здоровья пациента. Нужно строго принимать в полном объеме все препараты, которые назначил врач на период лечения. После операции стентирования категорически нельзя заниматься самолечением и пить лекарства на свое усмотрение.
Изменение образа жизни
К атеросклерозу, как правило, приводит неправильный образ жизни, и для того чтобы полностью восстановиться после операции и избежать стеноза артерий в будущем необходимо изменить образ жизни на здоровый.
Переход к здоровому образу жизни это:
Диету и программу физических нагрузок составляет лечащий врач. Для успешного восстановления следует полностью придерживаться составленного им графика.
Имплантаты: материалы для изготовления имплантов
Материалы небиологического происхождения, применение которых возможно во взаимодействии с биологической системой называют биосовместимыми.
Биосовместимость материала с костной тканью обусловливает нормальное протекание процессов регенерации и структурной перестройки кости в зоне контакта с имплантатом, с формированием интерфейса, обеспечивающего адекватную передачу функциональной нагрузки.
Материал для изготовления имплантатов должен обладать:
Различают три группы материалов: 1) биотолерантные (нержавеющая сталь, хромокобальтовые сплавы, сере-бряно-палладиевые сплавы); 2) биоинертные (титан и его сплавы, цирконий, корундовая керамика, тантал, и др.); 3) биоактивные (гидроксиапатит, трикальцийфосфат, биоситаллы).
Среди биотолерантных материалов в стоматологии основное применение находят КХС (кобальтохромованные сплавы, модуль упругости КХС в 2 раза превышает титан).
Однако образующаяся на поверхности сплава оксидная пленка в биологической среде (а также в разбавленных кислотах) утрачивает свои защитные свойства и подвергается электрохимической коррозии. Все биотолерантные материалы проявляют удовлетворительную биосовместимость с костной тканью, но не обладают остеокондуктивными свойствами. На их поверхности может наблюдаться адгезия белков, но невозможно формирование плотного контакта с костной тканью по типу остеоинтеграции. Вокруг внутрикостных имплантатов из КХС со временем образуется фиброзная капсула. Тем не менее высокая прочность КХС объясняет актуальность его применения для изготовления больших по размеру субпериостальных имплантатов.
Биоинертные материалы характеризуются выраженными остеокондуктив-ными свойствами. В отношении сплавов возможность контактного остеогенеза обусловлена формированием стойкой оксидной пленки. По данным J.J. Da-men (1991) и J.E. Ellingsen (1991), ионы кальция
Сегодня в мировой стоматологической практике основным материалом для изготовления имплантатов является титан и его сплавы.
Титан
По распространенности в земной коре титан занимает девятое место среди всех элементов, его массовая доля достигает 0,6 %. Титан как конструкционный материал характеризуется наиболее благоприятным сочетанием биомеханических показателей и биологической инертности.
Антикоррозионная устойчивость титана обусловлена образованием в кислородсодержащей среде плотной оксидной пленки, при обычной температуре устойчивой к действию большинства агрессивных веществ. Стабильная оксидная пленка препятствует дальнейшему взаимодействию ионов металла с кислородом, что и обеспечивает коррозионную устойчивость.
Титан хорошо сочетается с другими инертными металлами при нахождении их в организме, не вызывая гальванического эффекта.
Преимущество с биомеханической позиции проявляется в том, что титан имеет большую твердость, чем костная ткань, и модуль упругости, близкий по значению кортикальной кости. Это способствует равномерной деформации и передаче напряжений в зоне интерфейса при действии нагрузок на имплантат.
По своей прочности, пластичности и вязкости титан не уступает целому ряду углеродистых соединений и нержавеющей стали, бронзы и медно-никелевых сплавов.
При имплантации применяется технически чистый титан марок ВТ 1-О, ВТ1-00, в соответствии с ГОСТом19807-91 (РФ) и согласно стандарту ASTM (Американское общество тестирования материалов) (США).
Наиболее технически чистым является титан марки ВТ1-00 (99,7 % Ti).
Критерием выбора марки металла является отсутствие токсических примесей.
Сплав с алюминием и ванадием (ВТ6, grade 5) увеличивает прочность материала практически в 2 раза по сравнению с чистым титаном, уменьшает его удельный вес, но является менее пластичным.
Цирконий
Является почти полным аналогом титана по своим физико-химическим, механическим и биологическим свойствам. Технология получения технически чистого циркония была разработана еще в 1925 году, но его использование в качестве имплантационного материала стало возможным только в 80-е гг. XX в. Применение циркония в медицинской практике ограничивалось его стратегическим значением и высокой стоимостью. Массовая доля циркония в земной коре составляет 0,02 %. В природе он образует несколько минералов, значимыми из которых являются ортосиликат циркония (циркон) ZrSi04 и бадделеит ZrO.
Для изготовления имплантатов применяют технически чистый цирконий и цирконий-оксидную керамику Zr02, получаемую при 800 °С в присутствии кислорода.
Цирконий обладает очень высокой прочностью. Цирконий и сплавы на его основе реагируют с агрессивными веществами только в жестких условиях (при сильном нагревании).
Запишитесь на бесплатную консультацию в стоматологию «Улыбка». Подольск, проспект Ленина, дом 97 А. Вход через арку.
Металлы и сплавы в стоматологии: виды, достоинства и недостатки
При лечении зубов используются самые разные материалы. Это и фосфатный цемент, и композиты, и керамика. Особенное значение имеют металлы. Они необходимы не только для того, чтобы выполнить пломбирование или протезирование. Ведь стоматологу приходится применять во время работы множество инструментов, и почти все они сделаны из металла. Этот материал еще долго будет наиболее универсальным.
Сталь в стоматологии
Как известно, в промышленности и в быту очень широко используется железо и сплавы на его основе, обобщённо называемые чёрными металлами. Из них в стоматологии применяется только сталь нескольких марок. Из неё делаются, в частности, инструменты, применяемые при диагностике и при лечении зубов. Основное преимущество этого сплавов на основе железа – дешевизна при довольно высокой прочности.
Нержавеющую сталь, легированную кобальтом или никелем и хромом можно использовать и при протезировании. Но стоматологи не считают этот сплав оптимальным. Он имеет явно чрезмерный удельный вес и при этом не является химически нейтральным. У пациента может развиться гальваноз, а в некоторых случаях и аллергия.
Благородные металлы в стоматологии
Установку золотых коронок длительное время считали лучшим вариантом протезирования. Дело тут не только в высокой цене материала, но и в его основных свойствах. Золото и сплавы на его составе легко обрабатывать, оно не поддаётся коррозии, не вызывает отторжения и аллергических реакций. Единственный недостаток коронок и пломб из этих материалов – сравнительно лёгкая истираемость.
Используются следующие варианты сплавов:
Из благородных металлов, помимо золота, стоматологи используют также сплавы серебра и палладия. Этот материал обычно более восприимчив к коррозии, но зато он дешевле. Прочностные характеристики не уступают сплавам на основе золота.
Неблагородные металлы в стоматологии
Помимо стали, при лечении зубов может использоваться кобальто-хромовый сплав. Его состав выглядит так:
Сплав используется в первую очередь для литья. Из него можно изготавливать мостовидные и бюгельные протезы, кламмеры и коронки. Кроме того, применяется в качестве материала для каркаса в металлокерамике.
Следует упомянуть также о сплавах на основе титана. Этот металл тяжело обрабатывать, но зато он обладает уникальным соотношением лёгкости и прочности. Используется отдельно или в соединении с никелем.
Из чего должен быть сделан эндопротез?
Успех операции по эндопротезированию суставов зависит не только от умения и опыта хирурга, но и от материалов, из которых сделан устанавливаемый протез.
Все эти материалы должны быть износостойкими, чтобы гарантировать стабильную работу сустава на протяжении 15-20 лет.
Именно поэтому не рекомендуется ставить протезы на цементной основе (их срок службы около 5 лет). Кроме того, они должны вызывать минимум аллергических и токсических реакций в организме, чтобы минимизировать риски воспаления тканей.
Эндопротезы тазобедренного сустава состоят из трех элементов: : чашка (тазовая часть), вкладыш, головка, ножка (бедренная часть). Последние две части называют парой трения.
На практике бедренные и тазовые части протеза изготавливают из металлов: титан, нержавеющая сталь или сплав хрома с кобальтом. Вкладыш и головка протеза делают не только из металла, но и из полиэтилена, керамики, либо из комбинации этих трех материалов.
Разберем несколько комбинаций материалов пары трения (головки и вкладыша):
Металл-металл.
Обычно это сплав хрома и кобальта. Это оптимальный вариант по своей долговечности и пластичности. Такая пара трения хорошо сочетается с металлической бедренной и тазовой частью. Такую комбинацию материалов рекомендуют ведущие мировые клиники. Однако на практике эти же клиники давно отказались от использования полностью металлических протезов.
Проблема в том, что при долгосрочном трении вкладыша и головки вырабатываются ионы и продукты износа хрома и кобальта. Они попадают в ткани, а затем и в кровь человека. Это приводит к очень неприятным осложнениям: расшатывание протеза, формированию псевдо опухолей, аллергическим реакциям и даже к повреждениям внутренних органов пациента.

Керамика-керамика.
Это более износостойкий материал. Керамика гладкая, скользящая структура. Она не окисляется, не ржавеет. Однако у этого материала есть 2 значительных недостатка. Керамика часто трескается в ходе эксплуатации. С течением времени небольшая трещина может превратиться в разлом. Еще один неприятный момент: во время ходьбы возможно возникновение скрипа, что вызывает ряд бытовых неудобств.
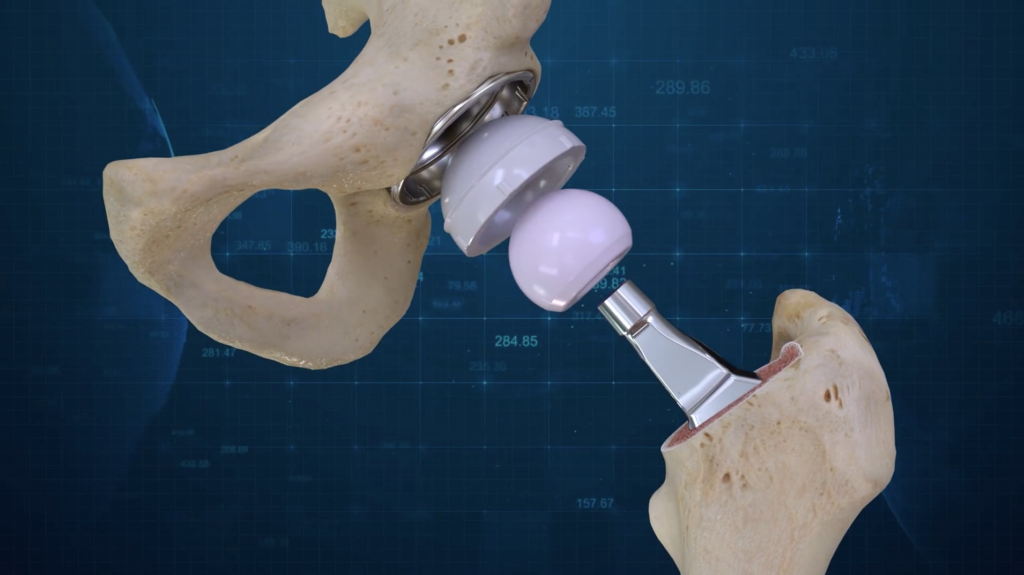
Керамика-полиэтилен, или металл-полиэтилен.
Полиэтилен очень пластичный. Его продукты износа не впитываются в кровь и не вызывают токсичных реакций. Но есть и недостатки. Полиэтиленовый вкладыш быстрее изнашивается. При стирании он вырабатывает частицы, которые могут вызвать воспаление сустава. Эти же частицы повышают риск рассасыванию кости, а как следствие, расшатывания чашки протеза.
Во многом недостатки полиэтилена удалось решить путем методики высокомолекулярного производства. Возросла долговечность. Современные полиэтиленовые вкладыши пропитывают витамином Е. Он устраняет разрушительное воздействие материала на мягкие ткани и кость.
Пластичность полиэтилена и возможность изготавливать разные формы вкладышей практически полностью устраняют риск достаточно частого и опасного послеоперационного осложнения: вывиха сустава.

Именно сочетание керамики и полиэтилена, проигрывая конкурентам в износостойкости, является на сегодняшний день самой оптимальной, надежной и удобной комбинацией материалов пары трения на практике.
Пластины при переломах
Переломами называются механические повреждения костей с нарушением их целостности. Это серьезные травмы, которые могут значительно ухудшить самочувствие человека, лишив его возможности передвигаться или выполнять какие-либо действия. Практически всю историю медицины переломы лечились накладыванием гипса на поврежденный участок.
Сегодня используются другие методы, которые позволяют костям срастаться быстрее, а пациентам испытывать меньший дискомфорт. Современные методы лечения предлагают фиксацию отломков костей с помощью специальных устройств. Сначала их применяли только для травм со смещением, сейчас остеосинтез проводится для лечения других повреждений. Заказать пластины при переломах можно на сайте компании ООО «Титанмед».
Каталог пластин при переломах
Пластины при переломе шейки бедра
Пластины при переломе ключицы
Пластины при переломе лодыжки
Пластины при переломе челюсти
Пластины при переломе шейки плеча
Пластины при переломе предплечья
Пластины при переломе пятки
Для чего нужны пластины
Первое время поле внедрения новой технологии лечения повреждения костей, пластины при переломе устанавливали только если диагностировали смещение. Это делалось потому, что в случае множества осколков, наложенный сверху гипс не мог остановить их последующее смещение, которое могло травмировать мягкие ткани и привести к неправильному срастанию кости. Сложные травмы, со множеством осколков, можно лечить, только зафиксировав отломки титановой пластиной.
Такая операция позволяет сократить восстановительный период. Надежная стабилизация костей фиксаторами создает благоприятные условия для заживления. Титановые устройства позволяют раньше начать реабилитационный период. Возобновление двигательной активности суставов сводит к минимуму вероятность проявления остеоартроза или контрактур. Поэтому цена не так важна, если надо выбрать пластину при переломе.
Где устанавливаются
Разнообразие видов и размеров костей в человеческом организме приводит к многочисленности типов пластин, служащих для остеосинтеза. Все эти категории разрабатывались специально для каждого места перелома.
Есть импланты, устанавливаемые при травме черепа, другие разработаны для лечения повреждений ключицы. Есть фиксаторы, применяемые при переломах голени, плеча, таза и пр.
Для восстановления целостности лицевых костей применяют специальную проволоку (серкляжную). При травме черепа требуется срочное хирургическое вмешательство. Титановые пластины при переломе черепа применяются для маскировки травмы и защиты головного мозга от повреждений. Такой имплант пациент вынужден носить всю жизнь.
Множество категорий имплантов создано для рук, потому что они достаточно уязвимы, ведь падая, человек инстинктивно выбрасывает руки в сторону падения. Существуют микроимпланты для пальцев, есть фиксаторы для запястий, предплечья. Если травмирована кисть, имплант не ставят со стороны ладони, чтобы не повредить нервы, сосуды, сухожилия, располагающиеся там в изобилии.
Пластины, как способ соединения фрагментов костей
Фиксирующие пластины после перелома, предназначены для скрепления отломков. Зафиксированные осколки, сложенные вместе, начинают срастаться. Импланты удерживают их от расхождения. Изготавливают их из материалов, которые не поддаются коррозии и не оказывают вредного воздействия на человеческий организм, находясь в теле. Это такие материалы:
Стоимость пластины при переломе будет зависеть от материала, из которого ее изготовили.
Выполняя операцию остеосинтеза, хирург располагает металлические крепления под мягкими тканями тела, непосредственно на кости, фиксируя их на основной поверхности. Во время установки пластины при переломе врачи изгибают изделие, для его адаптации к анатомическим особенностям кости, подгоняя деталь к индивидуальной форме. После обеспечения устойчивой фиксации необходимого положения, рану зашивают.
Виды креплений при переломах
Пластинные фиксаторы могут быть шунтирующими или компрессирующими.
Шунтирующая пластина (нейтрализующая) производит большую нагрузку на кость. Такое устройство может стать причиной возникновения остеопороза или недостаточной результативности остеосинтеза в месте травмы.
Компрессирующая пластина при переломах костей распределяет нагрузку между костью и фиксатором.
Установка шунтирующей пластины при переломе производится в случае травм с большим количеством отломков, переломах суставов, в случае смещения осколков. Все остальные травмы подвергаются лечению компрессирующими устройствами.
Эти изделия подразделяются по типам отверстий для винтов. Они могут быть:
Плотное прилегание фиксирующего устройства к кости может вызвать повреждение надкостницы, ухудшение питания кости и более долгое ее сращивание. Чтобы этого избежать, промышленность выпускает специальные изделия LC-DCP. Они соприкасаются с надкостницей меньшей площадью, уменьшая площадь повреждения.
Если потребуется лечение, надо будет купить пластину при переломе, можно выбирать, опираясь на описанные категории.
Наиболее эффективен остеосинтез пластинами с угловой стабильностью винтов. Они снабжены резьбой внутри отверстий, для жесткой фиксации винтов. Благодаря такой конструкции, фиксирующее устройство может устанавливаться эпипериостально. Такая установка позволяет снять давление на надкостницу. Соединение с угловой винтовой стабильностью бывает 2 видов в зависимости от площади контакта с поверхностью: PC-Fix (точечный), LC (ограниченный).
Фиксаторы бывают двух видов по ширине:
Это основные категории пластин для остеосинтеза.
Титановые пластины после перелома
Прочность титановых пластин позволяет удерживать отломки кости в нужном положении до их полного сращивания. Они служат опорой при движении и нагрузке на сломанную кость, выполняют защитные функции для внутренних органов. Их применяют на разных участках человеческого тела при хирургических и ортопедических вмешательствах.
Для каждого участка скелета разработаны свои типы фиксаторов. В зависимости от местонахождения перелома на кости, выбирается определенная категория изделия. Для установки и стабилизации элементов применяются специальные инструменты, которые делают процесс проще и эффективнее.
Титановая пластина при переломе руки
Для остеосинтеза при переломах костей рук могут использоваться фиксаторы разных форм и размеров. При повреждении кисти исключена установка фиксаторов со стороны ладони, чтобы не повредить при операции нервные окончания или связки. Импланты при повреждении кисти устанавливаются с тыльной стороны.
Титановая пластина, установленная при переломе руки, удерживает кости около года, после чего специалист проверяют качество восстановления кости и, при удовлетворительном заключении, делается повторная операция по удалению импланта.
После установки пластины при переломе ноги, имплант может остаться внутри организма навсегда.
Купить пластины для переломов
Желающим купить пластины при переломах, нужно обратиться в нашу компанию. ООО «Титанмед» уже более 11 лет занимается изготовлением имплантов. Наша продукция всегда высокого качества, ведь ее изготовление контролируется на всех этапах. На все изделия есть сертификаты.
Для того, чтобы заказать металлическую пластину при переломе, можно позвонить по телефону или отправить заявку по электронной почте. Доставка по всей России.
















