метаболическая остеопатия что это
Главное меню
Главное меню
Нефролитиаз и метаболические остеопатии на фоне соматических заболеваний
В настоящее время можно считать доказанным факт наличия взаимосвязи между нефролитиазом и ренальной остедистрофией [1, 2]. Однако особый интерес представляет исследования причинно-следственных связей между нефролитиазом, метаболическими поражениями костного скелета и заболеваниями других органов, не являющихся осложнениями первых двух патологических процессов. Данный вопрос сравнительно малоизучен. Результаты проведенных исследований нередко сложны в оценке, но все они достойны внимания вследствие своей актуальности, причем не только для урологии, но и для смежных специальностей.
N.A. Incel et al. представили данные о связи нефролитиаза, остеопороза и анкилозирующего спондилоартрита (болезни Бехтерева) [3]. На сегодняшний день доказана причинно-следственная связь между болезнью Бехтерева и снижением минеральной плотности костной ткани [4, 5]. Однако авторским коллективом данной публикации выявлен достоверно больший риск развития остеопороза и переломов шейки бедра при сочетании анкилозирующего спондилита и нефролитиаза по сравнению с отсутствием последнего. Кроме того установлен повышенный риск самого нефролитиаза у больных, страдающим анкилозирующим спондилоартритом [3].
Можно предположить, что выявленная авторами закономерность окажется актуальной и в отношении других тяжелых и распространенных артропатий. Таких исследований пока нет, тем не менее, в реальной клинической практике прослеживается четкая связь между повышенным риском уратного нефролитиаза и наличием у пациента тяжелого псориаза, особенно суставного.
P. Wong et al. изучали взаимосвязи между талассемией, костными нарушениями и нефролитиазом. Хронические гемолитические анемии, в том числе и талассемии, считаются одним из факторов, предрасполагающих к развитию вторичного остеопороза. В ретроспективное исследование вошли 166 больных талассемией, «часто подвергающихся гемотрасфузиям», что является критерием тяжести этого заболевания. Частота нефролитиаза составила 18,1%, причем у мужчин камнеобразование отмечалось в 3 раза чаще, чем у женщин (28,7% и 9,7% соответственно). Снижение минеральной плотности костной ткани различной степени выраженности было отмечено у всех пациентов [6]. Выявленная авторами частота нефролитиаза и его гендерное распределение, наводит на мысль о симптоматическом характере почечных конкрементов. Можно предположить, что вторичные по отношению в тяжелой гемолитической анемии и многочисленным гемотрансфузиям конкременты должны состоять из уратов. Тогда поднимается вопрос о необходимости медикаментозной профилактики аллопуринолом – если не всем пациентам, то хотя бы мужчинам, имеющим более высокую частоту данного осложнения. Однако состояние пуринового обмена, не являлись предметом исследования. Вполне понятно, что поражение костного скелета вторично по отношению к талассемии и вряд ли имеет причинно-следственную связь с нефролитиазом.
В клинике урологии и нефрологии университета Нагоя (Япония) проведено изучение влияния лечебной физкультуры и бисфосфонатов на повышенный риск камнеобразования у больных, длительно соблюдающих постельный режим. В настоящее время считается доказанным факт снижения минеральной плотности костной ткани и увеличения риска образования почечных конкрементов у подобных больных [5]. В ходе исследования установлено, что почечные конкременты у таких больных состоят из оксалата или фосфата кальция. В качестве лекарственной терапии был назначен памидронат – препарат из группы бисфосфонатов. Лечебная физкультура и памидронат как вместе, так по отдельности снижали прогрессирование остеопении и остеопороза, а также уменьшали риск камнеобразования [7].
Также представляет интерес взаимосвязь хронических заболеваний органов желудочно-кишечного тракта, нефролитиаза и поражения костного скелета. Болезнь Крона, целиакия, неспецифический язвенный колит давно расцениваются как фоновые заболевания по отношению к вторичному остеопорозу [4,5]. Однако в литературе имеются отдельные публикации о возможной связи заболеваний органов пищеварения и нефролитазом. По оценке Reynolds T.M. у пациентов с болезнью Крона и неспецифическим язвенным колитом гиперкальциурия, сопровождаемая нефролитиазом встречается на 8,6% чаще по сравнению с общей популяцией, что, по мнению автора, может быть объяснено повышением абсорбции кальция в кишечнике [8].
Настоящее исследование продолжает актуальную в условиях старения населения тематику коморбидности.
Целью работы было изучение механизмов патогенеза костных поражений у больных страдающих нефролитиазом на фоне сопутствующего андрогенного дефицита, ишемической болезни сердца и сахарного диабета II типа.
МАТЕРИАЛЫ И МЕТОДЫ
Настоящее исследование выполнено на 193 пациентах, прошедших обследование и лечение в ФГБУ «НИИ урологии» Минздрава России и ГКУБ № 47 Департамента здравоохранения г. Москвы за период с 2006 по 2013 гг. Среди них было 86 мужчин и 107 женщин, при этом 69,7% мужчин и 74,8% женщин имели возраст старше 40 лет.
В исследование включались пациенты, страдающие уратным (40 чел), оксалатным (101 чел.) или фосфатным нефролитиазом (52 чел.) и одним из вышеперечисленных заболеваний. Сопутствующий андрогенный дефицит имело 45 пациентов, ишемическую болезнь сердца, осложненную недостаточностью кровообращения – 43 человека, сахарный диабет II типа в стадии компенсации – 27 больных. Оставшиеся 78 пациентов составили контрольную группу.
Из исследования исключались пациенты, страдающие нефролитиазом вследствие первичного гиперпаратиреоза, канальцевых дисфункций и наследственных дефектов минерального обмена, а также имеющие выраженную почечную недостаточность (ХПН II-III стадии, ХБП III-V стадии), другие сопутствующие заболевания, а также их комбинации.
Для количественной оценки минеральной плотности костной ткани применялась остеоденситометрия пяточной кости на аппарате DXL Calscan фирмы Lund (Швеция). По мнению ряда исследователей, определение минеральной плотности костной ткани пяточного бугра по диагностической значимости соизмеримо с результатами комбинированного исследования минеральной плотности тела позвонков и зоны Варда бедра 12.
Анализ мочевых камней осуществлялся методом спектрального анализа на анализаторе NICOLETiS10 ermoscientific, США.
Определение уровня гормонов в крови, влияющих на метаболизм кальция (паратиреоидный гормон, остеокальцин), а также маркера деградации коллагена 1 типа костной ткани Cross laps производилось иммунохемолюминесцентным методом с применением фирменных наборов реактивов на аппарате ЭЛЕКСИС2010 Roche (Швейцария).
Статистическая обработка цифровых данных проводилась с помощью программы Statistica 6.0 с использованием t-критерия Стьюдента, U-критерия Вилкоксона-Мана и коэффициента корреляции Спирмана. Статистически значимыми различия между группами признавались при p 0,05), тем не менее, наблюдалась явная тенденция к увеличению доли мужчин старшего возраста в группе пациентов, страдающих рецидивирующим уратным уролитиазом.
По современным представлениям именно уратный уролитиаз является характерным спутником метаболического синдрома у мужчин, важным компонентом которого является андрогенная недостаточность [14, 15]. Полученные результаты подтверждают и в некоторой степени дополняют полученные другими исследователями результаты.
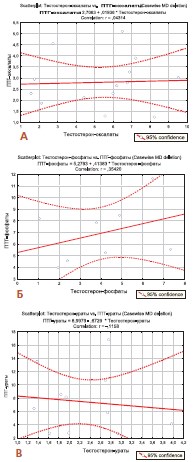
Попытка сопоставить значения минеральной плотности костной ткани с уровнем тестостерона в группах с мужчин с различным химическим составом почечных конкрементов не привела к выявлению достоверных закономерностей. У всех больных с оксалатными и фосфатными камнями уровень тестостерона был в пределах нормы (5,72±0,68 нг/мл и 4,03±0,49 нг/мл соответственно), тогда как у большинства больных с уратным уролитиазом он был на нижней границе нормы (2,43±0,29 нг/мл). Однако, при сопоставлении частоты остеопении и остеопороза во всей выборке пациентов с рецидивирующим уратным нефролитиазом и в подгруппе мужчин с этой формой уролитиаза в сочетании с андрогенной недостаточностью было отмечено более частое выявление остеопороза и остеопении при андрогеном дефиците. Нормальная минеральная плотность костной ткани выявлена лишь у 44% больных этой подгруппы, что достоверно нижем, чем в общей выборке мужчин, страдающих рецидивирующим уратным нефролитиазом (67%) (p 0,05), в то время как у мужчин с рецидивирующим фосфатным нефролитиазом выявлена статистически значимая корреляция между этими показателями (r=0,354, р=0,041) (рис. 4).
Рис. 4. Результаты корреляционного анализа взаимосвязи уровней тестостерона и паратиреоидного гормона у мужчин с оксалатным (А), фосфатным (Б) и уратным (В) уролитиазом
Таким образом, можно отметить выраженное негативное влияние пониженного уровня тестостерона на состояние костного скелета пациентов, страдающих рецидивирующим нефролитиазом вне зависимости от его формы.
Наблюдаемое повышение уровня паратиреоидного гормона, закономерно приводящее к активизации остеокластов, усиливает костные эффекты андрогенного дефицита.
СЕРДЕЧНО-СОСУДИСТЫЕ ЗАБОЛЕВАНИЯ, МИНЕРАЛЬНЫЙ СОСТАВ КОСТНОЙ ТКАНИ И КОСТНЫЙ МЕТАБОЛИЗМ
Выявленное влияние уровня половых гормонов на состояние костного скелета у больных, страдающих рецидивирующих нефролитиазом, создает предпосылки для оценки значимости сопутствующих заболеваний. Не вызывает сомнений негативное влияние на минеральную плотность костной ткани дефицита женских половых гормонов, гипои гиперфункции щитовидной железы, системных ревматических заболеваний, тяжелой хронической почечной недостаточности, почечного канальцевого ацидоза, тяжелые поражения желудочно-кишечного тракта, приведшие к мальабсорбции [16]. Однако роль сердечно-сосудистых заболева-ний в патогенезе остеопороза исследована все еще недостаточно. Между тем, сердечно-сосудистые заболевания являются одним из важнейших компонентов метаболического синдрома, при котором часто развиваются нарушения минерального обмена, в том числе уратный уролитиаз. Поэтому представляется целесообразным оценить влияние тяжелых сопутствующих сердечно-сосудистых заболеваний, в частности, ишемической болезни сердца, осложненной недостаточностью кровообращения, на состояние костного скелета у пациентов, страдающих различными формами рецидивирующего нефролитиаза.
Рис. 5. Уровень тестостерона у мужчин, страдающих различными формами рецидивирующего нефролитиаза, имеющих сопутствующую ишемическую болезнь сердца и не имеющих сердечно-сосудистой патологии. Достоверность различий ** p 0,05)) и фосфатным нефролитиазом 7,83± 1,09 и 6,96±1,01 пг/мл соответственно (p>0,05)), тогда как при рецидивирующем уратном нефролитиазе сывороточная концентрация этого гормона была достоверно выше при наличии ишемической болезни сердца, осложненной недостаточностью кровообращения (7,13±0,98 и 3,16±0,41 пг/мл соответственно, p 0,05).
Значения маркера деградации коллагена I типа костной ткани Cross laps достоверно повышались в группе больным с фосфатным уролитиазом и сопутствующей ишемической болезнью сердца, осложненной недостаточностью кровообращения (0,56±0,02 мкг/л и 0,47±0,02 мкг/л при наличии или отсутствии сердечно-сосудистых заболеваний, p 0,05).
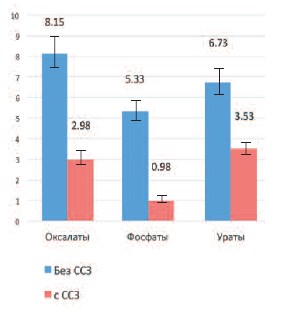
Таким образом, сопутствующая ишемической болезни сердца, осложненная недостаточностью кровообращения, являются существенным фактором риска снижения минеральной плотности костной ткани у больных страдающих рецидивирующим нефролитиазом. Вероятность развития вторичных изменений костной системы выше у больных с фосфатным уролитиазом по сравнению с пациентами, имеющими почечные конкременты другого химического состава.
В основе патогенеза снижения минеральной плотности костной ткани лежит активизация процессов костной резорбции.
САХАРНЫЙ ДИАБЕТ II ТИПА, СОСТАВ КОСТНОЙ ТКАНИ И КОСТНЫЙ МЕТАБОЛИЗМ
Остеопороз и остеопения считаются одним из поздних осложнений сахарного диабета. Выраженность дефицита минеральной плотности костной ткани коррелирует с длительностью заболевания и возрастом его начала, степенью компенсации нарушений углеводного обмена, а также наличием других осложнений, прежде всего диабетической нефропатии [17].
Доминирующим механизмом снижения минеральной плотности костной ткани при сахарном диабете является уменьшение активности остеобластов, то есть уменьшение интенсивности костеобразования. Отдельные исследователи отмечают и некоторое усиление костной резорбции [18].
Была исследована минеральная плотность костной ткани и состояние костного метаболизма у пациентов, страдающих различными формами нефролитиаза и имеющих сопутствующий компенсированный сахарный диабет II типа.
Основные подходы к диагностике и фармакотерапии метаболических остеопатий при урологических заболеваниях
Полный текст:
Аннотация
Ключевые слова
##article.ConflictsofInterestDisclosure##:
##article.articleInfo##:
Депонировано (дата): 06.06.2018
##article.reviewInfo##:
##article.editorialComment##:
Для цитирования:
Яровой С.К., Шимановский Н.Л., Карева Е.Н., Максудов Р.Р., Александров Н.С. Основные подходы к диагностике и фармакотерапии метаболических остеопатий при урологических заболеваниях. Качественная Клиническая Практика. 2012;(1):65-70.
Остеопороз у урологических больных. Несмотря на кажущуюся несовместимость понятий «урология» и «метаболические остеопатии», в реальной клинической практике такие больные встречаются, и нередко. Обратим внимание на мужской гипогонадизм, гиперпаратиреоз, хроническую почечную недостаточность, канальцевые дисфункции, а также длительный приём агонистов гонадотропин-релизинг гормона – все эти вышеперечисленные состояния напрямую к специальности «урология» не относятся, но такие больные периодически поступают в урологические клиники или обращаются за амбулаторной урологической помощью.
В последние годы бурно развивается андрология, сравнительно новая специальность, возникшая на стыке урологии и эндокринологии. Лечение тестикулярной недостаточности (гипогонадизма) является приоритетной задачей андрологии. Поражение скелета является одним из наиболее значимых проявлений тяжёлого гипогонадизма [1].
В онкологической практике широко применяется терапия природными гормонами, их аналогами и антагонистами. Эта группа препаратов по сравнению с «классическими» химиотерапевтическими средствами – алкилирующими веществами, антиметаболитами, алкалоидами, топо-ядами имеет многочисленные преимущества. В частности лекарственные средства вышеупомянутых химиотерапевтических групп очень токсичны, канцерогенны, имеют узкий терапевтический интервал, часто вызывают выраженное снижение иммунитета, что сопровождается повышенной вероятностью инфекционных осложнений. Гормоны практически лишены этих недостатков, однако при их использовании необходимо учитывать все эффекты воздействия на органы-мишени. К сожалению, часть этих строго физиологических эффектов является нежелательной. Не является исключением и гормональная терапия рака простаты. О чувствительности ткани простаты к андрогенам известно давно, и длительное время для подавления секреции андрогенов пациенту выполнялась кастрация. В настоящее время имеется возможность уйти от этого психологически трудно переносимого большинством больных вмешательства посредством назначения агонистов гонадотропин-релизинг гормона [2]. Эти препараты вызывают выраженную стимуляцию, а затем истощение клеток переднего гипофиза, вырабатывающих лютеинизирующий гормон. Как следствие у больного резко снижается уровень тестостерона в крови. Этот эффект носит название «медикаментозная кастрация». Одним из важнейших побочных действий такой терапии является прогрессирующее снижение минеральной плотности костной ткани, приводящее к остеопорозу.
Необходимо отметить, что гипогонадизм, в том числе и медикаментозно индуцированный, – одна из главных причин потери костной массы у мужчин.
Ренальная остеодистрофия на фоне хронической почечной недостаточности связана с нарушением перехода витамина D в его активную форму, который происходит в почках. У урологических больных в качестве причины поражения костной системы хроническая почечная недостаточность выступает редко. В основном это проблема диализных отделений [3].
В урологических клиниках встречаются больные, страдающие первичным гиперпаратиреозом и канальцевыми дисфункциями, особенно приводящими к формированию мочевых камней. Нефролитиаз при указанных состояниях имеет склонность к рецидивированию, провоцируя частые атаки обструктивного пиелонефрита, прогрессирующий нефросклероз, что быстро приводит больного к почечной недостаточности [3, 4].
Клинические проявления метаболических остеопатий. Клинические проявления метаболических остеопатий неспецифичны и подчас слабо выражены. Нередко больные, страдающие тяжёлым остеопорозом, не предъявляют сколько-нибудь существенных жалоб к своему состоянию, и болезнь манифестирует переломом при незначительной травме или даже вовсе без видимой причины. В ряде случаев поражение костной системы сопровождается деформацией скелета, нарушением осанки, снижением роста. Боли при метаболических остеопатиях чаще наблюдаются в грудном и поясничном отделах позвоночника, испытывающих наибольшую нагрузку. Болевой синдром может быть любой интенсивности, и почти всегда он носит вторичный характер, то есть развивается вследствие ущемления корешка спинного мозга или компрессионного перелома позвонка [1].
Боли «костного типа», особенно интенсивные, при отсутствии перелома для остеопороза нехарактерны.
Диагностика остеопороза. Диагностика остеопороза основывается на рентгенологических методах исследования, к которым относятся непосредственно рентгенодиагностика, рентгеноморфометрия, абсорбциометрия (остеоденситометрия). Каждый из этих методов имеет свой круг диагностических задач. Рентгенодиагностика необходима во всех случаях, так как она даёт возможность провести дифференциальную диагностику остеопороза и других остеопатий (остеомаляции, фиброзно-кистозного остеита и т.д.). Рентгеновская морфометрия позволяет оценивать одно из самых опасных проявлений остеопороза – деформации тел позвонков [1, 5].
Один из основных способов оценки минеральной плотности основывается на факте поглощения костной тканью рентгеновского излучения в количестве, пропорциональном содержанию минеральных солей в кости. Поскольку прочность костной ткани прямо коррелирует с её минеральной плотностью, определение последней имеет существенное диагностическое значение. Для количественного изучения минеральной плотности костной ткани в практической медицине применяется остеоденситометрия, которая базируется на сканировании изучаемого участка тела двумя энергиями рентгеновского излучения [5].
Клиническая интерпретация её результатов достаточно сложна, что связано со значительной вариабельностью костной плотности в здоровой популяции, а также с зависимостью костной плотности от пола и возраста. На сегодняшний день для оценки минеральной плотности костной ткани разработаны два критерия – T и Z. По Т-критерию полученный при остеоденситометрии результат сравнивают с нормой, соответствующей пику костной массы, то есть на возраст 30 лет, по Z-критерию – с нормой соответствующей возрасту больного. В обоих случаях результат выражается в стандартных квадратичных отклонениях от референтной нормы.
Наряду с оценкой костной системы современная комплексная диагностика метаболических остеопатий включает в себя ряд биохимических исследований, характеризующих состояние фосфорно-кальциевого обмена и костного метаболизма (табл. 1).
Таблица 1. Биохимические маркёры костного метаболизма
Маркёры остеобластической активности
Маркёры остеокластической активности
Первичный гиперпаратиреоз. Гиперпаратиреоз – состояние, обусловленное повышенной секрецией уровня паратиреоидного гормона, проявляющееся генерализованным нарушением фосфорно-кальциевого обмена и костного метаболизма. При повышенном уровне паратиреоидного гормона происходит усиление костной резорбции с одновременным усилением костеобразования, однако костеобразование не компенсирует резорбцию, что приводит к выходу кальция из костного депо, гиперкальциемии, гиперкальциурии. Гиперкальциемия и гиперкальциурия обуславливают системные проявления гиперпаратиреоза: нефролитиаз и нефрокальциноз, кальцификацию сосудов, язвенные поражения желудочно-кишечного тракта [3].
Костные поражения на фоне гиперпаратиреоза достаточно разнообразны. На сегодняшний день выделяют 3 типа костных изменений: фиброзно-кистозный остеит (классический вариант), при котором наблюдаются субпериостальная резорбция, костные кисты, деформации; генерализованный остеопороз – диффузное снижение минеральной плотности костной ткани; «педжетоидный» тип, имеющий рентгенологическую картину, сходную с деформирующим остеитом (болезнью Педжета) – неравномерное утолщение слоя компактного вещества поражённых костей.
Первичный гиперпаратиреоз – не диагноз, а синдром, который развивается при ниже перечисленных заболеваниях (в порядке убывания частоты): аденома паращитовидной железы (парааденома), первичная гиперплазия паращитовидных желез (увеличены 3 и более желёз), множественная аденома паращитовидных желёз, рак паращитовидной желёзы, эктопированная опухоль, выделяющая парат-гормон (в том числе и опухоль аномально расположенной паращитовидной железы).
В урологические стационары попадают пациенты, страдающие первичным гиперпаратиреозом, у которых основным проявлением заболевания является рецидивирующий нефролитиаз. Первичный гиперпаратиреоз, как причина камнеобразования, требует исключения во всех случаях двухстороннего рецидивирующего рентгенопозитивного нефролитиаза, а также при сочетании любой выраженности нефролитиаза с гиперкальциемией, нефрокальцинозом, болями в костях, переломами при минимальной травме или спонтанными переломами в анамнезе, выраженном остеопорозом (особенно у мужчин среднего возраста), другими вышеописанными рентгенологическими изменениями скелета, часто рецидивирующем и стойком к терапии эрозивно-язвенном поражении желудочно-кишечного тракта.
На рис. 1 представлена примерная последовательность действий при подозрении на первичный гиперпаратиреоз.
Рис.1. Примерная последовательность действий при подозрении на первичный гиперпаратиреоз
Более 90% случаев стойкой гиперкальциемии определяется двумя причинами: гиперпаратиреозом или опухолевым поражением костей (остеолитические метастазы, миеломная болезнь и т.д.). Остальные причины гиперкальциемии встречаются редко (длительный постельный режим, тяжёлый тиреотоксикоз, акромегалия, передозировка витамина D и другие). Принципиальное значение имеет информация о давности гиперкальциемии. Согласно статистическим данным в случае гиперкальциемии на фоне злокачественного новообразования ожидаемая продолжительность жизни больного не превышает 6 мес. [1]. Таким образом, при стойком бессимптомном повышении уровня кальция в крови на протяжении 1 года или более злокачественное новообразование маловероятно. Гипофосфатемия – признак частый, но несколько менее значимый, так как уровень фосфата сильно зависит от состояния почечной функции.
Рентгенография кистей рук доступна и легко исполнима. Субпериостальная резорбция фаланг пальцев патогномонична для первичного гиперпаратиреоза.
Решающее значение в решении вопроса о наличии гиперпаратиреоза имеет определение уровня паратиреоидного гормона в периферической крови.
Ультразвуковое сканирование паращитовидных желёз целесообразно выполнять только с целью топической диагностики. Объём аденом зачастую мал, расположение их может быть очень разнообразным, что требует высокой квалификации персонала. В реальной клинической практике врачи отделений ультразвуковой диагностики, не специализирующиеся на эндокринной патологии, визуализируют только сравнительно крупные (около 1 см и более) типично расположенные аденомы.
При затруднениях в топической диагностике поражений паращитовидных желёз, а также при подозрении на атипичное расположение аденомы целесообразно выполнение сцинтиграфии с радиофармпрепаратом технетрилом. Сцинтиграфия позволяет определить количество паращитовидных желёз, их функциональное состояние и расположение, а также доказательно ответить на вопрос об очагах эктопической секреции паратиреоидного гормона. В последнее время число радиоизотопных лабораторий, выполняющих данное исследование существенно возросло, что сделало этот вид диагностики из экзотического вполне доступным.
При подтверждённом первичном гиперпаратиреозе в связи с высокой вероятностью наличия хронической почечной недостаточности схему обследования желательно дополнить расчётом скорости клубочковой фильтрации, а также остеоденситометрией, результаты которой имеют существенное значение для послеоперационного ведения больного.
Основным методом лечения гиперпаратиреоза является хирургическое вмешательство, направленное на удаление парааденомы или экстирпацию ¾ паращитовидных желёз при их гиперплазии. При тяжёлом состоянии больного возможно поведение склеротерапии, когда под ультразвуковым наведением в ткань аденомы вводят этиловый спирт.
В послеоперационном периоде у большинства больных развивается гипокальциемия, требующая назначения препаратов кальция (1500-2000 мг/сут). При невозможности компенсировать гипокальциемию вышеописанным путём схема терапии дополняется активными метаболитами витамина D (альфакальцидол 2-4 мкг/сут). Длительность лечения определяется индивидуально; при наличии остеопороза или остеопении активные метаболиты витамина D в сочетании с солями кальция назначаются минимум на 6 мес. [1].
Плановое оперативное лечение нефролитиаза желательно проводить только после нормализации фосфорно-кальциевого обмена.
Ренальная остеодистрофия на фоне рецидивирующего нефролитиаза. Основной причиной ренальной остеодистрофии является хроническая почечная недостаточность. Несмотря на то, что первые признаки нарушения фосфорно-кальциевого обмена появляются ещё на стадии компенсации хронической почечной недостаточности, клинически выраженная ренальная остеодистрофия развивается на преддиализном этапе, а иногда и уже на фоне проводимой заместительной почечной терапии [3]. Второй, более редкой причиной ренальной остеодистрофии являются канальцевые дисфункции. Классическим примером является поражение скелета на фоне синдрома Фанкони – тотальной дисфункции проксимального канальца. Некоторые варианты поражения почечных канальцев сопровождаются тяжёлым рецидивирующим нефролитиазом, что служит причиной обращения таких пациентов за урологической помощью. Оперативное лечение нефролитиаза на фоне канальцевых дисфункций недостаточно эффективно, так как остаются предпосылки для образования новых конкрементов. Поэтому в этой клинической ситуации особое значение приобретает метафилактика нефролитиаза. Ренальную остеодистрофию тоже не стоит упускать из внимания, так как прогрессирующее снижение минеральной плотности костной ткани угрожает деформациями костей и патологическими переломами, что может привести к инвалидизации больного ещё до развития тяжёлой почечной недостаточности.
Возможен и обратный вариант – многолетний обструктивный пиелонефрит, сопровождающий мочекаменную болезнь привёл к нарушению функции почечных канальцев, что в свою очередь негативно сказывается на состоянии костной системы.
Так или иначе, значительная доля больных, страдающих двухсторонним рецидивирующим рентгенопозитивным нефролитиазом, имеет снижение минеральной плотности костной ткани 7.
Возможность канальцевой дисфункции и остеодистрофии следует рассматривать при наличии у пациента двухстороннего рецидивирующего рентгенопозитивного нефролитиаза, особенно фосфатного, или смешанного с долей фосфата более 60%, на фоне стойкой щелочной реакции мочи, фосфатурии, болей в костях, деформаций скелета, полиурии/полидипсии, глюкозурии при нормальной гликемии.
При обследовании больного с признаками канальцевой дисфункции в сочетании с нефролитиазом необходимо исключить первичный гиперпаратиреоз. Схема обследования дополняется биохимическими маркёрами функционального состояния почек (суточной протеинурией, фосфатурией, скоростью клубочковой фильтрации и т.д.), а также остеоденситометрией. Выраженное снижение минеральной плотности костной ткани на фоне нефролитиаза является очень веским аргументом в пользу канальцевой дисфункции.
Медикаментозное лечение остеодистрофии на фоне тяжёлого нефролитиаза затруднено. В настоящее время лекарственных препаратов, эффективно воздействующих на транспорт ионов водорода и фосфата в проксимальном канальце, нет. С другой стороны механизмы, регулирующие костный метаболизм в этой ситуации интактны, а значит, сохраняется принципиальная возможность эффективной патогенетической терапии ренальной остеодистрофии. При наличии синдрома Фанкони, гипофосфатемического рахита, а также при развитии остеодистрофии вследствие хронической почечной недостаточности общепризнанными базовыми препаратами являются активные метаболиты витамина D (альфакальцидол, кальцитриол) [3]. Однако при наличии нефролитиаза применение этих препаратов становится как минимум сомнительным. В настоящее время доказано, что витамин D и его активные метаболиты не вызывают мочекаменную болезнь, однако насколько безопасно их использование в условиях тяжёлого рецидивирующего нефролитиаза в настоящее время остаётся вопросом 10.
На наш взгляд, для лечения остеодистрофии на фоне нефролитиаза целесообразно применять препараты антирезорбтивного действия, которые вследствие подавления активности остеокластов, уменьшения выхода фосфата и кальция из костного депо позволяют добиться снижения почечной экскреции этих ионов и снизить риск рецидива камнеобразования [12]. Наиболее выраженным антирезорбтивным эффектом обладают бисфосфонаты [1], среди которых выделяется алендроновая кислота, имеющая экспериментально доказанный прямой почечный эффект, заключающийся в торможении кристаллизации фосфата кальция [13]. Алендроновая кислота назначается в дозировке 70 мг внутрь 1 раз в неделю, длительно. Биохимический эффект бисфосфонатов развивается в течение 5-7 недель, в то время как костные изменения становятся заметными не ранее, чем через 6 месяцев.
Остеопороз при гипогонадизме у мужчин. Всех больных гипогонадизмом, встречающихся в урологической практике, можно разделить на две группы, принципиально различающиеся между собой как по механизму развития гипогонадизма, так и по тактике лечения.
Первую группу составляют пациенты андрологического профиля, у которых гипогонадизм является основным поводом для обращения за медицинской помощью. Вторая группа – это больные раком простаты, получающие терапию агонистами гонадотропин-релизинг гормона, у которых гипогонадизм расценивается как желаемый эффект лекарственного средства.
Тяжесть поражения костной системы при гипогонадизме сильно зависит от возраста начала заболевания – успел ли сформироваться пик костной массы [1]. Диагноз гипогонадизма у мужчин устанавливается на основании снижения уровня тестостерона. Определение уровней лютеинизирующего, фолликулостимулирующего гормонов и пролактина позволяют дифференцировать поражение яичек от поражения гипофиза. Схема обследования дополняется остеоденситометрией.
Заместительная гормональная терапия гипогонадизма, а также лечение гиперпролактинемии приводит к полному восстановлению костной ткани. Так как остеопороз развивается только на фоне тяжёлого дефицита андрогенов, необходимо обратить внимание, что заместительная терапия должна быть достаточной по дозе, что в большинстве случаев достижимо только посредством назначения парентеральных форм тестостерона.
Дефицит тестостерона, развившийся на фоне терапии рака простаты агонистами гонадотропин-релизинг гормона, по сути, представляет собой вторичный гипогонадизм, который также способен вызывать развитие остеопороза. Кроме того, сам онкологический процесс, даже при отсутствии костных метастазов, негативно влияет на минеральный обмен и способен провоцировать быстрое развитие остеопороза. Лечение последнего в данной клинической ситуации основано на применении препаратов антирезорбтивного ряда, в первую очередь бисфосфонатов. Следует также отметить, что эта же фармакологическая группа активно используется и для лечения костных метастазов [2].
Заключение
Современному высококвалифицированному врачу-урологу необходим определённый минимум знаний по сравнительно новой, можно даже сказать экзотичной для урологии области, какой является диагностика и лечение метаболических заболеваний костного скелета.
Широкое распространение высокотехнологичных методов ранней диагностики и лечения заболеваний органов мочеполовой системы привело к улучшению прогноза и показателей выживаемости значительной доли урологических больных. Рутинной практикой стало лечение ряда синдромов, ранее представлявших редкость, так как больные просто не доживали до них. Для нас этот аспект особенно важен, так как костный обмен сравнительно малоинтенсивен, и для развития клинически значимой остеопатии требуется достаточно много времени, иногда годы. Так что с прогрессом медицины и ростом продолжительности жизни пациентов актуальность изучаемой нами проблемы должна только расти.