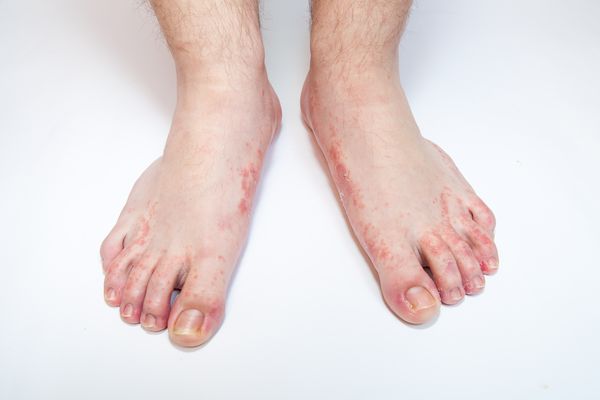
между пальцев на ногах слезает кожа что это
Лечение грибка между пальцами ног

— заболевания сосудов ног (21%);
— ожирение (17%);
— патология ног – узкие межпальцевые промежутки, диабетическая стопа, плоскостопие (15%);
— травматизация кожи, ногтей и пальцев из-за тесной обуви, спортивных травм, обрезного педикюра.
Любимое место возникновения микоза ног – наиболее тесные промежутки между 3, 4, 5 пальцами. Оттуда грибок поражает все межпальцевые складки, кожу подошвы с боковыми краями, тыл стопы, ногти
Как распознать микоз стопы? Симптомы грибка пальцев ног
В «спящем», стертом состоянии грибок между пальцами ног может пребывать неопределенно долго, скрывая симптомы. Но процессы будут нарастать. Постепенно кожа выглядит все более сухой, грубой, шершавой, шелушащейся, приобретает грязновато-желто-серый цвет, роговеет вплоть до омозолелостей, трескается в особенно огрубевших местах.
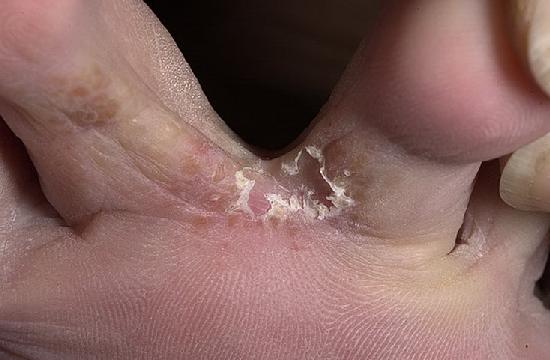
Второй путь развития грибка между пальцев более редкий (примерно в 8%). Это «мокрый», везикулярный или экссудативный грибок, при котором возникают лопающиеся пузырьки-везикулы и изъязвления после них. Такой мокрый микоз меж пальцами поражает людей при сильных стрессах, при долгих походах, ношении плохой, тесной, невентилируемой обуви, при неправильной терапии грибка, при самолечении антимикозами и кортикостероидами.
Если саботировать лечение грибка между пальцами, у 80-100% больных будут поражены ногти на ногах, у 20% — на руках. Вид печальный и отталкивающий, ноготь выглядит как рассыпающаяся труха или хозяйственное мыло. Также может приобрести вид «когтя грифа» или врасти. А вросший ноготь – это еще и болезненное лечение.
Как вылечить межпальцевый грибок?
Даже если все эти симптомы придут через долгие годы, начинать лечение грибка между пальцами нужно сразу, потому что это высокозаразная и трудноизлечимая инфекция.
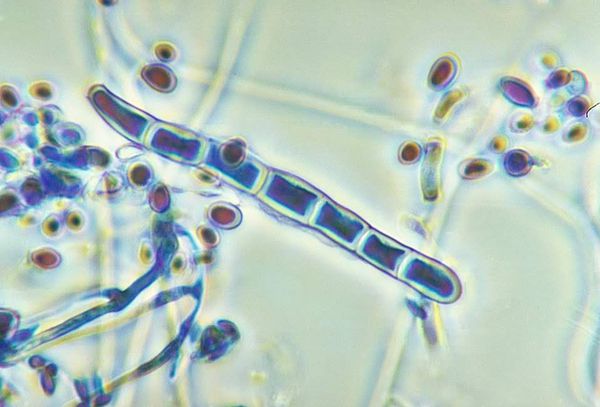
Идем к дерматологу. Прежде, чем лечить, тот делает соскоб с пальцев и исследует его при помощи микроскопии, культурального посева или ДНК-анализа. При микроскопии обнаруживаются нити грибницы или споры.
Системное лечение заключается в приеме таблеток или капсул с антимикотиками. Те накапливаются в роговых тканях, поступая через кровь, и разрушают грибок долгие недели после приема препарата
Минус – системные препараты умеренно гепатоксичны (нехорошо воздействуют на слабую печень), и потому лечение нельзя применять людям с больной печенью, беременным, кормящим, маленьким и старым. Вид лекарства зависит от характера патогена. Если симптомы неясны и тип не установлен, назначают лечение препаратом широкого профиля. Применение системных лекарств – это все же риск, при запущенных стадиях ими нужно лечить долго.
Лечить можно и местными препаратами, которые накладываются на очаги поражения. Такие лекарства часто имеют широкий спектр воздействия, убивают и грибки, и бактерии. Лечение длительное и интенсивное, поэтому следует сразу сказать врачу, если ваши средства ограничены.
Домашняя терапия и профилактика грибковых инфекций. Самим лечить грибок бесполезно. Сведения позволяют говорить о его исключительной живучести и большом рецидивном потенциале.
Эффективным средством является профилактика
Дерматологи советуют также делать педикюр не реже раза в полтора месяца, удаляя омертвелые ткани. Именно в них любит поселяться грибок. Лучше остеречься, чем потом лечить.
В нашей клинике вы можете пройти осмотр и консультацию у врача-дерматовенеролога.
Вступайте в наши группы в социальных сетях:
Будьте в курсе актуальных новостей и специальных предложений клиники
Что такое микоз стоп? Причины возникновения, диагностику и методы лечения разберем в статье доктора Янец О. Е., дерматолога со стажем в 15 лет.
Определение болезни. Причины заболевания
Микоз стоп (дерматофития, Tinea pedis ) — заболевание кожи стоп, которое вызвано патогенными или условно-патогенными грибами. Изменения кожи на стопах характеризуются шелушением, которое сопровождается зудом. При тяжёлых поражениях на фоне красной и отёчной кожи появляются эрозии, глубокие трещины на подошвах и в межпальцевых промежутках, которые сопровождаются болью и затрудняют ходьбу.
Шифр по Международной классификации болезней 10-го пересмотра (МКБ-10) — В35.3.
Факторы риска микоза стоп:
Заражение при микозе стоп может происходить непосредственно от больного человека, а также возможна передача контактно-бытовым путём (в бассейне, бане, в спортивном зале, через обувь, полотенца, коврики и т. д.).
Симптомы микоза стоп
Основные симптомы микоза стоп:
Первые признаки микоза стоп проявляются в виде зуда и жжения в межпальцевых складках стоп, кожа начинает шелушиться, трескаться, краснеть, появляются признаки отёка и воспаления. Могут развиваться осложнения в виде опрелости и экземы кожи.
Разновидности микоза стоп:
Патогенез микоза стоп
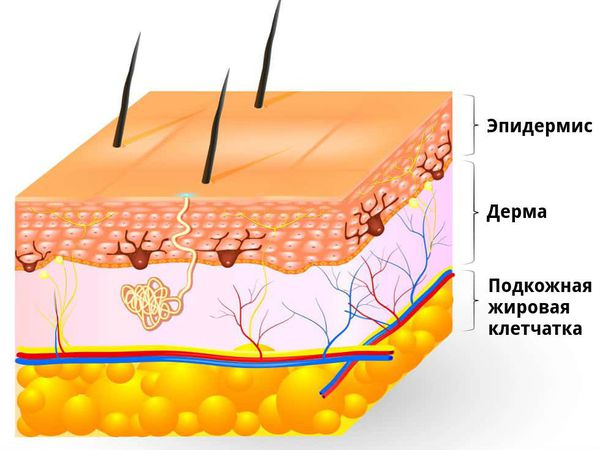
Кожа — самый большой орган в организме человека, составляющий 15 % от общей массы тела. Она выполняет множество функций, прежде всего защищает организм от воздействия внешних факторов физической, химической и биологической природы, от потери воды, а также участвует в терморегуляции. Кожа состоит из трёх слоёв: эпидермиса, дермы и подкожной жировой клетчатки.
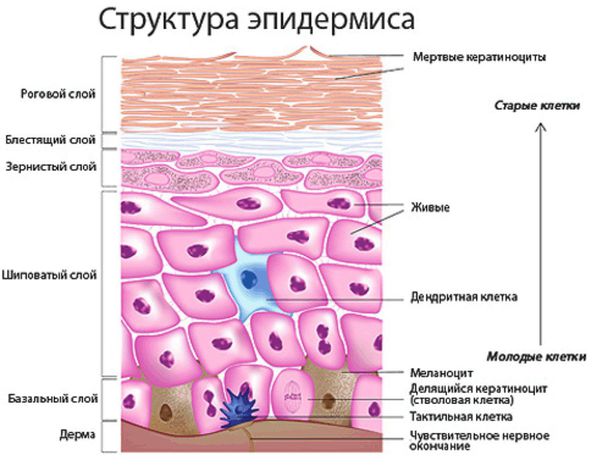
Эпидермис (наружный слой кожи) — главный барьер на пути проникновения грибов в кожу. Он представляет собой многослойный плоский ороговевающий эпителий, который, в свою очередь, состоит из пяти слоёв и осуществляет функцию барьера. Кератиноциты — это основные клетки эпидермиса. Они содержат белок кератин, который создаёт наружный слой кожи и придаёт ей упругость и прочность. Ороговевшие клетки эпидермиса постоянно отшелушиваются.
Классификация и стадии развития микоза стоп
Классификация в зависимости от возбудителя:
Классификация по МКБ-10
Классификация по локализации:
Классификация по клинике:
Классификация по клинике очень удобна с практической точки зрения для определения дальнейшей тактики лечения и наблюдения за пациентом.
Осложнения микоза стоп
Диагностика микоза стоп
При назначении системной противогрибковой терапии рекомендуется провести биохимическое исследование крови для определения уровня билирубина, АСТ и АЛТ в связи с необходимостью контроля функции печени и желчевыводящих путей, а также для профилактики возможных осложнений.
Дифференциальная диагностика микоза стоп:
Лечение микоза стоп
Лечение должно проводиться под контролем врача-дерматолога.
Перед тем, как приступить к терапии заболевания, дерматолог выбирает между возможными вариантами лечения. В большинстве случаев назначаются препараты для местного использования. В основу лечения входит использование антимикотических средств, имеющих разноплановое воздействие. Также используются средства, стимулирующие циркуляцию крови, и медикаменты, позволяющие устранить основные симптомы [5] :
Наличие грибка говорит о снижении иммунитета, а повреждённая микозом кожа практически не выполняет защитную функцию. Таким образом, создаются все условия для присоединения сопутствующей бактериальной инфекции.
Благоприятной средой для развития грибковой инфекции на коже стоп является влажная среда, поэтому нужно стараться, чтобы кожа ног всегда оставалась сухой. Для этого каждый вечер необходимо мыть стопы с мылом и вытирать кожу одноразовым бумажным полотенцем, обращая особое внимание на пространство между пальцами.
Прогноз. Профилактика
Прогноз при кожных микозах во многом зависит от того, на какой стадии заболевания было начато лечения. Поэтому, заметив изменения на коже, нужно не откладывать визит к врачу. При своевременном и правильном лечении микоза стоп прогноз благоприятный: происходит полное излечение от грибковой инфекции, пациент выздоравливает.
При отсутствии лечения грибок может привести к осложнениям, которые не только деформируют форму ногтей, но и влияют на состояние организма в целом.
Профилактика грибковой инфекции:
1. Общественная профилактика подразумевает обработку мест общественного пользования: бань, саун, бассейнов, душевых. Дезинфекции должны подвергаться полы, инвентарь, а также предметы обихода. Персонал и лица, часто посещающие общественные бани, сауны и т. д. должны проходить регулярные профилактические осмотры.
2. Первичная личная профилактика:
3. Вторичная личная профилактика:
Слезает кожа между пальцами ног
Кожа между пальцами ног может отслаиваться в результате целого ряда возможных причин. Чаще всего это связано с инфекцией, особенно если присутствует неприятный запах, но не всегда.
Люди с сухой кожей подвергаются наибольшему риску шелушения. В большинстве случаев проблема сопровождается другими симптомами, такими как сильный зуд, неприятный запах ног и болезненные пузырьки, наполненные жидкостью. Существуют различные заболевания и состояния, которые могут вызывать отслаивание, правильное решение – как можно скорее обратиться к дерматологу.
Лечение основной причины – лучший способ избавиться от проблемы. Некоторые из причин, такие как «стопа атлета» (грибок), являются очень заразными, в таких случаях раннее лечение может помочь предотвратить распространение инфекции. Для легких случаев существуют простые эффективные домашние средства, чтобы облегчить симптомы и ускорить процесс заживления.
Насколько это серьезно?
Отслаивание кожи между пальцами ног может затронуть как взрослых, так и детей, и может вызывать боль, зуд и множество других неприятностей. Когда оно сопровождается неприятным запахом, это смущает и может нанести ущерб самооценке, особенно когда Вы находитесь в обществе.
У младенцев шелушение кожи между пальцами ног может вызвать зуд и болезненные ощущения, что может привести к большому дискомфорту и даже отсутствию сна, особенно в ночное время. Проблема также может нанести большой ущерб коже, на ногах или на ладони.
Это может быть признаком аллергической реакции, грибковой или бактериальной инфекции. Детям рекомендуется неотложная медицинская помощь как можно скорее, для взрослых есть некоторые простые средства, которые могут использоваться для лечения легкой формы. Но если проблема не проходит или распространяется, то необходимо специализированное лечение.
Причины
Общей причиной слоения или шелушения кожи между пальцами, является грибковая или дрожжевая инфекция, вызванная несоблюдением правил личной гигиены и чрезмерным потоотделением.
В некоторых случаях это может быть признаком системного заболевания организма, которое требует диагностики как можно скорее. В других же случаях отслаивание может быть сезонным, и уменьшаться или увеличиваться в зависимости от условий окружающей среды.
Независимо от того, что является основной причиной этого, внешний вид ног становится неприятным. При диагностике состояния, чтобы определить основную причину, дерматолог будет смотреть на площадь распространение, тяжесть состояния и сопутствующие симптомы, такие как зуд, сухость кожи, боль, отек, болезненные пузыри, запах.
Грибок
Стопа атлета (англ. athlete’s foot) – пришедшее с запада понятие, означающие грибковую инфекцию ног. Оно указывает на то, что от данной проблемы чаще всего страдают люди, у которых из-за их активности постоянно потеют ноги.
В медицине заболевание называется микозом стопы. При этой инфекции ноги чешутся, шелушатся, ощущается жжение, появляется неприятный запах, а в некоторых случаях возникают болезненные пузырьки, наполненные жидкостью.
Грибок, который вызывает эту инфекцию, лучше всего растет в теплой, влажной среде, что делает ноги лучшей мишенью для такой нее. Микоз очень заразен, в основном возникает у людей, которые носят закрытую обувь, и тех, кто посещает общественные бани, души и бассейны.
Симптомы варьируются от человека к человеку. Однако у большинства людей они будут включать:
Согласно WebMD, стопа атлета может быть разных типов:
Чтобы избежать неправильной диагностики состояния, следует обратиться к дерматологу. Если причина зуда и шелушения – микоз, то для лечения могут использоваться противогрибковые мази. В тяжелых случаях могут применяться пероральные противогрибковые препараты. Необходимо содержать ноги в чистоте и сухости, чтобы предотвратить это состояние.
Дерматит из-за недышащих носков в обуви
Это довольно часто встречается у мальчиков и девочек с такими симптомами:
У взрослых такой дерматит может развиваться, например, из-за ношения спецобуви с защитным носком.
Сухость
Общие симптомы включают:
Но сухость способна вызвать только легкое шелушение, если оно становится очень заметным, то вероятно вероятнее всего, причиной является грибковая инфекция.
Аллергия или раздражение
Аллергическая реакция, которая является ответом иммунной системы на посторонние вещества, также может привести к отслаиванию кожи. Например, если у Вас кожа чувствительна к хлору, то купание в общественном плавательном бассейне может привести к тому, что на ногах будет ощущаться сухость и возникнут трещины. То же самое можно наблюдать и у людей, страдающих аллергией на некоторые стиральные порошки или ткани.
Обезвоживание
Вы теряете естественную влагу, что увеличивает риск растрескивания и шелушения кожи. Обезвоживание может происходить на любой части тела, особенно при воздействии жестких условий окружающей среды.
Обезвоживание кожи является распространенным для людей, которые:
Целлюлит (флегмона)
Это серьезная бактериальная инфекция кожи, характеризующаяся опухшей красной областью, которая ощущается горячей и чувствительной. Это состояние не является заразным (не передается от одного человека к другому), но оно может быстро распространяться на другие части тела.
Псориаз
Псориаз является распространенным заболеванием, проявляющимся в виде красных пятен и шелушащейся кожи. Фактическая причина этого состояния неизвестна, однако врачи считают, что эмоциональный стресс, воздействие заболеваний, таких как стрептококковая инфекция горла и прием некоторых лекарственных средств, могут вызвать симптомы псориаза.
Траншейная стопа
Траншейная стопа также является возможной причиной того, что кожа между пальцами слезает. Это форма отморожения, вызванная длительным пребыванием стопы в холодной и влажной среде. В большинстве случаев оно отмечается почернением, шелушением и отмиранием поверхностных тканей.
Траншейная стопа вызывает повреждение кожи, кровеносных сосудов и нервов. Это обычная проблема для солдат в окопах, рыбаков и рисоводов.
Экстремальные условия окружающей среды
Воздействие экстремальных условий окружающей среды, таких как чрезвычайно сухая холодная погода, лишает кожу естественной влаги, из-за чего она становится сухой и восприимчивой к шелушению, растрескиванию и кровотечениям.
Чтобы предотвратить это, необходимо наносить солнцезащитный и увлажняющий крем и содержать ноги в чистоте и сухости, что не даст возможность развиваться грибковые инфекции.
Эритразма
Эритразма – заболевание кожи, которое вызывает коричневые чешуйчатые пятна. Это бактериальная инфекция, распространенная у людей с диабетом, ожирением и в теплом климате.
Повреждения чаще всего не беспокоят, но могут быть зудящими.
Синдром ошпаренной кожи
Это редкое наследственное состояние кожи, характеризующихся продолжающимся шелушением. Состояние не только вызывает отслаивание кожи между пальцами ног, но и на других участках тела.
Оно подразделяется на невоспалительный (без зуда) или воспалительный (сопровождается зудом и раздражением) типы.
Диабет
Диабет может оказывать влияние на любой орган в организме. Согласно Американской диабетической ассоциации (ADA), около 1/3 людей с диабетом имеют проблемы с кожей, среди которых инфекция (грибковая или бактериальная), сухость, заставляющие кожу шелушиться и растрескиваться, а в некоторых случаях болезненные пузырьки, заполненные жидкостью.
Если человек страдает диабетом, все, что необходимо для предотвращения шелушение – контролировать течение заболевания. Это включает в себя своевременное обнаружение и выполнение предписаний врача.
Частое и агрессивное мытье
Мытье ног агрессивным мылом лишает кожу натуральных жиров, поэтому она становится сухой и в конечном итоге может начать слезать кожа между пальцами ног.
Кожа слезает без зуда или он легкий
Расположение и окружающая среда делают область между пальцами восприимчивой к грибковым и бактериальным инфекциям. Эти причины являются основными, хотя они обычно сопровождаются сильным зудом, но он может проявляться не постоянно или присоединиться позже.
Часто шелушение может оставаться долго незамеченным, не оказывая дополнительных симптомов. То, что кожа между пальцами ног слезает без зуда или он очень слабый, может быть признаком почти любого из вышеописанных условий, включая сухость, аллергию или раздражение, обезвоживание, флегмону, псориаз.
Лечение
Увлажняющий крем и лосьон
Сухая кожа является распространенной причиной этой проблемы. Применение увлажняющих кремов на ногах может помочь сохранить влагу, таким образом, предотвратить шелушение.
После ванны всегда следует наносить увлажняющие средства на ноги, не избегая области между пальцами ног.
Антигистаминные препараты
Когда проблемы с кожей являются признаком аллергии, используются антигистамины. В зависимости от других симптомов и тяжести состояния, антигистаминный препарат можно применять перорально или местно.
Аллергическую реакцию следует лечить как можно скорее, чтобы предотвратить опасные для жизни осложнения. Как только аллерген идентифицирован, необходимо избегать его, чтобы предотвратить появление симптомов.
Противогрибковые препараты
Для отслаивания, трещин и зуда, которые вызваны дрожжевыми и грибковыми инфекциями, используются противогрибковые препараты. Они могут применяться перорально или местно в виде кремов и геля.
Для серьезных причин, таких как стопа атлета, рекомендуется комбинация как перорального, так и местного лекарств для эффективного лечения инфекции.
Антибиотики
Когда причиной проблемы является бактериальная инфекция, существует широкий спектр антибиотиков, которые можно использовать. В легких случаях можно применять антибиотические мази и гели. Для тяжелых случаев назначаются таблетки.
Антибиотикотерапия может быть рекомендована для лечения заболеваний, таких как флегмона.
Шелушение кожи
на ногах
Шелушение кожи на ногах — проблема, с которой сталкивается множество людей. Дело в том, что даже в норме кожа в этой области тела склонна к усиленному процессу ороговения, приводящему к уплотнению и отшелушиванию верхних слоев. Эти процессы, как правило, усиливаются в холодное время года и стихают летом. Их достаточно легко регулировать при соблюдении элементарных правил ухода (регулярном мытье ног, использовании скрабов для удаления слоев отмершей кожи и нанесении увлажняющих и восстанавливающих кремов). Однако в некоторых случаях шелушение кожи на ногах нуждается в особом внимании. Особенно, когда помимо шелушения, появляются также покраснение кожи и зуд. Это уже может служить сигналом начинающегося заболевания кожи — дерматита, и требует обязательной консультации врача-дерматолога.
Почему?
Причины шелушения кожи ног могут быть как внешними, так и внутренними.
Внешние факторы:
Физические:
Как бороться?
За кожей ног, склонной к шелушению, необходимо тщательно ухаживать: исключить влияние провоцирующих внешних факторов, компенсировать возможный недостаток в организме витаминов — особенно в осенний и весенний сезоны. Не менее важно выбрать подходящее для такой кожи средство, способное справиться с сухостью, шелушением и зудом.
Крем Цинокап ® был разработан специально для лечения сухости кожи и ее последствий — стянутости, шелушения, зуда.
Цинокап ®
Цинокап ® действует в 5-ти* направлениях при шелушении, сухости, зуде и раздражении кожи рук.
Его активным веществом является пиритион цинка, подавляющий усиленное ороговение кожных покровов, способствующий восстановлению барьерной функции кожи и снижению ее чувствительности к повреждающему воздействию внешней среды1, кроме того в составе присутствует Д-пантенол, обеспечивающий смягчение и восстановление межклеточных структур кожи1. Пиритион цинка также защищает кожу от присоединения бактериальной или грибковой инфекции, которые часто возникают как следствие, если кожа не получает должного лечения и ухода.
Что такое эксфолиативный кератолиз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Похлебкиной А. А., педиатра со стажем в 5 лет.
Определение болезни. Причины заболевания
Эксфолиативный кератолиз — это очаговое симметричное шелушение кожи на ладонях, поверхности пальцев и, реже, на подошвах. Заболевание характеризуется сухостью кожи и поверхностными пузырями, заполненных воздухом.
Также эксфолиативный кератолиз называют рецидивирующей фокальной ладонной десквамацией, сухим пластинчатым дисгидрозом и рецидивирующей ладонной десквамацией.
Причины эксфолиативного кератолиза
Предполагалось, что экфолиативный кератолиз может быть вызван грибковым поражением, но в дальнейших исследованиях эта гипотеза не подтвердилась.
Возможные провоцирующие факторы эксфолиативного кератолиза:
Симптомы эксфолиативного кератолиза
После вскрытия пузырей остаются широкие сетчатые, круглые или овальные очаги. Они шелушатся, распространяются по периферии и образуют большие округлые участки, напоминающие кружева.
Высыпания всегда симметричные. Иногда на кончиках пальцев образуются глубокие трещины, кожа становится жёсткой и немеет — в таком случае для полного заживления потребуется 1—3 недели. Эксфолиативный кератолиз может повториться через несколько недель после того, как на месте отшелушивания образовалась новая кожа.
Патогенез эксфолиативного кератолиза
Эпидермис — верхний наружный слой кожи, состоящий из кератиноцитов. Эти клетки содержат белок кератин, необходимый для прочности и эластичности кожи. Когда кератин разрушается, прочность кожи снижается, из-за чего она начинает шелушиться.
Точный механизм развития эксфолиативного кератолиза неизвестен. Прояснить возможные генетические или приобретённые причины заболевания помогут дальнейшие исследования десквамационных ферментов и ингибиторов — веществ, подавляющих или задерживающих течение ферментативных процессов. К таким веществам относятся ингибитор секреторной лейкоцитарной протеазы (SLPI), альфа-2 макроглобулин-1 (A2ML1), сульфат холестерина и ион цинка.
Классификация и стадии развития эксфолиативного кератолиза
По МКБ-10 (Международной классификации болезней) дерматологи часто кодируют эксфолиативный кератолиз как L26, относя заболевание к «другим эксфолиативным состояниям».
Классификации и стадийности эксфолиативный кератолиз не имеет. Заболевание иногда может приобретать хроническое течение с периодами ремиссии и обострения.
Осложнения эксфолиативного кератолиза
Эксфолиативный кератолиз не вызывает системных проявлений или осложнений. При заболевании может повреждаться кожа, в результате чего присоединяется бактериальная инфекция. Её признак — красные пятна, которые превращаются в гнойнички и пузырьки. Пузырьки безболезненные и легко вскрываются, образуются желтоватые чешуйки, так называемые «медовые корочки». При этом может возникать зуд.
Диагностика эксфолиативного кератолиза
Эксфолиативный кератолиз, вероятно, распространён, но часто протекает бессимптомно, поэтому врачи его наблюдают редко.
При осмотре отмечаются симметричные округлые участки шелушения на ладонях и, реже, на стопах. При этом воспаление на коже отсутствует.
Обычно дополнительное диагностическое тестирование не требуется. Однако в более сложных случаях, при подозрении на грибковое поражение, может потребоваться исследование с гидроксидом калия (KOH).
Биопсия кожи при кератолизе показывает расщепление и частично разрушенные корнеодесмосомы в роговом слое.
Дифференциальную диагностику проводят со следующими заболеваниями:
Лечение эксфолиативного кератолиза
Причин возникновения эксфолиативного кератолиза может быть несколько, и не всегда они очевидны. Поэтому лечение болезни направлено на устранение симптомов и усугубляющих факторов. Это достигается защитой рук от физических или химических раздражителей ношением перчаток, когда это возможно.
Приём наружных гормональных препаратов (стероидов) не требуется, так как воспаление отсутствует.
PUVA-терапия заключается в приёме пациентом фотоактивного материала псоралена с последующим воздействием на кожу UVA лучей. Данных, подтверждающих пользу фототерапии при эксфолиативном кератолизе, на сегодняшний день недостаточно.
Прогноз. Профилактика
Прогноз благоприятный. Обычно симптомы эксфолиативного кератолиза проходят самостоятельно или после прекращения контакта с провоцирующим фактором. Спустя несколько недель или месяцев формируется здоровая кожа. Однако через несколько недель может возникнуть рецидив.
Роль продуктов питания в развитии эксфолиативного кератолиза не доказана, поэтому соблюдать диету не нужно.