миопическая макулопатия глаза что это
Макулодистрофия сетчатки глаза: причины и лечение
Содержание:
С возрастом любой человек может заметить, что ему начало казаться, будто лист в линейку расчерчен неправильно или швы в ванной между плитками кафеля стали вдруг неровными. При этом окружающие отрицают замеченные изменения. Естественно, если появились подобные симптомы, стоит показаться врачу, так как это явный признак того, что со зрением что-то не так.
Вполне возможно врач поставит такой диагноз, как макулярная дистрофия глазной сетчатки. Что это за заболевание, часто интересуются пациенты, почему оно развивается, и как можно с ним справиться?
Что такое макулодистрофия сетчатки глаза?
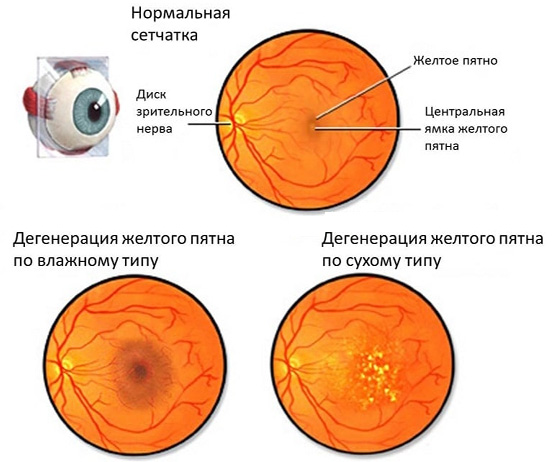
Человеческий глаз – сложный орган, созданный природой так, чтобы при нормальном его функционировании можно было получать до 90% информации с помощью одного только зрения. Одним из важных элементов, без которых невозможно нормальное строение этого органа, является сетчатка.
Ретина или, как ее еще называют доктора, сетчатка – оболочка, располагающаяся внутри глаза. Она является одним из элементов отдела зрительного анализатора периферического типа. Именно благодаря этому элементу глаз способен воспринимать излучение электромагнитного типа из видимой части спектра, а затем перерабатывать его в нервные импульсы. По сути это тончайшая оболочка, которая одной стороной прилежит к стекловидному телу, а другой касается сосудистой оболочки глазного яблока.
В состав ретины входит специальная область, называемая желтым пятном. В ней сконцентрированы только колбочки, за счет чего эта зона отличается повышенной светочувствительностью.
Именно при поражении желтого пятна склеротическими изменениями врач ставит такой диагноз, как макулярная дистрофия сетчатки. Чаще всего основным фактором, влияющим на развитие дистрофических изменений, становится ишемия ретины т.е. недостаточное ее кровоснабжение.
Существующие виды макулодистрофии
Врачи офтальмологи, работая с больным с подозрением на эту патологию, в первую очередь определяют форму дистрофических изменений. Всего их две.
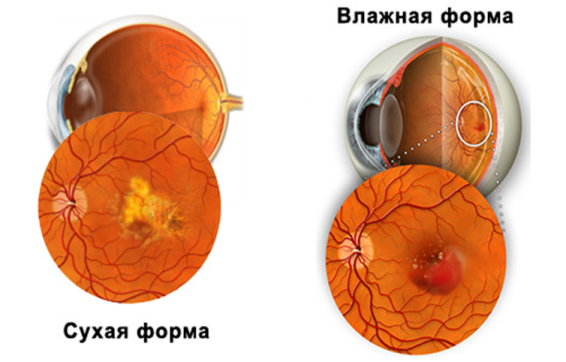
Сухая форма
Сухую форму или стадию диагностируют у 90% обращающихся в больницу, обращающихся к доктору с характерными жалобами. Считается начальной стадией развития заболевания. Часто признаки поражения выражены очень слабо, человек может даже не замечать того, что его центральное зрение постепенно ухудшается. Людям в возрасте рекомендуются профилактические походы к глазному именно для того, чтобы застать макулодистрофию на сухой стадии развития.
Влажная форма
Макулодистрофия: характеристика заболевания
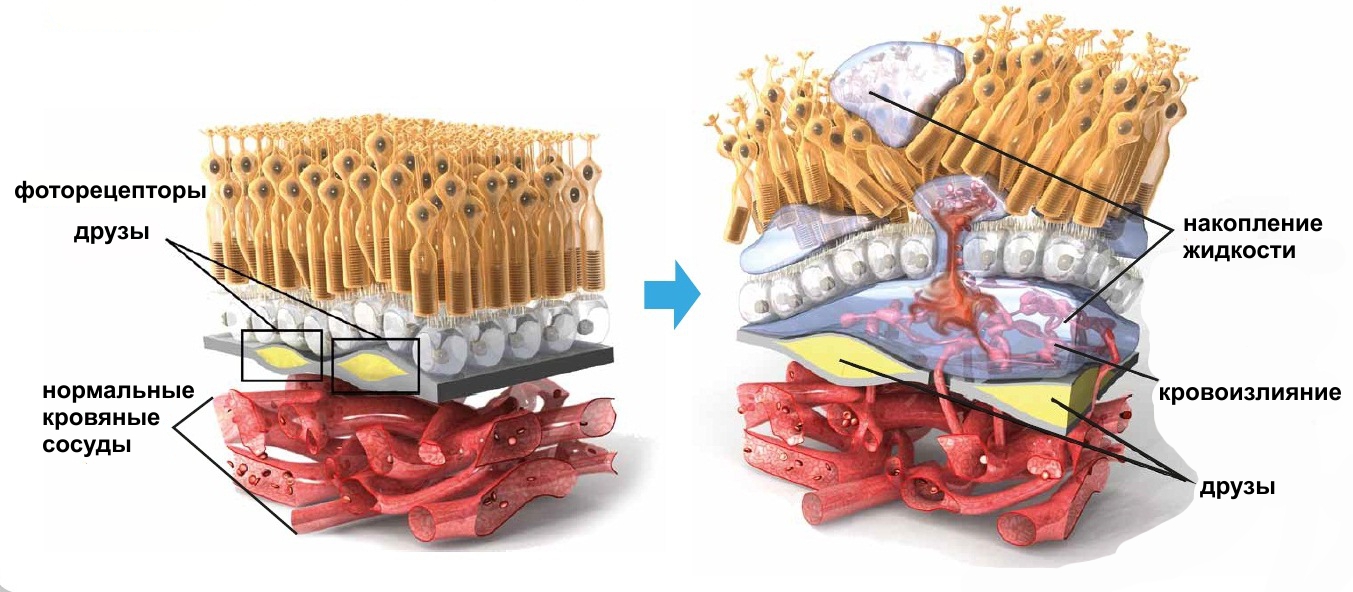
Зона макулы или желтого пятна располагается в самом центре ретины. В норме в ней отсутствуют кровеносные сосуды, а питание и газообмен происходят благодаря очень тонким капиллярам, которые расположены не в светочувствительном слое, а снаружи от него.
Чем старше человек, тем больше различных продуктов обмена веществ и шлаков откладывается между макулой и капиллярами, которые ее питают. Чтобы скомпенсировать недостаток кислорода и питательных веществ, ретина вынуждена медленно выращивать собственные сосуды, по которым кровь будет поступать к ней в достаточном объеме. Но полноценные сосуды вырасти в оболочке не могут, что и приводит к кровоизлияниям из-за их ломкости. В результате вместо того, чтобы питание тканей улучшилось, оно только ухудшается, так как очаги кровоизлияний, как и отложения продуктов обмена веществ, становятся помехой для нормальных обменных процессов.
Макулодистрофия – заболевание людей в возрасте, из-за чего ее также называют возрастной макулодистрофией (ВМД). Она диагностируется у людей младше 45 лет лишь в исключительных случаях. Зато ее можно обнаружить у 2% людей, чей возраст уже пересек отметку в 50 лет. По мере увеличения возраста риск заболеть лишь возрастает. Так, к 60 годам он равен уже 10%, а к 70 поднимается до 30%. После 75 признаки обнаруживаются у каждого третьего пациента!
Причины возникновения болезни
На сегодняшний день точные причины развития макулярной дистрофии сетчатки все еще не известны. Достоверно известно только то, что при заболевании истощаются клетки макулярной зоны, страдает центральное зрение без потери качества периферического, а подвержены ему в основном люди в возрасте.
Среди факторов, способствующих развитию недуга, помимо возраста фигурируют:
Симптомы макулодистрофии
К типичным ранним признакам, при появлении которых стоит посетить окулиста, относят:
Пациенты обычно в первую очередь обращают внимание на то, что стали хуже воспринимать информацию при чтении, перестали узнавать знакомые лица, стало сложнее работать с мелкими деталями, которые ранее не вызывали затруднений.
Важно помнить, что даже при изначально невыраженных симптомах ВМД обладает способностью к быстрому прогрессированию. В результате человек может потерять центральное зрение, что значительно снизит качество его жизни.
Диагностика
Для опытного офтальмолога не составляет труда диагностировать обратившемуся в больницу в возрасте макулярную дистрофию сетчатки глаза. В первую очередь доктор ориентируется на жалобы пациента. Подтвердить диагноз помогают различные исследования. Чаще всего рекомендуют выполнение:
Тест с помощью решетки Амслера можно пройти даже в домашних условиях, используя интернет-сайты или изготовленный своими силами листок для оценки.
Лечение
Лечение макулодистрофии сетчатки можно выполнять либо с помощью консервативных методик, либо оперативно.
Если у больного диагностирована сухая форма болезни, рекомендуется консервативная терапия. В каждом случае лечащий врач подбирает лекарственные средства индивидуально. Могут назначаться:
Однако все эти средства лишь замедляют процессы, но не лечат само заболевание. В связи с этим офтальмологи рекомендуют большее внимание удалять профилактике недуга.
Пациентам с влажной формой заболевания назначаются ингибиторы роста новых сосудов (Луцентис, Авастин). Эти препараты вводятся с помощью инъекций непосредственно в сетчатку. Помимо замедления роста новых сосудов лекарства помогают снять отечность, что позволяет улучшить общее состояние пациента, сохранить его зрение.
| Выбор лекарственных препаратов всегда осуществляется лечащим врачом. |
Самостоятельным подбором медикаментов заниматься не рекомендуется, так как это может привести к нежелательным реакциям и ухудшению общего состояния.
Оперативное вмешательство при макулодистрофии
Альтернативой медикаментозным средствам при влажной форме недуга служит лечение с помощью лазера. Процедуру выполняют в том случае, если консервативное лечение оказалось недостаточно эффективным, или если необходимо остановить кровотечение из поврежденных сосудов ретины.
Профилактика
Поскольку дистрофия – процесс, который сложно не только остановить, но и повернуть вспять, людям рекомендуется сосредотачивать внимание на профилактике. Чтобы снизить вероятность с возрастом столкнуться с ВМД, рекомендуется:
Макулодистрофия – заболевание, при котором сохраняется периферическое зрение, а потому полная слепота больному не грозит, если у него нет сопутствующих патологий глаз. Однако недуг значительно снижает качество жизни, лишая человека возможности читать, выполнять мелкую работу. Даже если больной не лишается этих возможностей полностью, появляются значительные затруднения. Именно ради сохранения высокого качества жизни пациентам рекомендуется обращаться к врачу при первых же подозрительных симптомах!
Отечная макулопатия сетчатки глаза при диабете
Макулопатия – сложное офтальмологическое заболевание, основной причиной которого является сахарный диабет. Для предупреждения фатальных осложнений, вызванных прогрессированием макулопатии, пациенту необходима своевременная адекватная медицинская помощь:
Причины возникновения
Диабетическая макулопатия возникает вследствие развития генерализованной микроангиопатии – поражения сосудов, вызванного колебаниями уровня сахара в крови при заболевании диабетом. Усугубляющими негативное воздействие высокого уровня сахара на сосуды сетчатки факторами у диабетиков, принято считать:
Диабетическая макулопатия характеризуется поражением сосудов в области желтого пятна. Ее вызывает неконтролируемый подъем уровня сахара в крови, обусловленный сахарным диабетом. Симптомы заболевания могут иметь разные степени выраженности вне зависимости от стадии заболевания.
Данное состояние требует скорейшей оценки и динамического наблюдения специалистами, так как существует высокий риск внезапного ухудшения зрительной функции.
Для ведения пациентов с отечной макулопатией необходимо четкое определение топографии вовлеченной в патологический процесс макулярной области.
Классификация и симптомы заболевания
Специалисты различают следующие типы диабетической макулопатии:
При отечной макулопатии происходит следующее: ткань сетчатки глаза значительно утолщается, развиваются ее кистозные изменения. Возникает облитерация, сопровождающаяся выраженным отеком, иногда с невозможностью определения местоположения фовеа.
Выполнение флуоресцентной ангиографии выявляет: точечную плюральную гиперфлуоресценцию микроаневризм; позднюю отечную гиперфлуорисценцию в большей степени выраженности, чем при клиническом осмотре.
При кистозной форме макулярного отека, данный участок определяется как лепесток цветка.
Такая макулопатия проявляется обширным отеком, который на флуорисцентной ангиографии в поздних стадиях определяется как диффузное окрашивание.
Диагностика
Основным диагностическим исследованием при диабетическом поражении глаз считается упомянутая ранее флуоресцентная ангиография ретинальных сосудов. Ее проведение дает возможность определения зон ишемии, областей активной фильтрации, кистовидных отеков, субретинальных неоваскулярных мембран, разрывов сетчатки. Ангиография определяет, возможность назначения лазерного лечения (коагуляции).
Фотографирование ретинальной области в цвете и с отсутствием красного цвета, дает возможность выявления диабетических изменений уже на начальных стадиях заболевания. В дальнейшем к данному исследованию прибегают для оценки результатов терапии и динамического наблюдения за процессом.
Лечение патологии
Лечение отечной макулопатии можно условно разделить на два этапа – консервативную терапию и лазерное лечение. Более эффективным методом, при этом, является лазерная коагуляция, правда, и она не может гарантировать стопроцентного положительного результата.
Наиболее серьезным патологическим изменениям в данной ситуации подвергается сетчатка пожилых пациентов с инсулинозависимым типом сахарного диабета. Именно поэтому у них особенно велик риск значительного снижения зрительной функции нередко вплоть до наступления слепоты.
Лечение заболевания, вне зависимости от его формы, требует исключения воздействия факторов, вызывающих патологические процессы в сетчатке глаза.
Профилактика
Основной профилактической мерой отечной макулопатии выступает поддержание компенсации сахарного диабета максимально длительно и стабильно. Пациентам с этим заболевание, необходимо тщательно контролировать уровень гликемии в лабораторных и домашних условиях, придерживаться эффективной терапии диабета сахарного. В зависимости от того насколько своевременно начаты такие мероприятия, может составляться долгосрочный прогноз течения болезни.
Для профилактики изменений непосредственно ретинальных сосудов, а также в лечебных целях, могут назначаться ангиопротекторы: дицинон, диваскан, ангини, трентал. Хотя при недостаточной компенсации нарушения углеводного обмена их действие оказывается малоэффективным.
Сахарный диабет – весомый аргумент, чтобы неукоснительно придерживаться специальной диеты, контролировать на постоянной основе уровень глюкозы в крови, обязательно принимать специальные лекарственные препараты, регулярно посещать офтальмолога с целью осмотра глазного дна.
Специалистами нашей клиники накоплен огромный опыт лечения пациентов с отечной макулопатией, в том числе, и диабетического происхождения. Благодаря технологической оснащенности центра, заболевание возможно выявить на самых ранних стадиях и получить своевременное современное лечение европейского качества. Кроме того, в нашей клинике существует услуга диспансерного наблюдения пациентов с диабетической макулопатией, ведение таких больных, организация долгосрочных мер профилактики развития патологического процесса.
Миопическая макулопатия глаза что это
Каждому пациенту, обратившемуся в нашу клинику, после тщательной диагностики подбирается оптимальная индивидуальная программа лечения с использованием всех возможных современных методик, позволяющих добиться максимального эффекта.
Лазерная коагуляция сетчатки
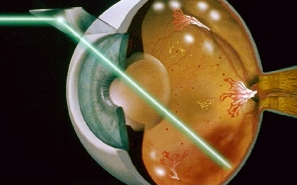
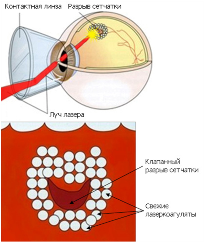
Операция профилактической периферической лазеркоагуляции сетчатки проводится для профилактики разрывов и отслойки сетчатой оболочки глаза в случае выявления дистрофических изменений сетчатки, обусловленных возрастом или некоторыми заболеваниями, а именно: миопией, астигматизмом, гиперметропией, а иногда и у людей с хорошим зрением.
Суть метода профилактической лазеркоагуляции – укрепление сетчатки в области дистрофических изменений тракционного, тракционно-атрофического типа. Воздействие лазерного луча на сетчатку вызывает образование надежной спайки. Кроме того, воздействие лазера благотворно влияет на питание сетчатки, снижая проницаемость сосудов; уменьшается отечность.
Перед проведением процедуры зрачок пациента расширяют с помощью препаратов-мидриатиков, что занимает не более получаса. Проводится капельная анестезия, после чего на глаз устанавливается специальная контактная линза, с помощью которой наводится лазерный луч. Во время проведения процедуры пациент наблюдает яркие зеленоватые вспышки, от которых несколько минут после операции остается ощущение, схожее с ослепленностью светом.
Особенно важен осмотр периферии сетчатки у беременных, так как от ее состояния зависит способ родоразрешения. При обнаружении «опасных» периферических хориоретинальных дистрофий (ПВХРД) на ранних сроках показано проведение лазерной коагуляции, и, если в течение всего срока наблюдения состояние сетчатки остается стабильным, возможно родоразрешение естественным путем. При позднем (после 30 недель) выявлении «опасных» ПВХРД показано кесарево сечение с последующей лазерной коагуляцией.
Лазеркоагуляция не улучшает и не ухудшает зрение, она предотвращает развитие дистрофии и препятствует отслоению сетчатки.
Интравитреальная инъекция Озурдекса
Озурдекс имплантируется в стекловидное тело и оказывает лечебное действие в течение длительного времени. Читать дальше
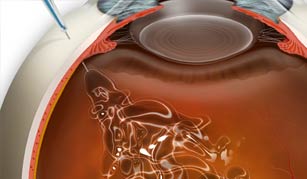
Лечение макулярной дегенерации сетчатки
Это изменение центральной части сетчатки, называемой макула. Макулярная дегенерация является серьезной причиной необратимого ухудшения зрительной функции. Макула отвечает за центральное зрение глаза, то есть позволяет нам видеть прямо перед собой.
Макулопатия является одной из основных причин потери зрения у людей в возрасте после 60 лет.
Макулярная дегенерация сетчатки является весьма коварным заболеванием, так как на ранних стадиях не имеет симптомов, но ее можно диагностировать до появления жалоб у пациента на снижение зрения. Чем раньше заболевание будет распознано, тем больше шансов на выздоровление.
Виды макулопатии:
Сухая макулопатия
Составляет 90% всех случаев возрастной дегенерации сетчатки. Характеризуется образованием желто-белых депозитов (друзов) под сетчаткой. Лечение происходит путем приема витаминов, антиоксидантов и цинковых биодобавок, которые могут замедлить процесс развития заболевания. Учитывая то, что заболевание имеет прогрессирующий характер, то сухая макулопатию может перейти во влажную форму макулярной дегенерации сетчатки.
Влажная макулопатия
Характерна формированием аномальных сосудов, легко теряющих плазму (жидкий компонент крови) и ломающихся, вызывая кровоизлияния в сетчатку. Многократные кровоизлияния с последующими попытками самозаживания тканей, влекут за собой формирование фиброзного рубца в центральной области, что ведет к потере зрения.
Симптомы влажной макулопатии:
Как лечить макулопатию?
На сегодняшний день существует несколько методов лечения влажной формы макулопатии. Одним из них является инъекция препарата Луцентис, вызывающая прекращение формирования и частичное исчезновение новообразованных под сетчаткой сосудов.
Препарат «Люцентис» способен улучшать зрение у больных с влажной формой макулопатии. 85 % пациентов, которых лечили «Люцентисом» получили положительный эффективный результат (по данным Департамента организации здравоохранения Американской Академии Офтальмологии). Препарат вводится с помощью микроиглы в полость стекловидного тела, предотвращает образование в глазу новых патологических кровеносных сосудов, и высушивает те сосуды, которые уже начали протекать.
Офтальмологи разных стран доказали эффективность внутриглазных инъекций «Люцентиса».
На видео ниже вы можете увидеть видео-анимацию лечения макулярной дегенерации сетчатки с помощью преперата Луцентис.
Отечная макулопатия сетчатки глаза при диабете и её лечение
Главной причиной возникновения такого тяжелого офтальмологического заболевания как макулопатия является некомпенсированный сахарный диабет. Фактически, это проявление генерализованной микроангиопатии, вызванной гипергликемией, которое выражается поражением сосудов сетчатки на клеточном уровне.
Правильная организация лечения заболевания является залогом развития тяжелых офтальмологических осложнений в будущем, которые могут привести к развитию необратимой слепоты. В нашей клинике имеются все возможности для быстрой эффективной терапии или лазерного хирургического лечения.
Причины возникновения
Отечная макулопатия – это следствие ряда системных заболеваний и состояний, чаще — диабета, но не всегда. Факторами риска ее развития является:
Для диабетической макулопатии характерно поражение сетчатки в области желтого пятна (макулы), при котором страдает центральное зрение. При этом проявления могут возникать вне зависимости от степени тяжести основного заболевания.
Макулярная область – это дифференцированная зона сетчатой оболочки глаза диаметром 3500 — 5000 мкм. Она немного сдвинута к виску от диска зрительного нерва и отклонена от края ДЗН на 1500-2000 мкм.
Классификация и симптомы заболевания
Диабетическая макулопатия имеет несколько форм течения патологического процесса, сопровождающихся характерными проявлениями. Среди них:
Диагностика
Для диагностирования диабетической макулопатии основным методом исследования становится флуоресцентная ангиография сосудов сетчатки (ФАГ). Она позволяет определить зону отека, выявить участки ишемии и активные точки фильтрации, обнаружить разрывы сетчатки и субретинальные неоваскулярные мембраны. После ее проведения, специалист дает прогноз на возможность проведения пациенту лазерной коагуляции пораженных зон.
Выполняемое при ангиографии фотографирование сетчатки глаза в цвете и на бескрасном фоне, дает возможность регистрации и выявления патологических изменений сетчатой оболочки диабетического характера. Их обнаружение возможно даже на начальных стадиях диабетической макулопатии, что очень важно для своевременного начала лечения. Кроме того, данный вид офтальмологического исследования позволяет контролировать результативность лечения и вносить необходимые изменения.
Результаты ангиографии сетчатки (ФАГ)
Проведение пациенту флуоресцентной ангиографии выявляет гиперфлуоресценцию микроаневризм точечного характера. Кроме того, обнаруживается более выраженная поздняя отечная гиперфлуоресценция.
При этом, макулярный отек имеет кистозную форму, вся его зона выглядит как «цветочный лепесток».
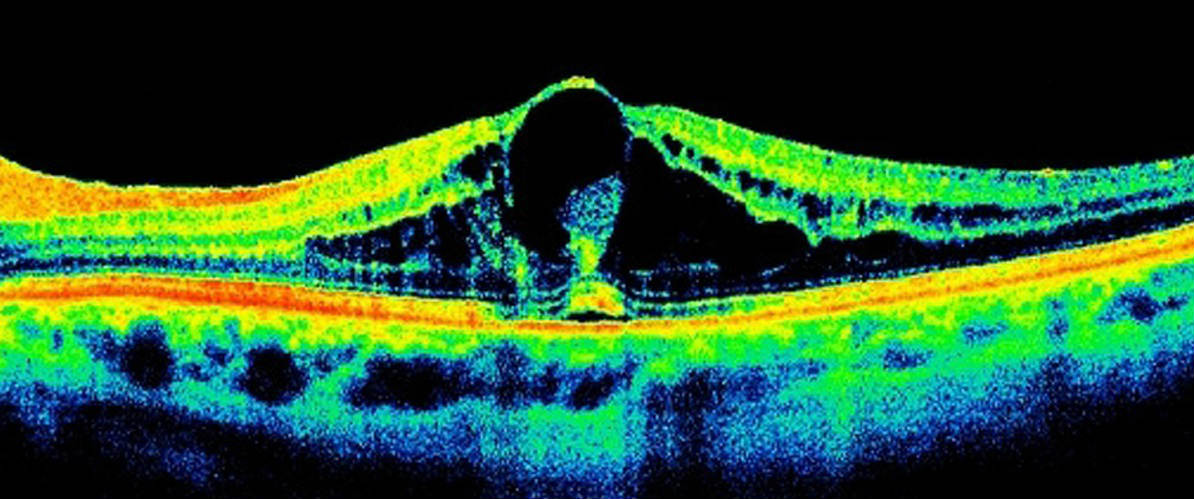
При отечной форме заболевания выявляется четкое и значительное утолщение сетчатки (определяется на оптической когерентной томографии — ОКТ), с патологическими изменениями кистозного характера. Возникает зона облитерации с выраженной отечностью. Иногда это сопровождается невозможностью определения локализации фовеа (центральной ямки сетчатки).
Главный врач клиники — профессор Шилова Т.Ю. с пациентом
Лечение и профилактика
Лечение диабетической макулопатии, вне зависимости от ее вида и формы, всегда направлено на исключение главного фактора, вызвавшего поражение сетчатки – устранение гипергликемии и компенсацию процесса сахарного диабета.
Лечебные мероприятия по устранению последствий условно делятся на консервативную терапию и лазерное и хирургическое лечение. При этом, наибольшим эффектом обладает лазерная коагуляция сетчатки и интравитреальное введение анти-VEGF препаратов (Луцентис, Эйлеа, Озурдекс) в полость стекловидного тела, хотя гарантировать 100% результат по восстановлению зрения они, к сожалению, не могут. Чем раньше больной обратится к врачу — тем лучше будет прогноз. Не затягивайте с обращением к профессионалам!
При выявлении заболевания на ранних стадиях, именно фокальная лазерная коагуляция, показывает отличные результаты, когда наступает процесс стабилизации состояния сетчатой оболочки.
Следы лазерной коагуляции в макулярной области
Кроме того, в качестве консервативной терапии заболевания, пациентам назначается прием препаратов ангиопротекторов и средств, улучшающих микроциркуляцию (Трентал, Дицинон и пр.), хотя их действие не обладает достаточным эффектом, особенно в случаях неудовлетворительной компенсации углеводного обмена.
Основными профилактическими мерами развития макулярного отека сегодня является поддержание максимально длительной стабильной компенсации сахарного диабета. Для этого необходим тщательный контроль уровня сахара крови и выполнение всех рекомендаций эндокринолога. Подобные мероприятия необходимо проводить уже на ранних стадиях заболевания. Посещение офтальмолога минимум 2 раза в год является обязательным!