за что нас убивают коронавирусом
Эксперты рассказали, как коронавирус убивает человеческий организм
Каждый день по всей планете регистрируют новые случаи заражения COVID-19. По данным Всемирной организации здравоохранения (ВОЗ), болезнь уже выявили у почти двух миллионов человек, из которых более 123 тысяч стали жертвами коронавируса. Разные страны принимают беспрецедентные меры по сдерживанию инфекции, в числе которых всеобщая самоизоляция населения. Тем не менее до сих пор не все люди осознали опасность, с которой столкнулись. Разбираемся, почему в зоне риска находится каждый из нас, а также как коронавирус убивает человеческий организм.
Как коронавирус попадает в организм и убивает его
Фото: портал мэра и правительства Москвы/Денис Гришкин
Член-корреспондент РАН, заместитель директора по научной работе Университетской клиники МГУ имени Ломоносова Симон Мацкеплишвили напомнил, что коронавирус SARS-CoV-2 попадает в человеческий организм через слизистые оболочки. Также существует риск заражения воздушно-капельным путем, что происходит, когда заболевший человек чихает или кашляет. В результате этого из его дыхательных путей выбрасывается аэрозольное облако с мельчайшими частицами жидкости, содержащими вирус.
«Вне зависимости от способа заражения вирус попадает в дыхательные пути и проникает в клетки, к которым смог «подобрать ключ». Сам по себе коронавирус похож на колючий шар с шипами. Этими шипами он связывается с определенным белком нашего организма, который называется ангиотензинпревращающим ферментом 2 (АПФ2), и, соответственно, может инфицировать только те клетки, на поверхности которых этот белок есть, в частности клетки легочного эпителия, которыми выстланы альвеолы легких», – пояснил специалист в беседе с Москвой 24.
После того как вирус попадает в клетки альвеол, он начинает быстро размножаться, отметил Мацкеплишвили.
Кроме того, по словам специалиста, коронавирус обладает специфическим влиянием на лимфоциты: уменьшает их количество, а также снижает сопротивляемость организма к инфекциям. Все это приводит к тому, что ткань легких, поврежденная SARS-CoV-2, становится мишенью и для бактерий, которые более-менее мирно обитают в дыхательных путях, активизируясь при малейшей возможности.
«В итоге развивается тяжелая вирусно-бактериальная пневмония. Важно сказать, что она развивается не у всех пациентов. Предрасполагающими факторами являются сопутствующие заболевания легких, пожилой возраст, сахарный диабет, сердечные недуги», – отмечает Мацкеплишвили.
В этот момент на выручку организму приходит иммунная система, которая начинает бороться не только с вирусом, но и с бактериями, накапливающимися в легких.
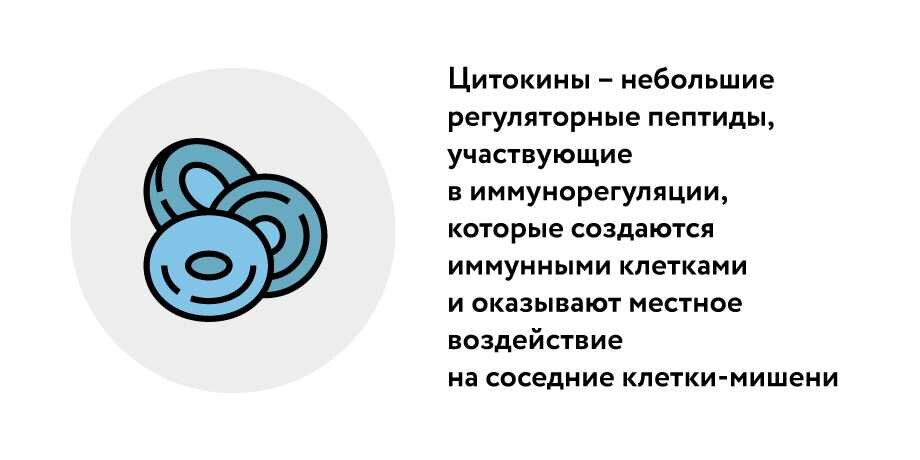
По словам Мацкеплишвили, этот процесс приводит к массивному повреждению легочной ткани, в том числе не пораженной вирусом или бактериями. Помимо этого, цитокины приводят к расширению сосудов и накоплению жидкости в легких, развивается интерстициальный или некардиогенный отек легких.
Фото: Агентство «Москва»/Александр Авилов
«Все это приводит к нарушению главной функции легких – насыщения крови кислородом, в результате чего состояние больного резко ухудшается, развивается острый респираторный дистресс-синдром», – подчеркнул врач.
В свою очередь, профессор РНИМУ имени Пирогова, врач-пульмонолог Александр Карабиненко пояснил Москве 24, что заболевания, вызванные вирусной инфекцией органов дыхания, действительно могут заканчиваться тяжелой пневмонией. Однако при коронавирусе такие осложнения наблюдаются чаще.
«Но, к счастью, больше чем в 90% случаев идет легкая форма течения болезни, не требующая госпитализации», – пояснил специалист.
По словам Мацкеплишвили, основным методом лечения при остром респираторном дистресс-синдроме является искусственная вентиляция легких либо экстракорпоральная мембранная оксигенация, когда «кровь насыщается кислородом за пределами организма, забирается и возвращается через специальные трубочки». Кроме того, медики параллельно снижают активность патологического процесса в легких с помощью антител и гормонов.
«При пневмонии совместное действие иммунитета, прямой противоинфекционной терапии в виде антибиотиков и (при наличии) противовирусных препаратов, вспомогательного лечения приводит к тому, что человек выздоравливает», – объяснил врач.
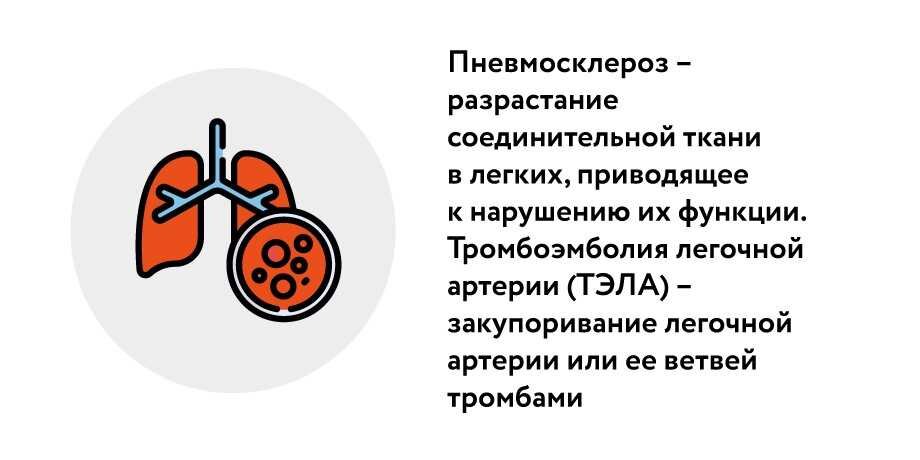
Однако, по мнению Карабиненко, даже выздоровевший пациент после тяжелого течения болезни может получить серьезные осложнения. «Такие как тяжелый пневмосклероз, легочно-сердечная недостаточность, тромбоэмболия легочной артерии и так далее. Все это может быть, но только в тех ситуациях, когда люди имеют дополнительные условия для этих осложнений», – заключил пульмонолог.
Можно ли переболеть без последствий?
Фото: Агентство «Москва»/Александр Авилов
Как заявляют специалисты, тяжелая форма заболевания возникает чаще у пациентов, которые имеют сопутствующие заболевания, например, сахарный диабет, болезни сердца, астму или онкологию. Мацкеплишвили добавил, что с учетом этого половина людей переболеет COVID-19, практически «ничего не почувствовав».
По его словам, у таких пациентов после попадания вируса в организм иммунная система начинает эффективно с ним бороться и в большинстве случаев побеждает.
«Если же иммунная система не справляется, особенно если человек заразился очень большим количеством вирусных частиц (как и происходит у врачей, работающих в условиях максимальной вирусной нагрузки), болезнь будет протекать тяжелее, вплоть до развития пневмонии. Поэтому крайне важно постараться не встретиться с коронавирусом вообще, тогда все вышеуказанные осложнения пройдут стороной. И все будет хорошо», – заключил собеседник Москвы 24.
По данным ВОЗ на 15 апреля, коронавирусом в мире заражено уже более 1,9 миллиона человек, порядка 123 тысяч скончалось от инфекции. Больше всего больных COVID-19 выявлено в США, Испании, Италии и Германии. В России зарегистрировано 24 тысячи 490 случаев инфицирования. Победить болезнь удалось 1 986 пациентам, в то время как 198 человек стали жертвами инфекции.
«Омикрон», рожденный ВИЧ: Врачи ЮАР уже знают, кого убьет новый штамм
Крепкие молодые парни не могут встать со стула, у детей наблюдается бешеный пульс
Известный российский вирусолог, член-корреспондент РАН, заведующий лабораторией пролиферации клеток Института молекулярной биологии имени В. А. Энгельгардта Петр Чумаков в интервью URA.RU сделал предположение, что омикрон-штамм коронавируса мог образоваться у ВИЧ-инфицированного человека.
«Дельта-штамм вышел из Индии, а там очень низкая санитария, очень много ослабленных людей, страдающих всякими болезнями. И там тоже появляются разные варианты (ковида). А сейчас в Африке возник новый — омикрон (штамм). В будущем, возможно, еще какие-то другие варианты там будут возникать. „Омикрон“ мог появиться у ВИЧ-инфицированного человека с ослабленным иммунитетом. У таких заболевших новые варианты появляются с большей частотой», — пояснил свою точку зрения Чумаков.
По мнению Петра Михайловича, попавший «в организм иммунодефицитного больного, он (коронавирус) гораздо дольше может там находиться и не вычищается иммунной системой: она слабая». В этом плане «иммунодефицитные больные являются очень опасным резервуаром для появления новых вариантов».
Другими словами, были правы те вирусологи, которые утверждали, что новый коронавирус обладает опасным потенциалом мутаций, тогда как уникальные достижения медицины, позволяющие поддерживать жизнь в тяжело больных людях, могут сыграть с человечеством дурную шутку.
Однако так ли страшен «омикрон», как его малюют СМИ, с ссылкой на ВОЗ?
Главный специалист по инфекционным заболеваниям США, доктор Энтони Фаучи, сообщил президенту Джо Байдену в воскресенье, что потребуется около двух недель, чтобы получить окончательную информацию о новом варианте коронавируса «омикрон». Да, новый штамм имеет 32 мутации в спайковом белке, который взаимодействует с человеческими клетками при попадании в организм. Но, по заявлению Фаучи, остается неясным, делают ли эти мутации коронавирус более трансмиссивным или могут ли мутации помочь ему обойти иммунную защиту, сформированную вакцинами?
Сейчас медицинские топ-чиновники во всех странах пытаются успокоить народ. Ведь еще вчера власти в самых разных странах утверждали, что виден свет в конце туннеля под названием «ковидная пандемия». Осталось лишь привить отказников, и все вернется к прежним безмятежным временам. Но что-то опять пошло не так.
Между тем, профессор Барри Шуб, советник правительства ЮАР по вопросам, связанным с пандемией, сегодня, похоже, один из тех, кто знает об «омикроне» больше всех. «У нас никогда не было ничего подобного ни в одном из вариантов. Таким образом, это совершенно новый вариант, не связанный ни с одним из других вариантов, он находится на своей собственной эволюционной ветви, полностью отделенной от других», — сказал он.
Все это бросает тень на уже действующие вакцины от коронавируса, хотя тот же Энтони Фаучи поспешил успокоить общественность, пояснив, что существующие вакцины, вероятно, обеспечат определенную степень защиты от тяжелых случаев COVID-19, и повторил свою рекомендацию «делать прививки».
Конечно, слово «вероятно» напрягает. Месседж Фаучи следует понимать так: может и помогут (вакцины), а может, и нет. Впрочем, в логике главного по коронавирусу в Штатах чиновника здравый смысл все-таки есть. Дельта-штамм никто не отменял, и не факт, что «омикрон» его вытеснит. Это ровно тот случай, когда любая, пусть и несовершенная защита лучше, чем ее отсутствие.
И вообще, когда речь идет о новой болезни, то врачи придерживаются правила «лучше перебдеть, чем недобдеть». Можно не сомневаться, что именно по этой причине Всемирная организация здравоохранения, узнав о 32 мутациях в спайковом белке, буквально через 72 часа после обнаружения классифицировала новый штамм «омикрон», как вызывающий беспокойство вариант. Напомним, потребовалось около двух месяцев, чтобы ВОЗ присвоила этот же статус дельта-штамму.
По той информации, которая есть на текущий момент, до 90% новых случаев заболевания в южноафриканской провинции Гаутенг, где обнаружен «омикрон», вызваны новым штаммом коронавируса. Это означает, что дельта вытесняется, что, безусловно, ухудшает ситуацию. По словам министра здравоохранения ЮАР Джо Фахла, конкретно «омикрон» является причиной экспоненциального роста инфицированных.
Хорошая новость, однако, заключается том, что омикрон-штамм обнаруживается ПЦР- тестами. Вторая хорошая новость заключается в том, что вирусологи уже накопили нужный опыт, чтобы отреагировать на новую угрозу. По срокам это означает, что нужно, повторимся, где-то две недели, чтобы понять реальную степень опасности, еще примерно 1,5 месяца на адаптацию уже имеющихся вакцин и еще 3 месяца на запуск их в производство.
Том Пикок, вирусолог Имперского департамента инфекционных заболеваний Великобритании, написал во вторник в «Твиттере», что особенность «омикрона», в отличие от других штаммов коронавирусов, заключается в сильнейшем изменении спайкового белка, тогда как другая часть фактически не претерпела изменений.
«Мутационный профиль омикрона предполагает потенциально значительное преимущество в передаче, — вторит ему эпидемиолог Кристиан Элтхауз. — Но можем ли мы уже что-то сказать об иммунном уклонении?» Судя по всему, ответ на этот вопрос пока неизвестен, что не скажешь о скорости распространения заразы.
Газеты ЮАР пишут, что «мониторинг сточных вод на предмет вирусной нагрузки оценивает масштабы вспышки. Всего за несколько дней в Претории к северу от Йоханнесбурга вирусная нагрузка, обнаруженная в сточных водах, достигла аналогичного уровня, как и пик „дельты“ (которому на это потребовались месяцы). Это, по крайней мере, указывает на то, что передача (заразы) может быть удивительно быстрой».
И в самом деле, американские медики фиксируют совершенно экстраординарную статистику. Президент ЮАР Сирил Рамафоса в обращении к нации сказал, что число положительных случаев в Южной Африке выросло в 4.5 раза менее чем за неделю. Это просто невероятно большой скачок, ранее нигде не наблюдаемый в мире.
Отметим, что уже есть записки южноафриканских врачей о больных «омикроном». В частности один из них, доктор Коитси сообщила, что первыми основными ее пациентами, чьи ПЦР-тесты оказались положительными с последующей идентификацией «омикрона», были молодые мужчины, которые жаловались на невероятную усталость. Они буквально не могли встать со стула, настолько были слабы. Половина из них была вакцинирована, хотя ранее преобладали невакцинированные. У детей, к слову, отмечался очень высокий пульс, но улучшения наступали уже через пару дней.
Та картина, которая уже наблюдается в больницах ЮАР, свидетельствует о более опасном риске для сердечников и диабетиков по сравнению с больными, зараженными дельта-штаммом. Доктор Коитси предупредила о высокой вероятности кризисов общественных здравоохранений в разных странах, куда проникнет зараза. Медики столкнутся с более высокой частотой тяжелого течения болезни. Она призывает носить маски и мыть руки — похоже, на сегодня это все, что есть у человечества в качестве защиты от «омикрона». Спасают ли от него вакцины, покажет время.
«Заболела вся семья, кроме меня»: вирусолог рассказал, кого щадит коронавирус
Закономерности в этом вопросе пока не выявили
Ситуации, когда коронавирус укладывает целые семьи, случаются сплошь и рядом, однако почти всегда в семье находится кто-то, кто отделывается «легким испугом». Казалось бы – люди живут вместе, едят из одной посуды, дышат одним воздухом, но один член семьи заболевает, а другой – нет. До сих пор ученые не могут объяснить такую избирательность SARS-CoV-2, обсуждаются лишь версии. Одна из них заключается в том, что нечувствительными к «короне» людей делают определенные мутации в генах.
Из описанных пациентами историй следует, что никто из них внутри квартиры не соблюдал мер социальной дистанции, не изолировался дома, даже не носил масок – но каким-то образом вирус берег их. Кого-то он щадит до сих пор, кого-то прихватывает, когда какие-то, неизвестные ученым условия складываются в его пользу.
О том, почему кому-то везет и можно ли установить таких людей по каким-то анализам, «МК» поговорил с известным иммунологом, директором контрактно-исследовательской компании Николаем Крючковым.
— А есть ли более сложные версии?
— Конечно. Для заражения очень важна вирусная нагрузка: как часто вы общаетесь с заболевшим, сколько вируса он выделяет, работает ли в доме кондиционер или открыты окна. Чем меньше вируса в вашем поле общения, тем меньше шансы заразиться. Очень важно, насколько сильна у человека система врожденного иммунитета, который представляет собой первую линию обороны. Это в том числе интерфероновая система – так называемые натуральные клетки-киллеры, которые не заточены на распознавание конкретного возбудителя, а защищают организм от всех нежелательных агентов. Эта система включает аналоги антител, направленные на определенные типы антигенов. И у кого-то эта линия защиты сильнее, а у кого-то слабее.
— В мире пытаются изучать роль генетических особенностей человека, которые могли бы защитить от коронавируса. есть ли какие-то прорывы в этой области?
— Да, работы были. И некоторые генетические особенности, которые в теории могут давать защиту, можно предположить. Но я бы сильно не рассчитывал на то, что обладатели какого-то конкретного набора генов защищены от заражения коронавирусом. Пока мы не можем вычленить явных признаков, которые дают выраженную защиту. По другим вирусам некоторые генетические факторы установлены. Например, есть определенная, очень редкая мутация, которая делает человека неуязвимым перед ВИЧ. Или, например, в Африке распространена серповидно-клеточная анемия. При одной из форм эритроциты крови становятся дефектными – и малярия в них жить не может. То есть, больные этой формой, которая в Африке имеет широкое распространение, устойчивы к малярии
Но в плане коронавируса поиски пока лишь продолжаются. Да, выявлен ряд генетических особенностей, которые приводят к большей и правильной активизации врожденного иммунитета, что теоретически может повышать защиту против коронавируса. Но это тоже не гарантия, а просто снижение индивидуальных рисков. В этой области пока понимания нет и боюсь, скоро не появится.
Между тем, в сентябре в журнале Science коллектив ученых опубликовал научную работу о том, что мутация гена OAS1 позволяет иммунной системе избегать заражения. Ее обладатели практически невосприимчивы к коронавирусу, а если и заболевают им, переносят инфекцию легко.
Жуткий прогноз ученых: от коронавируса умрет 80% человечества
Вирус связан с затуханием иммунной системы организма
В ближайшие 10-15 лет от коронавируса может умереть более 80% человечества. Кроме совсем уж изолированных диких племён.
По одной из версий, пока ещё не до конца доказанной, но уже довольно жуткой, длительный иммунитет к коронавирусу вырабатывается лишь у 17% населения земли. Все остальные будут болеть и болеть, пока не вымрут.
О такой не слишком веселой перспективе для всех нас сообщил The Guardian со ссылкой на исследование ученых из Королевского колледжа Лондона.
Теперь понятны метания мировых правительств, переход на онлайн-режим как минимум до следующего года, жесткие ограничения во многих странах, ожидания коллапса в экономиках. Ничего ещё не закончилось. Вернее, так: все только начинается.
По словам экспертов, наибольшее содержание антител к вирусу фиксируется у пациентов через три недели после появления первых симптомов. Ученые отмечают, что у 60 процентов в этом промежутке замечен очень высокий уровень собственной защиты. Однако, затем иммунитет уменьшается. И в результате сохраняется всего лишь у 17 процентов пациентов. Уже через три месяца количество антител в крови у большинства испытуемых падало до такой степени, что у некоторых вовсе не смогли зафиксировать наличие хоть какого-то иммунитета.
Ведущий автор исследования Кэти Дорес считает, что опровержение теории о длительном сохраняющемся иммунитете к коронавирусу может оказать значительное влияние на процесс вакцинации в различных странах. То есть, признаться откровенно, создать вакцину возможно, вот только вакцинироваться бессмысленно. И коллективного, перекрестного, стадного иммунитета, при котором должны переболеть 60-70 %, чтобы остановить заразу, не будет тоже.
Какие доказательства у этой теории? Незадолго до этого ученые из Института вирусологии Уханя обнаружили, что у переболевших COVID-19 пациентов уже появились длительные сбои иммунитета. Медики провели исследование воздействия коронавируса на лимфоциты — клетки крови, отвечающие за иммунитет. И выяснилось, что лимфопения (временное или стойкое снижение уровня лимфоцитов в крови) является типичным симптомом COVID-19.
То есть, если ничего не изменится, в течение нескольких ближайших десятилетий от коронавируса должна будет умереть большая часть планеты. Да, как в своё время от чумы. Нет, люди не скончаются в одночасье, но с каждым очередным всплеском эпидемии их сопротивляемость будет все слабеть, иммунная система не сможет восстановиться, а легкие все больше и больше станут замешаться фиброзной тканью.
Даже самые здоровые и крепкие в таком режиме выдержат максимум 4-5 витков заболевания.
Но так и сейчас для большинства он не смертелен. Речь идёт не о том, что он убьёт сразу, просто этот процесс растянется по времени и организм сам не выдержит таких колебаний.
В этом случае, считают многие эксперты, вероятно, может помочь только действенная противовирусная терапия, а не вакцинация.
Хотелось бы верить, что это очередная страшилка про коронавирус, которых за последние полгода появилось великое множество.
Но российские эксперты, к которым я обратилась за комментариями, развели руками: слишком мало времени прошло, чтобы судить с определенностью, что будет, а чего нет.
Вопрос же о повторном заражении пока открыт: есть подозрительные случаи по всему миру, когда люди, переболевшие коронавирусом, заболевали снова, но не ясно, новое ли это заражение или тот же самый вирус, который до конца не ушёл и реактивировался.
Жанна ШМИДТ, патолог:
Скорее всего, как я думаю, человечество не будет заражаться снова и снова, просто сам вирус никуда не денется, он останется в организме в затухшем состоянии. Примерно так, как это происходит с вирусом герпеса. А выработанные организмом специфические антитела временно блокируют его циркуляцию в крови. Но сам вирус, соединившись с рецептором, уже внедряется в клетку, нарушает процессы её функционирования. Это действительно нагрузка на иммунную систему в общем и целом.
Однако пока до конца свойства нейтрализующих антител не изучены. Устойчивость их к другим агентам не известна. Исследования во всем мире активно продолжаются.
Пока коронавирус продолжает своё мрачное шествие по России, страсти по вакцинации не утихают. Противники приводят сотни аргументов. А тут ещё и ажиотажный спрос на определённый вид медикаментов, например вакцину «КовиВак». Как реагировать на бурное информационное пространство? Где правда, где ложь? Ответы на вопросы в студии программы «Вакцина правды» вместе с ведущей «Первого русского» Олесей Лосевой искал заведующий кафедрой инфекционных болезней и эпидемиологии РНИМУ имени Пирогова профессор Владимир Никифоров.
Почему стал так востребован «КовиВак»?
Олеся Лосева: – В последнее время наблюдается ажиотажный спрос на вакцину, созданную в Федеральном научном центре исследований и разработки иммунобиологических препаратов имени Чумакова, – «КовиВак». Недавно возникли какие-то сумасшедшие очереди именно за этим препаратом, но он очень быстро закончился. С чем связан такой ажиотажный спрос именно вот на эту вакцину?
Владимир Никифоров: – Я могу дать несколько ответов на этот вопрос. Прежде всего «КовиВак» – это классическая вакцина: берём вирус-агент, при этом отбирается самый «злющий» и накапливается большая его масса. Потом этот вирус аккуратно убивают, но так, чтобы он остался целым. И вот этот свежий «трупик» вводится человеку, чтобы получить адекватный иммунный ответ. Именно с этого начиналась иммунология – обманывая иммунную систему, вводится не способный размножаться, аккуратно убитый агент.
– А «КовиВак» тоже двухкомпонентная вакцина, как и «Спутник V«?
– Изначально предполагалось, что она будет двухкомпонентной, хотя сейчас пошли разговоры, что вакцина эта однокомпонентная. Но проблема в том, что коронавирус отнесён к высокому классу патогенности. И для того чтобы создать против него вакцину, необходимо накопить вирус в большом объёме, а это достаточно опасно.
То есть должна быть герметичная лаборатория с отрицательным давлением внутри, специалисты должны работать в скафандре с положительным подскафандровым давлением. Это значит, что необходимы специальные площадки, где этот вирус выращивается. И основная сложность заключается в обеспечении безопасности работы с исходным материалом.
А объяснить интерес народа именно к «КовиВаку» можно тем, что к классическим разработкам, с которых начиналась наука вакцинология, больше доверия.
– В чём разница между «Спутником V«, «ЭпиВакКороной» и «КовиВаком»?
– По большому счёту ни в чём. Все три вакцины призваны обмануть иммунную систему, заставить её накрутить тела на настоящий вирус, вводя в организм «подделку». Сами вакцины разные.
Довольно сложная система у «Спутника V», в котором используется «транспортная тележка» в виде аденовируса, то есть это такая генно-инженерная разработка, в которую внесли нуклеиновую кислоту коронавируса. Но не целиком весь коронавирус, а только один его белок, отвечающий за шип, которым вирус прикрепляется к лёгочной ткани. Эта нуклеиновая кислота, попадая в организм, заставляет его вырабатывать антитела, которые нас и защищают.
Новосибирская «ЭпиВакКорона», насколько я знаю, полностью синтетическая, современные генно-инженерные технологии позволяют собрать вакцину так же просто, как лего.
– Сообщалось, что на Западе стали проводить такие эксперименты: допустим, в качестве первого компонента вводят человеку Pfizer, а в качестве второго – любую другую вакцину, например AstraZeneca. Предполагается, что таким образом можно добиться более высокой устойчивости организма к всевозможным штаммам коронавируса. Насколько достоверна такая информация?
– Я думаю, что принципиальной разницы нет, направленность у всех вакцин одинаковая. Так что можно и комбинировать.
«Ни одна вакцина не работает со 100%-ной эффективностью, но. «
– А что вы скажете по поводу заявления главы Роспотребнадзора Анны Поповой, которая считает, что вакцинировать надо всё-таки 100% населения?
– Возможно, госпожа Попова – единственный человек в мире, способный добиться такого уровня вакцинации. На самом деле это нереально. Есть немало людей, которым вакцинация противопоказана. К тому же есть законы эпидемиологии, согласно которым, чтобы прервать процесс распространения вируса, достаточно привить 95% населения.
Кроме того, ни одна вакцина не работает со 100%-ной эффективностью, но при этом нет никаких осложнений. Это враньё.
– А кто попадает в эти 5%, кому противопоказана вакцинация?
– Абсолютных противопоказаний, я думаю, нет. Если только у человека на вакцину нет реакции в виде анафилактического шока. Но единственная вакцина, от которой вообще нет противопоказаний, – это прививка от бешенства. От всех остальных какие-то медотводы будут.
– Сейчас много споров появилось вокруг вакцинации детей и беременных. Как вы к этому относитесь?
– Об этом должны говорить не эпидемиологи, а педиатры и гинекологи. У меня диплом по специальности «лечебное дело», я могу заниматься профилактикой и лечением заболеваний у взрослых людей – у тех, кому больше 18 лет. Меня, к примеру, педиатр лечить может, а я детей лечить не имею права. Поэтому я не могу касаться таких тонкостей, как вакцинация детей или беременных женщин.
Почему-то все стали вакцинологами и вирусологами
– Вот вы на себя такую ответственность не берёте, вы даже комментировать это по этическим соображениям отказываетесь. Но откуда же у нас столько появилось экспертов, которые даже не думают о том, чем могут обернуться их высказывания. Кому люди должны верить?
– Негативное отношение к вакцинам родилось у нас не с появлением коронавирусной инфекции – с ковидом мы столкнулись всего-то года полтора назад. А нелюбовь к вакцинации у некоторых людей прямо-таки врождённая.
– А как вы относитесь к тому, что сейчас, после открытия границ со многими странами, люди массово отправляются в отпуска и во многих аэропортах мы видим настоящее столпотворение? Ведь сотрудники обязаны перед регистрацией на рейс проверить массу документов – ПЦР-тесты и так далее. И по прилёте тоже масса народа скапливается в аэропортах, к тому же у многих спущены маски из-за духоты. Это ли не рассадник инфекции?
– Перед тем как вводить какие-то ограничительные меры, надо было хорошенько всё продумать, чтобы избежать подобных неприятностей. А у нас сначала введут запрет, а потом начинают исправлять ошибки.
Разве нельзя было предвидеть, что из-за проверок возникнет скопление людей? Что будет немало поддельных QR-кодов и так далее, которые надо ещё и выявить? Наверно, сначала надо было всё предусмотреть и продумать, а потом устраивать эти проверки.
– А насколько безопасен самолёт с точки зрения распространения вирусной инфекции?
– Так же, как и метро.
– То есть можно предположить, что в сентябре мы получим очередную вспышку?
– По-хорошему, надо было всем давным-давно привиться. На «КовиВаке», которого нет, свет клином не сошёлся, да и нет существенной разницы между ним и другими вакцинами. А сейчас мы видим мутацию вируса. Но самая главная его часть, этот стыковочный узел – шип, обеспечивающий его адгезию – прилипание вируса к лёгочной ткани, он-то не мутирует.
Пока это помогает эффективности вакцин, они поэтому работают. Даже если у мутаций какие-то особенности появляются, вакцины будут работать и дальше. И так будет до тех пор, пока мутация вот этого шипа не коснётся.
Откуда взялся коронавирус?
– Коронавирус к нам пришёл, и ему у нас очень понравилось. Я не берусь судить, имеет ли он естественное происхождение или искусственное. Об этом можно долго спорить, но никто ничего друг другу не докажет, потому что доказательств никаких нет. Но неоспоримый факт – вирусу у нас понравилось и он оказался очень живучим и быстро адаптирующимся. К тому же у коронавируса и вирусов гриппа одна и та же «прокормочная база». Поэтому коронавирус фактически сожрал вирус гриппа. Поэтому в этом году эпидемии гриппа не было вовсе.
Конечно, это можно объяснить и тем, что многие люди носили маски. Но если с вирусом гриппа нам многое сейчас уже понятно, то с коронавирусом – не очень. Сейчас уже выходят 12-е по счёту рекомендации по лечению COVID-19. Полтора года назад начинали с нуля, лечить в общем-то научились. Но победить его в лечебном плане пока не смогли. И сейчас тоже есть тяжёлые формы протекания болезни, стали болеть молодые люди, да и жара на коронавирус никак не действует.
Случайно разбитая пробирка и «сбежавший» вирус
– А какая цель тогда? Эксперимент?
– Скорее всего, нет. Если судить по опубликованным работам, это была затея американцев: они специально изменили лёгкие подопытных хомячков, перестроили их под работу человеческих органов, а потом специально натравливали на них вирус. В результате получилось, что вирус оказался хорошо адаптированным к лёгочной ткани человека, а в его структуре появилась вставка из восьми аминокислот, идентичная части одного из человеческих белков. Для поражения, скажем, летучих мышей эта вставка не нужна. Зато для проникновения внутрь человеческой клетки коронавирус использует именно этот фрагмент.
Конечно, природа и сама может сделать всё что угодно. Она могла получить такую врезку, но не за год, не за полтора – за пару тысячелетий, может быть.
– Если исходить из того, что коронавирус рукотворный, то должно же быть какое-то противоядие. И оно в руках тех, кто хочет управлять миром? Вот такая минутка конспирологии.
– Тогда мы с вами совсем уже уходим в сторону теории заговора, уничтожения мира и так далее. Нет, я думаю, здесь просто исследователи проводили какие-то эксперименты, возможно, двойной направленности, не без прицела на военное использование.
Но «сбежал» вирус случайно, никто не собирался его специально в Ухане распылять. Хотя, если посмотреть на карту Китая, Ухань – просто идеальное место для распространения вируса дальше: этот город расположен в центре паутины железных дорог, которые расходятся от него во все стороны. Тем более там находится небезызвестная лаборатория. То есть всё как бы складывается в одну историю. Теоретически тут можно говорить о случайности – кто-то, к примеру, просто разбил пробирку с вирусом.
Если же это не случайность, то тогда надо признать, что пробирки кто-то специальной разбил, и именно в районе рынка, с которого всё началось? Скорее всего, это не так, а вот случайная лабораторная утечка возможна. Как сформулировано в законе Мерфи: «Если какая-нибудь неприятность может произойти – она обязательно произойдёт».
– Вы сказали, что коронавирус практически победил грипп. Надо полагать, что осенью нам уже не стоит прививаться от гриппа?
– Стоит. Грипп только немного задавлен, но никуда не делся. И как только он почувствует, что коронавирус начинает слабеть, то снова поднимет голову. И вот тогда-то нам придётся бороться сразу с двумя врагами.
Сейчас мы даже пока не можем предугадать, какой штамм вируса гриппа будет циркулировать этой осенью. Успокаивает, что от гриппа у нас есть четырёхвалентная вакцина. Есть ещё надежда на то, что у нас смогут создать такую вакцину, чтобы в одном шприце сидели антигены вируса гриппа и не входящие с ними в конфликт антигены коронавируса. Тогда можно будет делать всего одну инъекцию – по тому же принципу, как детям делают прививку КДС – от коклюша, столбняка и дифтерии.
– А ещё рекомендуют параллельно делать прививку пневмо-23 от пневмококковой инфекции.
– Всё верно. Ведь если человек слёг из-за коронавируса, то у него ковидное поражение лёгких, это не совсем пневмония. Во время лечения, чтобы избежать цитокинового шторма или респираторного дистресса, применяют сильные препараты. В какой-то мере они подавляют иммунитет и открывают ворота для вторичной инфекции, для стафилококков, стрептококков и прочей бактериальной дребедени.
Поэтому – да, стоит прививаться пневмо-23. К слову, на Западе этот препарат давно введён в график вакцинации, особенно для людей старше 65 лет.