железистая ткань молочной железы повышенной эхогенности что это значит
Железистая ткань молочной железы повышенной эхогенности что это значит
Эхоинтенсивность образования различают анэхогенную, гипоэхогенную, изоэхогенную или гиперэхогенную по сравнению с неизмененной подкожно-жировой клетчаткой. В отношении того, что считать стандартом для сравнения эхоплотности, нет единодушного мнения. Некоторые авторы указывают, что фоном для сравнения эхоплотности должна быть неизмененная железистая ткань. Однако железистая ткань с фиброзными элементами не является хорошей «точкой отсчета», поскольку любая структура, за исключением кальцификатов, будет являться гипоэхогенной по сравнению с железистой тканью.
Из литературы, посвященной УЗИ молочных желез, видно, что принятие в качестве фона эхоплотности жировой или железистой ткани используется в равной степени. Эхоплотность образования зависит от гомогенности составляющих его тканей. Простые кисты являются анэхогенными, потому что не содержат субстрата, способного отразить ультразвуковой луч. Сложные кисты содержат частицы, которые отражают ультразвуковой луч. что приводит к появлению гиперэхогенных участков. С другой стороны, карциномы могут быть анэхогенными. почти анэхогенными, гипоэхогенными или изоэхогенными по сравнению с жировой клетчаткой.
При инфильтративном росте опухоли ткань молочной железы без формирования очаговых образований становится изоэхогенной, смешанной эхогенности или даже гиперэхогеннои по сравнению с неизмененной железистой тканью.
Изменение формы и эхоструктуры молочной железы при компрессии
Одним из преимуществ УЗИ, проводимого в режиме реального времени, является возможность получения динамических изображений. После компрессии тканей датчиком сонографист может наблюдать изменение формы образования. Если форма изменяется, образование, скорее всего, является доброкачественным. Отсутствие изменения формы при компрессии, однако, не является значимым признаком, поскольку приблизительно 50% всех злокачественных и доброкачественных образований не меняют свою форму под воздействием компрессии.
Образования молочной железы, внутренняя эхоструктура которых при компрессии становится более гомогенной, с высокой вероятностью являются доброкачественными.
Солидные образования молочной железы могут обладать и другими соногра-фическими признаками. Помните, что использование набора признаков должно привести к классификации образования как доброкачественного, злокачественного или неопределенного.
«Выше, чем шире». Эта характеристика означает, что высота образования больше, чем поперечный или кранио-каудальный размер. Другим способом оценки этой характеристики является вычисление соотношения между продольным и поперечным размерами образования. Плоскости тканей молочной железы располагаются горизонтально при стандартном положении пациентки. Образования, которые «выше, чем шире», растут сквозь плоскости тканей и с наибольшей вероятностью являются злокачественными, чем образования, направление роста которых совпадает с плоскостью расположения тканей.
Возможности эхографии в диагностике диффузной фиброзно-кистозной мастопатии
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Введение
Как известно, мастопатия является важным звеном в цепи патологических изменений, приводящих к опухолевой пролиферации тканей молочных желез. При мастопатии с гиперплазией эпителия риск развития рака молочной железы увеличивается в 4 раза. Трансформация мастопатии в атипическую гиперплазию и рак может занимать от 10 до 20 лет. Поэтому пациентки с таким диагнозом должны подвергаться постоянному динамическому наблюдению.
В настоящее время наиболее распространенным методом исследования молочных желез является рентгеновская маммография. Оценивая возможности этого метода, нужно сказать, что точность его высока при исследованиях молочных желез с большим количеством жировой клетчатки, т.е. на фоне возрастной инволюции, и резко снижается, а иногда и сомнительна при оценке рентгенологически «плотных» желез, т.е. у молодых женщин и на фоне диффузной дисгормональной мастопатии. Кроме того, из-за наличия ионизирующего излучения противопоказаниями к рентгеновской маммографии являются молодой возраст пациенток (до 35 лет), беременность и лактация. Поэтому при исследовании пациенток с диффузными процессами в молочных железах на первое место выходит эхография как метод, не связанный с работой источника ионизирующего излучения, позволяющий оценить структуру молочных желез независимо от типа их строения и дающий возможность многократного динамического контроля у женщин всех возрастных групп.
Материалы и методы
Для решения поставленной задачи произведено эхографическое обследование молочных желез у 221 пациентки в возрасте от 21 до 72 лет. Обследовано 160 женщин с клиническим диагнозом фиброаденоматоз или диффузная мастопатия.
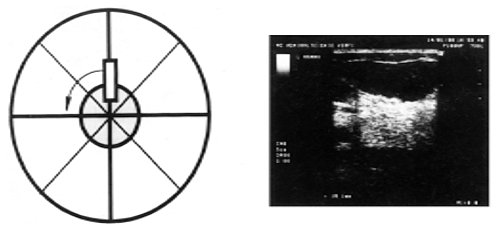
Рис. 1. Схема измерения толщины слоя железистой ткани молочных желез.
УЗИ молочной железы
Рак занимает ведущее место в структуре онкологической заболеваемости среди женщин. В диагностике рака молочной железы ультразвуковое исследование имеет существенное значение.
Исследование молочной железы выполняют с применением линейного датчика с частотой излучения 7,5–10 МГц. Какой-либо специальной подготовки пациентки к исследованию не требуется. Однако следует оговориться, что эхография предпочтительна для пациенток до 35 лет. Женщинам после 35 лет, особенно при больших размерах молочных желез и наличии жировой инволюции, обследование необходимо начинать с рентгеновской маммографии, которая у этой группы пациенток является более эффективней. Врачу, выполняющему исследование молочных желез данной возрастной группе больных, необходимо познакомиться с результатами маммографии, чтобы участки жировой инволюции в железе не были ошибочно приняты за патологические очаги.
Исследование выполняют в положении пациентки на спине. Также используют положение на боку вполоборота. Одноименную руку пациентка поднимает и в расслабленном положении кладет за голову. Молочную железу осматривают в радиальном направлении сканирования от периферии к центру, также используют продольное и поперечное сканирование. После этого отдельно осматривают субареолярную область.
Эхография молочной железы позволяет визуализировать кожу, премаммарную клетчатку, железистую ткань, связки Купера, ретромаммарную клетчатку, грудные мышцы, передние контуры костных отделов ребер, хрящевые отделы ребер, межреберные мышцы. Эхографическая структура молочных желез даже у практически здоровых женщин неодинакова. Так, у молодых женщин центральная часть молочной железы представляет собой зону однородной средней эхогенности, жировая ткань визуализируется в виде тонкого слоя низкой эхогенности. С возрастом увеличивается количество жировой ткани, эхогенность железистой ткани повышается. У женщин старше 40 лет в связи с атрофией железистой ткани и замещением ее жировой большая часть железы представлена зоной низкой эхогенности, которая прерывается более эхогенными тяжами, состоящими из соединительной ткани и остатков железистой. Участки жировой инволюции в такой молочной железе могут быть ошибочно приняты за патологические структуры.
Анализируя эхограммы при различных заболеваниях молочных желез, необходимо оценивать форму новообразования (правильная, неправильная), контуры (четкие, нечеткие, ровные, неровные), эхогенность (гиперэхогенная, средняя, гипоэхогенная, анэхогенная), внутреннюю структуру (гомогенная, гетерогенная), а также звукопроводимость образования (повышена, понижена, не изменена). Для рака молочной железы характерны округлая или неправильная форма. Контуры узла неровные, нередко нечеткие, структура обычно гипоэхогенная. Для рака молочной железы наиболее типична пониженная звукопроводимость, за опухолью часто видно затухание эхосигнала или акустическая тень. Нередко, особенно при опухолях небольшого размера, звукопроводимость узла не отличается от окружающей ткани железы. Изменений эхосигнала за опухолью у таких больных не отмечается. Иногда в структуре опухоли видны микрокальцинаты или (чаще в опухолях значительных размеров) анэхогенные участки некроза.
В отличие от рака, для фиброаденомы характерна овальная форма, ровные или волнистые контуры, отсутствие изменений дистального эхосигнала или его усиление, иногда в фиброаденомах встречаются крупные кальцинаты или массивное обызвествление. При раке молочной железы возможны инфильтрация кожи опухолью: при УЗИ вначале видно гиперэхогенное утолщение кожи возле опухоли, затем кожа замещается гипоэхогенной опухолевой тканью. Возможно также изъязвление кожи в зоне инфильтрации. Также возможно диагностировать инфильтрацию грудных мышц: при УЗИ видно нарушение структурности мышцы в месте прилежания опухоли, замещение мышечной ткани опухолью. Кроме основного узла опухоли в молочной железе могут выявляться дополнительные узлы, что характерно для мультицентричного роста и для внутриорганных метастазов. Выявление дополнительных узлов важно для планирования объема операции, а именно для решения вопроса о возможности органосохраняющего лечения.
Минимальные размеры опухоли молочной железы, видимые при УЗИ при благоприятных условиях, – 4-5мм, однако следует помнить, что опухолевый узел даже больших размеров виден не всегда, особенно если выражена железистая ткань, а структура узла изоэхогенная. Также часто не удается визуализировать узел при отечной форме рака молочной железы – видно только повышение эхогенности всех структур железы, смазанность, нечеткость их контуров, утолщение кожи, иногда значительное.
Обследовав молочную железу, приступают к исследованию областей регионарного лимфооттока – подмышечных, надключичных, подключичных и парастернальных. Независимо от стороны локализации патологического процесса выполняют осмотр областей регионарного лимфооттока с обеих сторон. Осмотр областей регионарного лимфооттока при раке молочной железы производится при положении пациентки на спине, исследование левой подмышечной области выполняется при повороте пациентки вполоборота лицом к исследователю. При осмотре над- и подключичных, парастернальных областей руки пациентки вытянуты вдоль тела, при осмотре подмышечных областей – закинуты за голову. Исследование над- и подключичных, подмышечных областей выполняется по стандартной методике исследования этой области. Исследование парастернальных областей менее распространено в практике, однако не представляет технических трудностей. Датчик для исследования мягких тканей устанавливается перпендикулярно коже у края грудины и проводится от уровня ключицы до нижнего края грудины. Сканирование проводится в двух проекциях – при расположении датчика параллельно и перпендикулярно грудине. Анатомическими ориентирами для выявления патологии являются хрящевые отделы ребер, край грудины, межреберные мышцы, внутренние грудные артерия и вена. Патологически измененные узлы визуализируются на уровне межреберий сзади от межреберных мышц возле внутренних грудных артерии и вены.
Метастатически пораженные лимфатические узлы при раке молочной железы обычно имеют пониженную эхогенность, могут быть увеличенными или иметь размеры в пределах нормы. Для подмышечных узлов достаточно характерно сохранение кортико-медуллярной дифференцировки узлов, при этом кортикальный слой утолщен, имеет пониженную эхогенность. Утолщение кортикального слоя может быть асимметричным, иногда – локальным. Если метастаз прорастает капсулу узла, контур последнего становится нечетким.
Обязательным этапом ультразвукового исследования при раке молочной железы является исследование печени для исключения ее метастатического поражения. При необходимости выполняется осмотр плевральных полостей и полости перикарда (исключение наличия плеврита, перикардита) и органов малого таза для исключения метастатического поражения яичников.
В настоящее время ультразвуковое исследование молочных желез широко используют не только для диагностики патологических образований, но и для получения материала для морфологического исследования – прицельной диагностической пункции под контролем эхографии.
Согласен Данный веб-сайт содержит информацию для специалистов в области медицины. В соответствии с действующим законодательством доступ к такой информации может быть предоставлен только медицинским и фармацевтическим работникам. Нажимая «Согласен», вы подтверждаете, что являетесь медицинским или фармацевтическим работником и берете на себя ответственность за последствия, вызванные возможным нарушением указанного ограничения. Информация на данном сайте не должна использоваться пациентами для самостоятельной диагностики и лечения и не может быть заменой очной консультации врача.
Сайт использует файлы cookies для более комфортной работы пользователя. Продолжая просмотр страниц сайта, вы соглашаетесь с использованием файлов cookies, а также с обработкой ваших персональных данных в соответствии с Политикой конфиденциальности.
Железистая ткань молочной железы повышенной эхогенности что это значит
УЗИ молочных желез (узи груди) – это один из инструментальных методов исследования структуры молочной железы, который позволяет врачу выявить наличие некоторых заболеваний, сопровождающихся появлением уплотнений и других образований в ткани молочных желез. УЗИ молочных желез это совершенно безопасный и безболезненный методы диагностики.
Для каких целей проводится УЗИ молочных желез?
УЗИ молочных желез является безболезненным, безопасным и доступным и методом исследования структурных изменений тканей молочной железы. При самопальпации (самостоятельное ощупывание молочных желез с целью выявления уплотнений) и пальпации врачом-маммологом в глубине тканей молочной железы могут быть выявлены образования, которые подлежат дальнейшему изучению (например, с помощью УЗИ).
Кроме того, с помощью УЗИ молочных желез могут быть выявлены очень мелкие образования (узелки или кисты), которые не удается прощупать через кожу. Особое внимание при УЗИ молочных желез уделяется также регионарным (местным) лимфатическим узлам, изменения в которых появляются при раке молочной железы.
Каковы условия проведения УЗИ молочных желез?
УЗИ молочных желез – это простой метод диагностики, не требующий специальной подготовки перед процедурой.
В какой день менструального цикла проводят УЗИ молочных желез?
Структура молочных желез подвержена изменениям, связанным с гормональным фоном, меняющимся в течение менструального цикла. В связи с этим УЗИ молочных желез рекомендуется осуществлять в первой половине менструального цикла (обычно с 5 по 8-9 день). При менопаузе УЗИ проводиться в любой день.
Кому рекомендуется пройти УЗИ молочных желез?
УЗИ молочных желез рекомендуется проходить профилактически (даже при отсутствии каких-либо изменений в молочных железах) всем женщинам старше 35 лет минимум один раз в 2 года, а женщинам после 50 лет 2 раза в год. Кроме того, УЗИ молочных желез может быть назначено врачом-маммологом с целью уточнения характера изменений молочной железы при некоторых заболеваниях (например, мастопатия, фиброаденома молочной железы и др.), травмах, а также для оценки эффективности лечения некоторых заболеваний молочной железы.
Какие заболевания могут быть выявлены с помощью УЗИ молочных желез?
УЗИ молочных желез позволяет врачу выявить наличие в молочной железе очагов, характер, форма и плотность которых позволяют предположить диагноз и при необходимости назначить дополнительные методы исследования (маммография – рентгенография молочной железы, пункция молочной железы и др.) Итак, с помощью УЗИ молочных желез могут быть выявлены следующие заболевания:
Мастопатия
Мастопатия представляет собой доброкачественное заболевание молочной железы, которое развивается на фоне гормональных расстройств имеющих место в организме жещины. Основными симптомами мастопатии являются: боли в грудях, усиливающиеся перед началом менструации, скудные прозрачные выделения из сосков, а также определение уплотнений в молочных железах при ощупывании.
Диффузная форма мастопатии проявляется на УЗИ молочной железы в виде многочисленных мелких уплотнений, более или менее равномерно расположенных по всей молочной железе. При диффузной мастопатии с преобладанием кистозного компонента в ткани молочной железы определяется множество мелких кист (полостей с жидкостью). При диффузной мастопатии с преобладанием фиброзного компонента в ткани молочной железы определяются множественные мелкие очаги уплотнения, соответствующие разрастанию соединительной (фиброзной) ткани. Узловые формы мастопатии (фиброаденомы) представляют собой ограниченный участок уплотнения в молочной железе. Как правило, фиброаденома развивается на фоне предшествовавшей диффузной мастопатии. Наличие нескольких фиброаденом в ткани молочной железы носит название фиброаденоматоз.
Мастит
Мастит – это воспалительное заболевание одной или обеих молочных желез, которое, как правило, развивается у кормящих матерей на фоне лактостаза (застоя молока). Основными симптомами мастита являются: выраженные боли в молочной железе, покраснение, припухлость кожи над очагом воспаления, повышение температуры тела.
При мастите УЗИ молочной железы определяет наличие воспалительного отека (повышенное содержание жидкости в молочной железе).
Абсцесс молочной железы
Абсцесс молочной железы, как правило, является следствием не леченого мастита и представляет собой ограниченное скопление гноя в ткани молочной железы. Чаще всего абсцесс молочной железы является следствием перенесенного мастита. Симптомы абсцесса молочной железы те же, что при мастите.
УЗИ при абсцессе молочной железы выявляет наличие ограниченного (обычно, округлого) образования, заполненного жидкостью (гноем). Вокруг абсцесса имеется воспалительный отек.
Киста молочной железы
Киста молочной железы представляет собой полость заполненную жидкостью, которая располагается посреди здоровой ткани. Как правило, киста молочной железы развивается при нарушениях гормонального фона и образуется из расширенного протока молочной железы. Симптомы кисты молочной железы долгое время отсутствуют и появляются только тогда, когда киста достигла больших размеров: чувство тянущей боли, жжения, распирания в молочной железе. На УЗИ киста молочной железы выглядит в виде округлого образования, заполненного жидкостью. Как правило, для подтверждения диагноза требуется произвести пункцию кисты молочной железы (забор содержимого кисты для анализа).
Злокачественная опухоль (рак) молочной железы
Основными симптомами рака молочной железы являются: наличие уплотнения в ткани молочной железы при ощупывании, изменение внешних контуров молочной железы (асимметрия по сравнению со здоровой молочной железой).
Злокачественное новообразование (рак) молочной железы на УЗИ проявляется в виде уплотнения, которое не имеет четких границ и прорастает в соседние области (инфильтративный рост). Размеры злокачественного новообразования, его расположение, наличие изменений в регионарных (местных) лимфатических узлах имеют большое значение в определении стадии заболевания. Как правило, при обнаружении на УЗИ молочных желез признаков, характерных для опухоли, требуется подтверждение диагноза с помощью дополнительных методов исследования (пункция, или биопсия молочной железы).
ГБУ РО «КБ им. Н.А. Семашко»
Отделение функциональной диагностики
Врач функциональной диагностики Бушмелева Е.Ю.
Лечение диффузной фиброзно-кистозной мастопатии
Фиброзно-кистозная мастопатия (ФКМ) — доброкачественное поражение молочной железы — характеризуется спектром пролиферативных и регрессивных изменений ткани с нарушением соотношения эпителиального и соединительно-тканного компонентов. В последние годы отме
Фиброзно-кистозная мастопатия (ФКМ) — доброкачественное поражение молочной железы — характеризуется спектром пролиферативных и регрессивных изменений ткани с нарушением соотношения эпителиального и соединительно-тканного компонентов. В последние годы отмечается неуклонный рост этой патологии во всем мире (А. Г. Егорова, 1998; В. И. Кулаков и соавт., 2003). Мастопатия возникает у 30–70 % женщин репродуктивного возраста, при гинекологических заболеваниях частота ее возрастает до 70 — 98 % (А. В. Антонова и соавт., 1996).
В пременопаузе встречается у 20 % женщин. После наступления менопаузы новые кисты и узлы, как правило, не появляются, что доказывает участие гормонов яичников в возникновении болезни.
В настоящее время известно, что злокачественные заболевания молочных желез встречаются в 3–5 раз чаще на фоне доброкачественных новообразований молочных желез и в 30 % случаев при узловых формах мастопатии с явлениями пролиферации. Поэтому в противораковой борьбе наряду с ранней диагностикой злокачественных опухолей не меньшее значение имеет своевременное выявление и лечение предопухолевых заболеваний.
Различают непролиферативную и пролиферативную формы ФКМ. При этом риск малигнизации при непролиферативной форме составляет 0,86 %, при умеренной пролиферации — 2,34 %, при резко выраженной пролиферации — 31,4 % (С. С. Чистяков и соавт., 2003).
Основную роль в возникновении ФКМ отводят дисгормональным расстройствам в организме женщины. Известно, что развитие молочных желез, регулярные циклические изменения в них в половозрелом возрасте, а также изменения их функции в период беременности и лактации происходит под влиянием целого комплекса гормонов: гонадотропинрилизинг гормона (ГнРГ) гипоталамуса, гонадотропинов (лютеинизирующий и фолликулостимулирующий гормоны), пролактина, хорионического гонадотропина, тиреотропного гормона, андрогенов, кортикостероидов, инсулина, эстрогенов и прогестерона. Любые нарушения баланса гормонов сопровождаются диспластическими изменениями ткани молочных желез. Этиология и патогенез ФКМ до настоящего времени окончательно не установлены, хотя со времени описания данного симптомокомплекса прошло более ста лет. Важная роль в патогенезе ФКМ отведена относительной или абсолютной гиперэстрогении и прогестерондефицитному состоянию. Эстрогены вызывают пролиферацию протокового альвеолярного эпителия и стромы, а прогестерон противодействует этим процессам, обеспечивает дифференцировку эпителия и прекращение митотической активности. Прогестерон обладает способностью снижения экспрессии рецепторов эстрогенов и уменьшения локального уровня активных эстрогенов, ограничивая тем самым стимуляцию пролиферации тканей молочной железы.
Гормональный дисбаланс в тканях молочной железы в сторону дефицита прогестерона сопровождается отеком и гипертрофией внутридольковой соединительной ткани, а пролиферация протокового эпителия приводит к образованию кист.
В развитии ФКМ немаловажную роль играет уровень пролактина крови, который оказывает многообразное действие на ткань молочных желез, стимулируя обменные процессы в эпителии молочных желез в течение всей жизни женщины. Гиперпролактинемия вне беременности сопровождается набуханием, нагрубанием, болезненностью и отеком в молочных железах, больше выраженными во второй фазе менструального цикла.
Наиболее частой причиной развития мастопатии являются гипоталамо-гипофизарные заболевания, нарушения функции щитовидной железы, ожирение, гиперпролактинемия, сахарный диабет, нарушение липидного обмена и т. д.
Причиной возникновения дисгормональных расстройств молочных желез могут быть гинекологические заболевания; сексуальные расстройства, наследственная предрасположенность, патологические процессы в печени и желчных путях, беременность и роды, стрессовые ситуации. Часто ФКМ развивается в период менархе или менопаузы. В подростковом периоде и у молодых женщин наиболее часто выявляется диффузный тип мастопатии с незначительными клиническими проявлениями, характеризующимися умеренной болезненностью в верхненаружном квадранте молочной железы.
В 30–40-летнем возрасте чаще всего выявляются множественные мелкие кисты с преобладанием железистого компонента; болевой синдром обычно выражен значительно. Единичные большие кисты наиболее характерны для больных в возрасте 35 лет и старше (А. Л. Тихомиров, Д. М. Лубнин, 2003).
ФКМ встречаются и у женщин с регулярным двухфазным менструальным циклом (Л. М. Бурдина, Н. Т. Наумкина, 2000).
Диффузная ФКМ может быть:
Диагностика заболеваний молочной железы основывается на осмотре молочных желез, их пальпации, маммографии, УЗИ, пункции узловых образований, подозрительных участков и цитологическом исследовании пунктата.
Исследование молочных желез репродуктивного возраста необходимо проводить в первой фазе менструального цикла (2–3-й день после окончания менструации), так как во второй фазе из-за нагрубания желез велика вероятность диагностических ошибок (С. С. Чистяков и соавт., 2003).
При осмотре молочных желез оценивают внешний вид желез, обращая внимание на все проявления асимметричности (контуров, окраски кожи, положения сосков). Затем осмотр повторяется при поднятых руках пациентки. После осмотра производится пальпация молочных желез сначала в положении пациентки стоя, а затем лежа на спине. Одновременно пальпируются подмышечные, подключичные и надключичные лимфатические узлы. При обнаружении каких-либо изменений в молочных железах проводятся маммография и УЗИ.
УЗИ молочных желез приобретает все большую популярность. Этот метод безвреден, что позволяет при необходимости многократно повторять исследования. По информативности он превосходит маммографию при исследовании плотных молочных желез у молодых женщин, а также в выявлении кист, в том числе и мелких (до 2–3 мм в диаметре), при этом без дополнительных вмешательств дает возможность судить о состоянии эпителия выстилки кисты и проводить дифференциальную диагностику между кистами и фиброаденомами. Кроме того, при исследовании лимфатических узлов и молочных желез с диффузными изменениями УЗИ является ведущим. В то же время при жировой инволюции тканей молочных желез УЗИ по информативности значительно уступает маммографии.
Маммография — рентгенография молочных желез без применения контрастных веществ, выполняемая в двух проекциях, — в настоящее время является наиболее распространенным методом инструментального исследования молочных желез. Достоверность ее весьма велика. Так, при раке молочной железы она достигает 95 %, причем этот метод позволяет диагностировать непальпируемые (менее 1 см в диаметре) опухоли. Однако этот метод ограничен в применении. Так, маммография противопоказана женщинам до 35 лет, при беременности и лактации. Кроме того, информативность данного метода недостаточна при исследовании плотных молочных желез у молодых женщин.
Несмотря на всеми признанную связь заболеваний молочных желез и гениталий в России не разработана концепция комплексного подхода к диагностике и лечению заболеваний молочных желез и органов репродуктивной системы. Сравнение изменений молочных желез при миоме матки и воспалительных заболеваниях гениталий показало, что частота патологических изменений в молочных железах при миоме матки достигает 90 %, узловые формы мастопатии чаще имеют место при сочетании миомы матки с аденомиозом (В. Е. Радзинский, И. М. Ордиянц, 2003). На основании указанных данных и того факта, что у женщин с доброкачественными заболеваниями молочных желез более половины страдают миомой матки, аденомиозом и гиперплазией эндометрия, авторы относят женщин с этими заболеваниями к группе высокого риска возникновения болезней молочной железы.
При воспалительных заболеваниях женских половых органов частота доброкачественных заболеваний молочных желез оказалась существенно ниже — только у каждой четвертой, узловые формы у них не были выявлены.
Следовательно, воспалительные заболевания гениталий не являются причиной развития ФКМ, но могут сопутствовать гормональным нарушениям.
Маммологическое исследование женщин репродуктивного возраста с различными гинекологическими заболеваниями выявил у каждой третьей больной диффузную форму мастопатии, треть женщин имела смешанную форму ФКМ. Узловая форма мастопатии определялась у пациенток с сочетанием миомы матки, генитального эндометриоза и гиперплазии эндометрия.
Лечение больных с узловыми формами доброкачественных заболеваний молочных желез начинают с проведения пункции с тонкоигольной аспирацией. При обнаружении клеток с дисплазией в узловом образовании или клеток рака во время цитологического исследования, производится оперативное лечение (секторальная резекция, мастэктомия) со срочным гистологическим исследованием удаленной ткани.
В зависимости от результатов обследования проводятся лечение гинекологической патологии, мастопатии, коррекция сопутствующих заболеваний.
Важное значение в лечении и профилактике заболеваний молочных желез придается диете: характер питания может оказать влияние на метаболизм стероидов. Повышенное количество жиров и мясных продуктов сопровождается снижением уровня андрогенов и повышением содержания эстрогенов в плазме крови. Кроме того, придается особое значение достаточному содержанию витаминов в пищевом рационе, а также грубоволокнистой клетчатке, поскольку доказаны ее антиканцерогенные свойства.
За последние годы увеличилась частота использования лекарственных препаратов растительного происхождения в лечении доброкачественных заболеваний молочных желез.
В. И. Кулаков и соавторы (2003) при лечении больных с различными формами мастопатии, сопровождающимися мастальгией, применяли вобэнзим и фитотерапию. Эффективность лечения мастальгии через 3 мес составила 65 %.
Много исследований посвящены вопросам лечения этой патологии, но проблема остается актуальной и в настоящее время (Л. Н. Сидоренко, 1991; Т. Т. Тагиева, 2000).
Для лечения мастопатии, ассоциированной с мастальгией применяются различные группы препаратов: анальгетики, бромкриптин, масло ночной примулы, гомеопатические препараты (мастодинон), витамины, йодид калия, оральные контрацептивы, фитопрепараты, даназол, тамоксифен, а также натуральный прогестерон для трансдермального применения. Эффективность этих средств различается. Патогенетически наиболее обоснованным методом лечения является применение препаратов прогестерона.
С конца 80-х гг. прошлого века с лечебной и контрацептивной целью широко применяются инъецируемые (депо-провера) и имплантируемые (норплант) прогестагены (А. Г. Хомасуридзе, Р. А. Манушарова, 1998; Р. А. Манушарова и соавт., 1994). К инъекционным препаратам пролонгированного действия относятся медроксипрогестерона — ацетат в виде депо-провера и норэтиндрон — энантат. Механизм действия указанных препаратов сходен с таковым у прогестиновых компонентов комбинированных оральных противозачаточных средств. Депо-провера вводится внутримышечно с 3-месячным интервалом. Наиболее частыми осложнениями, возникающими в результате применения препарата депо-провера, являются продолжительная аменорея и межменструальные кровянистые выделения. Данные наших исследований показали, что препарат не оказывает отрицательного влияния на нормальную ткань молочных желез и матки, в то же время обладает лечебным эффектом при гиперпластических процессах в них (Р. А. Манушарова и соавт.,1993). К препаратам пролонгированного действия относится и имплантируемый препарат норплант, который обеспечивает контрацептивное и лечебное действие в течение 5 лет. На протяжении многих лет считалось, что нельзя назначать гормональные препараты пациенткам с ФКМ с момента выявления заболевания и до показаний к хирургическому лечению. В лучшем случае осуществляли симптоматическую терапию, состоящую в назначении сбора трав, препаратов йода, витаминов.
В последние годы в результате проведенных исследований стала очевидной необходимость активной терапии, в которой ведущее место принадлежит гормонам. По мере накопления клинического опыта использования норпланта появились сообщения о его положительном действии на диффузные гиперпластичесие процессы в молочных железах, поскольку под влиянием гестагенного компонента в гиперплазированном эпителии последовательно происходит не только торможение пролиферативной активности, но и развитие децидуалоподобной трансформации эпителия, а также атрофические изменения эпителия желез и стромы. В связи с этим применение гестагенов оказывается эффективным у 70 % женщин с гиперпластическими процессами в молочных железах. Изучение влияния норпланта (Р. А. Манушарова и соавт., 2001) на состояние молочных желез у 37 женщин с диффузной формой ФКМ показало уменьшение или прекращение болевых ощущений и чувства напряжения в молочных железах. При контрольном исследовании через 1 год на УЗИ или маммографии отмечалось снижение плотности железистого и фиброзного компонентов за счет уменьшения участков гиперплазированной ткани, что трактовали как регресс гиперпластических процессов в молочных железах. У 12 женщин состояние молочных желез оставалось прежним. Несмотря на исчезновение у них мастодинии, структурная ткань молочных желез не претерпевала каких-либо изменений. Наиболее частым побочным действием норпланта, как и депо-провера, является нарушение менструального цикла в виде аменореи и межменструальных кровянистых выделений. Применение пероральных гестагенов при межменструальных кровянистых выделениях и комбинированных контрацептивов при аменорее (в течение 1 — 2 циклов) приводит к восстановлению менструального цикла у подавляющего большинства пациентов.
В настоящее время для лечения ФКМ применяются и пероральные (таблетированные) гестагены. Среди этих препаратов наиболее широкое распространение получили дюфастон и утрожестан. Дюфастон является аналогом природного прогестерона, полностью лишен андрогенных и анаболических эффектов, безопасен при длительном применении и обладает прогестагенным действием.
Утрожестан — натуральный микронизированный прогестерон для перорального и вагинального применения. В отличие от синтетических аналогов имеет выгодные преимущества, заключающиеся в первую очередь в том, что входящий в его состав микронизированный прогестерон полностью идентичен натуральному, что обусловливает практически полное отсутствие побочных эффектов.
Микронизированный утрожестан назначается по 100 мг 2 раза в сутки, дюфастон по 10 мг 2 раза в сутки. Лечение проводится с 14-го дня менструального цикла в течение 14 дней, 3–6 циклов.
Комбинированные оральные контрацептивы назначаются с целью блокады овуляции и исключения циклических колебаний уровней половых гормонов.
Даназол назначается по 200 мг в течение 3 мес.
Агонисты ГнРГ (диферелин, золадекс, бусерелин) вызывают временную обратимую менопаузу. Лечение мастопатии агонистами ГнРГ проводится с 1990 г.
Первый курс лечения обычно назначается в течение 3 мес. Лечение агонистами ГнРГ способствуют торможению овуляции и функции яичников, способствует развитию гипогонадотропной аменореи и обратному развитию симптомов мастопатии.
При циклической гиперпролактинемии назначаются агонисты дофамина (парлодел, достинекс). Эти препараты назначаются во вторую фазу цикла (с 14– 16-го дня цикла) до начала менструации.
Широкое распространение в последние годы получили различные фитотерапевтические сборы, которые обладают противовоспалительным болеутоляющим, иммуномодулирующим эффектом. Сборы назначаются во вторую фазу менструального цикла и применяются длительно.
Одним из наиболее эффективных средств лечения мастопатии является комбинированный гомеопатический препарат — мастодинон, представляющий собой 15 % спиртовый раствор с вытяжками из лекарственных трав цикламена, чилибухи ириса, тигровой лилии. Препарат выпускается во флаконах по 50 и 100 мл. Назначается мастодинон по 30 капель 2 раза в день (утром и вечером) или по 1 таблетке 2 раза в день в течение 3 мес. Продолжительность лечения не ограничена
Мастодинон за счет дофаминергического эффекта приводит к снижению повышенного уровня пролактина, что способствует сужению протоков,снижению активности пролиферативных процессов, уменьшению образования соединительно-тканного компонента. Препарат в значительной степени уменьшает кровенаполнение и отек молочных желез, способствует снижению болевого синдрома, обратному развитию изменений тканей молочных желез.
При лечении диффузных форм мастопатии широкое распространение получил препарат кламин, который является растительным адаптогеном, обладающим антиоксидантной, иммунокорригирующей, гепатопротективной активностью, оказывает энтеросорбирующий и легкий слабительный эффект. Одной из важнейших характеристик кламина является наличие в его составе йода (1 таблетка содержит 50 мкг йода), который в районах с йодным дефицитом полностью покрывает его недостаток.
Высоким антиоксидантным, иммуностимулирующим эффектом обладает препарат фитолон, представляющий собой спиртовый раствор липидной фракции бурых водорослей. Действующим началом являются медные производные хлорофилла, микроэлементы. Препарат назначается внутрь в виде капель или наружно. Совместно с комплексом трав оказывает хорошее рассасывающее действие.
При наличии сопутствующих заболеваний необходимо проводить их лечение. При сочетании диффузной ФКМ с миомой матки, гиперплазией эндометрия, аденомиозом к проводимой терапии необходимо дополнительно подключить чистые гестагены (утрожестан, дюфастон).
Под нашим наблюдением находились 139 женщин, которые жаловались на ноющие боли, ощущение распирания и тяжести в молочных железах, усиливающиеся в предменструальные дни, иногда начиная со второй половины менструального цикла. Возраст пациенток колебался от 18 до 44 лет. Всем пациенткам проводили осмотр, пальпацию молочных желез, при этом обращали внимание на состояние кожи, соска, форму и размер молочных желез, наличие или отсутствие выделений из сосков. При наличии выделений из сосков проводилось цитологическое исследование отделяемого.
Всем женщинам проводили УЗИ молочных желез, а при наличии узлов — УЗИ и бесконтрастную маммографию, по показаниям проводилась пункция образования с последующим цитологическим исследованием полученного материала. Путем УЗИ молочных желез диагноз диффузной формы ФКМ был подтвержден в 136 наблюдениях.
Менструальный цикл был нарушен по типу олигоменореи у 84 женщин, у 7 из наблюдавшихся пациенток отмечалась полименорея, а у 37 больных цикл внешне был сохранен, но по тестам функциональной диагностики была выявлена ановуляция. У 11 женщин менструальный цикл не был нарушен, но у них были ярко выражены симптомы предменструального синдрома, которые наблюдались в каждом менструальном цикле и сказывались на качестве жизни пациентки.
У 29 больных мастопатия сочеталась с гиперпластическими процессами в матке (миома матки, гиперплазия эндометрия), у 17 — с аденомиозом, у 27 больных наряду с мастопатией имелись воспалительные заболевания гениталий, у 9 женщин выявлена патология щитовидной железы. У обследованных часто наблюдалась экстрагенитальная патология, а 11 ближайших родственников имели доброкачественные и злокачественные заболевания гениталий и молочных желез.
По результатам обследования проводили лечение гинекологической патологии, мастопатии и других сопутствующих заболеваний. Для лечения мастопатии у 89 больных применяли прожестожель, гель, 1 % — натуральный микронизированный растительного происхождения прогестерон местного действия. Назначался препарат в дозе 2,5 г геля на поверхность каждой молочной железы 1 — 2 раза в день, в том числе во время менструации. Препарат не влияет на уровень прогестерона в плазме крови и оказывает только местное действие. Применение прожестожеля продолжали от 3 до 4 мес. При необходимости больным назначали курс поддерживающей терапии: витаминами Е, В, С, А, РР. Кроме того, назначали седативные средства (настойка валерианы, мелиссану, пустырник) и адаптогены (элеутерококк, женьшень).
У 50 женщин лечение мастопатии проводили мастодиноном, который назначали по 1 таблетке 2 раза в день двумя курсами, по 3 мес каждый, с интервалом между курсами в 1 мес. Основным активным компонентом препарата мастодинон является экстракт Agnus castus (прутняк), который действует на допаминовые Д2-рецепторы гипоталамуса и снижает секрецию пролактина. Снижение секреции пролактина приводит к регрессу патологических процессов в молочных железах и купирует болевой синдром. Циклическая секреция гонадотропных гормонов при нормальных уровнях пролактина восстанавливает вторую фазу менструального цикла. Одновременно ликвидируется дисбаланс между уровнем эстрадиола и прогестерона, что положительно сказывается на состоянии молочных желез.
УЗИ проводили через 6–12 мес после начала лечения. Положительной динамикой считали уменьшение диаметра протоков, количества и диаметра кист, а также их исчезновение.
После проведенного лечения (в течение 4–6 мес) у всех 139 женщин уже через 1 мес отмечалась положительная динамика, что выражалось в уменьшении и/или прекращении болевых ощущений, чувства напряжения в молочных железах.
При контрольном УЗИ через 6–12 мес после окончания лечения отмечалось снижение плотности железистого и фиброзного компонентов за счет уменьшения участков гиперплазированной ткани, что трактовалось как регресс гиперплазированного процесса в молочных железах. У 19 женщин с диффузной формой ФКМ и у 3 с фиброаденомой при обьективном осмотре и УЗИ изменений в состоянии молочных желез не выявлено, однако все пациентки отмечали улучшение состояния (исчезли болезненность, чувство напряжения и распирания в молочных железах).
Побочные эффекты при применении препаратов мастодинона и прожестожеля не отмечены ни в одном наблюдении.
Применение указанных препаратов патогенетически обосновано.
Для лечения мастопатии не существует алгоритма лечения. Консервативное лечение показано всем пациенткам с диффузной формой мастопатии.
Р. А. Манушарова, доктор медицинских наук, профессор
Э. И. Черкезова, кандидат медицинских наук