коричневые точки на радужке что
Почему появляются темные точки на радужке глаза?
Следует ли беспокоиться, если на Вашей радужке появились темные пятна? Чаще всего они возникают из-за перепада давления, но в некоторых случаях причина их возникновения может быть более серьезная. В этом материале мы поговорим о том, что провоцирует появление темных точек на радужке и в каких случаях стоит бить тревогу.
Причины появления пятен на глазах зависит от их цвета, места расположения (на оболочке или самой радужке) и размера. Поэтому, для начала нужно внимательно осмотреть пятна для установки точного диагноза. Разумеется, осмотр и диагностику должен проводить только квалифицированный врач-офтальмолог.
Если на глазах Вы заметили темно-красные точки, то вероятная причина их появления — перепады давления. Чаще всего они проходят сами по себе без какого-либо лечения.
Также глаза в темную «крапинку» бывают из-за повышенного внутриглазного давления. Чаще всего подъем давления имеет временный характер, но иногда это может сигнализировать о глаукоме.
Самый опасный вид точек — это плавающие, находящиеся на оболочке глазного яблока. Они часто являются предвестником начавшегося отслоения сетчатки. При этом заболевании пациента беспокоит дискомфорт, выраженный ощущением инородного тела в глазу. Если специалист подтвердит этот диагноз, то потребуется лазерная операция.
Также темное пятно на глазу может оказаться обычной родинкой (невусом). Невус является доброкачественным пигментированным образованием, причин его появления много — от избыточного скопления меланина до генетики и изменения гормонального фона. Родинка может быть разного цвета — не только традиционного коричневого, но также черного, желтого или розового. Чаще всего невус радужки остается доброкачественным на протяжении всей жизни, но иногда он может перерасти в злокачественный. Особенно человека должны насторожить следующие симптомы:
Стоит сразу заметить, что такие симптомы не говорят точно о том, что невус стал злокачественным, но посетить специалиста для точного назначения диагноза необходимо.
Помимо темных на радужке глаза иногда также могут возникнуть белые пятна. Чаще всего они являются свидетельством лейкомы или катаракты. Катаракта чаще всего возникает из-за изменения биохимического состава хрусталика, это обусловлено возрастными процессами в организме. Бельмо может появиться по разным причинам, самые распространенные из них — это ожоги глаз, язвы роговицы и воспалительные заболевания различного характера (герпесвирусные или бактериальные). Для установки точного диагноза и назначения лечения в таких случаях нужно обращаться к врачу-офтальмологу.
Темное пятно в глазу
На всю систему человеческого организма оказывают влияние изменения, происходящие с возрастом. У большинства людей после 40 лет острота зрения может снижаться. Частой проблемой становится появление темных пятен перед глазами. Однако этот дефект иногда не связан с возрастом. С развитием технологий, переменой образа жизни, который в основном связан с длительной работой за компьютером, а значит, переутомлением, молодые люди также могут столкнуться с такой патологией. Когда темное пятно в глазу закрывает изображение, вызывает дискомфорт при попытке рассмотреть какой-то предмет, то это сигнализирует о негативных изменениях в организме, которые могут свидетельствовать о различных заболеваниях.
Нельзя игнорировать даже незначительные перекрывания поля зрения, поскольку они могут говорить о постепенном развитии различных заболеваний. Чтобы узнать истинные причины появления таких пятен, необходимо обратиться к офтальмологу. Применение новейших методик и современного оборудования позволят врачу быстро обследовать глазное дно, установить точный диагноз и назначить соответствующее лечение. Основаниями к срочному обращению к специалисту являются интенсивные помутнения, появление слепого занавеса, который затрагивает большую часть глаза, возникновение вспышек света в поле зрения при рассмотрении однородного по цвету фона и другие.
Виды пятен на глазном яблоке
В медицине слепой участок в поле зрения, который не связан с периферическими границами, называют скотома. Пятно представляет собой область, которая лишена возможности пропускать свет, хотя обычно вокруг нее светочувствительность находится в норме. Недостаток зрительного восприятия может проявлять себя по-разному:
Рассмотрим два вида скотом:
Физиологические скотомы компенсируются бинокулярным зрением. При монокулярном они также могут не наблюдаться благодаря непроизвольным микродвижениям глазных яблок и нахождению слепого пятна в парацентральном отделе.
Образуются при нарушениях физиологических скотом. В результате поражений сетчатки, сосудистой оболочки глаза, зрительных путей и центров происходят различные патологические процессы, которые снижают остроту зрения. Внутренняя классификация резко отклоняющихся от норм скотом выглядит следующим образом:
Следует сказать о том, что форма патологических пятен может определять то или иное заболевание. Например, для наследственного и довольно редкого нарушения зрения — пигментной дегенерации сетчатки — характерна скотома в виде колец. А при глаукоме, возникающей при повышенном глазном давлении и приводящей к прекращению функционирования зрительного нерва, чаще всего наблюдаются пятна в форме дуги.
Что способствует появлению дефекта
Ограничение зрительного восприятия на конкретном участке глазного яблока может свидетельствовать о наличии различных заболеваний. Отклонения могут затрагивать стекловидное тело. Оно заполняет пространство между хрусталиком и сетчаткой и выполняет роль анатомического увеличительного стекла. С помощью него глаз может фокусироваться. Так почему же появляются темные пятна? Через стекловидное тело свет попадает на нервы, расположенные в центральной части макулы. Когда происходит его помутнение, то волокна слипаются. Нервы, отвечающие за четкое воспроизведение изображения, утрачивают свои функции. Световой поток не может дойти до необходимого места, где он обычно дифференцируется, в результате чего появляются затемнения. Они различаются размером и формой. К основным причинам возникновения темных пятен относят отклонения, которые происходят:
У некоторых людей появляются темные пятна в глазу по причине длительного пребывания в тяжелых для жизни погодных условий. Например, к ним относят предельно низкую или высокую температуру воздуха. В группу риска также входят те, кто постоянно испытывает непосильные физические и умственные нагрузки. К провоцирующим факторам также относят вредные привычки, например курение и переедание.
Болезнь диагностируется в основном после преодоления человеком 40-летнего рубежа. Однако большинство исследований показало, что патологии гораздо чаще подвержены женщины. Это объясняется сильно изменчивым гормональным фоном. Организм претерпевает сильный стресс в разные периоды жизни, особенно такие, как беременность и климакс.
Диагностика и лечение
Восстановление зрительного аппарата возможно только в случае устранения первопричин скотомы. Диагностику проводят несколькими способами:
Также используют компьютерную томографию головного мозга, УЗИ глазного яблока, измерение артериального и внутриглазного давления.
Избавиться от скотомы самостоятельно невозможно, тем более прибегая к рецептам народной медицины или другим сомнительным способам из Интернета. Если не определена точная причина появления темного пятна, то офтальмолог не может назначить курс лечения. При этом нельзя назвать универсальной комплексной терапии. Например, срочное хирургическое вмешательство проводится при выявлении отслойки сетчатки или онкообразований. При повреждении нервных волокон в сетчатке или обнаружении патологии в мозге, то лечение происходит по следующему сценарию:
Возможно избавление от темного пятна с помощью лекарственных препаратов:
Для нормализации состояния зрительных органов при хондрозе, от вас потребуется более активный образ жизни — ежедневные физические нагрузки. При артериальной гипертонии необходимо нормализовать показатели давления. Больные могут чувствовать себя совершенно здоровыми. Сосуды способны к адаптации к высокому давлению, при этом сердце и сосуды чаще всего испытывают чрезмерные нагрузки. Внимательно отнеситесь к симптомам, которые выражаются не только головной болью, но и появлением «мушек» перед глазами, изображение становится размытым.
Для предотвращения деформации поля зрения эффективной бывает профилактика. Как говорят врачи, заболевание всегда легче предотвратить, чем вылечить. Поэтому будьте внимательны к любым сигналам своего организма.
Пятна на белке глаза
Пятно на белке глаза — это любое визуальное изменение, которое выглядит неестественно и находится на поверхности глазного яблока. Визуально оно хорошо заметно окружающим и даже может считаться чем-то вроде косметического дефекта.Пятна на белке могут быть врождёнными или приобретёнными. Их внешний вид, размеры и цвет могут быть разными. Нередко их появление является признаком того, что у пациента имеется заболевание, которое требует лечения.
Для того, чтобы определить причину тёмного пятна на белках глаз, обращайтесь в офтальмологическую клинику «Сфера». Мы располагаем современным диагностическим оборудованием, которое позволит точно установить этиологию пятна и принять соответствующие меры в случае выявления заболевания.
Виды пятен на белке и причины появления
Пятна на белке можно разделить на две большие группы: врождённые и приобретённые. Вы можете узнать об их особенностях и причинах ознакомившись с нашей таблицей, представленной ниже:
| Виды | Причины появления и характерные особенности |
|---|---|
| Врождённые | Врождённые пигментные пятна (родинки) могут появиться не только на коже, но и на глазном яблоке. Их называют пигментными невусами. Их цвет — коричневый или чёрный, а сами они могут иметь любую форму, быть плоскими или выпуклыми. В подавляющем большинстве случаев они не являются причиной дискомфорта и не препятствуют нормальному зрению пациента. |
Врождённые пятна роговой оболочки обнаруживаются сразу же после рождения малыша. Причина их появления заключается в нарушении выработки меланина.
Бывают случаи, когда невусы всё же мешают зрению из-за своего роста. Более того, они могут перерождаться в злокачественные. Такие ситуации крайне редки, однако наблюдение у офтальмолога при наличии такой аномалии всё же необходимо.
В случае, если у малыша обнаружены потемнения радужки, без консультации офтальмолога также не обойтись. Проведя осмотр, он может выявить причину этого явления: новообразование радужной оболочки, нарушения кровоснабжения глаза, повышенное АД.
При поражениях конъюнктивы пятна проходят достаточно быстро самостоятельно, но в других случаях требуется срочное обращение к врачу.
Жёлтое пятно на белке глаза называют «пингвекула». Чаще всего его можно обнаружить в месте контакта конъюнктивы и рогового слоя. Причины возникновения заключаются в воздействии внешних агрессивных сред: пыли, ветра, разных видов излучения. Чаще всего такие пятна появляются у пациентов, которые много времени проводят на улице. Для того, чтобы исключить подобное, врачи рекомендуют им носить защитные контактные линзы или специальные очки.
Серое пятно на белке глаза называют «невус Ота». Он представляет собой пятнышки небольшого размера, больше похожие на точки. Нередко бывают врождёнными, появившимися ещё во время внутриутробного развития. Иногда могут самостоятельно исчезать, иногда остаются.
Белое пятно (или, как его ещё называют, бельмо или лейкома) характеризуется помутнением роговой оболочки и появлением белой области вследствие:
Пятно существенно затрудняет видимость и требует немедленного обращения к офтальмологу.
Пятна (или, скорее, чёрные точки), появляющиеся на роговом слое, являются одним из проявлений такого заболевания, как макулодистрофия. Оно развивается у пациентов в возрасте от шестидесяти лет и может привести к существенному снижению остроты зрения. Чёрные пятна на роговой оболочке имеют свойство увеличиваться в размерах, поэтому требуют контроля офтальмолога.
Симптоматика, сопровождающая появлением пятен на белке глаза
Появление пятна на глазном белке нередко происходит на фоне целого ряда сопутствующих клинических проявлений, которые требуют немедленного обращения за профессиональной медицинской помощью. К ним относят:
Диагностика пятна на глазном белке
Перед тем, как назначить лечение данного симптома, офтальмолог направляет свои усилия на определение причины, по которой он возник. Для этого он:
Лечение пятен на глазном белке
Лечение пятен напрямую зависит от причины, которая привела к их появлению. В первую очередь усилия направляют на её устранение, благодаря которому могут исчезнуть и сами пятна.В случае, если речь идёт о невусе, то если он не увеличивается и никак не мешает остроте зрения, его не трогают. Если наблюдается его прогрессирование, применяют методики лазерной или радиоволновой терапии.
При обнаружении у пациента пингвекулы, которая является новообразованием доброкачественной природы, лечение также не проводят. Однако, в случае, если пациент страдает от сухости и покраснения глазных оболочек, ему назначают увлажняющие капли или лёгкие стероиды.
Красные пятна, которые появляются вследствие излияний крови, лечат в зависимости от локализации и причины появления. Могут применяться мидриатики и кортикостероиды, лазерные методики для устранения разрывов сетчатки и герметизации сосудов — и (по особым показаниям) такое хирургическое вмешательство, как витроэктомия.
Если у пациента выявили лейкому, которая мешает зрению, проводят её удаление при помощи лазера или кератопластику. В определённых случаях (при наличии соответствующих показаний) возможна имплантация роговицы донора.
Конъюнктивальную кисту лечат при помощи глазных капель: увлажняющих, противовоспалительных, антибактериальных. Возможно использование хирургических методик с применением лазера.
Коричневые точки на радужке что
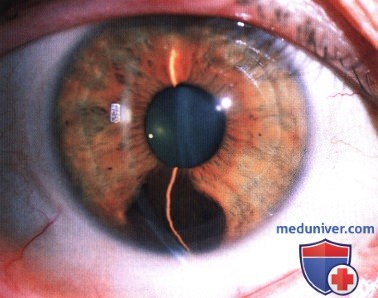
Простой невус радужки подробно описан в соответствующей литературе (1-42). В отличие от веснушек радужки, невус нарушает архитектуру стромы радужки.
Веснушки радужки присутствуют примерно у 60% представителей популяции и, вероятно, не озлокачествляются, тогда как невус развивается менее чем у 5% населения и в редких случаях становятся источником злокачественной меланомы. Данные литературы о связи невусов радужки и хориоидальной меланомы противоречивы (3,8,9,12).
Невус радужки, как и другие меланоцитарные опухоли сосудистой оболочки, чаще встречаются у представителей европеоидной расы и становятся клинически заметными в течение пубертатного периода или в молодом возрасте. В обзоре 3680 опухолей радужки меланоцитарный невус радужки оказался наиболее часто встречающейся солидной опухолью и составил 42% случаев (1).
а) Клиническая картина. Размер, форма и пигментация невуса радужки варьируют от случая к случаю (1,2,13,14). Это новообразование может быть мелким и четко отграниченным, крупным и диффузным, плоским или куполообразным, иногда вокруг него на прилегающей радужке наблюдается распыление пигмента или отсев сателлитных невусов.
Они бывают как полностью амеланотическими и прозрачными, так и интенсивно пигментированными. Более 80% невусов локализуются в нижней половине радужки (1,13). Когда-то считалось, что неправильная форма зрачка, поражение угла передней камеры, вторичная катаракта, вторичная киста, форма зерен саго («тапиоки») или прилегающий транссклеральный компонент невуса являются признаками злокачественной трансформации. Однако сейчас мы знаем, что такими вторичными изменениями сопровождаются многие стабильные невусы радужки (1).
В целом, в течение десятилетнего периода наблюдения медленный рост и перерождение в низкозлокачественную меланому отмечался примерно в 4% случаев пограничных подозрительных пигментированных новообразований радужки, направленных в офтальмоонкологическую службу (5,13). Для оценки факторов риска и прогнозирования трансформации невуса радужки в меланому было разработано правило ABCDEF (13).
Вторичная глаукома, вызванная невусом радужки, встречается крайне редко, и любое пигментированное новообразование радужки, сопровождающееся повышением внутриглазного давления, должно вызывать подозрения о развитии меланомы (1,14,16). Интересно, что невус может сопутствовать пигментной эпителиальной кисте радужки, локализующейся непосредственно позади новообразования. Мы наблюдали несколько таких случаев.
Глаукома на фоне меланоцитомы развивается вследствие обструкции трабекулярной сети меланофагами, содержащими высвобождающийся из некротических клеток меланоцитомы пигмент, поэтому это состояние получило название меланоцитомалитической глаукомы (16).
При наблюдении подтвержденных гистологически ме-ланоцитом радужки у взрослых и маленьких детей было задокументировано клиническое увеличение новообразования без злокачественного перерождения (10). В некоторых случаях меланоцитома радужки представляет собой переднюю порцию более крупной меланоцитомы цилиарного тела (11).
Как и при других невусах радужки, изредка наблюдаются случаи озлокачествления меланоцитомы (1,10,11). Другие варианты невуса радужки включают в себя секторальный невус, невус «тапиоки» и диффузный невус радужки. Упоминания о секторальном невусе радужки в литературе встречаются редко. Это новообразование выглядит как четко отграниченный более интенсивно пигментированный от зрачка до угла передней камеры сектор радужки.
Обычно он занимает сектор от трех до четырех часов условного циферблата, но его размеры варьируют от одного до одиннадцати часов. Вероятно, он представляет собой врожденное новообразование, мы полагаем, что это локализованная форма глазного меланоцитоза.
Невус радужки («тапиоки») имеет амеланотическую узловатую поверхность, напоминающую пудинг из саго (тапиоки). Такой невус «тапиоки», как правило, не содержит пигмента и выглядит почти прозрачным, он бывает мультифокальным и может давать отсев в угол передней камеры.
Невус «тапиоки» бывает очень похож на меланому «тапиоки», которую мы обсудим ниже. Хотя нам неизвестно о публикациях, посвященных невусу «тапиоки», мы неоднократно ставили этот диагноз.
ВЕСНУШКИ И НЕВУС РАДУЖКИ: ПИГМЕНТНЫЕ ВАРИАНТЫ
НЕВУС РАДУЖКИ: БЕСПИГМЕНТНЫЙ И МИНИМАЛЬНО ПИГМЕНТИРОВАННЫЕ ВАРИАНТЫ
Непигментированные или минимально пигментированные невусы радужки могут напоминать лейомиому, метастатическую карциному, лимфому и другие непигментированные новообразования глазницы. Термин «непигментированный» используется здесь для простоты, даже если отдельные новообразования имеют некоторую пигментацию. Проиллюстрировано несколько таких случаев.
НЕВУС РАДУЖКИ: ИЗМЕНЕНИЯ СОСЕДНИХ СТРУКТУР
Невусы радужки могут вызывать деформацию зрачка, прорастать угол передней камеры, вызывать развитие вторичной катаракты или вторичной кисты и даже прорастать сквозь склеру. Все эти изменения могут сопутствовать невусу и не обязательно указывают на злокачественную природу новообразования.
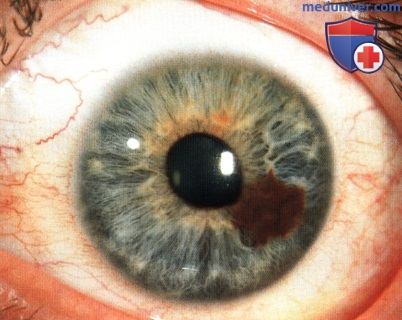
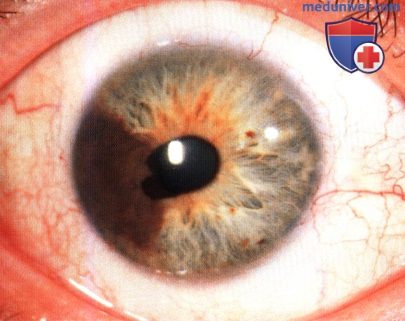
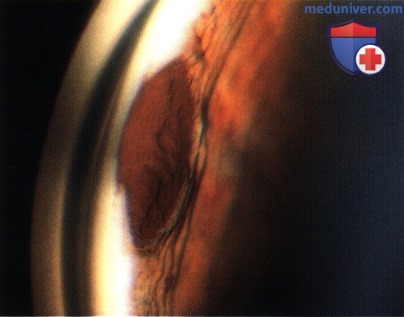
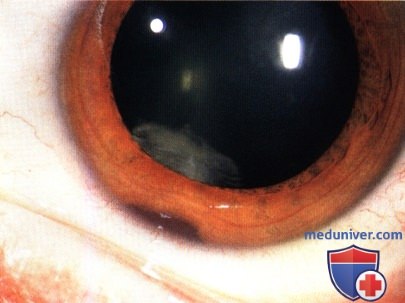
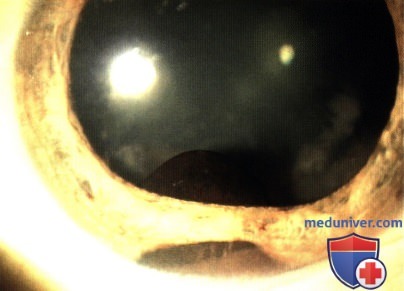
МЕЛАНОЦИТОМА РАДУЖКИ
Меланоцитома представляет собой интенсивно пигментированный вариант меланоцитарного невуса. Хотя большинство из них стабильны, в некоторых случаях наблюдается очень медленный рост и отсев дочерних опухолей, что напоминает течение меланомы.
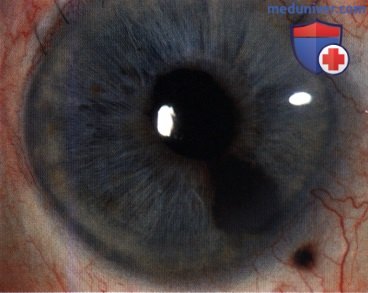
МЕЛАНОЦИТОМА РАДУЖКИ, ОСЛОЖНЕННАЯ ВТОРИЧНОЙ ГЛАУКОМОЙ (МЕЛАНОЦИТОМАЛИТИЧЕСКАЯ ГЛАУКОМА)
Меланоцитома радужки представляет собой интенсивно пигментированный тип невуса радужки. Для нее характерно развитие спонтанного некроза, дисперсии пигмента и глаукомы (меланоцитомалитическая глаукома). Изредка меланоцитома перерождается в злокачественную меланому.
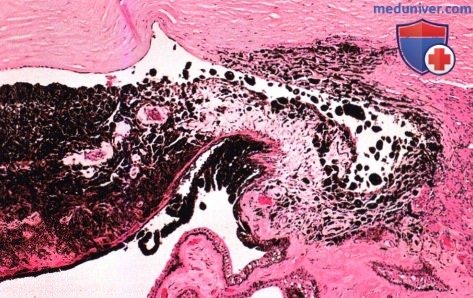
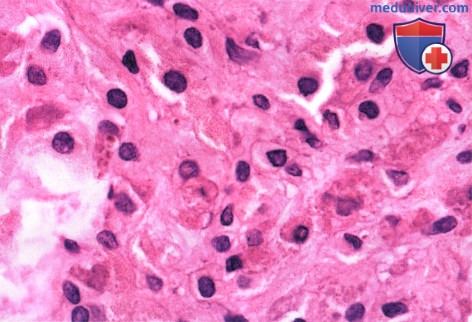
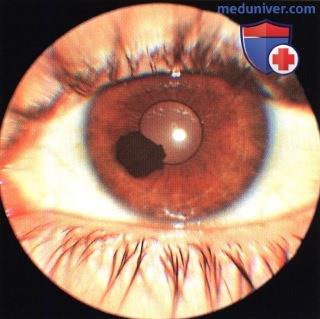
МЕЛАНОЦИТОМА РАДУЖКИ, ОСЛОЖНЕННАЯ ВТОРИЧНОЙ ГЛАУКОМОЙ (МЕЛАНОЦИТОМАЛИТИЧЕСКАЯ ГЛАУКОМА)
МЕЛАНОЦИТОМА РАДУЖКИ С ДОКУМЕНТИРОВАННЫМ РОСТОМ
Хотя меланоцитома радужки является доброкачественным образованием, в некоторых случаях она демонстрирует медленный рост и симулирует меланому. Рост опухоли чаще наблюдается у маленьких детей. Такой случай проиллюстрирован ниже.
б) Лучевая диагностика. В качестве дополнительных методов исследования невусов радужки выполняют флюоресцентную ангиографию, ультразвуковую биомикроскопию (УЗБМ) и оптическую когерентную томографию (ОКТ) переднего отрезка глаза (18-24).
При ангиографии в большинстве случаев наблюдается лишь минимальная флюоресценция невуса. Эти новообразования, как правило, акустически плотные, при ультразвуковой биомикроскопии определяется лишь минимальное утолщение ткани (21, 23, 24); при ОКТ наблюдается плотное образование, отбрасывающее тень на другие структуры переднего отрезка (21, 24).
в) Патологическая анатомия. При гистологическом исследовании невуса радужки обычно наблюдаются узкие веретеновидные клетки, но иногда невусы образованы округлыми клетками, аналогичными клеткам меланоцитомы (25-27). Изредка наблюдается преобладание доброкачественных эпителиоидных клеток, что указывает на диагноз меланомы.
В пограничных случаях невус радужки микроскопически бывает непросто дифференцировать от низкозлокачественной меланомы. При озлокачествлении меланоцитомы компонент меланомы представлен клоном амеланотических веретеновидных клеток, совершенно не похожих на округлые интенсивно пигментированные клетки, типичные для меланоцитомы.
г) Лечение. При ведении пациента с невусом радужки необходимо проинформировать больного о том, что вероятность злокачественного перерождения в меланому относительно невелика. С целью своевременного выявления признаков роста рекомендуется осмотр офтальмологом каждые полгода-год. Пациенту следует рассказать об оценке риска озлокачествления по описанному выше правилу ABCDEF (13).
Раннему выявлению роста новообразования способствуют результаты гониоскопии с фоторегистрацией, а также ОКТ или УЗБМ переднего отрезка глаза, выполненных при первичном обследовании. Значение флюоресцентной ангиографии в дифференцировке невуса радужки от меланомы невелико.
При амеланотических новообразованиях наблюдается гиперфлюоресценция, интенсивно пигментированные клетки гипофлюоресцентны, независимо от диагноза.
Ультразвуковая биомикроскопия помогает выявить поражение прилегающего цилиарного тела и оценить рост новообразования. Также этот метод позволяет дифференцировать невус угла передней камеры от кисты. При выявлении по результатам фоторегистрации признаков роста показано активное лечение, обсуждаемое в следующем разделе, посвященном меланоме радужки.
д) Список использованной литературы:
1. Shields CL, Kancherla S, Patel J, et al. Clinical survey of 3680 iris tumors based on patient age at presentation. Ophthalmology 2012;119(2):407—414.
2. Shields JA, Sanborn GE, Augsburger JJ. The differential diagnosis of malignant melanoma of the iris. A clinical study of 200 patients. Ophthalmology 1983;90:716-720.
3. Michelson JB, Shields JA. The relationship of iris nevi to posterior uveal melanoma. Am J Ophthalmol 1977;83:694-696.
4. Shields CL, Shields JA, Shields MB, et al. Prevalence and mechanisms of secondary intraocular pressure elevation in eyes with intraocular tumors. Ophthalmology 1987;94:839-846.
5. Territo C, Shields CL, Shields JA, et al. Natural course of melanocytic tumors of the iris. Ophthalmology 1988;95:1251-1255.
6. Workman DM, Weiner JW. Melanocytic lesions of the iris-a clinicopathological study of 100 cases. Aust N Z J Ophthalmol 1990;18:381-384.
7. van Klink F, de Keizer RJ, Jager MJ, et al. Iris nevi and melanomas: a clinical follow-up study. Doc Ophthalmol 1992;82:49-55.
8. Bataille V, Sasieni P, Cuzick J, et al. Risk of ocular melanoma in relation to cutaneous and iris naevi. Int J Cancer 1995;60:622-626.
9. Harbour JW, Brantley MA Jr, Hollingsworth H, et al. Association between posterior uveal melanoma and iris freckles, iris naevi, and choroidal naevi. Br J Ophthalmol 2004;88:36-38.
10. Shields CL, Shields PW, Manalac J, et al. Review of cystic and solid tumors of the iris. Oman J Ophthalmol 2013;6(30): 159-164.
11. Shields JA, Annesley WH, Spaeth GL. Necrotic melanocytoma of iris with secondary glaucoma. Am J Ophthalmol 1977;84:826-829.
12. Weis E, Shah CP, Lajous M, et al. The association of cutaneous and iris nevi with uveal melanoma: a meta-analysis. Ophthalmology 2009;116(3):536-543.
13. Shields CL, Kaliki S, Hutchinson A, et al. Iris nevus growth into melanoma: analysis of 1611 consecutive eyes: the ABCDEF guide. Ophthalmology 2013;120(4):766-772.
14. Demirci H, Mashayekhi A, Shields CL, et al. Iris melanocytoma: clinical features and natural course in 47 cases. Am J Ophthalmol 2005;139:468-475.
15. Jakobiec FA, Silbert G. Are most iris “melanomas” really nevi? Arch Ophthalmol 1981;99:2117-2132.
16. Fineman M, Eagle RC Jr, Shields JA, et al. Melanocytomalytic glaucoma in eyes with necrotic iris melanocytoma. Ophthalmology 1998;105:492-496.
17. Kathil P, Milman T, Finger PT. Characteristics of anterior uveal melanocytomas in 17 cases. Ophthalmology 2011;118(9): 1874—1880.
18. Hodes BL, Gildenhar M, Choromokos E. Fluorescein angiography in pigmented iris tumors. Arch Ophthalmol 1979;97:1086-1088.
19. Nordlund JR, Robertson DM, Herman DC. Ultrasound biomicroscopy in management of malignant iris melanoma. Arch Ophthalmol 2003;121:725-727.
20. Malandrini A, Mittica V, Tosi GM, et al. Clinical and ultrasound biomicroscopic features in iris melanocytoma. Ophthalmic Surg Lasers Imaging 2009;40(l):46-49.
21. Bianciotto C, Shields CL, Guzman fM, et al. Assessment of anterior segment tumors with ultrasound biomicroscopy versus anterior segment optical coherence tomography in 200 cases. Ophthalmology 2011; 118(7): 1297—1302.
22. Doro D, Parrozzani R, Midena E. Ultrasound biomicroscopy examination of anterior uveal tumors: information on location and size only? Acta Clin Croat 2012;51(Suppl l):37-44.
23. Giuliari GP, Krema H, McGowan HD, et al. Clinical and ultrasound biomicroscopy features associated with growth in iris melanocytic lesions. Am J Ophthalmol 2012;153(6):1043-1049.
24. Razzaq L, Emmanouilidis-van der Spek K, Luyten GP, et al. Anterior segment imaging for iris melanocytic tumors. Eur I Ophthalmol 2011;21 (5):608—614.
25. Grossniklaus HE, Oakman JH, Cohen C, et al. Histopathology, morphometry, and nuclear DNA content of iris melanocytic lesions. Invest Ophthalmol Vis Sci 1995;36:745-750.
26. Ozdemir Y, Onder F, Cosar CB, et al. Clinical and histopathologic findings of iris nevus (Cogan-Reese) syndrome. Acta Ophthalmol Scand 1999;77:234-237.
27. Schalenbourg A, Uffer S, Zografos L. Utility of a biopsy in suspicious pigmented iris tumors. Ophthalmic Res 2008;40(5):267-272.
28. Shields JA, Shields CL, Eagle RC Jr. Melanocytoma (hyperpigmented magnocellular nevus) of the uveal tract. The 34th G. Victor Simpson Lecture. Retina 2007;27:730-739.
29. Shields JA, Augsburger JJ, Bernardino V Jr, et al. Melanocytoma of the ciliary body and iris. Am J Ophthalmol 1980;89:632-635.
30. Nakazawa M, Tamai M. Iris melanocytoma with secondary glaucoma. Am J Ophthalmol 1984;97:797-799.
31. Shields JA, Karan DS, Perry HD, et al. Epithelioid cell nevus of the iris. Arch Ophthalmol 1985;103:235-237.
32. Cialdini AP, Sahel JA, Jalkh AE, et al. Malignant transformation of an iris melanocytoma. A case report. Graefes Arch Clin Exp Ophthalmol 1989;227:348-354.
33. Paridaens D, Lyons CJ, McCartney A, et al. Familial aggressive nevi of the iris in childhood. Arch Ophthalmol 1991;109:1552-1554.
34. Sneed SR, Vine AK. Spontaneous collapse of a primary iris cyst associated with an iris nevus. Arch Ophthalmol 1991;109:21-22.
35. Carlson DW, Alward WL, Folberg R. Aggressive nevus of the iris with secondary glaucoma in a child. Am J Ophthalmol 1995; 119:367-368.
36. Biswas J, D’Souza C, Shanmugam MP. Diffuse melanotic lesion of the iris as a presenting feature of ciliary body melanocytoma: report of a case and review of the literature. Surv Ophthalmol 1998;42:378-382.
37. Teichmann KD, Karcioglu ZA. Melanocytoma of the iris with rapidly developing secondary glaucoma. Surv Ophthalmol 1995;40:136-144.
38. Kiratli Н, Bilgic S, Gedik S. Late normalization of melanocytomalytic intraocular pressure elevation following excision of iris melanocytoma. Graefes Arch Clin Exp Ophthalmol 2001;239:712-715.
39. Shields JA, Eagle RC Jr, Shields CL, et al. Progressive growth of an iris melanocytoma in a child. Am J Ophthalmol 2002;133:287-289.
40. Sagoo MS, Shields CL, Eagle RC Jr, et al. Brown trabeculectomy bleb from necrotic iris melanocytoma. Acta Ophthalmol Scand 2007;85(5):571-572.
41. Qian Y, Zakov ZN, Schoenfield L, et al. Iris melanoma arising in iris nevus in oculo(dermal) melanocytosis. Surv Ophthalmol 2008;53(4):411-415.
42. Song WK, Yang WI, Lee SC. Iris naevus with recurrent spontaneous hyphema simulating an iris melanoma. Eye (Lond) 2009;23(6): 1486—1488.
Редактор: Искандер Милевски. Дата публикации: 1.6.2020