медиализация надколенника что это
Латеральная нестабильность (привычный вывих) надколенника: причины, типы вмешательств и реабилитация
Боль в коленях– один из самых распространенных поводов, с которым пациенты обращаются к травматологу. Чаще всего источником недуга является травмирование коленной чашечки. Но иногда причина дискомфорта может крыться в феморопателлярном отделе – месте скольжения надколенника по межмыщелковой борозде бедренной кости.
В норме движения надколенника при сгибании/разгибании в коленном суставе контролируют несколько анатомических структур:
Если анатомия феморопателлярного отдела не изменена, то коленный сустав работает нормально. Однако если в этом отделе имеется какая-либо врожденная аномалия, то вероятность развития латеральной нестабильности надколенника резко возрастает.
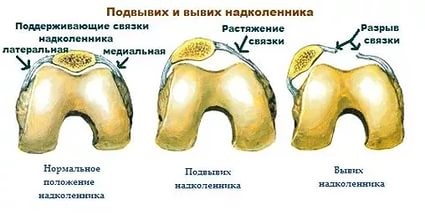
Привычный (рецидивирующий) вывих надколенника – это неестественное состояние, характеризующееся рецедивирующими латеральными (наружными) подвывихами и вывихами надколенника.
Латеральный вывих надколенника характеризуется разрывом медиального ретинакулюма (медиальной пателло-феморальной связки) коленного сустава. Повторный вывих у пациента — главный признак не выполнения медиальной пателло-феморальной связкой своих функций из-за перерастяжения после первичной травмы.
Вывих надколенника, как первичный, так и повторный, ведет к значимому повреждению хрящевого покрова. Как результат — появляется стойкий болевой синдром и снижение физической активности пациента.
Как образуется латеральная нестабильность надколенника?
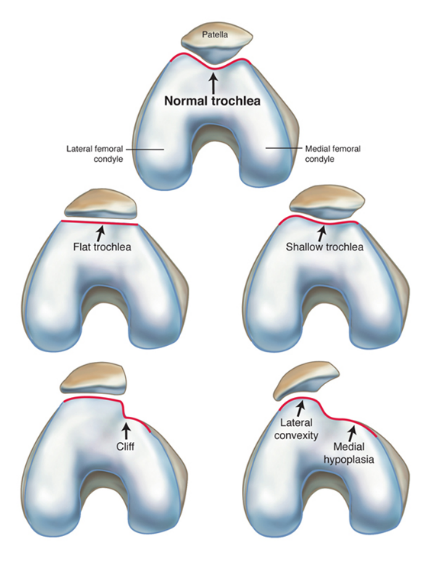
Часто предпосылкой к формированию латеральной нестабильности надколенника становится дисплазия феморопателлярного отдела — врожденного состояния, характеризующегося нарушениями соотношений между надколенником и недостаточно выраженной межмыщелковой бороздой бедренной кости (см. рис.).
Наличие дисплазии различной степени выраженности ведет к тому, что движения надколенника при сгибании и разгибании в коленном суставе происходят с тенденцией к его латеральному смещению. При дополнительном травматическом воздействии это приводит к возникновению полноценного вывиха.
Однако дисплазия не всегда вызывает смещение надколенника (рецидивирующего вывиха надколенника).
Современные подходы к диагностике и лечению рецидивирующего вывиха надколенника
Однократно возникший вывих надколенника не является показанием к операции. Как правило, он успешно устраняется с помощью консервативного лечения, которое проводится в три этапа:
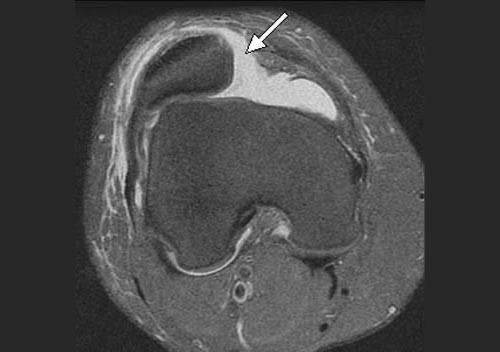
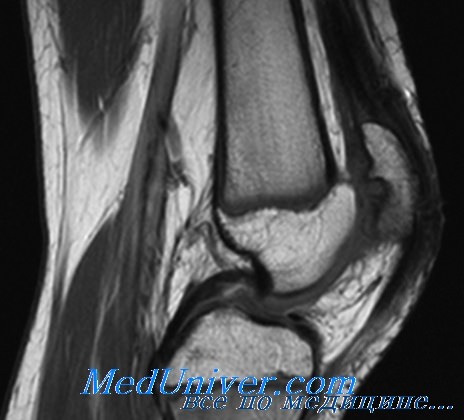
В большинстве случаев врач-травматолог легко диагностирует привычный вывих надколенника. Для этого проводится серия нагрузочных тестов, во время которых пациент демонстрирует страх получения повторного вывиха. Окончательный диагноз ставится после проведения магнитно-резонансной томографии (МРТ) коленного сустава. Как правило, исследование обнаруживает признаки повреждения медиальной пателло-феморальной связки, состояние подвывиха надколенника и признаки травматических повреждений хрящевого покрова.
Как уже упоминалось ранее, однократный травматический вывих надколенника не является показанием к операции — достаточно консервативного лечения. При возникновении повторных вывихов/подвывихов надколенника пациенту показано оперативное лечение — хирургическая стабилизация надколенника.
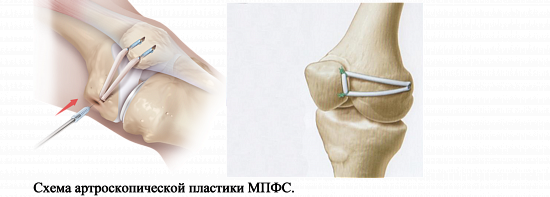
Современная медицина предлагает несколько способов проведения оперативных вмешательств при привычном вывихе надколенника. Оптимальная методика — артроскопическая реконструкция (пластика) медиальной пателлофеморальной связки (МПФС). С помощью данного метода операция при вывихе надколенника позволяет восстановить утраченную анатомическую структуру, стабилизирующую надколенник (МПФС), и одновременно зашлифовать и резецировать участки поврежденного хряща без больших кожных разрезов.
Как проводится артроскопическая реконструкция?
Сначала под контролем эновидеокамеры совершаются два прокола. Они позволяют провести визуальный осмотр всех отделов сустава, при необходимости хирургически обработать поврежденные участки хряща. Затем, через два новых прокола, проводится и фиксируется сухожильный трансплантат, заменяющий утраченную поддерживающую связку надколенника. Натяжение связки регулируется под контролем видеокамеры так, чтобы вывести надколенник из положения подвывиха, но оставить физиологически достаточную свободу его смещения.
Вне зависимости от выбора фиксирующих трансплантат фиксаторов (титановых, пластиковых, биорезорбируемых) в послеоперационном периоде требуется разгрузка сустава для создания условий биологической фиксации и перестройки трансплантата. Эти процессы, по данным МРТ исследований, занимают от 6 до 12 месяцев.
Основные этапы реабилитации после артроскопии:
Восстановление медиального удерживателя надколенника
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «14» февраля 2019 года
Протокол №54
Название протокола: Восстановление медиального удерживателя надколенника
Код(ы) МКБ-10:
| Код | Название |
| М 23.5 | Хроническая нестабильность коленного сустава |
| S 83.7 | Травма нескольких структур коленного сустава |
| М 23.8 | Другие внутренние поражения колена |
| М 22.0 | Привычный вывих надколенника |
Дата разработки протокола: 2018 года.
Сокращения, используемые в протоколе:
| МРТ | – | магниторезонансная томография |
| УЗИ | – | ультразвуковое исследование |
| ЭКГ | – | электрокардиограмма |
Пользователи протокола: травматологи-ортопеды.
Категория пациентов: взрослые.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация
Повреждение связочной структуры – это разрыв волокон связки, ограниченный ее пределами (связка и ее прикрепление к кости). Выделяют три степени повреждения [1]:
При III степени повреждения выделяют в свою очередь, 3 степени выраженности нестабильности, проявляющейся при исследовании сустава при помощи тестов и обозначаемой (+).
Повреждение медиального удерживателя надколенника сопровождается наружной нестабильностью надколенника, которая в свою очередь делится на острую – возникшую сразу после травмы и хроническую – возникающую периодически в отдаленном периоде травмы коленного сустава.
Лечение
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Цель проведения процедуры/вмешательства: восстановление стабильности надколенника.
Каждый эпизод нестабильности коленного сустава приводит к изменениям питания хряща коленного сустава, при необратимости которых развивается остеоартроз коленного сустава.
Показания и противопоказания к процедуре/вмешательству:
Показания к процедуре/вмешательству: повреждения медиального удерживателя, сопровождающиеся нестабильностью надколенника.
Противопоказания к процедуре/вмешательству:
Абсолютные противопоказания:
(отдельно перечислить основные (обязательные) и дополнительные обследования:
Основные диагностические мероприятия: нет.
Дополнительные диагностические мероприятия:
Требование к соблюдению мер безопасности, санитарно-противоэпидемическому режиму
: согласно Санитарным правилам «Санитарно-эпидемиологические требования к объектам здравоохранения», утвержденным приказом Министра здравоохранения Республики Казахстан от 31 мая 2017 года № 357.
Требования к оснащению: согласно приказу Министра здравоохранения Республики Казахстан от 06 июня 2011 года № 352 «Об утверждении Положения о деятельности медицинских организаций, оказывающих травматологическую и ортопедическую помощь».
Техническое оснащение:
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола с указанием квалификационных данных:
Указание на отсутствие конфликта интересов: нет.
Указание условий пересмотра протокола: пересмотр протокола через 5 лет и/или при появлении новых методов диагностики/лечения с более высоким уровнем доказательности.
Медиализация надколенника что это
Хондромаляцией надколенника называют раннее разрушение и дегенерацию хряща надколенника. Это заболевание встречается обычно у молодых людей, особенно женщин. В последнее время некоторые авторы отметили, что оно развивается у больных без характерных морфологических изменений хряща, и переименовали его в синдром смещения надколенника.
В норме толщина хряща надколенника составляет приблизительно 7 мм, в то время как мыщелков бедра всего 3 мм. Наибольшее трение — в надколеннико-бедренном промежутке, где его стимулируют сдавление и сила тяги четырехглавой мышцы бедра. Дегенерация хряща надколенника начинается в возрасте около 30 лет и в большинстве случаев протекает бессимптомно.
Боль в надколеннике и синдром хондромаляции могут возникать в результате воздействия одного или нескольких факторов:
1) смещения надколенника;
2) прямого удара;
3) врожденного изменения формы надколенника или бедренной борозды;
4) рецидивов подвывиха или вывиха надколенника и
5) перерастяжения связок коленного сустава (у спортсменов).
А. Как показано выше, нормальный угол Q приблизительно 15 градусов. Угол Q, превышающий 20 градусов, считают патологией
Клиническая картина хондромаляции надколенника
Как правило, симптомы впервые появляются в подростковом или молодом возрасте и проявляются глубокой ноющей болью в коленных суставах без предшествующей травмы в анамнезе. Напряженные спортивные занятия или продолжительное сидение могут через несколько часов усилить боли. Наконец, по мере прогрессирования заболевания даже незначительное напряжение, например подъем по лестнице, будет усиливать боль.
Боль обычно локализуется в надколеннике или опоясывает внутреннюю поверхность коленного сустава. Острая травма коленного сустава, например при падении, может привести к ретропателлярной боли, а в некоторых случаях к развитию хондромаляции надколенника через несколько недель.
Во время обследования коленный сустав должен быть в положении легкого сгибания, чтобы надколенник таким образом был заведен в бедренную борозду. Пальпация и компрессия в этом положении позволят избежать ущемления синовиальной оболочки. Сильное прижимание надколенника к медиальной бедренной борозде спровоцирует боль, что характерно при хондромаляции надколенника.
Кроме того, пальпация суставной поверхности смещенного кнутри надколенника, как правило, выявляет болезненность по краю этой и внутренней поверхностей. Нередко врач может отметить крепитацию при смещении надколенника кнутри и пальпации его наружного края.
Кроме болезненности хряща надколенника, отмечается болезненное разгибание голени против сопротивления в пределах 30—40 градусов. Пробу задержки надколенника выполняют, попросив больного напрячь четырехглавую мышцу, в то время как врач удерживает надколенник, крепко прижимая его к мыщелкам бедра. Коленный сустав при этом разогнут.
Диагностическими критериями заболевания надколенника могут быть боль, болезненность при пальпации и крепитация в том случае, если исключено ущемление синовиальной оболочки сустава. Этого можно избежать при прямой пальпации и проведении пробы задержки, придав коленному суставу положение легкого сгибания (этим приемом надколенник вводится в бедренную борозду).
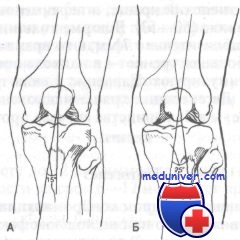
Как упоминалось выше, смещение надколенника может предрасполагать к хондромаляции. Смещение надколенника можно определить, измерив угол Q. Угол Q определяют, измерив угол между двумя линиями, пересекающимися в центре надколенника. Первую линию проводят от передней нижней ости подвздошной кости или середины бедра через центр надколенника. Вторая линия идет от центра надколенника через бугристость большеберцовой кости.
Пересечение этих линий образует угол Q, в норме равный 15°. Угол Q, равный 20° или более, считают аномальным. Клинически при увеличении угла Q у стоящего больного оба надколенника будут расположены лицевыми поверхностями друг против друга. Это явление нередко называют «скашиванием коленных чашечек».
Кроме определения угла Q, врач должен отметить экскурсию надколенника при сгибании и разгибании колена. В норме при разгибании надколенник двигается вертикально с легким медиальным уклоном при приближении к положению полного разгибания. Патологическая подвижность надколенника (или «блуждающий надколенник»), наблюдаемая при разгибании голени, может предрасполагать к развитию хондромаляции надколенника.
Высоко смещающийся надколенник часто называют patella alta и его можно диагностировать, измерив вертикальную длину надколенника и длину его собственной связки на боковой рентгенограмме коленного сустава. Если длина связки более чем на 1 см превышает вертикальную длину надколенника, следует подозревать высоко расположенный надколенник. У этих больных часто отмечается латеральное смещение надколенника, ведущее к образованию уменьшенного или нормального угла Q.
У больных с хондромаляцией надколенника рентгенограммы имеют малую диагностическую ценность. Тем не менее иногда у них обнаруживают хронические изменения надколенника, включая склерозирование или образование остеофитов.
Дифференциальный диагноз хондромаляции надколенника
У больных с остеоартрозом могут быть симптомы, сходные с таковыми при хондромаляции надколенника. Как правило, эти больные старше по возрасту и на рентгенограммах у них видны изменения, включающие наличие остеофитов, склерозирования и сужения суставной щели. Помимо этого, у больных с хондромаляцией надколенника обычно поражен внутренний край, а при остеоартрозе в основном преобладает поражение наружного края.
К другим заболеваниям, которые следует дифференцировать от хондромаляции надколенника, относят:
1) разрыв медиального мениска;
2) препателлярный бурсит;
3) бурсит «гусиной лапки»;
4) синдром жировой подушки;
5) рассекающий остеохондрит.
Лечение хондромаляции надколенника
Рекомендуется консервативное лечение, включающее покой, салицилаты и укрепляющие изометрические упражнения для четырехглавой мышцы бедра. Важно постоянно поддерживать терапевтический уровень салицилатов в течение 3—4 мес, в некоторых случаях это приводит к заживлению очага размягчения хряща. Не следует применять стероидные препараты, поскольку они могут ускорить дегенерацию хряща. В период фазы первичного заживления настоятельно рекомендуется избегать приседаний, бега, опоры на колени и подъема по лестнице.
Гипсовая повязка противопоказана, поскольку она приводит к атрофии четырехглавой мышцы, что может усугубить патологическую перестройку надколенника.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Современный подход к диагностике и лечению острой и хронической латеральной нестабильности надколенника в молодом возрасте
Изучены результаты лечения острой и хронической латеральной нестабильности надколенника в молодом возрасте. Проведены 52 операции (по различным методикам) у пациентов с хроническим вывихом надколенника и в сочетании с синдромом латеральной гиперпрессии. Средний возраст оперированных пациентов составил 15,1 года. Применение современных малоинвазивных методик позволило достичь лучших результатов при меньшем сроке госпитализации пациентов.
Modern approach to diagnosis and treatment of acute and chronic lateral instability of the patella at a young age
Надколенник — самая крупная сесамовидная кость, имеет форму треугольника, с вершиной, направленной дистально. По данным Grelsamer et al., основанным на исследовании 564 больных, длина надколенника колеблется от 47 до 58 мм, а ширина — от 51 до 57 мм [1, 2]. Суставная поверхность надколенника имеет 7 фасеток, а продольный бугорок делит ее на две неравные части (меньшую медиальную и большую латеральную), каждую состоящую из 3 фасеток, седьмая — срединная — узкая продольная фасетка на медиальной стороне кости. Степень контакта каждой из фасеток зависит от угла сгибания в суставе [1, 3].
При разогнутом суставе с бедром контактируют только две нижние фасетки, проксимальные фасетки плотно прижимаются к мыщелкам бедра только при полном сгибании, причем, основная нагрузка падает на внутреннюю фасетку из-за большего размера внутреннего мыщелка. В норме в артикуляции не участвует почти 25% длины надколенника [3, 4].
Важнейшее значение для стабильности надколенника имеют поддерживающие связки и его сухожильное растяжение. Наружные и внутренние retinaculum cостоят из продольных волокон апоневроза наружной и внутренней широких мышц, вместе с широкой фасцией и двумя пателло-тибиальными связками они вплетаются в надколенник, препятствуя боковым смещениям [1, 3]. Внутренняя широкая мышца более тонкая и слабая. Она не поддерживается таким мощным образованием как илио-тибиальный тракт, который прикрепляется снаружи к бугорку Gerdy. Во многом эти анатомические особенности объясняют преобладание наружных вывихов надколенника, хотя основной причиной привычного вывиха считается дисплазия наружного мыщелка бедра и вальгусная деформация сустава.
Theut и Fulkerson показали, что косая порция внутренней головки vastus medialis obliquus в состоянии противодействовать 60% сил, смещающих надколенник кнаружи. Еще 22% защиты обеспечивают медиальный retinaculum и медиальная мениско-пателлярная связка. Таким образом, функция vastus medialis obliquus больше заключается в ограничении латерального смещения надколенника, чем в разгибании голени [1, 4].
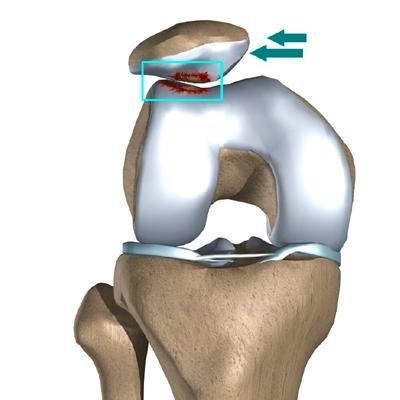
Вывих надколенника встречается сравнительно редко (0,4-0,7% всех вывихов). Отличительной чертой этой травмы является склонность к частым рецидивам в последующем. В случае развития привычного вывиха у детей, как правило, с возрастом формируется деформация коленного сустава в виде вальгусного отклонения голени и прогрессирующее нарушение функции конечности. В большинстве случаев возникает латеральный вывих надколенника, реже — медиальный. Очень редко встречается вывих надколенника, называемый торсионным, при котором надколенник поворачивается вокруг своей оси [1, 3, 6]. При латеральном вывихе надколенника происходит разрыв медиальной поддерживающей связки надколенника, повреждения суставного хряща преимущественно медиальной суставной фасетки надколенника, а также травма суставной поверхности латерального мыщелка бедренной кости (в том числе и с образованием свободных остеохондральных или хондральных фрагментов) (Рис. 1) [10]. При медиальном вывихе надколенника повреждение капсулы и связок может иметь место, как на противоположной, так и на одноименной вывиху стороне [4,5,6,10].
Рисунок 1. Повреждение медиального разгибательного аппарата при латеральном вывихе надколенника

Клиническая картина. Характерной особенностью травматических вывихов и подвывихов надколенника является острая боль, неустойчивость, нарушение функции. При этом нестойкая дислокация надколенника в большинстве случаев самостоятельно или при оказании медицинской помощи пострадавшему устраняется. В связи с этим, преобладающее число детей доставляется в лечебное учреждение уже без вывиха, с проявлением следовой реакции в виде припухлости и сглаживания контуров коленного сустава, выраженной болезненностью при пальпации, явлений гемартроза и ограничения активных и пассивных движений.
При латеральной дислокации надколенника определяется уплощение передней поверхности и увеличение поперечных размеров коленного сустава. На фоне имеющейся сглаженности контуров и явлений гемартроза по передненаружной или латеральной поверхности суставного конца бедра удается прощупать надколенник. Голень чаще слегка согнута и отведена по отношению к бедру. Кверху и книзу от надколенника можно пропальпировать уплотненные тяжи — связки надколенника и сухожилия прямой мышцы бедра. Активные движения в коленном суставе при этом невозможны, а пассивные резко ограничены и болезненны. При вертикальных вывихах в связи с поворотом надколенника вокруг своей продольной оси кнаружи или вовнутрь латеральный или медиальный его края отчетливо контурируются под кожей и легко определяются как при внешнем осмотре, так и во время пальпации. По этой причине заметно увеличиваются переднезадние размеры коленного сустава. При пальпации отчетливо выявляются уплотненные тяжи, идущие кверху и книзу от выступающего края повернутого надколенника, острые боли и невозможность малейших движений в суставе. При несвежих вывихах острые явления постепенно стихают, типичные признаки сглаживаются и все отчетливее выявляются характерные изменения коленного сустава диспластического происхождения [6, 7, 8].
Лечение вывиха надколенника. Острые латеральные вывихи надколенника в большинстве случаев лечатся консервативным методом. Для вправления вывиха необходимо обеспечить адекватное обезболивание и расслабления мышц. Нижнюю конечность сгибают в тазобедренном суставе под прямым углом, а в коленном — разгибают. Пальпаторно смещают надколенник до момента вправления. После вправления вывиха необходимо выполнение рентгенографии сустава для оценки положения и выявления в нем рентгенконтрастных костно-хрящевых тел, иногда образующихся при вывихе. Конечность иммобилизуют гипсовой повязкой от верхней трети бедра до лодыжек на 4-5 недель (желательно с медиализацией надколенника). Полная нагрузка возможна не ранее чем через 1 месяц [9, 10, 11, 13].
На сегодняшний момент разработано большое количество методов хирургического лечения латеральной нестабильности надколенника. Среди открытых методик, которых, по данным Marion and Barcat уже в 1950 году насчитывалось около 100, наиболее распространены модификации операций по Roux (перемещение tuberositas tibiae кнутри), по Krogius (вскрытие фиброзной капсулы сустава, фиксация надколенника полоской капсулы), по Фридланду (мобилизация прямой мышцы бедра вместе со связкой надколенника, их перемещение в медиальном направлении с фиксацией к сухожилиям портняжной, большой приводящей и медиальной широкой мышц бедра и ушиванием суставной капсулы с медиальной стороны в продольную складку) [9, 12, 13]. Однако при использовании этих методик необходимы широкий разрез кожи, длительная послеоперационная иммобилизация конечности, длительная реабилитация. Возможны такие осложнения, как вторичный остеоартрит, ретропателлярный артроз с развитием медиальной гиперпрессии, усталостные переломы tibia в результате внедрения трансплантата, невриты, бурситы, инфекции, хондромаляции и др.
В 1972 году Chen и Ramanathan предложили следующую методику: после проведения предварительной артроскопии через имеющиеся артроскопические доступы (нижне- и, при необходимости, верхнелатеральный) проводят релиз (т.е. рассечение) латеральной порции разгибательного аппарата изнутри коленного сустава (с использованием электрокоагуляционного ножа или ножа Smillie). Данная методика характеризуется значительной эффективностью и безопасностью: частота осложнений — менее 10 % [N.C. Small, 1989]. По данным Small, общий уровень осложнений в серии наблюдений, состоящей из 446 манипуляций из множества хирургических центров, был 7,2%, причем наиболее частым осложнением был гемартроз, а наибольший риск осложнений наблюдался при использовании ножниц для рассечения тканей во время артроскопии и оставлении дренажа на срок более 24 часов, что нивелируется при использовании электрокоагулятора [9, 13, 14].
В 1995 году Henry and Pflum дополнили названную методику артроскопическим наложением швов на медиальный удерживатель с использованием специального инструмента и созданием, таким образом, его складки (рифинг) [9, 12, 13, 15].
Часто применяется комбинация артроскопического релиза и открытого рифинга — т.н. семиартроскопическая операция. На сегодняшний день, учитывая высокую диагностическую значимость артроскопии, даже в случае, если запланировано открытое вмешательство, предварительно проводится артроскопическая оценка хрящевых поверхностей для решения вопроса о наличии артроза и определения тактики дальнейшего лечения [9, 10, 12].
Материал и методы. С 1984 года на базе детского травматолого-ортопедического отделения 6-я ГКБ г. Минска было проведено 52 операции 50 пациентам с хроническим вывихом надколенника и в сочетании с синдромом латеральной гиперпрессии, из них 31 (59,6%) — артроскопические. Средний возраст оперированных пациентов был 15,1 года. Средний срок пребывания пациентов в стационаре по поводу традиционных вмешательств — 22,4 суток, по поводу вмешательств с использованием артроскопического доступа — 8 суток.
Двум (3,8%) пациенткам с хронической нестабильностью надколенника артроскопический релиз был по оригинальной методике дополнен транспозицией-тонизацией мышечно-сухожильной части vastus medialis на передне-нижнюю поверхность надколенника с пластикой-дубликатурой передне-медиального участка капсулы сустава с медиализацией и выведением надколенника в проксимальном направлении. В 1 (1,9%) случае была произведена малоинвазивная полуартроскопическая (включающая миниартротомию) рефиксация остеохондрального фрагмента наружного мыщелка бедра. В 15 (28,8%) случаях выполнялось артроскопическое удаление свободных хондральных и остеохондральных фрагментов и латеральный релиз.
Прооперированы также 7 пациентов в остром периоде после вывиха надколенника, все вмешательства проводились артроскопически. Средний возраст пациентов — 13,2 года. Пациенты поступали в приемное отделение, где проводилось вправление рентгенологически подтвержденного вывиха надколенника. При дальнейшем обследовании (компьютерная томография, электромиография, магнитно-резонансная томография) выявлялись признаки дисплазии коленного сустава, а также наличие в суставе свободных хондральных или остеохондральных фрагментов. В 6 (85,7%) случаях выполнялся латеральный релиз и удаление свободных фрагментов, в 1 (14,3%) случае латеральный релиз не выполнялся в связи с выраженным посттравматическим синовитом.
При клиническом исследовании пациентов с вывихами надколенника с целью клинической дифференциальной диагностики нами в основном используется симптом «вилки», который является характерным для повреждений медиального разгибательного аппарата. Симптом определяется разведенными 2-м и 3-м пальцами кисти, каждый из которых располагается по краям надколенника на несколько сантиметров выше верхнего полюса, затем движением кисти происходит смещение пальцев дистально по направлению к нижнему полюсу вдоль краев надколенника (рис. 2). Симптом считается положительным при выявлении точки болезненности в области медиального разгибательного аппарата (рис. 3).
Рисунок 2. Методика определения симптома «вилки»


Рисунок 4. Артроскопически контролируемый латеральный релиз

Рисунок 5. Выполненный латеральный релиз — иссечение считается завершенным, когда показывается подкожная клетчатка

Результаты. Отдаленные результаты лечения хронической нестабильности надколенника (от 1 мес. до 20 лет) удалось проследить у 38 пациентов (11 — открытая методика и 27 — артроскопическая). Оценка проводилась с использованием шкалы Crosby and Insall. Результаты открытых операций: 3 (27,2%) — отлично, 4 (36,4%) — хорошо, 4 (36,4%) — удовлетворительно, с использованием артроскопической методики: 23 (85,2%)— отлично, 4 (14,8%) — хорошо. Результаты артроскопического лечения острых вывихов надколенника в 6 (85,7%) случаях оказались отличными, в 1 (15,3%) — хорошими.
Обсуждение. Можно отметить следующие преимущества артроскопических операций: малая инвазивность, высокая эффективность, относительно короткие сроки послеоперационной иммобилизации, реабилитации, пребывания пациента в стационаре, малый риск развития осложнений (в результате операций, проведенных на базе 6-я городская клиническая больница г. Минска, а также, по данным Chen, 1984, и Dandy, 1989, — осложнений не было) [9, 12, 13, 14,16].
Выводы. Проведение латерального релиза с использованием артроскопического доступа как эффективный метод хирургического лечения молодых пациентов с хронической нестабильностью надколенника рекомендуется к более широкому внедрению в работу детских травматолого-ортопедических клиник, поскольку благодаря неоспоримым преимуществам данной методики (эффективность, малотравматичность, щадящее отношение к структурам сустава, низкая вероятность развития осложнений, возможность ранней активизации пациента и непродолжительный срок пребывания его в стационаре), широкое ее внедрение в клиническую практику позволяет улучшить результаты лечения пациентов с хронической нестабильностью надколенника, снизить частоту развития послеоперационных осложнений и вторичных заболеваний сустава.
М.А. Герасименко
Минский городской клинический Центр травматологии и ортопедии
6-я городская клиническая больница, г. Минск
Герасименко Михаил Александрович — кандидат медицинских наук, доцент, заместитель главного врача по травматолого-ортопедической помощи 6-й городской клинической больницы
1. Roberts J.M. Fractures and dislocations of the knee. Fractures in children. Philadelphia: J.B. Lippincott, 1984.
2. Студеников М.Я., Яковлева А.А. Детская артрология / под ред. — Л.: Медицина, 1981. — С. 124-195.
3. Eileгt R.E. Arthroscopy in children. In: McGinty JB, ed. Орerative Arthroscopy. New York: Raven Press. 1991.
4. Angel K.R., Hall D.J. The role of arthroscopy in children and adolescents. Arthroscopy 1989; 5: 192-196.
5. Крестьяшин В.М. Повреждения и заболевания коленного сустава у детей (клиника, диагностика, лечение). — Диссертация доктора медицинских наук. — Москва, 1999.
6. Герасименко М.А., Белецкий А.В., Скакун П.Г., Жук Е.В. Диагностика и сравнительная характеристика внутрисуставных повреждений хряща коленного сустава в различных возрастных группах. — Военная медицина. — 2007. — № 3. — С. 32-35.
7. Меркулов В.Н., Самбатов Б.Г. Особенности внутрисуставных мягкотканных повреждений коленного сустава у детей и подростков. — Детская хирургия. — 2009. — № 2. — C. 4-7.
8. Chen S.C., Ramanathan E.B.S. The treatment of patellar instability by lateral release. J Bone Joint Surg 1984; 66-B: 344-348.
9. Герасименко М.А., Белецкий А.В. Артроскопия в диагностике и лечении повреждений коленного сустава у детей и подростков. — Медицинский журнал. — № 1. — Минск. — 2007. — С. 100-101.
10. Синельников Р.Д., Синельников Я.Р. Атлас анатомии человека: Учеб. пособие. — 2-е изд., стереотипное. — В 4 томах. — Т. 1. — М.: Медицина, 1996. — 344 с.
11. Хемпфлинг Х. Артроскопия: диагностика и терапия. Ed. Karl Storz, 1990.
12. Шойлев Д. Спортивная травматология. София. — Медицина и физкультура, 1986. — 249 с.
13. Герасименко М.А., Белецкий А.В. Диагностика и лечение повреждений и ортопедических заболеваний коленного сустава, монография. Минск: Технология, 2010. — С. 167.
14. Эйсмонт О.Л. Артроскопическая диагностика и лечение травматических повреждений хряща коленного сустава (клинико-экспериментальное исследование): автореф. дис. … д-ра мед, наук: 14.00.22. — Минск, 2005.
15. Aglietti P., Insall J.N., Cerulli G. Patellar pain and incongruence I: measurements of incongruence. Clin Orthop 1983; 176: 217-224.
16. Dandy D.J., Griffiths D. Lateral release for recurrent dislocation of the patella. J Bone Joint Surg [Br] l989; 71-B: 121-125.
17. Farr J. Distal realignment for recurrent patellar instability. Operative Tech Sports Med. 2001; 9 (3): 176-82.