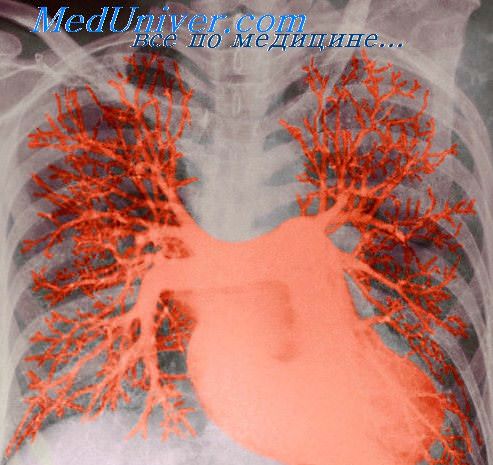
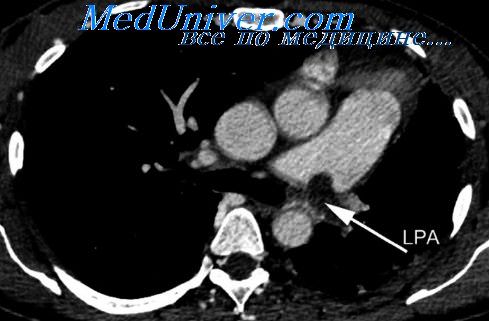
медиастиноскопия что это такое
Медиастиноскопия

Показания и противопоказания
Медиастиноскопия необходима специалистам для проведения биопсии бифуркационных или паратрахеальных лимфоузлов средостения. В расширенном варианте диагностика применяется при проведении биопсии бронхопульмональных лимфоузлов, а также легочной ткани, для верификации причины внутригрудных аденопатий, определения наличия метастазов рака легкого в данных лимфатических узлах с целью уточнить стадию онкологической болезни, диагностирования степени пораженности лимфоузлов средостения или ткани легкого в процессе протекающих диссеминированных легочных процессов.
Иногда данная диагностическая методика позволяет удалить паратрахеальные кисты и кистоподобные новообразования, а также маленькие тимомы. Для проведения расширенной медиастиноскопии специалисты называют и такие показания, как рак верхней, средней либо нижней трети пищевода пациента.
Чаще всего данный анализ в медицинской среде назначается при диагностировании саркоидоза, лимфомы, туберкулеза, а также для подбора оптимального в конкретном случае вида лечения – хирургического вмешательства, химиотерапевтического воздействия или радиации.
Главным противопоказанием для назначения медиастиноскопии выступает 4-5 степень увеличения щитовидной железы, выраженный синдром верхней полой вены, поскольку это способно спровоцировать обильное венозное кровотечение.
Аппаратное обеспечение процедуры
В целом, медиастиноскопия представляет собой хирургическое или оперативное вмешательство, производимое при помощи специальных хирургических инструментов – скальпеля, кровоостанавливающих зажимов, пинцетов, тупферов, крючков и прочего.
По причине того, что, как и при любом другом оперативном вмешательстве, при медиастиноскопии возможно возникновение сильного кровотечения, хирургу потребуются салфетки и тампоны из гемостатической марли.
Переднее средостение и его органы после надреза рассматривают при помощи медиастиноскопа, в котором подведение света осуществляется с использованием световода стекловолоконного, а аспиратор, вмонтированный внутрь аппарата, помогает удалять кровь из раны без помех в поле зрения.

Основной опасностью для хирурга во время проведения данной процедуры выступает возможность ранить крупные артерии, вызывая таким образом сильнейшее кровотечение. В данном аспекте специалист всегда должен быть подготовлен к экстренному проведению торакотомии и медиастинотомии, имея на отдельной поверхности необходимые для вышеназванных процедур хирургические инструменты и перевязочные материалы.
Подготовка и проведение анализа
Накануне проведения медиастиноскопии пациент должен детально обсудить все волнующие его вопросы с врачом и подписать согласие на процедуру. При наличие в лимфатических узлах раковых клеток хирург может их сразу же при проведении анализа удалить, однако этот вопрос должен быть обязательно согласован с пациентом заранее.
Накануне проведения медиастиноскопии обязательно необходимо оповестить доктора о том, что:
Процедура медиастиноскопии проводится под воздействием общей анестезии. Для подготовки к исследованию пациенту нужно заблаговременно отказаться от приема пищи – минимум за 6 часов, и от приема напитков – за 2 часа до начала процедуры. Снять все металлические украшения и снять все предметы другого характера – зубной протез, очки, контактные линзы. Сдать все назначаемые специалистом анализы, результаты которых важны врачу перед проведением процедуры.
Проведением медиастиноскопии занимается хирург и ассистенты. После внутривенной анестезии пациенту надевается кислородная маска, облегчающая дыхание, разрез обрабатывается антисептиком и покрывается стерильной пленкой для защиты.
Сам надрез выполняют либо в области над грудной костью, либо в основании шеи, либо слева на груди в промежутке между 4 и 5 ребрами. В него вставляют медиастиноскоп, и начинается обследование, проводимое в области между легким и сердцем больного. Для экспертизы специалист берет лимфатические узлы либо патологическую ткань. По завершении исследования на разрез накладывают швы и бандажные конструкции.
Проведение процедуры занимает у врачей около часа времени. После этого пациенты помещаются в послеоперационную палату, где некоторые из них должны оставаться в течение какого-то срока (по предписаниям врачей), а некоторые могут сразу же отправляться домой после выхода из наркоза. Швы можно будет снять через 2 недели, после чего на теле остается совсем маленький рубец.
Поскольку медиастиноскопия проводится под общим наркозом, пациент не испытывает болезненных ощущений во время ее проведения. Накануне врачи часто дают больным принимать седативные препараты для успокоения. После выхода из наркоза пациенты могут ощущать сонливость и усталость на протяжении нескольких дней, что не является признаком патологии. Возникающую боль в горле рекомендуется устранять при помощи полосканий соленой водой.
Крайне редко после медиастиноскопии возникают осложнения, однако иногда возможно появление пневмоторакса, кровотечения, инфекционных болезней, разрывов пищевода, повреждений сосудов или нервов около гортани, дисфонии. Поэтому пациенту срочно необходимо обращаться в больницу, если после проведенной процедуры стали наблюдаться кровотечения в месте шва, лихорадка, сильные грудные боли, отек шеи, одышка, затрудненность при глотании или дисфония.
Во врачебной практике нормальными показателями при проведении медиастиноскопии являются гладкие и не увеличенные лимфатические узлы, отсутствие патологий в тканях, наростов или симптомов инфекционных заболеваний.
К патологиям при этом относят увеличенные лимфоузлы, которые свидетельствуют о саркоидозе, раке, инфекционных заболеваниях, патологические новообразования, абсцесс. При этом при выявлении раковых клеток возможно мгновенное их хирургическое удаление в процессе процедуры. Если же сразу такого вмешательства выполнено не было, специалистами назначается проведение операции на более позднее время, которое определяется после лабораторного исследования всех взятых образцов тканей.
Медиастиноскопия что это такое
а) Определение медиастиноскопии:
• Минимально инвазивная процедура взятия образцов тканей лимфатических узлов средостения и корней легких
о Шейная медиастиноскопия:
— Позволяет выполнить биопсию верхних (2R, 2L) и нижних паратрахеальных (4R, 4L), бифуркационных (7) лимфатических узлов и лимфатических узлов корня правого легкого (10R)
о Расширенная шейная медиастиноскопия:
— Биопсия лимфатических узлов аортопульмонального окна (5) и корня левого легкого (10L)
— Доступ в левую половину плевральной полости
б) Предоперационный период:
1. Показания:
• Золотой стандарт выявления метастазов в лимфатических узлах средостения
2. Противопоказания:
• Выраженный кифосколиоз
3. Лучевая диагностика перед выполнением процедуры:
• Выявление подозрительных лимфатических узлов средостения
о КТ позволяет обнаружить увеличенные лимфатические узлы
о ФДГ-ПЭТ/КТ:
— Позволяет выявить подозрительные лимфатические узлы по наличию патологической метаболической активности
— Чувствительность 81 %, специфичность 79% в случае немелкоклеточного рака легкого (НМРЛ)
4. Подготовка к выполнению:
• Необходимо проверить:
о Наличие информированного добровольного согласия пациента о Исключить геморрагический диатез (коагулограмма, препараты)
• Препараты:
о Медиастиноскопия выполняется под общим наркозом
• Перечень необходимого оборудования:
о Медиастиноскоп
о Возможно использование видеокамеры
о Термокоагулятор для остановки кровотечения
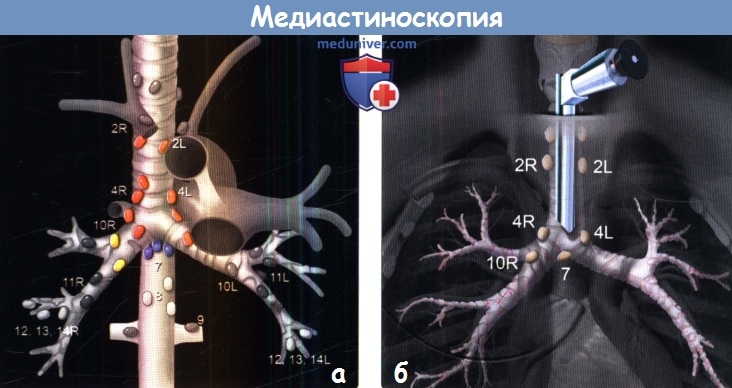
Поскольку медиастиноскоп располагается вдоль передней поверхности трахеи, с его помощью можно выполнить биопсию лимфатических узлов групп 2R, 2L, 4R, 7 и 10R.
(б) На рисунке в коронарной плоскости изображен установленный медиастиноскоп, располагающийся вдоль передней поверхности трахеи.
Для биопсии доступны лимфатические узлы паратрахеальной и бифуркационной областей, а также области корня правого легкого. 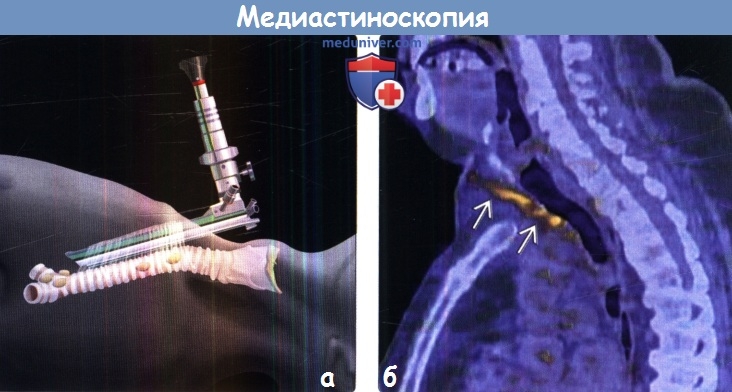
Медиастиноскоп позволяет выполнить биопсию лимфатических узлов паратрахеальной и бифуркационной областей, а также области корня правого легкого.
(б) У мужчины 77 лет через 10 дней после медиастиноскопии при ФДГ-ПЭТ/КГ в сагиттальной плоскости определяется линейный участок накопления ФДГ в виде полосы вдоль передней поверхности трахеи, что соответствует воспалительным изменениям по пути продвижения медиастиноскопа.
в) Техника медиастиноскопии:
1. Положение пациента:
• Оптимальное положение:
о На спине
о Голова запрокинута
2. Подготовка оборудования:
• Тестирование камеры при ее наличии
4. Альтернативные процедуры:
• С использованием методов лучевой диагностики:
о Тонкоигольная биопсия под контролем КТ
• Хирургические методы:
о Видеоторакоскопия:
— Лимфатические узлы верхние и нижние паратрахеальные с обеих сторон, бифуркационные, параэзофагеальные (8), нижние легочной связки (9), аортопульмонального окна и парааортальные
о Эндобронхиальное ультразвуковое исследование (ЭБУЗИ):
— Лимфатические узлы верхние и нижние паратрахеальные, бифуркационные, корней обоих легких и областей, прилежащих к ним с обеих сторон (11, 12, 13)
о Эндоскопическое ультразвуковое исследование (ЭУЗИ):
— Лимфатические узлы верхние и нижние паратрахеальные с обеих сторон, бифуркационные, параэзофагеальные (8), нижние легочной связки (9), аортопульмонального окна и парааортальные
в) Послеоперационный период:
1. Ожидаемый исход:
• Выявление метастазов в лимфатических узлах средостения, корней легких
2. Необходимо соблюдать:
• Трахея и главные бронхи должны быть в поле зрения в процессе диссекции
• Следует убедиться, что лимфатический узел не является сосудом Необходимо избегать
• Следует избегать биопсии сосудистых структур при выделении лимфатических узлов
• Следует избегать повторной медиастиноскопии (происходит облитерация преваскулярного пространства за счетспаечного процесса; повышается риск кровотечения)
1. Трудности медиастиноскопии:
• Доля ложноотрицательных результатов: 5,5-8%
2. Осложнения медиастиноскопии:
• Наиболее опасные:
о Выраженное кровотечение
о Повреждение нервов (возвратного гортанного или диафрагмального)
о Воздушная эмболия и острое нарушение мозгового кровообращения
о Летальный исход
Редактор: Искандер Милевски. Дата публикации: 28.1.2019
Медиастиноскопия что это такое
Медиастиноскопия, особенно в сочетании с биопсией предлестничных лимфатических узлов, является важным дополнением к современным методам визуализации, применяемым в диагностике лимфаденопатии грудных и, в частности, медиастинальных лимфатических узлов.
С помощью медиастиноскопии можно оценить состояние всех верхних медиастинальных и паратрахеальных лимфатических узлов, а также начального отрезка обоих главных бронхов. В тех случаях, когда медиастиноскопию выполняют в связи с подозрением на кисту, иногда выявляют тимому, тератому, загрудинный зоб, пневмокониоз и даже перикард, расположенный над областью бифуркации.
Особая ценность медиастиноскопии состоит в том, что она позволяет выполнить биопсию паратрахеальных, трахеобронхиальных и бронхолегочных лимфатических узлов.
Медиастиноскопия прежде всего показана для гистологического подтверждения метастатического рака, лимфогранулематоза и неходжкинской лимфомы, саркоидной и туберкулезной лимфаденопатии, а также для выяснения операбельности больного бронхогенным раком легкого и раком пищевода.
Техника исследования. Исследование проводят под интубационным наркозом. Выполняют горизонтальный разрез длиной 4 см, отстоящий на 2 см от яремной вырезки. Трахею обнажают, как при трахеотомии, при этом важно идентифицировать претрахеальную фасцию и рассечь ее горизонтально.
Медиастиноскоп вводят в карман, проделанный пальцем под претрахеальной фасцией, и направляют его вниз вдоль передней стенки трахеи до уровня киля. Перед выполнением биопсии прибегают к пробной аспирации во избежание серьезного кровотечения, которое может потребовать выполнения торакотомии, хотя подобное осложнение наблюдается редко. Из других осложнений медиастиноскопии следует назвать повреждение возвратного гортанного нерва и пневмоторакс.
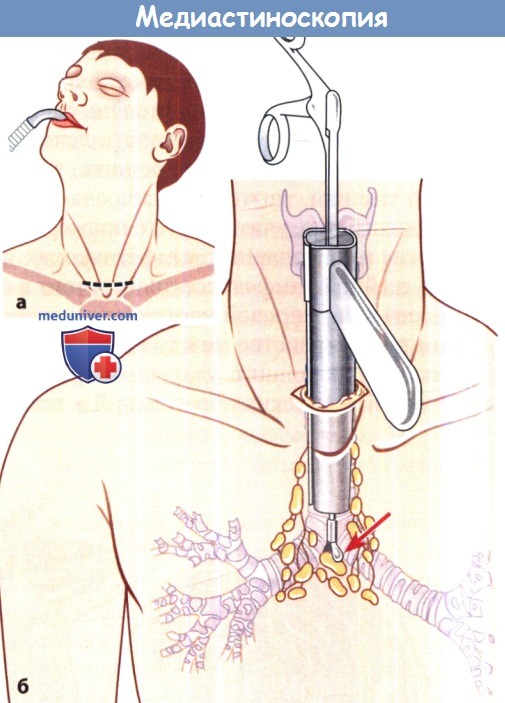
а Место разреза кожи.
б Медиастиноскоп с биопсийными щипцами (стрелка).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Медиастиноскопия что это такое
Медиастиноскопия обычно выполняется по методике, описанной Carlens. Медиастиноскоп Карленса представляет собой усовершенствованный ларингоскоп. В. Л. Маневич (1964) использует ларингоскоп или детский бронхоскоп. Мы пользуемся при медиастиноскопии ларингоскопом завода «Красногвардеец» со съемными клинками, причем наиболее удобен средний клинок.
Стерилизацию клинка ларингоскопа производят путем кипячения; лампочки погружают в спирт на 2 часа. На рукоятку ларингоскопа одевают стерильный рукав.
В набор инструментов для медиастиноскопии включают длинные иглы, длинные тонкие ножницы, конхотом для биопсии, пинцет или зажим с браншами, изогнутыми под прямым углом к рабочей части.
Положение больного на операционном столе: на спине с валиком под лопатками и запрокинутой головой. Стол наклоняют в сторону ножного конца, чтобы уменьшить кровенаполнение вен шеи.
Поперечный разрез кожи длиной 3—5 см производят над вырезкой грудины, в том же направлении рассекают подкожную мышцу. Тупо в продольном направлении раздвигают грудинно-подъязычные и грудинно-щитовидные мышцы. Собственную фасцию шеи, которая здесь хорошо выражена, надсекают ножницами и проникают в претрахеальное клетчаточное пространство, содержащее рыхлую, почти бессосудистую по средней линии клетчатку. В. Л. Маневич и Ю. В. Балабанов (1964) указывают, что иногда им приходилось перевязывать thireoidea ima. Мы ни разу не встретились с подобной необходимостью.
Дальнейший этап операции заключается в тупом разъединении тканей претрахеального пространства с помощью пальца, который при продвижении вглубь все время должен ощущать переднюю поверхность трахеи.
Дуга аорты и безымянная артерия остаются спереди, их пульсация хорошо ощутима. Конец пальца достигает бифуркации трахеи и начальных отделов главных бронхов. Пальцевое тунелирование должно проводиться поэтапно с внимательным пальпаторным исследованием встречающихся структур. Осторожными движениями трахея обходится с боков, причем ощупываются и выделяются из рыхлой клетчатки увеличенные паратрахеальные лимфоузлы. Относительно легко пальпировать также правые трахео-бронхиальные лимфоузлы. Левые, трахео-бронхиальные и бифуркационные лимфоузлы труднее достигаются пальцем.
Пальпацией определяются плотность, размеры лимфоузлов, их связь с окружающими тканями, особенно с трахеей, бронхами, магистральными сосудами. В области бифуркации трахеи и главных бронхов иногда удается пальпировать первичную опухоль легкого или средостения. Pearson (1965) считает, что биопсия паратрахеальных узлов может быть осуществлена вслепую с помощью ларингеальных щипцов. Мы не применяем инструментальную биопсию вслепую и считаем возможным лишь в некоторых случаях вылущивать пальцем неглубоко расположенные паратрахеальные лимфатические узлы.
Медиастиноскопия что это такое
В настоящее время значение медиастиноскопии как ценного диагностического метода в хирургии легких и средостения не вызывает сомнения. Г. И. Лукомский (1966) справедливо замечает, что медиастиноскопия обладает явными преимуществами перед прескаленной биопсией или трансбронхиальной пункцией бифуркационных лимфоузлов. Maassen (1964), имеющий опыт 200 медиастиноскопии, считает, что в некоторых случаях это исследование позволяет выявить метастазы в средостении лучше торакотомии, в частности при контрлатеральных метастазах.
Обеспечивая возможность пальпаторной и визуальной ревизии средостения вместе со взятием биопсии, медиастиноскопия значительно расширяет возможности пооперационного определения операбельности. Известно, что наиболее частой причиной неоперабельности рака легкого является распространение опухоли или метастазирование в средостение, составляющее, по данным Reynders (1964), причину 86% всех пробных торакотомий при раке легкого. В материале Reynders число пробных торакотомий, составлявшее 40%, У больных с отрицательными данными медиастиноскопии уменьшилось до 9%. Bergh с соавт. (1964), имеющие опыт 300 медиастиноскопии, подчеркивают, что у 80% больных, оперированных при отрицательных данных медиастиноскопии, отсутствовали метастазы в средостении. Akov-biantz, Aeberhard, binder (1965) расширили показания к медиастиноскопии, применяя ее для определения операбельности рака пищевода.
Не менее важную роль играет медиастиноскопия в дифференциальной диагностике заболеваний, проявляющихся увеличением лимфоузлов в средостении (саркоидоз, лимфогрануломатоз, силикоз и др.), и морфологической идентификации опухолей переднего средостения (Palva, Viikari, 1961; В. Л. Маневич, 1964; Amer, Minkovitz, Dennis, 1965; Kxiiger, 1965; Г. И. Лукомский, 1966, и др.).
Конкретные показания к медиастиноскопии некоторые авторы ставят очень широко. Так, Reynders (1963), Aeberhard, Akovbiantz (1965) считают медиастиноскопию показанной всем больным раком легкого, исключая явно неоперабельных. В. Л. Маневич (1964) ограничивает показания наблюдениями установленного новообразования с рентгенологически выявленным расширением средостения. Тезис о применении медиастиноскопии всем больным раком легкого не представляется нам обоснованным. Диагностические возможности медиастиноскопии ограничены пределами оперативного доступа. Медиастиноскопия остается операцией в средостении, поэтому нельзя согласиться с утверждениями об абсолютной ее безопасности.
Медиастиноскопия является диагностической операцией, и следовательно, к ней, как и к любому оперативному вмешательству, должны ставиться строгие показания. Диагностические операции и, в частности, медиастиноскопия — наиболее эффективный метод из этой группы — должны производиться на заключительном этапе обследования. Применение медиастиноскопии логически обосновано в тех случаях, когда более простые методы не дают ответа на вопросы дифференциальной диагностики и определения операбельности.
Прямые показания к медиастиноскопии имеются в случаях, когда имеющиеся рентгенологические, эндоскопические и клинические признаки увеличения паратрахеальных, трахео-бронхиальных и бифуркационных лимфатических узлов не могут быть с уверенностью истолкованы как метастазы рака легкого. В частности, медиастиноскопия показана при так называемой медиастинальной форме рака легкого, когда отсутствует гистологическое или цитологическое подтверждение этого диагноза; при дифференциальной диагностике саркоидоза, лимфогранулематоза и других медиастинальных аденопатий.
Нам представляется, что медиастиноскопия более целесообразна при подозрении на метастазирование рака легкого в средостение, тогда как прорастание первичной опухоли в отделы средостения, доступные медиастиноскопии (трахея, начальные отделы главных бронхов) можно установить при бронхоскопии.
Первичные опухоли средостения чаще по своей локализации недоступны медиастиноскопии, но в тех случаях, когда опухоль средостения достигает бифуркации трахеи, это исследование может дать ценные сведения о характере новообразования и возможном прорастании его в аорту, трахею, главные бронхи.
— Вернуться в оглавление раздела «Пульмонология.»