мжп нормокинез что это такое
Мжп нормокинез что это такое
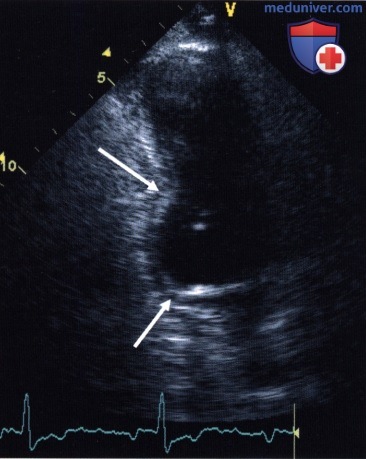
а) Региональная сократимость. Так как в различных слоях миокарда волокна ориентированы по-разному, то движение стенки, видимое при ЭхоКГ, является суммой различно ориентированных сокращений в миокарде. При этом внутренняя (субэндокардиальная) половина стенки утолщается значительно сильнее, чем внешняя, субэпикардиальная. В итоге нормальные сегменты стенки желудочка выполняют в систолу движение, направленное внутрь желудочка, а сама стенка утолщается. При этом утолщение стенки является более надежным параметром, который можно использовать и, например, в случае асинхронного сокращения при блокаде ножки пучка Риса.
Утолщение стенки и направленное внутрь движение наименее выражены в области базальных сегментов. Особое место занимает базальная часть базального переднеперегородочного сегмента, которая во время систолы не совершает направленного внутрь движения или даже немного смещается наружу (прежде всего, это хорошо видно на парастернальном базальном сечении по короткой оси), что, предположительно, обусловлено «пульсовой волной» ударного объема в области выносящего тракта левого желудочка.
1. Качественная оценка. В первую очередь происходит качественная оценка региональной сократимости:
— нормокинезия: нормальное движение и утолщение стенки,
— гипокинезия: сниженное, но определяемое движение и утолщение стенки (это наиболее субъективно вариабельная категория),
— акинезия: отсутствие движения и утолщения стенки,
— дискинезия: систолическое движение стенки наружу,
— аневризма: выпячивание левого желудочка, отмечающееся и во время диастолы, с аномально тонким, не сокращающимся миокардом,
— гиперкинезия: движение и утолщение стенки превышают нормальные показатели, что встречается при клапанной регургитации, в качестве компенсации нарушения локальной сократимости в другой зоне (например, после инфаркта), во время нагрузки или при стимуляции катехоламинами. При этом в конце систолы почти вся полость может быть замещена сокращающимся миокардом (систолическая облитерация полости желудочка). Сама по себе гиперкинезия не имеет патологического значения, однако является указанием на одно из вышеназванных состояний.

2. Количественный анализ. Многочисленные попытки количественного анализа локальной сократимости, в особенности автоматизации оценки, до сих пор не привели к созданию надежной методики, хотя бы приблизительно равнозначной визуальному заключению опытного исследователя. Поэтому сохраняется проблема субъективной вариабельности оценки локальной сократимости, которая лишь в ограниченной мере решается улучшением качества изображения, параллельным просмотром различных видеофрагментов, введением контрастных средств для левых отделов сердца и другими усовершенствованиями.
Недавно опубликованный систематический обзор различных методических подходов показал степень соответствия между различными визуализирующими методиками и определяемой при помощи согласованного клинического мнения «истиной» (степень соответствия выражалась в виде доверительного интервала значений каппы Кохена). Значение каппы, равное 1, означает полное соответствие бинарного события (нарушение локальной сократимости присутствует/отсутствует). Доверительные интервалы каппы с точки зрения выявления нарушений локальной сократимости составили:
— 0,5-0,7 для нативной ЭхоКГ,
— 0,6-0,8 для ЭхоКГ с контрастированием левых отделов,
— 0,5-0,8 для МРТ.
В рамках каждой из методик вариабельность между двумя исследователями составила:
— 0,3-0,5 для ЭхоКГ,
— 0,7-0,9 для ЭхоКГ с контрастированием левых отделов и
— 0,3-0,6 для МРТ.
Особенное значение эта проблема имеет в стресс-ЭхоКГ и при диагностике жизнеспособного миокарда в зонах с нарушенной сократимостью (см. соответствующие главы).
3. Анализ региональной деформации. В настоящее время наиболее перспективным подходом к количественной оценке локальной сократимости является анализ региональной деформации (strain/strain rate) при помощи тканевой допплерографии. Здесь можно локально и количественно оценить степень выраженности и временную динамику систолической и диастолической деформации (например, продольное укорочение и удлинение на апикальных сечениях). Но до сих пор получаемые данные чувствительны к артефактам, обременены шумовым сигналом, и их часто бывает трудно интерпретировать. Методика двумерного отображения деформации (20-strain), находящаяся ныне в начальной стадии апробации, должна существенно улучшить данный методический подход.
б) Причины нарушения сократимости:
1. Коронарная болезнь сердца. Чаще всего локальные нарушения сократимости развиваются на фоне коронарной болезни сердца:
— После инфаркта развивается необратимое, сохраняющееся в покое нарушение локальной сократимости. При этом большой постинфарктный рубец проявляется в виде акинезии или аневризмы, а после мелких инфарктов остается лишь гипокинезия или существенное нарушение локальной сократимости не определяется. Большие постинфарктные рубцы характеризуются уменьшением толщины стенки примерно на 30% и иногда несколько более высокой эхогенностью, чем окружающий миокард, что объясняется более высоким содержанием коллагена в рубце.
Надежное соотнесение нарушения локальной сократимости с гистологической зоной инфаркта осложняется связностью всех сегментов миокарда: как соседние, нормально сокращающиеся области миокарда могут «увлекать» акинетическую зону инфаркта, так и, наоборот, нарушения локальной сократимости в инфарктной зоне могут снижать амплитуду сокращений соседних здоровых сегментов («теттеринг-эффект»),
— В случае острой ишемии в покое или на фоне нагрузки (обратимые нарушения сократимости, диагностическое использование в стресс-ЭхоКГ).
— В покое в связи с оглушенным (станнинг) или гибернирующим миокардом, т.е. отсутствием (или снижением) сократимости в еще жизнеспособном миокарде.
2. Другие заболевания. Кроме КБС, нарушения локальной сократимости могут развиваться при следующих заболеваниях:
— ДКМП: хотя поражение часто имеет диффузный характер, но нередко обнаруживаются зоны гипокинезии различной степени выраженности. Однако аневризмы при этом заболевании не встречаются.
— Миокардиты: здесь изредка встречаются и более выраженные нарушения локальной сократимости, например, апикальная аневризма при болезни Чагаса (Trypanosoma cruzii).
— Нарушения локальной сократимости, поражающие только межжелудочковую перегородку, без вовлечения остальной перфузионной территории ПМЖВ, т.е. передней стенки: они встречаются относительно часто. С одной стороны, возможно развитие аномального временного паттерна сократимости с сохраненным утолщением перегородки в результате локального замедления механической систолы (например, при блокаде левой ножки пучка Гиса, правожелудочковом кардиостимуляторе, синдроме WPW, после кардиохирургического вмешательства), а также в результате взаимодействия левого и правого желудочков или наложения движения всего сердца в грудной клетке на процессы сокращения, например, после операции на сердце, при повышении нагрузки давлением или объемом на правый желудочек или в случае значительного перикардиального выпота.
Если в начале систолы происходит движение перегородки, направленное наружу, то такая ситуация обозначается термином «парадоксальная перегородка», что, будучи неспецифическим изменением, может встречаться при всех вышеназванных клинических ситуациях. С другой стороны, может развиваться истинное снижение амплитуды сокращений, как, например, при КБС (закупорка септальной ветви) или кардиомиопатии.
Редактор: Искандер Милевски. Дата публикации: 26.12.2019
Ишемическая болезнь сердца
Больным ишемической болезнью сердца (ИБС) в настоящее время предлагается широчайший спектр диагностических пособий: коронарография и вентрикулография, радионуклидные исследования жизнеспособного объема миокарда, с которыми в последнее время эффективно конкурируют эхокардиографические методы исследования с применением различных нагрузочных проб.
Проба с нагрузкой (рис.1).

Лечение
Коронарограмма пациента с ИБС.



 |  |
Хирургия коронарной болезни в Центре прошла путь от первых непрямых вмешательств в конце 50-х годов до самых современных прямых воздействий на коронарный кровоток. В настоящее время достигнуты уникальные результаты у больных с осложненными формами ИБС (аневризма сердца, ишемическая дисфункция клапанов сердца, дефекты межжелудочковой перегородки), осложняющих течение заболевания резким снижением сократительной способности миокарда (фракция выброса менее 25%), недостаточностью кровообращения III-IV стадий. Благодаря особым режимам искусственного кровообращения, применению новых методов кардиоплегии, интенсивному использованию вспомогательного кровообращения и новым операциям с моделированием исходной геометрии левого желудочка удалось до минимума снизить риск таких вмешательств и добиться существенного повышения насосной функции сердца.
Какие нарушения сердца видны через ЭхоКГ
Сердце – особенный орган, и УЗИ для него тоже особенное. Называется – ЭхоКГ.
Почему нельзя делать УЗИ сердца на обычном ультразвуковом аппарате?
Можно, но только результат исследования окажется неполным. Дело в том, что у эхокардиографа есть дополнительные возможности и особые датчики, которые позволяют получить качественное изображение органа, постоянно находящегося в движении. Кроме того, любой аппарат способен проводить исследование с эффектом Доплера. Доплерография даёт возможность оценить скоростные показатели потока крови, его направление, наличие патологического сброса. Это принципиально важно при оценке состояния клапанов сердца и перегородок, расположенных между предсердиями и желудочками. Наконец, к эхокардиографу можно подсоединить специальный датчик для проведения чреспищеводной эхокардиографии, который внешне больше напоминает гастроскоп.
Говорят, что ЭхоКГ это золотой стандарт в окончательной диагностике инфаркта?
По сути именно ЭхоКГ ставит точку в решении вопроса, были инфаркт миокарда или всё-таки нет. Такую возможность даёт прицельное изучение стенок сердца – передней, боковой, задней или нижней, а также межжелудочковой перегородки. Если миокард в этих зонах получил некротическое повреждение и там сформировался рубец, на эхокардиографии будет выявлено нарушение его сократимости. Это значит, что стенка сокращаться хуже, отставать от рядом расположенных (гипокинезия), сокращаться в своем режиме, что называется, не попадая в ногу (дискинезия), или вообще не будет сокращаться, выбиваясь из общего марша (акинезия). Если подобные изменения обнаружены (а они нередко бывают случайной находкой, без указания на перенесённый инфаркт), то вероятность инфаркта в прошлом более 90%. Если же в диагнозе стоит инфаркт, а по данным ЭКГ и ЭхоКГ подтверждений этому обнаружить не удаётся, скорее всего, речь идет о гипердиагностике и инфаркта на самом деле не было.
Какие показатели ЭхоКГ можно назвать наиболее важными?
Силу сердечной мышцы показывает так называемая фракция выброса (ФВ). Если этот показатель снижен, речь может идти о хронической сердечной недостаточности. Наличие нарушений локальной сократимости миокарда стенок сердца (гипокинезия, дисикинезия, акинезия) свидетельствует о перенесённом инфаркте или ишемии. Оценка клапанов включает количество створок, размер отверстия, доплерографически определяется наличие обратного сброса крови (недостаточность клапана) или повышенного градиента давления на клапане, свидетельствующего о формировании сужения (стеноза) клапана. Недостаточность клапанов или регургитация измеряется в степенях: от первой до четвёртой. Если первую и вторую можно отнести к варианту нормы, то третью (выраженную,) а тем более четвёртую считают патологией, которая требует хирургической коррекции. Анализ перегородок сердца помогает выявить наличие патологических отверстий и сброса крови через них (дефектов межпредсердной и межжелудочковой перегородок). Важную информацию представляют размеры камер сердца, толщина миокарда и наличие его гипертрофии, тромбы в полости сердца.
Что такое стресс — ЭхоКГ?
Если у пациента подозревают ишемическую болезнь сердца, врач-кардиолог обычно назначает нагрузочный тест. Часто это велоэргометрия или тредмил, когда пациент крутит педали велосипеда или идёт по беговой дорожке, а у него постоянно фиксируют ЭКГ, дожидаясь появления ишемии. Но раньше появления изменений на ЭКГ появляются те самые изменения кинетики стенок, о которых мы уже говорили. Тем более, сразу можно точно обнаружить стенку сердца, которая страдает больше всего, и предположить, какая именно артерия сужена бляшками. Поэтому, стресс-тест с ЭхоКГ считается более информативным. Его проводят с помощью физической нагрузки, когда пациент крутит педали на специальном велосипеде в лежачем положении, либо стимулируя работу сердца с помощью введения в вену специальных лекарств. В результате сердце работает намного активнее, и фрагменты миокарда, испытывающие нехватку питания, сокращаются хуже остальных.
Зачем назначают чреспищеводное ЭхоКГ?
В некоторых случаях даже после проведения стандартного ЭхоКГ кардиологам требуется уточнение. То, что не удалось увидеть через грудную клетку с помощью обычного датчика, можно рассмотреть из пищевода с помощью датчика, больше напоминающего гастроскоп. Оказывается, изнутри лучше видно пороки клапанов сердца, состояние его перегородок и наличие тромбов в предсердиях. Исследование проводится в сознании под действием легких снотворных препаратов, по ощущениям приятным его не назовешь, но и слишком дискомфортным тоже, но напоминает проведение обычной гастроскопии.
Как подготовиться к ЭхоКГ?
Обычное исследование, которое называют трансторакальным, особой подготовки не требует. Если речь идёт о чреспищеводном исследовании, то предварительно нужно будет выполнить гастроскопию, чтобы убедиться, что в пищеводе нет эрозий, варикозно расширенных вен и других нарушений. Если в ходе исследования выясниться, что человек с трудом переносит введение «шланга» и в верхние отделы ЖКТ, чреспищеводное ЭхоКГ можно буде провести под внутривенной анестезий, как говорят пациенты «во сне».
Сегодня ЭхоКГ, как и все исследования, активно развивается. Теперь его делают не только из пищевода, но и непосредственно из полости сердца – так называемое внутрисердечное ЭхоКГ. Для этого датчик доводят до сердца от паховых сосудов. Результаты исследования представляют в виде трёхмерных двигающихся изображений такого качества, что врачу трудно отличить реконструкцию от реального бьющегося сердца.
Если у Вас остались вопросы, Вы можете задать их кардиологу онлайн в приложении Доктис.
Мжп нормокинез что это такое
Что такое дефект межжелудочковой перегородки?
Дефект межжелудочковой перегородки (ДМЖП) – это отверстие между двумя камерами сердца – желудочками (Рис 1). ДМЖП – наиболее частый врожденный порок сердца, частота его встречаемости составляет 20% от всех врожденных пороков сердца. Сквозь это отверстие кровь из левого желудочка (камеры высокого давления) попадает в правый желудочек, где давление значительно ниже. Чем больше это отверстие, тем больше крови попадает из левого желудочка в правый желудочек, тем больше проблем возникает.
Естественное течение порока. Или к чему приведет дефект межжелудочковой перегородки?
Дефекты межжелудочковых перегородок приводят к тому, что в правый желудочек и легочную артерию поступает повышенное количество крови, что заставляет эти отделы сердца работать в режиме «свехнагрузки», приводя к развитию сердечной недостаточности. Признаками сердечной недостаточности у детей с ДМЖП могут быть: плохая прибавка в массе тела и отказ от пищи, частое дыхание (даже во сне), кашель, избыточная потливость. Перерастяжение камер сердца избыточным объемом крови приведет к нарушению работы проводящих путей и развитию различных аритмий. Избыточный объем крови, проходящий через легкие, приведет к частым бронхо-легочным заболеваниям, а в запущенных случаях – к развитию необратимых изменений со стороны сосудов легких (необратимой легочной гипертензии). Чем больше дефект, тем больше выраженность симптомов.
Лечение дефекта межжелудочковой перегородки.
Эндоваскулярное закрытие ДМЖП
Рис 2 – Внешний вид окклюдера
Рис 3 – Внешний вид спирали
В последнее два десятилетия появились устройства, позволяющие выполнить закрытие дефекта межжелудочковой перегородки не прибегая к открытому вмешательству, требующему разреза, проведения искусственного кровообращения и длительной реабилитации. Для выполнения этой манипуляции было предложено большое количество специальных устройств: окклюдеров (Рис 2) и спиралей (Рис 3). Выбор устройства (окклюдера или спирали) производится эндоваскулярным хирургом после тщательного изучения анатомии дефекта межжелудочковой перегородки. Эндоваскулярное вмешательство выполняется в условиях рентгеноперационной. В сложенном состоянии окклюдер или спираль располагаются в тоненькой трубочке – катетере. Ни разреза грудной клетки, ни использования аппарата искусственного кровообращения при этом не требуется. Через прокол сосудов на бедре окклюдер (Видео 1) или спираль (Видео 2) в «упакованном» виде, по ходу естественных сосудов вводится в полости сердца. Под контролем рентгеноскопии и эхокардиографии устанавливается таким образом, что один из его дисков (витков) располагается в левом желудочке, другой – в правом желудочке. Дефект оказывается полностью закрыт заплаткой, которая исключает сброс крови из левого желудочка в правый. Если окклюдер или спираль установлены правильно, катетер отсоединяется и извлекается наружу, если произошло смещение, окклюдер (или спираль) может быть снова втянут в доставляющий катетер и процесс установки повторится.
Для закрытия мышечных дефектов чаще используют окклюдеры (Видео 3, 4), а для перимембранозных – спирали (Видео 5, 6).
На сегодняшний день более чем у 60% пациентов дефект межжелудочковой перегородки может быть устранен при помощи эндоваскулярной операции. В то же время имеются противопоказания. Это близость расположения дефекта к клапанам сердца, наличие у пациента других внутрисердечных аномалий, требующих хирургической коррекции, вес пациента меньше 5 кг, наличие активного инфекционного процесса и различные нарушения свертывания крови.
У детей весом меньше 5 кг невозможно эндоваскулярное вмешательство, так как катетеры со сложенным внутри окклюдером или спиралью слишком большие для маленьких сосудов ребенка. В последние годы активно развивается гибридный метод лечения, который позволяет лечить ДМЖП у детей меньше 5 кг с выраженной симптоматикой, без использования искусственного кровообращения. Гибридный метод предусматривает совместную одновременную работу кардиохирургов и эндоваскулярных хирургов. Проводится гибридная операция в кардиохирургической операционной. Кардиохирурги открывают грудную клетку и делают небольшой прокол на сердце, через который под контролем УЗИ в сердце вводятся катетер со сложенным устройством внутри. Сам процесс закрытия аналогичен таковому, как при эндоваскулярном закрытием. При гибридном методе, в отличие от стандартной кардиохирургической операции, сердце не разрезают и не останавливают (катетеры вводятся через маленький прокол), а искусственное кровообращение не используют.
Реабилитация после процедуры
Как правило, пациентов выписывают через два дня после процедуры. На месте введения катетера в сосуд еще некоторое время должна оставаться стерильная повязка. В течение 6 месяцев после операции необходимо принимать аспирин для профилактики тромбообразования и в случае простудных заболеваний проводить антибиотикопрофилактику инфекционного эндокардита. В течение одного месяца после процедуры необходимо будет ограничить физические нагрузки. Уже через 6 месяцев после операции окклюдер (или спираль) полностью покрывается собственными клеточками сердца – эндотелизируется. До этого времени пациентам стоит воздержаться от плановой вакцинации и планирования беременности. Спустя 6 месяцев наш пациент может вести привычный для него образ жизни – теперь он абсолютно здоров!
У нас наибольший в Украине опыт по эндоваскулярному закрытию дефектов межжелудочковой перегородки – более 20 операций. Мы имеем доступ к окклюдерам и спиралям для закрытия дефектов любых размеров, как мышечных, так и перимембранозных. Для того чтобы попасть к нам на консультацию или госпитализироваться позвоните по одному из телефонов или запишитесь на прием онлайн.

