левый корень легкого расширен что это значит
Левый корень легкого расширен что это значит
В образовании рисунка корней легких принимают участие лимфатические узлы, сосуды, бронхи и в меньшей степени легочная ткань (interstitium). Поэтому увеличение корней легких вызывается всегда каким-либо изменением этих образований.
Клинические критерии увеличения корней легких у детей часто совершенно определенны, но у взрослых мало выражены: нормального перкуторного притупления в большинстве случаев не определяется, аускультативно только изредка выслушивается бронхиальное дыхание. На уровне грудных позвонков определяется бронхофония, которая в норме прослушивается до II—III позвонка, иногда еще до V—VI (симптом Эспина) (d’Espinе). Но и эти симптомы выражены у взрослых значительно менее ясно, чем у детей. На увеличение корней легких указывает хронический битональный, упорный кашель, особенно при отсутствии бронхитических и легочных процессов и если исключается трахеит
Диагноз увеличения корней поэтому ставится главным образом рентгенологически, но дифференциация возможна только при широком привлечении клинических данных. Нормальны ли корни легких или патологически увеличены, решить, это рентгенологически иногда очень трудно, и в пограничных случаях это решение часто не лишено субъективизма. Правый корень уже физиологически более выражен, чем левый, на который частично накладывается тень сердца.
В дифференциально-диагностическом отношении целесообразно подразделять увеличение корней легких на одно- и двусторонние, хотя некоторые болезни протекают как с односторонним затемнением корней, так и с двусторонним.
Застойные легкие.
При застойных легких увеличение корней обусловлено расширением легочных вен, лучеобразно сходящихся от периферии к корням. Поэтому отграничение области корней от легочной ткани не резкое, что почти всегда позволяет дифференциацию от опухоли. Густота тени постепенно веерообразно убывает по направлению к периферии. Обе стороны обычно поражены равномерно В случаях застоя в области корней легких, рентгенологически выраженных, почти всегда имеются также и аускультативные признаки застоя в легких: средне-крупнопузырчатые хрипы в обоих легких, особенно в нижних отделах, преимущественно справа; правосторонний плевральный выпот может еще не быть выраженным.
Наличие других явлений, указывающих на заболевание сердца, — увеличение сердца или изменение конфигурации его, аускультативные признаки порока сердца или ритм галопа и другие симптомы гемодинамической сердечной недостаточности — облегчают дифференциальный диагноз. Естественно, что застойные явления в легких находят прежде всего при недостаточности левого желудочка или при наличии затруднений перед этой частью сердца, т. е. при гипертонической болезни, аортальной недостаточности и митральных пороках.
Увеличение корней легких, обусловленное расширением легочных артерий. Увеличение корней с резкими контурами вследствие расширения легочных артерий находят при комплексе Эйзенменгера (Eisenmenger) (сидящая верхом аорта), при высоком дефекте перегородки и в большинстве случаев при расширении легочной артерии.
Пульсация расширенной легочной артерии обычно хорошо заметна, что позволяет дифференцирование от застойных явлений в корнях легких и от лимфомы. Дефект в перегородке предсердий, а в-тяжелых случаях и в перегородке желудочков часто сопровождается выраженным расширением легочной артерии. При лимфомах, расположенных непосредственно на аорте, надо всегда учитывать возможность передачи пульсации. Чем старше возраст больного, тем менее вероятным становится nакой диагноз.
Нетуберкулезные инфекции:
— Каждый хронический бронхит любой этиологии может сопровождаться увеличением корней легких, которое часто является главнейшим симптомом, причем в этих случаях прикорневые лимфатические узлы не так резко очерчены, как при настоящих лимфомах. Такое увеличение корней имеет место при астматических и эмфизематозных бронхитах, иногда при бронхоэктазах. Особенно увеличены они при силикозе.
При псевдолюэтическом инфильтрате с положительной реакцией Вассермана легочный инфильтрат может отступать на задний план по сравнению с увеличением корней легких, особенно у детей, что послужило для Fanconi поводом говорить о прикорневой бронхопневмонии.
— Туберкулез лимфатических узлов. Картина меняется в зависимости от того, идет ли речь о цветущем (первичном или вторичном) туберкулезе или о старых зарубцевавшихся, часто обызвествленных, излеченных формах. Для цветущего туберкулеза прикорневых лимфатических узлов характерны резко отграниченные клубневидные прикорневые узлы, одно- или двусторонние. В некоторых случаях еще виден в легких первичный очаг, в других случаях — только усиленный рисунок на ограниченном месте.
Иногда же легочного очага вообще уже не видно. Такую картину иногда трудно отличить от саркоидоза и, поскольку еще не известно течение процесса, от опухолей, особенно от лимфогранулематоза. В таких случаях диагноз приходится ставить почти только путем исключения. Найти туберкулезных микобактерий почти никогда не удается. РОЭ может быть умеренно ускоренной, реже нормальной. Лейкоцитарная формула может оставаться в норме. Положительная реакция Манту особенно говорит против саркоидоза. При активном туберкулезе она резко положительна.
С помощью одноразовой рентгенограммы и клинических данных, в большинстве случаев весьма скудных, нельзя, как правило, решить, является ли туберкулез прикорневых лимфатических узлов активным, но это возможно при серийных рентгенограммах. Если картина за недели или месяцы изменяется в худшую или лучшую сторону, то и при отрицательных результатах клинического исследования процесс надо считать активным.
Одновременное появление узловатой эритемы при увеличенных корнях легких говорит скорее о саркоидозе, чем о туберкулезе прикорневых узлов.
Особые трудности создают изменения прикорневых лимфатических узлов при затухании или уже затихшем процессе. Корни легких в этих случаях дают, как правило, картину разволокнения без резких очертаний. Дифференциацию надо проводить преимущественно с хроническими неспецифическими процессами. Могут отсутствовать все признаки, как субъективные, так и объективные. Особенно в этих случаях вопрос об активности процесса может быть решен только с помощью серийных снимков. Если же, наоборот, в прикорневой области имеются обызвествления, то в общем можно спокойно ставить диагноз излеченного туберкулезного прикорневого процесса.
Левый корень легкого расширен что это значит
— Лимфогранулематоз [болезнь Годжкина (Hodgkin)]. Лимфогранулематоз корней легких может быть одно- и двусторонним. При двусторонней локализации лимфатические узлы при лимфогранулематозе поражены не столь симметрично, как при туберкулезе или при саркоидозе, так что уже сама асимметрия при резко очерченных прикорневых узлах заставляет думать о лимфогранулематозе. Поставить диагноз по клинической картине чрезвычайно трудно, если нет увеличения других лимфатических узлов (аксиллярных, надключичных, вдоль грудино-ключично-сосковой мышцы) или селезенки. Лимфогранулематоз следует предполагать в том случае, если имеются лихорадка интермиттирующего типа (Пель—Эбштейн) и в крови значительная лимфопения (лимфоцитоз почти исключает лимфогранулематоз) и эозинофилия. Однако, если поражены только отдельные узлы, лимфопении и эозинофилии может не быть. Диагноз лимфогранулематоза решает гистологическое исследование. Поэтому необходимо всегда делать пробную биопсию, если узел легко доступен. При соответствующей опытности хирурга биопсия не сопряжена с опасностью, даже если берется прикорневой узел. Прежде чем производить биопсию прикорневого узла, безусловно необходимо раньше прибегнуть к значительно более безобидному вмешательству — пробной биопсии по Daniels. Она проводится на лимфатических узлах, которые всегда имеются в жировой ткани позади места прикрепления m. sternocleidomastoideus на высоте места прикрепления m. scalenus anterior к I ребру. Особенно ценна эта биопсия при лимфогранулематозе (Lageze с сотрудниками). Положительные результаты мы имели также при туберкулезе и бронхогенном раке.
— Лейкозы. Увеличение лимфатических прикорневых узлов встречается иногда также при лейкозах. Диагноз ставится по картине крови, resp., по результатам стернальной пункции.
— В более редких случаях увеличение прикорневых узлов наблюдается также при всех заболеваниях, протекающих с общим увеличением лимфатических узлов, особенна у молодых лиц (инфекционный мононуклеоз, краснуха и т. д.). Эти случаи, если о возможности их не забывают, легко исключаются.
— Злокачественные опухоли.
Причины одностороннего увеличения корней легких.
При одностороннем увеличении корня легких надо прежде всего учитывать следующие заболевания.
1. Туберкулез. Первичный туберкулез При одностороннем туберкулезном увеличении прикорневых лимфатических узлов первичный очаг в легких в большинстве случаев еще имеется, а следовательно, имеется и характерная для первичного туберкулеза форма гантели.
2. Бронхогенный рак. Бронхогенный рак поражает почти исключительно мужчин (10 мужчин: 1 женщина) и главным образом длительных курильщиков. Это важно учитывать при дифференциальной диагностике, однако это относится только к плоскоклеточному и мелкоклеточному бронхогенному раку. К аденокарциноме оба эти фактора отношения не имеют. На рисунке указана частота симптомов по данным 292 случаев (Haug).
Рентгенологически можно различать несколько форм: одни бронхогенные раки резко отграничены и поэтому трудно отличимы от туберкулеза и лимфогранулематоза: другие лучеобразно проникают в паренхиму легких. Часто рак начинается в виде резко отграниченной опухоли, а позднее переходит во вторую форму. Вследствие метастазов в лимфатические узлы процесс уже рано может стать двусторонним. В более поздних стадиях рентгенологическая и клиническая картина почти всегда затушевывается вследствие развития бронхопневмоний и ателектазов. Поэтому каждая хроническая пневмония подозрительна на бронхогенный рак. Об особом значении так называемого синдрома средней доли. Клиническая симптоматология довольно характерна. На первом плане — упорный кашель с малым количеством мокроты, иногда с примесью волокнистых сгустков крови. Наблюдаются также массивные кровохарканья. Злокачественные опухоли являются вообще наиболее частой причиной кровохарканий.
Исхудание может отсутствовать длительное время. РОЭ не характерна, чаще ускорена. Анемия появляется только в более поздних стадиях. Метастазы редко играют решающую роль в диагностике. Все же парезы возвратного нерва (обусловленные метастазами в лимфатические узлы) и иногда четкообразно расположенные в межреберных промежутках увеличенные лимфатические узлы дают важные диагностические указания.
Бронхогенный рак очень, часто метастазирует в кости. Эти метастазы в большинстве случаев ускользают при клиническом исследовании. Щелочная фосфатаза в сыворотке крови повышена. В 20% случаев бронхогенного рака в стернальном пунктате находят клетки опухоли.
В опухолевых клетках соотношение между ядром и цитоплазмой сдвинуто в пользу ядра, ядрышко часто выступает особенно сильно, границы клеток стерты, так что гнезда опухолевых клеток приобретают характерный расплывчатый вид.
Распознавание опухолевых клеток в мокроте затруднительно. При соответствующей технике и опытности исследование мокроты все же может быть ценным методом (фазовоконтрастный микроскоп, Papanikolaou). Цитологическое исследование приобретает все большее значение для ранней диагностики.
Бронхоскопические данные решают диагноз. При каждом подозрении на бронхогенный рак следует прибегать к бронхоскопии. Биотический материал, взятый из опухоли, почти во всех случаях может подтвердить диагноз. С помощью современного бронхоскопа эта методика доступна и при исследовании бронха правой верхней доли.
Только если все исследования в случае, подозрительном на бронхогенный рак, отрицательны, то в качестве рабочей гипотезы можно принять диагноз «воспалительного идиопатического стеноза». При этом общем заболевании бронхов, описанном Lageze и Passа, воспалительный процесс бронхиальной стенки ведет к стенозу бронха и тем самым к ателектазу. Стеноз ригидный и при прикосновении к нему не кровоточит. Одновременно всегда имеются бронхоэктазы, что подкрепляет диагноз (Regli). Такие случаи требуют частого повторного исследования, чтобы не просмотреть рака.
Кровохарканье следует рассмотреть особо.
Симптомы опухоли в легких — стадии и лечение
В большинстве случаев симптомы опухоли в легких, обусловленные раком, обнаруживаются при визите к доктору по причине плохого самочувствия. Однако около 5% опухолей может быть обнаружено случайно при рентгенограмме грудной клетки, проводимой согласно плановому обследованию или по какой-либо другой причине.
На ранних стадиях рака признаки опухоли в легких у детей обычно мало выражены, равно как и у взрослых. Иногда наблюдаются неопределенные симптомы общего характера, например усталость или общее недомогание, по которым сложно выявить причину. По ходу роста опухоль начинает вызывать появление симптомов, что обычно обусловлено проникновением раковых клеток в ткани легких и воздушных путей. На начальных этапах эти симптомы характеризуется неравномерным течением. Физические усилия могут провоцировать их или ухудшать.
Постепенно симптомы опухоли в легком усиливаются, увеличивается продолжительность их проявления. Отмечены случаи ложной диагностики инфекции в грудной клетке, при которых стандартное лечение антибиотиками малоэффективно, а последующее рентгенологическое обследование выявляет заболевание. Ниже перечислены наиболее важные и широко распространенные симптомы опухоли в легких, которые приведены в процессе снижения частоты встречаемости:
Многие эти симптомы вызываются патологическими состояниями или инфекциями грудной клетки, но некоторые (например, кровохарканье) являются основанием для незамедлительного обследования на предмет заболевания. Примерно у 2 пациентов из 5 среди первых признаков опухоли в легких отмечался кашель. Возникновение кашлевых проявлений может быть постоянным или переменчивым. Он зачастую начинается с обычной простуды или грудной инфекции, но продолжается задолго после ухода признаков простуды. По этой причине люди, испытывающие продолжительный кашель на протяжении нескольких недель, должны обращаться к врачу, чтобы выявить его причину.
Наиболее распространенные признаки
Кашель
Кашель вызывает стимулирование чувствительных нервных окончаний в выстилке дыхательных путей на любом участке от голосовых связок до бронхов. Кашель является рефлекторным действием, хотя его можно инициировать произвольно. При кашле давление в груди существенно повышается и внезапное отхождение воздуха при кашлевом рефлексе служит для прочистки воздушных путей и для освобождения выстилки воздушных путей от слизистого секрета.
Раздражитель, поражающий слизистую оболочку воздушных путей, воздействует на нервные окончания, что приводит к кашлю. Однако при этом кашель не может удалить первоисточник раздражения — рак, что приводит к стойким кашлевым явлениям. Любое кровотечение интенсивно раздражает выстилку бронхов и вызывает кровохарканье.
Приступы кашля отмечаются в моменты, когда раздражение усиливается и не проходит. Эти приступы могут быть настолько сильными, что могут приводить к перелому ребер, а также повреждать малые кровеносные сосуды легких. Кашель, вызываемый раком легких, не носит специфического характера, но наиболее часто он отмечается в ночное время дня или сразу после пробуждения. Со временем кашель приобретает периодический приступообразный характер на протяжении дня. Физическая нагрузка или усиление дыхания зачастую приводят к приступам кашля.
Симптомы опухоли в легких на ранних стадиях заболевания характеризуются сухим кашлем, к которому впоследствии присоединяется белесая мокрота. При развитии инфекции мокрота приобретает гнойный характер с зеленоватым или желтоватым оттенком и возможным присутствием кровохарканья. Кровохарканье обычно сопровождается наличием в мокроте прожилок крови. Однако когда происходит поражение небольшой вены, отхаркивается свежая кровь. В таких редких случаях может наблюдаться сильное кровотечение. Кровохарканье является очень важным симптомом опухоли в легких, и его нельзя игнорировать. Примерно у четверти людей, возраст которых превышает 40 лет, кровохарканье является признаком рака легких.
Дискомфорт и боль
Дискомфорт и боль являются вторым по частоте встречаемости среди начальных проявлений симптомов опухоли в легких. Они встречаются примерно у 20% пациентов. Характер болевых ощущений и дискомфорта в груди может очень сильно варьировать. Наиболее часто в описаниях симптомов фигурирует чувство наполненности и сдавленности, которое усиливается в определённых позициях, а также при глубоком дыхании или кашле.
Иногда отмечается острая локализованная боль в груди при дыхании или кашле. Это так называемая плевротическая боль, которая вызвана воспалением в выстилке легких (плевре). Опухоли, локализованные высоко в верхней части легких, могут влиять на большие нервные корешки (плечевое нервное скопление), что может приводить к нарастающим болям в верхней части груди и плече.
Инфекции и ухудшение проходимости дыхательных путей
Рост опухоли в более крупных отделах дыхательных путей легких может постепенно привести к нарушению их проходимости. Это может препятствовать нормальному отхождению мокроты из легких. В результате не отошедшая мокрота может становиться источником инфекции. В таких случаях симптомы опухоли в легких включают общее недомогание, озноб, жар, ночную потливость и потерю аппетита и веса. Может наблюдаться плохой отклик на лечение стандартными антибиотиками.
Если присутствует полная обструкция дыхательных путей, то это может повлечь одышку, кашель и повышение температуры. Характер симптомов и их степень зависят от объема поражения легких. При неполной обструкции развиваются хрипы, вызванные прохождением воздуха через блокаду. Они возрастают при глубоком дыхании, например, после физической нагрузки.
Одышка
Симптомы злокачественной опухоли легкого редко характеризуются одышкой в качестве первого проявления этого заболевания. Однако на протяжении болезни это состояние зачастую развивается. При раке легких причинами развития одышки могут быть:
Охриплость
Один из нервов, подходящих к голосовому аппарату, изгибается вниз к основанию левого легкого. Опухоль, растущая в этой части грудной клетки может повредить данный нерв, что может отрицательно сказаться на функционировании голосовых связок. Порой это приводит к слабому и охриплому голосу, а также к развитию характерного кашля с металлическим оттенком.
Распространение опухоли и ее влияние на метаболизм
Симптомы опухоли в легких могут характеризоваться общим характером проявлений (жар, озноб и общее недомогание, вызванное инфекцией). Современная медицина не до конца выявила причины общих симптомов и физических изменений, не связанных напрямую с распространением этого типа рака. Речь идет о так называемых паранеопластических синдромах. Считается, что они вызваны белками или другими соединениями, образуемыми клетками опухоли, а также последствиями метаболических изменений в организме. Эти симптомы опухоли в легких включают:
Образование вторичных очагов или метастазирование
Опухоли легкого могут распространяться в другие органы посредством лимфатической или кровеносной системы. Обычным местами распространения или метастазирования являются:
Для постановки диагноза рака легких обычно требуется проведение биопсии. Плановые обследования общих групп населения на наличие этого заболевания обычно не проводятся.
Доброкачественные опухоли легких
Симптомы опухолей легких, характеризующиеся доброкачественной природой, во многом определяются стадией заболевания. На ранних этапах они могут попросту отсутствовать. Клиническая симптоматика при доброкачественных опухолях обычно включает ателектаз, пневмонию, плевросклероз и другие проявления. При развитии осложнений возможны пневмофиброз, кровотечение, малигнизация новообразования и другие неблагоприятные последствия.
Рентгенологический синдром изменения корней легких
Стенограмма видеолекции кандидата медицинских наук Соколиной Ирины Александровны о рентгенологическом синдроме изменения корней легких из цикла передач Лучевая диагностика для терапевтов.
Игорь Евгеньевич Тюрин, доктор медицинских наук, профессор:
– Позвольте мне сразу перейти к следующей лекции и попросить Ирину Александровну рассказать о состоянии корней легких, о патологии лимфатических узлов. Все, что связано с этой проблемой. Пожалуйста, Ирина Александровна.
Ирина Александровна Соколина, кандидат медицинских наук, руководитель отделения лучевой диагностики Клиники пропедевтики имени Василенко ПМГМУ:
– Спасибо большое, Игорь.
Добрый день, уважаемые коллеги!
Итак, сегодня мы с вами поговорим о рентгеноанатомии корней легких и о рентгенологическом синдроме изменения корней легких.
С точки зрения анатомии, корни легких представляют собой совокупность структур, которые расположены топографически определенным образом в воротах легких. Они включают в себя ряд анатомических элементов.
Это, прежде всего, легочная артерия, легочные вены, сопутствующие легочным артериям бронхи, лимфатические сосуды, узлы, клетчатка и листки плевры.
Надо сказать, что на большом протяжении указанные образования располагаются экстрапульмонально и на рентгенограммах могут быть скрыты тенью сердца, поэтому анатомически и рентгенологически понятие корня легкого несколько отличается.
С точки зрения рентгенологии, нормальный корень легкого на рентгенограммах, которые выполняются при правильной установке больного, представлен суммарной тенью крупных легочных сосудов.
Необходимо сказать – анализируя корень легкого, необходимо обращать внимание на установку пациента. Это должна быть правильная установка больного, которая определяется по симметричному расстоянию между остистыми отростками, которые мы видим, и грудинно-ключичными сочленениями. Небольшие повороты могут вызывать изменения отображения корня легкого и симулировать какие-то патологические состояния.
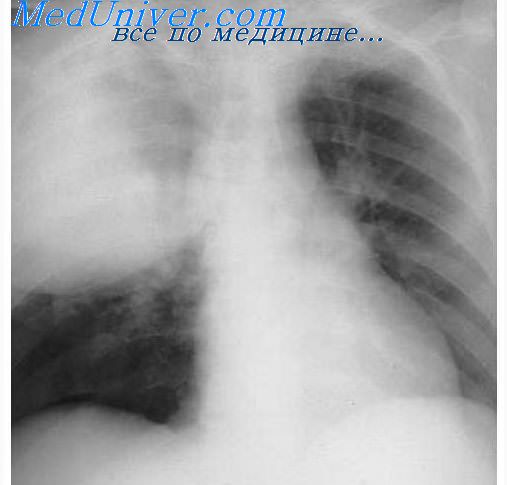
Корни правого и левого легкого в норме располагаются неодинаково. Правый корень представлен, как мы видим на рентгенограмме, дугообразно искривленной тенью средней плотности. Эта тень расширена в верхнем отделе и незначительно суживается книзу. Корень правого легкого располагается на уровне II ребра и II межреберья.
В основном корень правого легкого представлен нижней долевой легочной артерией и расположенным рядом с ним промежуточным бронхом. Он отчетливо виден при рентгенологическом исследовании в виде просветления.
Корень левого легкого чаще всего бывает прикрыт тенью сердца и виден у небольшого количества пациентов. В соответствии с анатомическими особенностями, корень левого легкого располагается на одно ребро выше корня правого легкого. Это необходимо помнить, анализируя рентгенограмму.
Это что касается расположения корней легких.
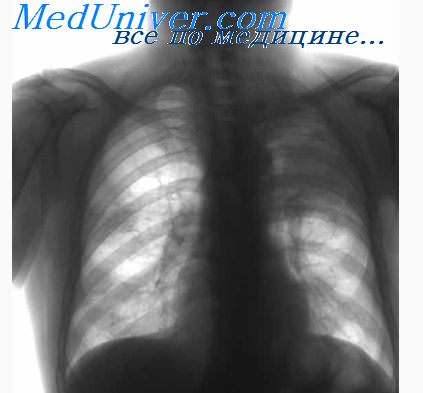
По структуре тень корня легкого в норме неоднородна, потому что представлена в основном сосудами, которые разветвляются на более мелкие ветви. Формируется неоднородность корня. Плюс корень легкого пересекается еще и бронхами. Это в норме создает неоднородность его структуры.
Наружные границы корня легкого представлены, как я уже говорила, расходящимися сосудистыми тенями. Направление артерий, как мы знаем, более вертикальное. Вены располагаются более горизонтально. Четкость контура на отдельных участках может быть не так выражена за счет наслоения просветления от бронхов.
Что касается деления корня на отделы: головка, тело и хвостовая часть. Оно сохраняет свою актуальность. Нижняя часть корня легкого (хвост) образована в основном мелкими разветвлениями сосудов уже сегментарных бронхов.
Что касается ширины корней легких. В основном ширина корня легкого определяется по правому корню. В норме она представляет собой ширину артериального ствола и промежуточного бронха. В норме, если брать эти две структуры, она не должна превышать 2,5 сантиметров.
Мы говорили о тех критериях, по которым мы оцениваем корень легкого при рентгенологическом исследовании. Расположение, структура, границы, четкость контуров и ширина корня.
В КТ изображении корни легких представляются на нескольких сканах. Мы анализируем их последовательно. Здесь хорошо выявляются бронхи, поскольку они воздухсодержащие, и прилежащие к ним сосудистые структуры.
Надо сказать, что дифференцировать сосудистые структуры от увеличенных лимфатических узлов, особенно если слабо выражена клетчатка средостения (это обычно встречается у детей, у молодых людей), практически невозможно. Дифференциальная диагностика между сосудистой патологией и увеличенными лимфатическими узлами или какими-то патологическими образованиями обычно проводится с применением внутривенного контрастирования. Оно позволяет нам различить эти структуры.
Что касается изменения корней легких. Под этим подразумевают любые отклонения от нормальной рентгенологической картины корней. Это может быть обусловлено различными патологическими состояниями. Чаще всего это увеличение лимфатических узлов.
К изменению корней легких могут приводить патологические состояния сосудов в виде аневризматического расширения или агенезии каких-то сосудистых элементов. Это поражения бронхов – в основном опухолевые. Изменение кровоснабжения в виде отека легких (расстройства обмена тканевой жидкости). Склеротические фиброзные процессы.
Все это может приводить к изменению расположения, величины, формы, структуры и плотности контуров корней легких.
Надо сказать, чтобы изолировано корень легкого менялся и вокруг не было каких-либо изменений – это встречается редко. В данном случае смещение корней легких обычно обусловлено изменением непосредственно объема легочной ткани.
Это может быть увеличение объема (мы видим на правом снимке), обусловленное буллезной эмфиземой. Изменение за счет буллы, которая смещает корень правого легкого. Какие-то фиброзные изменения могут приводить к смещению корней в ту или иную сторону.
Как правило, на причину такого смещения корней легких указывают те изменения легочной ткани, которые мы видим.
Но случаются ситуации, когда мы не видим никаких изменений, как на обзорной рентгенограмме в данном случае: практически легочные ткани. Но, посмотрите – корень левого легкого располагается на одном уровне с корнем правого легкого. Это позволяет нам предположить, нет ли тут какого-то процесса, который приводит к уменьшению объема.
На боковой рентгенограмме мы видим ателектаз язычковых сегментов, который в данном случае скрыт за тенью сердца. Именно этот процесс и вызывает смещение корня легкого.
Изменение структуры корня легкого проявляется обычно тем, что различные элементы в связи с отеком или фиброзом становятся плохо различимы. Это проявляется появлением однородности тени корня. В норме корень неоднородный. Он уплотняется, сосудистые структуры и отдельные элементы корня плохо дифференцируются.
Кроме того, нарастает интенсивность [тени] корня легкого. Просвет промежуточного бронха, который в норме, как мы видели, хорошо виден, утрачивает свою прозрачность. Становится завуалирован либо совсем не виден.
Повышение плотности корня легкого, как правило, обусловлено обызвествлением грудных лимфатических узлов, которое может иметь различную распространенность. Может быть скорлуповидным, глыбчатым, неравномерным, в виде тутовой ягоды.
Изменение контуров корней легких может быть нескольких видов. Чаще всего мы видим полициклические контуры корней легких, которые обусловлены в основном увеличенными лимфатическими сосудами.
Здесь представлен пациент с саркоидозом внутригрудных лимфатических узлов. Здесь двустороннее увеличение, расширение корней легких и полициклические контуры, которые образованы как раз увеличенными бронхопульмональными лимфатическими узлами.
Здесь может встречаться так называемый «симптом кулис», который обусловлен суперпозицией передней и задней группы бронхопульмональных лимфатических узлов.
Бугристые контуры корней легких встречаются преимущественно при опухолевых процессах. При этом также отмечается преимущественно одностороннее расширение корня легкого.
Нечеткие контуры корней легких, как правило, обусловлены отеком перибронховаскулярной ткани, который может возникать при различных застойных изменениях в легких. Могут возникать реактивно при воспалительных изменениях – за счет периваскулярного, перибронхиального отека или воспаления.
Тяжистые контуры обусловлены фиброзными изменениями за счет развития перигилярного фиброза. Причинами этого могут быть различные процессы.
Большое значение имеет, если мы говорим о синдроме изменения корней, расширение и деформация корня легкого. Сочетанный процесс с различными изменениями структуры его и границ. Здесь большое значение имеет – одностороннее или двустороннее расширение корней легких.
Одностороннее расширение и деформация корней легких обычно встречается при туберкулезном бронхоадените. Как правило, в этих случаях мы видим расширение корня, изменение его структуры, нечеткость границ. Эти изменения лучше всего выявляются при компьютерно-томографическом исследовании.
Надо сказать, что при любом подозрении на расширение корня легкого и для установления причины расширения корня легкого требуется в дальнейшем уточнение с помощью линейной томографии. Конечно, в настоящее время это компьютерная томография (лучше всего – с внутривенным контрастированием).
При компьютерно-томографическом исследовании туберкулез внутригрудных лимфатических узлов проявляется увеличением бронхопульмональных лимфатических узлов корня одного легкого и вышележащих лимфатических узлов средостения.
Подтверждают специфическую природу поражения лимфатических узлов с помощью внутривенного контрастирования (при этом происходит неравномерное накопление контрастного препарата), по капсуле лимфатического узла, фрагментарно. Это происходит за счет того, что в центре казеозные массы, которые не накапливают контрастный препарат. Инфильтрация перинодулярной клетчатки.
Туберкулезное поражение лимфатических узлов может сопровождаться различными нарушениями в легочной ткани: в форме сдавления бронхов, формирования ателектатических нарушений, диссеминации очагов отсева.
Конечно, туберкулез внутригрудных лимфоузлов – это первичный туберкулез. Он чаще встречается у детей. Но необходимо помнить о том, что и у пожилых людей также может наступать при неблагоприятных условиях реактивация старых туберкулезных очагов.
Здесь приведен пример пациента пожилого (81 года). Он поступил в клинику с такими жалобами на повышение температуры тела, одышку при физической нагрузке.
У него достаточно длительный анамнез. Начинается он с 1947-го года, когда он перенес пневмонию. Затем он обследовался в противотуберкулезных диспансерах, где диагноз туберкулеза был отвергнут. Проводилось обследование и лечение в стационаре по поводу бронхитов на протяжении последних лет.
Все равно нарастали слабость, кашель. В связи с вышеуказанными жалобами он поступил на обследование.
Из анамнеза жизни стоит отметить, конечно, что он перенес субтотальную резекцию желудка без применения химиотерапии. Наблюдается у онколога.
Мы видим его рентгенограммы за 2010-й год. Корень правого легкого расширен, уплотнен. Мы видим (неразборчиво термин, 15:29) изменения в переднем сегменте: уплотнение легочной ткани.
Он был дообследован с помощью линейной томографии. Мы видим проходимость всех бронхов. На этом этапе данных за туберкулезное поражение не наблюдалось.
Как раз на фоне ухудшения состояния, повышения температуры было проведено рентгенологическое обследование. В данном случае мы видим, что у корня легкого появилась нечеткость контуров, увеличение воспалительных изменений верхней доли правого легкого.
Посмотрите в динамике эти два снимка за 2010-й и 2011-й год. Здесь, конечно, четко видна на последнем снимке отрицательная динамика.
Чем это может быть обусловлено?
Первое, что приходит на ум, учитывая клинику такой картины, эти три процесса. Возможно, развитие пневмонии, центральный рак либо метастазы в лимфатические узлы в связи с тем, что у пациента была опухоль в анамнезе.
При проведении компьютерной томографии (мы не стали водить контраст – достаточно пожилой пациент) мы видим четко увеличенные лимфатические узлы, одностороннее увеличение лимфатических узлов.
В бифуркационной группе как раз неоднородная структура лимфатического узла.
В паратрахеальной – крупный лимфатический узел: полостное образование, которое оказалось бронхомодулярным свищом. Это было подтверждено при бронхоскопическом исследовании.
Ателектатические воспалительные изменения в верхней доле правого легкого и очаги обсеменения.
Дообследование пациента с помощью компьютерной томографии позволило установить правильный диагноз у пациента.
Но бывают сложные ситуации. Пациент 32-х лет, который был направлен к нам на компьютерную томографию (он ВИЧ-инфицирован несколько лет) для уточнения изменений в проекции корня левого легкого. Мы видим подозрение на патологическое образование в корне легкого: деформированы контуры.
При нативном исследовании видно, что отмечается локальное расширение аорты в области дуги. Но наряду с этим, посмотрите, выявляются увеличенные лимфатические узлы (они здесь показаны желтыми стрелками) в бифуркационной группе и трахеобронхиальной группе.
Размеры их – где-то до 1,5 сантиметров. Это пограничные размеры. Существует много дискуссий по поводу того, какие должны быть размеры лимфатических узлов.
После проведения внутривенного контрастирования мы четко видим аневризматическое локальное расширение дуги аорты.
Посмотрите, как лимфатические узлы (даже незначительно увеличенные) накапливают контрастный препарат: фрагментарно, по капсуле. Это позволило высказаться о том, что у пациента наряду с локальным расширением имеется и туберкулез внутригрудных лимфатических узлов.
Ему была назначена противотуберкулезная терапия. В динамике (мы видим здесь уже без контрастирования исследование) – уменьшение размеров лимфатических узлов и частичное обызвествление.
Одностороннее расширение и деформация корня легкого, помимо туберкулезного поражения, конечно, чаще всего встречается при опухолевых процессах. В данном случае не рентгенограмме мы видим расширение корня правого легкого, уплотнение корня правого легкого и тяжистые контуры.
При компьютерно-томографическом исследовании в корне правого легкого – большое узловое образование: перибронхиально-узловой рак. Наличие увеличенных лимфатических узлов. Изменения обусловлены опухолевым процессом.
Применение внутривенного контрастирования позволяет определить, прежде всего, стадию злокачественной опухоли, степень инвазии в крупные сосуды, в окружающие структуры. Это определяет тактику лечения пациента. В динамике наблюдения на фоне химиотерапии.
Двустороннее расширение и деформация корней легких обычно встречается при саркоидозе ВГЛУ. При этом мы видим двустороннее достаточно симметричное расширение корней с полицикличными контурами.
При компьютерно-томографическом исследовании лимфатические узлы имеют очень характерные черты. Определяется системное увеличение лимфатических узлов. Они имеют однородную структуру, четкие контуры, отсутствие изменений окружающей клетчатки.
Как правило, лимфатические узлы поражаются множественно – каждый в своей группе. Они очень редко приводят к сдавлению бронхов, к возникновению гиповентиляционных ателектатических изменений.
После контрастного усиления, в отличие от туберкулеза ВГЛУ, при саркоидозе они равномерно накапливают контрастный препарат всем объемом. Их плотность незначительно возрастает.
Надо сказать, что при хроническом течении саркоидоза наблюдается формирование кальцината. Сначала уплотнение лимфатического узла в центре, а затем отложение кальция. Раньше всегда считалось, что кальцинаты в лимфатических узлах – это прерогатива только туберкулеза. Нет. По нашим наблюдениям, все гранулематозные процессы могут сопровождаться отложением кальция во ВГЛУ.
При этом при саркоидозе мы видим, что кальцинаты, как правило, формируются и максимально выражены в центре лимфоузла, где в основном это воспаление, и вдали от бронхов.
Здесь приведены кальцинаты ВГЛУ. При силикозе характерны скорлупообразные кальцинаты, при саркоидозе и при туберкулезном поражении.
Двустороннее расширение и деформация корней легких может быть обусловлена не только увеличением лимфатических узлов, но и при легочной гипертензии. В данном случае у пациентки мы видим расширение корней легких и справа характерный симптом, который, кстати, редко встречается – сигарообразный контур.
При внутривенном контрастировании мы видим массивное поражение правой ветви легочной артерии, расширение легочной артерии. Это хроническое течение тромбоэмболии, поскольку мы видим реканализацию тромба. Выраженная двусторонняя гипертензия приводит к расширению корней легких.
Сужение корня легкого встречается крайне редко. В основном оно обусловлено агенезией легочной артерии. При этом рентгенологически отмечается повышение прозрачности одного из легочных полей, отсутствие нормального легочного рисунка и отсутствие собственной тени корня легкого. Это подтверждается (раньше при ангиопульмонографии) при КТ-ангиографии.
При сцинтиграфии этот случай. Мы видим полное отсутствие кровотока в правом легком.
В заключение мне бы хотелось сказать, что [тень] корней легких рентгенологически образуют бронхи и долевые сегментарные ветви легочной артерии, долевые и сегментарные бронхи, крупные вены.
Морфологической основой изменений корней легких является увеличение лимфатических узлов, патологические состояния сосудов, поражения бронхов, расстройства обмена тканевой жидкости, склеротические фиброзные процессы.
Синдром изменения корней легких включает любые отклонения от нормальной картины легких.
Компьютерная томография с внутривенным контрастированием в настоящее время является ведущим методом диагностики патологических изменений корня легкого.