липома восходящей кишки что такое
Липома восходящей кишки что такое
Федотов Л.Е., Оглоблин А.Л.
ГБОУ ВПО Санкт-Петербургский Государственный Педиатрический Медицинский Университет Минздрава России. Кафедра общей хирургии с курсом эндоскопии (Заведующий кафедрой д.м.н. проф. Королев М.П.)
Санкт-Петербург
Цель сообщения: Представить клинический случай успешного удаления липомы восходящей ободочной кишки на широком основании с помощью лигирующего устройства HX-400U-30 (диаметр петли – 30 мм) фирмы «OLYMPUS».
Метериалы и методы: Пациентка Р., 63 лет, обратилась в 5 хирургическое отделение СПб ГБУЗ «Городская Мариинская больница» в начале июля 2017 г. для дообследования и уточнения наличия подслизистого образования восходящей ободочной кишки, решения вопроса о показаниях к его удалению. При поступлении отмечала периодически возникающие умеренные боли тупого характера в правой подвздошной области, эпизоды диареи, наличие запоров отрицала. При сборе анамнеза удалось выяснить, что данные жалобы беспокоят около полугода в связи, с чем амбулаторно в поликлинике по месту жительства выполнена колоноскопия, по результатам которой выявлено опухолевидное подслизистое образование восходящей ободочной кишки размерами 4,5 на 4,0 на 5,0 см, слизистая оболочка над образованием бледно-розового цвета, без признаков воспаления. По данным УЗИ брюшной полости вторичных изменений, патологических образований, лимфоаденопатии и свободной жидкости в брюшной полости не выявлено.
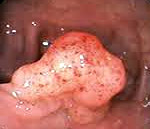
Результаты: после подготовки в июле 2017 г. под общей анестезией выполнена контрольная колоноскопия аппаратом CF-Q160L «OLYMPUS», по результатам которой на границе слепой и восходящей ободочной кишки на гаустре определялось опухолевидное подслизистое образование диаметром около 3,5 см имеющим основание 1,0 см, выступающее в просвет кишки, слизистая оболочка над образованием бледно-розового цвета, без признаков воспаления. Образование имело клинические признаки липомы. Учитывая размеры образования, возможный риск развития кишечной непроходимости, инвагинации кишки, принято решение об его удалении. В связи с большим размером образования, особенностью расположения (на гаустре кишки), наличие широкого основания риск перфорации при удалении диатермической петлей был высок. Принято решение о наложении на основание липомы эндопетли HX-400U-30 таким образом, чтобы захватить неизменённую слизистую оболочку кишки (Рис. 1), что и было выполнено. Элекрохирургическая резекция не выполнялась. Так как, по нашему мнению, была велика вероятность соскальзывания лигатуры с культи опухоли с последующим развитием кровотечения и возможным полностенным нарушением целостности стенки кишки.
Таким образом, искусственным способом мы добились развития некроза липомы кишки. Послеоперационный период протекал без осложнений, пациентка выписана на 4-е сутки под наблюдение хирургом поликлиники по месту жительства. Опухоль вместе с эндопетлей вышла естественным путём на 10-е сутки со дня операции. Через 4 недели выполнена контрольная колоноскопия – ложе ранее удалённой липомы покрыто фиброзной тканью, признаков наличия каких-либо опухолевых образований не выявлено (Рис. 2).
Заключение: по мнение ряда авторов наличие липомы толстой кишки размером более 2 см является показанием к хирургическому удалению [10, 13]. Объём хирургического вмешательства зависит от размера, местоположения липомы, наличия или отсутствия определенных предоперационных диагнозов или осложнений заболевания. Лечение включает резекцию, колотомию с местным иссечением, ограниченную резекцию толстой кишки, сегментарную резекцию, гемиколэктомию или субтотальную колэктомию. Большинство хирургов согласны с тем, что резекция показана при наличие осложнений, особенно при острой толстокишечной непроходимости и у пожилых пациентов в связи с риском злокачественной природы опухоли [8, 11]. В течение последних лет сообщается о успешной лапароскопической резекции толстой кишки [2]. Эндоскопическое удаление опухоли с использованием метода электрокоагуляции остаётся предпочтительной методикой при удалении липом размером менее 2 см, но в ряде сообщений последних лет указывается об успешном эндоскопическом удалении липом довольно крупных размеров (более 3-х см) с помощью колоноскопа [6].
Доброкачественные опухоли толстого кишечника ( Колоректальные доброкачественные опухоли )
Доброкачественные опухоли толстого кишечника – это новообразования, локализующиеся в разных отделах толстой кишки, происходящие из различных слоев кишечной стенки и не склонные к метастазированию. Симптомами данной группы заболеваний являются периодические боли по ходу толстого кишечника, незначительные кровотечения из заднего прохода и расстройства стула. Для диагностики доброкачественных опухолей толстого кишечника используется колоноскопия, ирригоскопия, ректороманоскопия, пальцевое исследование прямой кишки, анализ кала на скрытую кровь, общий анализ крови. Лечение доброкачественных опухолей заключается в их удалении при помощи эндоскопии или путем резекции участка кишки.
МКБ-10
Общие сведения
Доброкачественные опухоли толстого кишечника представляют собой различные по строению новообразования, обычно растущие в просвет кишечника и не дающие метастазы в другие органы. Чаще всего они представлены аденоматозными полипами, которые развиваются из эпителиальной ткани. Реже выявляются липомы, ангиомы, фибромы, лейомиомы и другие неэпителиальные опухоли. Эти образования преимущественно встречаются у людей старше 50 лет.
Существуют наследственные формы заболевания, которые могут обнаруживаться у детей и долгое время протекать бессимптомно. К ним, например, относится семейный полипоз толстой кишки. Опасность данной патологии заключается в том, что со временем она может трансформироваться в рак, что связано с потерей способности клеток опухоли к дифференцировке. Изучением доброкачественных опухолей колоректальной локализации занимается проктология и онкология. Диагностика и лечение данной патологии проводится проктологами, онкологами, гастроэнтерологами и абдоминальными хирургами.
Причины
Причины образования доброкачественных опухолей толстого кишечника окончательно не изучены. Одним из важнейших факторов, играющих основную роль в развитии новообразований кишечника, считается наследственность: если у родственников имеются полипы кишечника, то риск развития доброкачественной опухоли кишки повышается.
Данный патологический процесс может развиваться на фоне чрезмерного употребления жирной пищи и недостаточного введения в рацион продуктов, содержащих клетчатку. Риск появления доброкачественных неоплазий толстой кишки повышается у людей с частыми и длительными запорами. Нередко заболевание развивается на фоне неспецифического язвенного колита, хронического воспаления толстого кишечника и болезни Крона. К факторам риска также относят длительный стаж курения, низкую физическую активность и возраст больше 50 лет.
Классификация
Доброкачественные опухоли толстого кишечника представлены липомами, лейомиомами, лимфангиомами, невриномами, фибромами, гемангиомами, аденоматозными полипами и ворсинчатыми опухолями. Кроме того, к этой категории относится семейный полипоз толстой кишки и карциноидные опухоли.
Симптомы опухолей кишечника
Клиническая симптоматика доброкачественных опухолей толстого кишечника зависит от их размеров. Небольшие по размеру новообразования могут никак не проявляться и часто обнаруживаются только во время эндоскопии. Поэтому в большинстве случаев такие доброкачественные опухоли толстого кишечника протекают практически бессимптомно. При размерах новообразования более 2 см оно проявляется кровянистыми выделениями при акте дефекации и другим симптомами, которые зависят от структуры и локализации процесса.
Кроме того, доброкачественные опухоли сопровождаются болью в животе различной интенсивности. Болевые ощущения обычно локализуются в боковых зонах живота. Боль может иметь как ноющий, так и схваткообразный характер. Как правило, она усиливается перед актом дефекации и стихает после опорожнения кишечника.
При доброкачественных новообразованиях могут наблюдаться расстройства стула в виде диареи или запоров. При наличии у больного кровотечений из опухоли возможно появление симптомов анемии, таких как слабость, бледность кожи и снижение работоспособности. Периодически доброкачественные опухоли толстого кишечника проявляются вздутием живота, рвотой или тенезмами. Отличительной особенностью этих новообразований от злокачественных является отсутствие симптомов опухолевой интоксикации: снижения массы тела, обильного потоотделения, утомляемости и потери аппетита.
Если диффузный полипоз протекает без осложнений, он обычно не приводит к нарушению общего самочувствия больных. Кроме того, при неосложненном течении заболевания пальпация не сопровождается болезненностью в проекции толстого кишечника.
Осложнения
Диффузный полипоз толстой кишки часто сопровождается периодическими кишечными кровотечениями, которые напоминают симптомы геморроя. Кровянистые выделения обычно возникают после схваткообразных болей в нижней половине живота или дефекации. Чаще всего кровотечения наблюдаются при локализации полипов в области сигмовидной и прямой кишки. Крупные доброкачественные полипы могут приводить к полной или частичной кишечной непроходимости, которая является грозным осложнением.
Диагностика
Для диагностики доброкачественных опухолей толстого кишечника используются лабораторные и инструментальные методы исследования. Данные осмотра проктолога в большинстве случаев являются неинформативными. В некоторых случаях может отмечаться бледность кожи и наличие кровянистых выделений из ануса.
В большинстве случаев (60-75%) доброкачественные опухоли толстого кишечника хорошо визуализируются при помощи ректоскопа или колоноскопа. Полипы могут располагаться либо на тонкой ножке, либо на широком основании. Слизистая оболочка доброкачественных опухолей толстого кишечника имеет нормальный розовый цвет, хотя в некоторых случаях может быть пурпурно-красной, выделяясь на фоне окружающих тканей. При развитии воспаления слизистая оболочка доброкачественных опухолей становится отечной и гиперемированной, что хорошо видно при эндоскопии толстого кишечника. В случае появления эрозий визуализируется дефект слизистой с отечными краями, покрытый фибринозным налетом.
Лечение опухолей кишечника
Тактика лечения других типов доброкачественных опухолей толстого кишечника определяется видом новообразования, его размером, а также наличием или отсутствием осложнений. Для устранения одиночных доброкачественных неоплазий сегодня используют колоноскопию с эндоскопическим удалением образования. Данный метод применим при наличии солитарного опухолевого узла с выраженной ножкой. Эндоскопическое удаление хорошо переносится пациентами, которые уже на следующий день полностью восстанавливаются и могут возвращаться к привычному образу жизни.
Удаленное новообразование обязательно отправляют на гистологическое исследование, на котором можно уточнить морфологию опухоли и удостовериться в том, что в ней нет злокачественных клеток. В некоторых случаях проводится хирургическое лечение путем выполнения органосохраняющих или радикальных операций. При наличии ангиомы толстой кишки, которая также является доброкачественным заболеванием, показано наложение лигатур или криодеструкция.
После удаления доброкачественных опухолей больших размеров через год рекомендуется контрольная эндоскопия, которая позволит не пропустить образование новых полипов. Если на месте удаленной опухоли снова возникают новообразования, то их нужно обязательно повторно удалять. При отсутствии новых полипов на контрольной колоноскопии следующую диагностическую процедуру проводят через 3 года.
Прогноз и профилактика
При правильном и своевременном удалении доброкачественных опухолей толстого кишечника эта группа заболеваний имеет благоприятный прогноз. Однако если полип перерастает в злокачественную опухоль, то заболевание может привести к смертельному исходу. После удаления доброкачественного новообразования для своевременного выявления рецидивов проводят повторную ректороманоскопию, ирригоскопию или колоноскопию.
Липома восходящей кишки что такое
Цель исследования. Определить показания к хирургическому лечению и объем оперативного вмешательства при липомах ободочной кишки.
Материал и методы. Исследование выполнено на основе клинического материала, взятого у 1974 первичных пациентов с различными доброкачественными новообразованиями ободочной кишки, госпитализированных в хирургические и проктологическое отделения Республиканского центра хирургической гастроэнтерологии и колопроктологии на базе Минской областной клинической больницы в 2006—2015 гг.
Результаты. Липомы ободочной кишки выявлены в 1,4% от общего количества обследованных пациентов. В 5 случаях липомы удалены при колотомии с последующим ушиванием кишечной стенки. В 1 случае выполнена правосторонняя гемиколэктомия с мезоколонэктомией и Д3-лимфодиссекцией.
Заключение. Липомы ободочной кишки — редко встречающиеся опухоли. Липомы толстой кишки на ножке подлежат эндоскопическому удалению. При больших размерах липом и невозможности их удаления эндоскопическим методом показано их удаление хирургическим путем. Колотомия и иссечение липомы вместе с участком кишечной стенки (основание липомы) и поперечное ушивание образовавшейся кишечной раны является операцией выбора в большинстве наблюдений. При невозможности дооперационной верификации гистологического строения опухоли и наличии обоснованных подозрений на онкологическую природу образования показана радикальная операция с лимфодиссекцией согласно онкологическим протоколам лечения.
Липомы относятся к неэпителиальным доброкачественным опухолям и являются редкой патологией ободочной кишки [1]. D. Мауо и со- авт. обнаружили, что на протяжении от пищевода до прямой кишки липомы составили лишь 4% от 4000 доброкачественных новообразований, излеченных хирургическим путем, причем 64% этих липом локализовались в толстой кишке. Частота встречаемости липом ободочной кишки, по данным разных авторов, составляет 0,035—4,4% от всех полиповидных образований толстой кишки [2]. Чаще всего их выявляют в правых отделах ободочной кишки (до 65%), реже в сигмовидной и ампуле прямой кишки. По своей локализации в толще кишечной стенки липомы могут исходить из подсли- зистого (около 90%) или субсерозного (около 10%) слоев. Липома формируется из маленькой группы хорошо дифференцированных клеток жировой ткани, опирающихся на фиброзную строму. С ростом опухоли они все больше отграничиваются от соединительной ткани, из которой со временем образуется капсула. Слизистая оболочка над опухолью остается нормальной или атрофируется, эрозируется, может изъязвляться. Состояние мышечных слоев зависит от размера опухоли. Малигни- зация липом встречается крайне редко [3]. Несмотря на совершенствование методов диагностики, верификация липом толстой кишки на дооперационном этапе остается весьма затруднительной. Это связано с расположением опухоли в толще кишечной стенки, сложной интерпретацией макроскопической картины, невозможностью щипковой биопсии с гистологическим исследованием [4].
Контактная информация:
Сельнягина Лариса Александровна— врач-хирург хирургического отделения № 2.
Минская областная клиническая больница.
223041, п/о Лесной-1, Минский р-н; е-mail:
La_sel_u555@mail.ru.
Участие авторов:
Концепция и дизайн исследования: Л. А. С., А. В. В., Е. И. В., А. М. М.
Сбор и обработка материала: Л. А. С., А. В. В., Е. И. В., А. М. М. Статистическая обработка данных: Л. А. С., А. В. В., Е. И. В., А. М. М.
Написание текста: Л. А. С., А. В. В., Е. И. В., А. М. М. Редактирование: Л. А. С., А. В. В., Е. И. В., А. М. М.
Конфликт интересов отсутствует.
Ключевые слова: колоноскопия, колотомия, липома, резекция ободочной кишки
Автор(ы): Сельнягина Л. А., Воробей А. В., Вижинис Е. И., Махмудов А. М.
Медучреждение: Минская областная клиническая больница, Белорусская медицинская академия последипломного образования
Липома восходящей кишки что такое
В.Ю. Скоpопад, Г.В. Чебунин, Ю.Т. Неборак
Доброкачественные неэпителиальные опухоли являются редкими новообразованиями толстой кишки. К ним относятся липомы, фибромы, лейомиомы, ангиомы и другие. Липомы толстой кишки представляют собой жировые опухоли с частотой встречаемости 0,035-4,4% [1, 2]. Чаще всего липомы встречаются в правых отделах ободочной кишки (до 65%) и располагаются в подслизи-стом слое (до 90%) [2, 3, 4]. Описано лишь несколько случаев субсерозного расположения липом. Как правило, липомы представляют собой солитарные опухоли, хотя известны случаи и мультифокального поражения [2, 4, 5].
Несмотря на совершенствование методов диагностики, верификация липом толстой кишки на дооперационном этапе остается весьма затруднительной. По данным литературы, липомы толстой кишки протекают, как правило, бессимптомно и, лишь достигая 3,0 см и более в диаметре, дают какую-либо симптоматику. Исследования показали, что клинически проявляются лишь около 6% липом, тогда как в 46% случаев они выявляются случайно при исследовании операционного материала после хирургического лечения по поводу других заболеваний толстой кишки [6, 7].
Окончательное гистологическое заключение. Макроскопически: фрагмент толстой кишки, в 2 см от одного из краев отсечения экзофитная опухоль диаметром 1,5 см с четкими границами. Мышцы и прилегающая жировая клетчатка интактны.
Липома восходящей кишки что такое
Кафедра общей хирургии и лучевой диагностики Российского научно-исследовательского медицинского университета им. Н.И. Пирогова Минздрава РФ
ГБУЗ «Городская клиническая больница №24» Департамента здравоохранения Москвы
Кафедра общей хирургии лечебного факультета Российского научно-исследовательского медицинского университета им. Н.И. Пирогова, Москва
Городская клиническая больница №24
Городская клиническая больница №24, Москва, Россия
Московский научно-исследовательский онкологический институт им. П.А. Герцена Росмедтехнологий
Городская клиническая больница №24, Москва, Россия
Липома баугиниевой заслонки — редкая причина толстокишечной непроходимости
Журнал: Хирургия. Журнал им. Н.И. Пирогова. 2015;(11): 77-80
Мальгина Н. В., Родоман Г. В., Лаберко Л. А., Разбирин В. Н., Грицкова И. В., Епифанова С. В., Долгина Т. Ю. Липома баугиниевой заслонки — редкая причина толстокишечной непроходимости. Хирургия. Журнал им. Н.И. Пирогова. 2015;(11):77-80.
Mal’gina N V, Rodoman G V, Laberko L A, Razbirin V N, Gritskova I V, Epifanova S V, Dolgina T Yu. Lipoma of Bauhin’s valve — rare cause of large bowel obstruction. Khirurgiya. 2015;(11):77-80.
https://doi.org/10.17116/hirurgia20151177-80
Кафедра общей хирургии и лучевой диагностики Российского научно-исследовательского медицинского университета им. Н.И. Пирогова Минздрава РФ
Кафедра общей хирургии и лучевой диагностики Российского научно-исследовательского медицинского университета им. Н.И. Пирогова Минздрава РФ
ГБУЗ «Городская клиническая больница №24» Департамента здравоохранения Москвы
Кафедра общей хирургии лечебного факультета Российского научно-исследовательского медицинского университета им. Н.И. Пирогова, Москва
Городская клиническая больница №24
Городская клиническая больница №24, Москва, Россия
Московский научно-исследовательский онкологический институт им. П.А. Герцена Росмедтехнологий
Городская клиническая больница №24, Москва, Россия
Неэпителиальные опухоли толстой кишки относятся к редко встречающимся новообразованиям. Липома толстой кишки (ЛТК) была впервые описана P. Bauer в 1757 г. [15]. По частоте ЛТК занимает второе место после аденоматозных полипов среди всех доброкачественных опухолей толстой кишки (от 0,035 до 4,4%) [4]. Чаще болеют женщины [14]. Пик заболеваемости приходится на возраст от 50 до 60 лет. ЛТК преимущественно являются одиночными, но в 6—20% наблюдений могут быть множественными [12]. В 50% наблюдений ЛТК располагается в правой половине ободочной кишки, реже — в поперечной ободочной, нисходящей, сигмовидной и прямой кишках [14]. В 90% наблюдений ЛТК локализуются в подслизистом слое, в 10% отмечается субсерозное расположение опухоли [12]. Термин «гигантская» липома используется для липом диаметром более 5 см.
Клинические проявления заболевания зависят от величины опухоли, размер которой наиболее часто варьирует от 2 мм до 30 см. Липомы большого размера могут имитировать картину злокачественных опухолей [7]. ЛТК менее 2 см в диаметре, как правило, бессимптомны, являются случайной находкой при колоноскопии, операциях, выполняемых по поводу иного заболевания либо при патологоанатомическом вскрытии [8]. При наличии симптомов больные чаще предъявляют жалобы на дискомфорт в животе, анемию, боли в животе, запор или, наоборот, диарею [10].
Большинство авторов [3, 7, 9, 14] подчеркивают трудности дооперационной верификации ЛТК. Чаще всего диагноз устанавливается на основании данных колоноскопии. Такие методы визуализации, как КТ, МРТ и ирригоскопия, имеют второстепенное значение. При колоноскопии липома имеет вид желтоватого шаровидного образования на ножке или без нее, при попытке биопсии опухоли отмечается поступление желтого жира. Однако выполнять биопсию при подозрении на липому толстой кишки не рекомендуется, потому что липома расположена в подслизистом слое и ткань опухоли в биоптат может не попасть. Кроме того, отсутствие атипичных клеток в биопсийном материале не исключает возможности злокачественного роста. Кроме того, при взятии биопсии высок риск кровотечения, перфорации и травмы слизистой оболочки с последующим развитием колита. Основываясь только на эндоскопической картине, бывает трудно дифференцировать липому и злокачественную опухоль, так как нередко на поверхности липомы могут быть эрозии и язвы [19]. В этих случаях используются дополнительные методы диагностики, такие как К.Т. При К.Т. липома имеет однородное строение, по плотности сопоставима с жировой тканью и хорошо отграничена от окружающих тканей [11]. Для липом небольшого размера КТ может иметь невысокую диагностическую ценность [18]. При ирригоскопии липома визуализируется как рентгенопозитивное образование с хорошо выраженным дефектом наполнения [5].
Существуют различные подходы к лечению ЛТК. Больные с липомами небольшого размера и бессимптомным течением заболевания нуждаются только в динамическом наблюдении. Абсолютным показанием к удалению липомы является диаметр опухоли более 2 см или осложненное течение заболевания. Развитие эндоскопических методик лечения, включающих энуклеацию и эндоскопическую электроэксцизию, привело к сужению показаний к лапароскопическим и лапаротомным операциям. Относительным противопоказанием к эндоскопическому удалению липомы является ее диаметр более 2 см. Эндоскопическое удаление липомы большего размера является спорным ввиду высокого риска повреждения стенки кишки с возможной последующей перфорацией стенки кишки. Некоторые авторы сообщают о допустимости эндоскопического удаления липом большого размера при условии наличия длинной ножки, что не сопряжено с высоким риском перфорации [2, 6, 10]. Определенный интерес представляет эндоскопический метод липомэктомии — эндоскопическое лигирование — Endoscopic ligation (Loop-And-Let-Go), это эндоскопическая техника лигирования липомы с помощью нейлоновой нити. Преимуществом метода является отсутствие риска перфорации кишки (как при электроэксцизии), однако лигирование применимо только в случае дооперационной верификации доброкачественной структуры опухоли [2].
Гистологическая верификация диагноза необходима для выбора хирургической тактики. Очень удобна для этого интраоперационная биопсия. Она позволяет подтвердить диагноз и еще в ходе выполнения операции сделать заключение о достаточности объема вмешательства или о необходимости его расширения [9].
В 25% наблюдений ЛТК вызывают осложнения, требующие экстренного либо срочного хирургического вмешательства [8]. Такие осложнения, как массивное кишечное кровотечение, кишечная инвагинация, острая кишечная непроходимость, перфорация опухоли с развитием перитонита, могут явиться первым клиническим признаком заболевания.
Кровотечение из ЛТК, как правило, возникает вторично на фоне изъязвления слизистой оболочки, а также может встречаться на фоне наличия у больного заболевания крови или на фоне приема антикоагулянтов.
Клиническая картина кишечной инвагинации может быть разнообразной. Болевой синдром является наиболее распространенным симптомом [17]. Часто наблюдается наличие гематохезии. При физикальном обследовании можно пальпировать через переднюю брюшную стенку объемное образование. Только у 9—10% больных встречается классическая триада: боли в животе, пальпируемое образование и гематохезия. Весьма информативным методом диагностики кишечной инвагинации у больных с ЛТК является К.Т. Чувствительность этого метода составляет от 71,4 до 87,5% [2].
Большинство хирургов считают резекцию методом выбора в лечении ЛТК более 2 см в диаметре [7, 9, 13]. Хирургическое лечение может включать резекцию, колотомию с иссечением стенки кишки в месте основания опухоли, ограниченную резекцию толстой кишки, сегментарную резекцию, гемиколэктомию или субтотальную колэктомию. Выбор метода оперативного вмешательства зависит главным образом от размера липомы, ее локализации и наличия выявленных до операции осложнений заболевания. Если в предоперационном периоде верифицирован диагноз липомы, предпочтительно выполнение ограниченной резекции кишки [1]. Гемиколэктомия и субтотальная резекция показаны при невозможности исключения злокачественного характера опухоли либо при гигантских размерах новообразования [16].
Больной С., 45 лет, госпитализирован в городскую клиническую больницу № 24 Москвы 07.10.14 с диагнозом: частичная толстокишечная непроходимость, опухоль восходящего отдела ободочной кишки. При поступлении общее состояние удовлетворительное, предъявлял жалобы на схваткообразные боли в нижних отделах живота, многократную рвоту, не приносящую облегчения. При сборе анамнеза указал, что 30.09.14 был выписан из одной из клиник Москвы, куда поступал с аналогичными жалобами, был обследован и выписан с клиническим диагнозом «острый отечный панкреатит». При колоноскопии было выявлено подслизистое образование восходящего отдела ободочной кишки, выполнена биопсия, результаты гистологического исследования неизвестны. Больному было рекомендовано дообследование в стационаре онкоколопроктологического профиля.
При физикальном обследовании кожный покров и видимые слизистые обычной окраски. Органы дыхания и кровообращения в пределах возрастной нормы. Живот симметричный, равномерно участвует в акте дыхания, умеренно вздут, при пальпации мягкий, умеренно болезненный в правой подвздошной области. Шум плеска не определяется. При аускультации перистальтика выслушивается. Симптомов раздражения брюшины нет. Стула не было 2 сут.
При осмотре прямой кишки и ректороманоскопии на расстоянии до 15 см от ануса патологических изменений не выявлено. Показатели анализов крови и мочи в пределах нормы. При эзофагогастродуоденоскопии, ультразвуковом исследовании и обзорной рентгенографии органов брюшной полости патологических изменений не выявлено.
По данным спиральной компьютерной томографии брюшной полости с внутривенным контрастированием определяется расширение поперечной ободочной кишки с пролабированием в ее просвет эксцентрично расположенной петли восходящей и слепой кишок с утолщенными стенками вместе с брыжейкой и образованием жировой плотности размером 66×42×44 мм. Дистальный край образования визуализируется практически на уровне селезеночного угла. Стенки поперечной ободочной и нисходящей кишок на уровне селезеночного угла тонкие, не изменены. Имеющаяся картина соответствует образованию жировой плотности — липоме слепой кишки, осложненной толстокишечной инвагинацией слепой и восходящей кишок в просвет поперечной ободочной кишки (рис. 1).

На основании клинического и лучевого методов обследования установлен диагноз: липома слепой кишки. Частичная инвагинационная толстокишечная непроходимость.
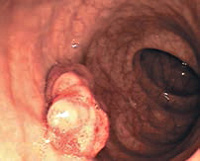
После предоперационной подготовки 13.10 больной оперирован. После лапаротомии подтверждена инвагинация правых отделов толстой кишки в поперечную ободочную кишку. Инвагинированные кишки расправлены. В куполе слепой кишки обнаружено подвижное мягкоэластической консистенции объемное образование до 7 см в диаметре. Выполнена правосторонняя гемиколэктомия с наложением илеотрансверзоанастомоза конец в бок с помощью сшивающего аппарата.
Макропрепарат: отрезок кишки длиной 20 см, образование исходит из тканей в области баугиниевой заслонки, экзофитное, грушевидной формы, с изъязвлениями, размером 7×4×4 см, суживает просвет кишки до точечного. На разрезе — жировая ткань (рис. 2). При гистологическом исследовании картина липомы толстой кишки.

Послеоперационный период протекал без осложнений. Больной выписан в удовлетворительном состоянии 20.10.
В нашем наблюдении гигантская ЛТК, исходящая из баугиниевой заслонки, вследствие своего размера и высокой мобильности явилась причиной инвагинационной кишечной непроходимости. Интраоперационные данные позволили выбрать тактику хирургического лечения — выполнить правостороннюю гемиколэктомию. По нашему мнению, приведенное наблюдение является интересным для клиницистов широкого профиля, а выполненное оперативное пособие в полной мере соответствует современным стандартам лечения липом толстой кишки [1].