макулярный разрыв сетчатки чем опасен
Чем опасен макулярный разрыв сетчатки
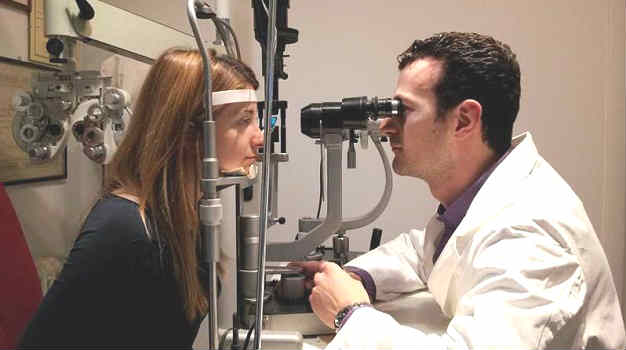
Макула – центр сетчатки глаза, который также называют «желтым пятном». Здесь локализованы основные фоторецепторы и происходит фокусировка световых лучей. Чем опасен макулярный разрыв сетчатки, становится ясно, если учесть, что макула отвечает за центральное зрение. При ее повреждении в центре поля зрения формируется черное пятно, что ухудшает жизнь пациента. В Международном центре охраны здоровья проводится диагностика и качественное лечение заболевания с применением новейших технологий в офтальмологии.
Причины возникновения
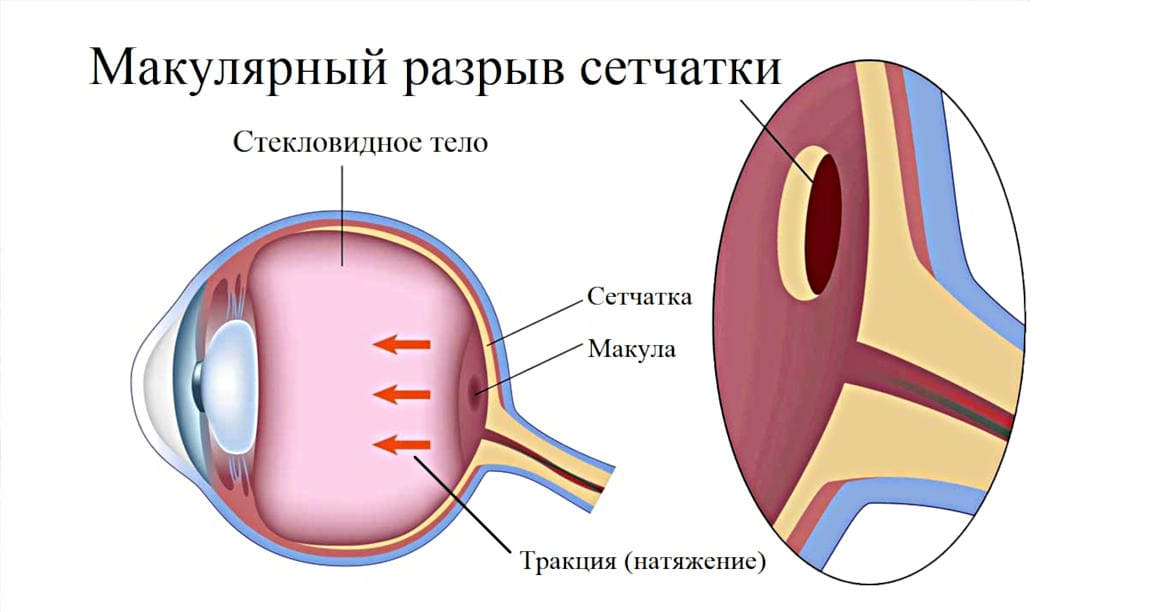
Макула – округлая область сетчатки, находящаяся на заднем полюсе глаза. Она окрашена в желтый тон благодаря каротиноидам, лютеину и зеаксантину. Макула лишена сосудов, но в ней сосредоточены особые фоторецепторы – колбочки. Свет фокусируется на них, проходя через зрачок.
К поверхности сетчатой оболочки прикреплен каркас стекловидного тела, состоящий из коллагеновых фибрилл. С возрастом стекловидное тело подвергается структурным изменениям, сжимается и отрывается от сетчатой оболочки, создавая тракции в ее центральной части. Впоследствии формируются надрывы, фоторецепторы атрофируются, острота зрения снижается.
Распространенные причины макулярного разрыва:
Большинство пациентов, столкнувшихся с макулярным разрывом сетчатки, задают вопрос, серьезно ли это. Если лечение макулы начато своевременно, удается повысить остроту зрения. При отсутствии терапии появляются дефекты непосредственно в поле зрения.
Симптомы при разрыве сетчатки
Клинические проявления данного заболевания будут зависеть от стадии его развития. Патология чаще диагностируется при обнаружении повреждения макулы на другом глазу. На стадии предразрыва пациент не чувствует дискомфорта.
Часто встречающиеся признаки разрыва макулы:
Но перечисленной симптоматики офтальмологу недостаточно для постановки диагноза. Потребуется ряд инструментальных исследований.
Методика диагностики
В нашем центре вы можете записаться на прием к офтальмологу в удобное время. Врач соберет анамнез и проведет осмотр. Для подтверждения диагноза назначаются дополнительные исследования зрения:
На основании полученных данных офтальмолог способен поставить диагноз и назначить лечение.
Лечение макулярного разрыва сетчатки
Для лечения разрыва макулы прибегают к хирургическим методам. Наиболее эффективный способом лечения является витрэктомия. В процессе вмешательства удаляется стекловидное тело и внутренняя пограничная мембрана, затем вводится специальный газ, благодаря этому сетчатка плотно прилегает к сосудистой оболочке.
В нашем центре проводится высокотехнологическое хирургическое вмешательство для лечения макулярного разрыва. После операции офтальмохирург наблюдает за состоянием пациента, дает рекомендации во время реабилитационного периода.
В зависимости от концентрации газ рассасывается от 2 недель до 1 месяца, и человек может вернуться к привычному образу жизни. В это время пациент обязан закапывать препараты с антибиотиками, избегать физических нагрузок, чтобы предотвратить осложнения.
Записаться на прием для лечения разрыва макулы вы можете по указанному телефону. Операторы подберут для вас удобное время.
Макулярный разрыв
Макулярный разрыв – это заболевание, сопровождающееся образованием дефекта в макулярной области сетчатки. На начальных этапах протекает бессимптомно. Клинические проявления обнаруживаются лишь на поздних стациях в виде резкого снижения остроты зрения, образования темного пятна в центральной части поля зрения и появления метаморфопсий. Для диагностики используют как стандартные исследования (визометрию, тонометрию, биомикроскопию), так и дополнительные методики (УЗИ глаза, флюоресцентную ангиографию, оптическую когерентную томографию). Лечение только хирургическое, применяют различные методики витреоэктомий.
Общие сведения
Макулярный разрыв – это патологическое состояние сетчатки глаза, при котором от натяжения преретинальных слоёв стекловидного тела образуется дефект в макулярной области, приводящий к резкому снижению зрения. Макула – центральная часть ретинальной оболочки глаза, отвечающая за центральное зрение. Визуализируется в виде желтого пятна диаметром не более 2 мм. Разрыв в макуле считается частой причиной стойкого и безвозвратного снижения зрения среди лиц старше 60 лет. Впервые в офтальмологии эта патология была описана в Германии в 1869г. Распространенность в общей популяции населения: 0,07 0,2% — среди лиц старше 40 лет, и 0,8% случаев — среди лиц старше 75 лет. Встречается преимущественно у женщин. Течение процесса двухстороннее. Заболевание является инвалидизирующим и существенно снижает качество жизни пациентов.
Причины макулярного разрыва
Ведущую роль в патогенезе макулярного разрыва играет тракция, возникающая на задней поверхности стекловидного тела (СТ). На начальных стадиях формирования макулярного разрыва образуется частичная отслойка СТ, при которой сохраняется прикрепление витреального тяжа к месту выхода зрительного нерва и в фовеолярной области. Такое состояние стекловидного тела вызывает непосредственное тракционное воздействие на макулярную часть сетчатки и является основной причиной образования дефекта в макуле.
К факторам риска развития макулярного разрыва относят пожилой возраст (происходят возрастные изменения в структуре стекловидного тела), травмы глаза и головы (могут вызвать образование макулярного дефекта в результате отрыва витреального тяжа), дегенеративную миопию высокой степени, тяжелые физические нагрузки, наличие гипертонической болезни и частные стрессовые ситуации.
Классификация макулярного разрыва
В зависимости от патологических изменений в макуле выделяют следующие стадии:
Симптомы и диагностика макулярного разрыва
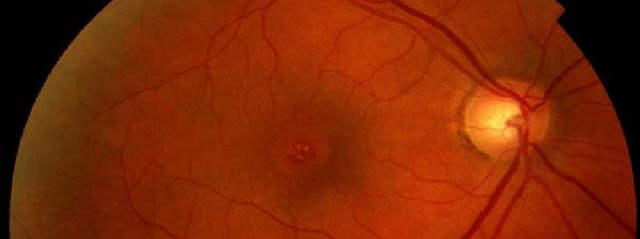
Клинические проявления макулярного разрыва зависят от стадии заболевания. На стадии предразрыва пациент обычно не предъявляет никаких жалоб. Патология выявляется случайно и чаще обнаруживается у пациентов с дефектом в макуле на другом глазу. На стадии ламеллярного разрыва происходит незначительное снижение остроты зрения, появляются метаморфопсии (нарушение восприятия форм и размеров предметов в пространстве). Пациенты, как правило, обращаются к врачу-офтальмологу на стадии сквозного разрыва, когда острота зрения стойко снижена до сотых или светопроекции, либо при появлении абсолютной скотомы в центре поля зрения (отсутствие зрения в определенной области, воспринимается как черное пятно).
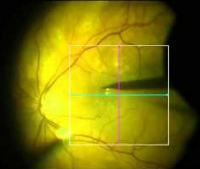
Для диагностики используют стандартные методы обследования: визометрию, тонографию, офтальмоскопию, биомикроскопию с помощью щелевой лампы. Из дополнительных методов применяют компьютерную периметрию (для определения дефектов в поле зрения) и УЗИ глаза (для диагностики изменений в стекловидном теле). Флюоресцентная ангиография выявляет пораженный участок гиперфлюоренценции и место разрыва. Оптическая когерентная томография макулы является золотым стандартом при данной патологии. Позволяет точно визуализировать изменения в толщине макулярной области сетчатки и определить размеры макулярного разрыва.
Лечение и профилактика макулярного разрыва
Лечение только хирургическое. Используют витреоретинальные вмешательства в сочетании с удалением внутренней гиалоидной мембраны сетчатки и последующим заполнением витреальной полости воздухом или газом. Традиционная витрэктомия характеризуется удалением нескольких слоев стекловидного тела и внутренней гиалоидной пластинки с последующим введением специального газа. При разрывах в макуле более 500 мкм рекомендуют проводить силиконовую тампонаду витреоретинальной полости. В послеоперационном периоде пациенту необходимо находиться в положении лицом книзу. При успешном проведении операции значительное повышение зрения отмечается у 70% пациентов. Осложнения при макулярных разрывах могут возникать в результате проведения витрэктомии. Проявляются в виде тотальной отслойки сетчатки, формирования дефектов в поле зрения или развития катаракты.
Профилактика макулярных разрывов заключается в регулярном посещении врача-офтальмолога, особенно после 60 лет. При наличии миопии высокой степени следует максимально исключить тяжелые физические нагрузки, стрессовые ситуации на работе и дома. При повышении артериального давления рекомендуется принимать лекарственные препараты для его стабилизации. Нужно избегать травм глаза и головы. После перенесенного успешного лечения макулярного разрыва необходимо регулярно наблюдаться у офтальмолога для своевременного обнаружения возможных новых разрывов.
Макулярный разрыв: причины, симптомы, реабилитация
Автор: Врач-офтальмолог, катарактальный, витреоретинальный хирург Фомичев Дмитрий Викторович
Когда в макулярной области глазной сетчатки появляется дефект — разрыв, речь идет о макулярном разрыве. На начальной стадии заболевание не сопровождается никакими симптомами, поэтому диагностировать его затруднительно. Клинические симптомы проявляются уже на поздних этапах болезни — пациенты жалуются на стремительное ухудшение остроты зрения, а также на появление метаморфопсий, то есть, на искаженное восприятие форм изображений.
Диагностика макулярного разрыва выполняется с помощью визометрии, биомикроскопии, тонометрии. В некоторых случаях врач может направить пациента на дополнительные исследования — на флюоресцентную ангиографию, УЗИ глаза, на оптическую когерентную томографию, чтобы диагностировать клиническую картину наиболее полно.
Что касается методов лечения, эффективность показывают только различные методы витреоэктомий, то есть, лечение в любом случае предполагает хирургическое вмешательство. Другое дело, что современная медицина обеспечивает высокую эффективность и безопасность такого вмешательства, поэтому причин отказываться от операции нет никаких. Но обо всем по порядку.
Макулярный разрыв: самое важное
Под макулярным разрывом понимают патологическое состояние глазной клетчатки, при котором натянутые преретинальные слои стекловидного тела (СТ) провоцируют появление разрыва в макулярной области, что обуславливает стремительное ухудшение зрения.
Макула — центральная область регинальной глазной оболочки. Это желтое пятно в диаметре до 2 мм, в котором собираются потоки света: здесь нет кровеносных сосудов, зато сосредоточено огромное количество фоторецепторов, обеспечивающих цветное и четкое восприятие окружающего мира.
Что касается степени распространенность заболевания, то в группу риска попадают пожилые люди старше 60 лет — у таких пациентов разрыв в макуле нередко становится причиной устойчивого ухудшения зрения. Если среди пациентов старше 40 лет макулярный разрыв встречается в 0,2% случаев, то у людей старше 75 эта цифра увеличивается до 0,8%. Чаще заболевание встречается у женщин.
Что случится, если вы начнете игнорировать симптомы заболевания и откладывать визит к офтальмологу или откажетесь от оперативного вмешательства? Нескорректированный хирургическим путем макулярный разрыв может привести к инвалидности, и в любом случае заметно снижает уровень жизни человека, так как зрение стремительно ухудшается. Еще один момент: первые стадии макулярного разрыва протекают, как правило, бессимптомно, то есть, заболевание начинает себя проявлять ухудшением зрения, речь идет о поздних стадиях болезни, и медлить с операцией уже нельзя — чем дольше вы будете тянуть время, тем более негативными могут быть последствия вашей нерешительности.
Причины разрывов в макуле
Патогенез этого дефекта часто обусловлен тракцией, которая возникает на задней поверхности СТ глаза. На раннем этапе стекловидное тело начинает отслаиваться, при этом витреальный тяж все еще прикреплен в фовеолярной области — там, где выходит зрительный нерв. В этом состоянии СТ оказывает тракционное — вытягивающее — воздействие на макулярную область сетчатки, что и провоцирует появление и развитие дефекта.
Среди наиболее существенных риск-факторов можно выделить:
Если что-то из перечисленного выше вам знакомо не понаслышке, следует очень внимательно относиться к своему зрению — при первых признаках ухудшения зрения необходимо обратиться к офтальмологу для диагностики.
Макулярный разрыв: стадии и их симптомы
Существует несколько стадий заболевания в зависимости от характера и тяжести патологии:
Макулярный разрыв: как диагностировать заболевание
Как уже писали выше, несмотря на то, что на регинальной ткани образуется дефект, на начальном этапе макулярный разрыв практически не сопровождается выраженными симптомами. При маленьком сквозном разрыве или ламеллярном макулярном разрыве у пациентов не возникает никаких жалоб — острота зрения остается на комфортном уровне. Однако, как показывает практика и клинические исследования, примерно в каждом втором случае макулярный разрыв сетчатки прогрессирует, что приводит к формированию неблагоприятной клинической картины.
Первый и главный симптом прогрессирования заболевания — снижение остроты предметного зрения. Среди сопутствующих симптомов развития болезни можно выделить:
Любой из перечисленных выше симптомов — весомый повод для обращения к офтальмологу. На заключительных этапах формирования заболевания макулярный разрыв сетчатки провоцирует стремительное ухудшение остроты зрения. Пациенты жалуются на появление бесцветного пятна перед глазами, которое мешает видеть как вблизи, так и вдали.
Учтите, восстановить зрение при макулярном разрыве можно только в случае вовремя выполненного хирургического вмешательства.
Особенности лечения макулярного разрыва: что нужно знать
Как мы уже упоминали выше, макулярные разрывы обуславливают сильное и стремительное ухудшение центрального зрения. Люди с макулярными разрывами жалуются на искажения картинок, на сложности в чтении, на неправильное цветовосприятие. В редких случаях макулярные разрывы способны закрываться со временем сами и не требуют медицинской коррекции. Но чаще всего лечение небходимо — обычно закрыть макулярный разрыв и, соответственно, повысить качество зрения, можно только с помощью хирургической операции.
Своевременно проведенная операция позволяет избавиться от макулярного разрыва в полном объеме и восстановиться, устранить все негативные последствия этого заболевания. Хирургическое вмешательство может проводиться разными способами: это может быть микроинвазивная витрэктопия 25G или 27G. В любом случае хирург делает три микроскопических прокола, через которые в глазную полость вводятся инструменты для проведения манипуляций — канюля для подачи физиораствора, витреотом и эндоосветитель. Сама операция отнимает минимум времени, не доставляет пациенту дискомфорта, главное — найти хорошо оснащенную клинику и опытного врача.
Как проводится микроинвазивная витрэктопия
Основная задача хирурга — удалить измененное стекловидное тело в настолько полном объеме, насколько это возможно. С помощью специальных инструментов врач отделяет заднее основание СТ от глазной сетчатки, таким образом, устраняя тракции.
Самый ответственный момент операции — удаление пограничной внутренней мембраны, которое также проводится при помощи витреального пинцета. В 97% случаев это позволяет закрыть макулярное отверстие.
Чтобы обеспечить качественную адаптацию краев макулярного разрыва, их склеивают с помощью тромбоцитарной взвеси, приготовленной заранее из крови пациента.
По окончании операции врач накладывает тампонаду витреальной полости — речь может идти о газовоздушной смеси или силиконовом масле, иногда используют стерильный воздух. Тампонада с маслом облегчает послеоперационную реабилитацию — тот этап, когда пациент вынужден лежать лицом вниз. Но нужно учитывать, что для использования силиконовой тампонады необходимы показания — это может быть сопутствующая выраженная миопия, большой диаметр разрыва, рецидив заболевания. Если же условия позволяют, врач при лечении использует газовую тампонаду.
Микроинвазивная витрэктопия — операция, которая требует высокой точности и мастерства хирурга. Современная офтальмология предлагает все необходимое для того, чтобы эта операция была выполнена на должном уровне. Врачи используют уникальные микрохирургические инструменты и системы, что позволяет проводить операции без необходимости помещения пациента в стационар. При этом сама операция не доставляет пациенту особого дискомфорта или болевых ощущений, обеспечивает предсказуемый долговременный эффективный результат.
Несколько слов о коррекции ламеллярных разрывов
В плане симптоматики ламеллярные разрывы глазной сетчатки практически ничем не отличаются от сквозного разрыва макулы, разве что приводят к менее выраженным негативным последствиям. Основной симптом этого дефекта — эффект искривления изображения.
Раннее ламеллярные разрывы часто лечились консервативными методами. Но современная медицина признает использование ферментных препаратов, в частности, коллализина, малоэффективным.
Поэтому сегодня ламеллярный разрыв — показание для проведения микроинвазивной витрэктомии 25-27G, безболезненной и безопасной для пациента операции, которая не требует госпитализации в стационар и обеспечивает отличный результат.
Реабилитация пациентов
После завершения операции надобности в пребывании пациента в стационаре нет. Пациентов обычно выписывают в тот же день, назначая глазные капли с антибактериальным и противовоспалительным эффектом. Врач расскажет, как часто и долго использовать капли, проконсультирует по поводу нюансов послеоперационного режима, определит график посещения врача для наблюдения.
Главная задача пациента в первые несколько дней реабилитационного периода — удерживать голову лицом вниз. Такое положение позволяет газовому пузырю оказывать нужное давление на разрыв макулы, способствуя более быстрому и эффективному его зарастанию.
При выписке на прооперированный глаз накладывается повязка, но уже на следующие сутки ее можно снять. Не стоит рассчитывать на то, что зрение сразу станет идеальным. Первые несколько дней после хирургического вмешательства глаз заполнен газом, поэтому зрение будет нечетким, нерезким. Но в течение 10-20 дней газ постепенно рассосется, уступая место внутриглазной жидкости, соответственно, зрение будет постепенно восстанавливаться.
После того, как газовоздушная смесь полностью рассосется, завершится реабилитационный период и пациент сможет вернуться к обычной жизни. Результат операции, то есть, степень восстановления зрения, зависит от множества факторов — от наличия или отсутствия сопутствующих глазных патологий, от того, насколько долго пациент ходил с макулярным разрывом, от выраженности заболевания. На наибольшую эффективность можно рассчитывать, если операция была проведена на раннем этапе заболевания, поэтому не тяните с походом к офтальмологу в случае, если выявили у себя признаки макулярного разрыва.
Макулярный разрыв сетчатки чем опасен
ГБУ РО «КБ им. Н.А. Семашко»
2-е офтальмологическое отделение
Врач офтальмолог, к.м.н. Соломатина Мария Викторовна
Большинство людей в современном мире не представляет своей жизни без видимого восприятия окружающих. Это возможно благодаря функционирующим органам зрения – глазам.
Группа офтальмологических заболеваний весьма разнообразна. Они развиваются вследствие неизбежного старения организма, а также под влиянием эндогенных и экзогенных факторов. К числу таких патологий, влияющих на качество зрения, относится разрыв сетчатки глаза.
Сетчатка – это тончайшая чувствительная ткань, выполняющая функцию восприятия света. Она состоит из палочек и колбочек. Основная их функция заключается в непрерывном преобразовании энергии световых импульсов и их трансформации в головной мозг, в результате чего человек воспринимает предметы окружающей действительности.
Почему может произойти разрыв сетчатки глаза?
Причины, по которым могут произойти разрыва сетчатки очень разнообразны. К их числу относятся: чрезмерные физические нагрузки; травмы и механические повреждения глаз; длительное пребывание в стрессовом состоянии; повышенное АД; преклонный возраст; резкие наклоны и прыжки; подъем тяжестей. Разрыв сетчатки часто возникает вследствие нарушения полноценного кровообращения и при возрастном старении глазного яблока. В группу риска входят беременные женщины, лица с наследственной предрасположенностью к дистрофическим изменениям в органах зрения, а также страдающие средней/тяжелой степенью близорукости.
Классификация
Классификация данной патологии тесно связана с причинами ее возникновения. В современной медицине принято выделять четыре вида разрыва сетчатки.
Какие симптомы должны насторожить?
Мельчайшие разрывы сетчатки глаза в течение длительного времени могут не проявляться ярко выраженными признаками. Они не отличаются характерной симптоматикой, поэтому пациенты редко приходят на прием к офтальмологу. Обратить внимание необходимо на следующие симптомы.
Некоторые пациенты отмечают, что после отдыха на определенное время все симптомы исчезают. Специалисты объясняют это тем, что продолжительное пребывание человека в одном, горизонтальном, положении способствует «распрямлению» сетчатки. Это состояние в медицинской практике именуется мнимым благополучием. Через некоторое время все симптомы возвращаются вновь.
Диагностические мероприятия. Вышеперечисленные симптомы патологии проявляют себя относительно редко. Выявить разрывы сетчатки глаза, зафиксировать их локализацию, определить число и размеры под силу только врачу-офтальмологу. Для успешной диагностики специалисту требуется проведение следующих манипуляций: осмотр посредством щелевой лампы с линзой Гольдмана с детальным исследованием структуры глазного дна; УЗИ глаз. По результатам полного обследования пациента врач может подтвердить диагноз и назначить грамотное лечение.
Принципы терапии. При такой патологии, как разрыв сетчатки глаза, лечение возможно исключительно хирургическим путем. После того как врач подтвердит диагноз, к терапии следует приступать незамедлительно. Откладывание визита к доктору или попытки самостоятельного лечения могут закончиться тотальной слепотой. В настоящее время специалисты предлагают несколько вариантов проведения операции.
Последствия патологии. Разрывы сетчатки глаза могут повлечь за собой ряд серьезных осложнений, самым распространенным из которых считается ее отслойка. В этом случае лазерная коагуляция оказывается малоэффективной. Специалистам приходится прибегать к витреоретинальной хирургии или операции с пломбированием склеры посредством силиконовой губки. После хирургического вмешательства таким пациентам рекомендуется находиться под постоянным наблюдением офтальмолога, чтобы свести к минимуму вероятность рецидивов. Желательно избегать интенсивных занятий спортом и серьезных нагрузок.
Профилактические мероприятия. Чтобы предупредить разрыв сетчатки глаза, последствия в виде ее отслойки, важно соблюдать элементарные меры профилактики. В первую очередь рекомендуется следить за здоровьем и регулярно посещать офтальмолога. Необходимо придерживаться правильного режима труда и отдыха, не проводить у монитора компьютера большую часть свободного времени. Люди, страдающие повышенным АД или сахарным диабетом, должны следить за давлением и показателями глюкозы в крови. При возникновении симптомов, указывающих на эту патологию, важно без промедлений обращаться за помощью к врачу, ведь счет может идти буквально на часы.
Разрывы сетчатки: макулярный и периферические
Сетчатка представляет собой тончайший светочувствительный слой на поверхности стекловидного тела. Её питание тесно связано с сосудистой системой прилежащих структур, а функциональность клеток зависит от эффективности обменных процессов. Под действием неблагоприятных факторов – внешних и внутренних – ткани сетчатки могут истончаться, отслаиваться и разрываться. Такие явления очень опасны, вплоть до полной потери зрения.
Разрыв сетчатки глаза – это нарушение её целостности, несущее риск последующего отслоения. Лишённые питания клетки отслоившихся тканей без принятия срочных лечебных мер становятся нежизнеспособными и теряют светочувствительность. Функциональные и органические нарушения сетчатки грозят потерей зрительного восприятия окружающих объектов, то есть – слепотой.
Классификация разрывов сетчатки опирается на причины, вызвавшие это явление. Различают:
Дырчатый разрыв. Этот тип разрывов чаще всего формируется на метах периферической дистрофии типа «след улитки» и «решётчатая». На месте перфорации могут образовываться спайки ткани сетчатки со стекловидным телом. Они несут риск отслоения, поскольку лишают сетчатку подвижности, и малейшее механическое воздействие на глаз оттягивает светочувствительный лоскут от питающей его поверхности.
Клапанный разрыв. Такие разрывы чаще всего происходят на фоне сращения ретины со стекловидным телом. Изначально (чаще всего с возрастом) происходит разрыв стекловидного тела. В результате этого гель из него попадает под сетчатку. Со временем это «клапан» увеличивается, усиливая дистрофию светочувствительных клеток. Спайки приводят к отслоению и нарушению целостности мембраны.
Отрыв сетчатки по зубчатой линии. Зубчатая линия – это место крепления ретины на стекловидном теле. Снижение плотности их прилегания друг к другу нарушает обмен веществ, ослабляет ретину и приводит к разрывам. Чаще всего этому способствуют сотрясения или травмы.
Макулярный разрыв наиболее опасен, поскольку его локализация – центральная зона сетчатки, которая испытывает основную зрительную нагрузку и играет ключевую роль в формировании образов окружающего мира. Макулярный разрыв происходит из-за плотного приращения центра сетчатки к стекловидному телу. Такие разрывы требуют немедленного лечения, поскольку грозят полной потерей зрения.
Причины
Предпосылкой для разрывов сетчатки всегда является нарушение её питания и развившаяся вследствие этого дистрофия. При благоприятных условиях ретина может продолжить выполнять свои функции даже при сосудистой недостаточности. Процессы дегенерации в этом случае протекают бессимптомно и субъективно длительные время могут никак не ощущаться. Однако некоторые неблагоприятные факторы приводят к стремительному развитию патологии, поскольку вызывают разрывы истончённых тканей. При дистрофии сетчатки наибольшую опасность представляют:
Симптомы
Субъективно развивающаяся дистрофия, а также её осложнения (разрывы и отслоение) могут ощущаться как:
К сожалению, разрывы сетчатки выявляются чаще всего случайно при осмотре глазного дна или уже в той стадии, когда имеет место отслоение и человек явственно понимает, что теряет зрение.
Самый эффективный метод лечения и профилактики отслоения сетчатки – лазерная коагуляция. Она практически не имеет противопоказаний и успешно устраняет риск развития осложнений при дистрофии и разрывах.
В наиболее тяжёлых случаях, когда разрывы сетчатки локализованы в её центральной части, проводится витрэктомия – эндоскопическая операция в полоти глаза. При этом производятся три микропрокола. В два из них вводятся осветительные прибори и хирургический микроинструмент, а через третий закачивается специальная жидкость, поддерживающая пространственную структуру глаза и обеспечивающая доступ к месту разрыва. При помощи специального вакуумного пинцета хирург извлекает мембрану стекловидного тела. Образовавшаяся полость заполняется «тяжёлой водой» или специальным силиконом. Эта субстанция прижимает сетчатку, не повреждая её. В результате сохраняется питание и жизнеспособность светочувствительных клеток.
Стоит помнить, что риск дальнейшего развития дистрофии сетчатки и появления новых разрывов и отслоений сохраняется пожизненно. Необходимо по возможности избегать действия неблагоприятных факторов и регулярно проходить профилактическое исследование глазного дна.